20 липня, 2020
Кристалурія в практиці сімейного лікаря
Кристалурія може бути проявом сечокам’яної хвороби (СКХ), а також наслідком неправильного харчування, недотримання водного режиму, тривалого прийому певних медикаментів. За наявності цього захворювання для діагностики обмінних нефропатій можуть використовуватися нові біомаркери, зокрема уромодулін і ванін‑1. Першочерговими заходами в разі кристалурії є модифікація способу життя та фітонірингова терапія.
За даними різних авторів, поширеність СКХ становить 1-20%. Навіть у країнах із високим рівнем життя (Швеція, Канада, США) на уролітіаз страждає приблизно кожен десятий мешканець. У деяких державах захворюваність на СКХ за останні 20 років зросла на 37%. Серед пацієнтів із СКХ співвідношення чоловіків і жінок визначається на рівні 3:1; найчастіше хвороба розвивається у віковому періоді 35-50 років. У зв’язку з високою поширеністю СКХ актуальності набуває метафілактика – запобігання рецидивному утворенню каменів у сечових шляхах у комплексі з ренопротекцією.
Фактори ризику
У рекомендаціях Європейської асоціації урологів (2020) виокремлюють такі фактори ризику каменеутворення: загальні (розвиток хвороби в ранньому віці (дитинство та підлітковий період), сімейний анамнез СКХ, уміст брушиту, сечової кислоти й уратів у складі конкрементів, інфекційні конкременти, єдина нирка) та фактори довкілля (спекотний клімат у місці проживання, хронічний вплив свинцю та кадмію). Медикаментами, що спричиняють розвиток уролітіазу, є препарати кальцію та вітаміну D, ацетазоламід, аскорбінова кислота в мегадозах (>4 г/добу), сульфаніламіди, тріамтерен, індинавір. З утворенням конкрементів також асоціюється низка анатомічних особливостей, зокрема медулярна губчаста нирка, обструкція чашково-мискової системи, дивертикули та кисти, стриктури сечоводів, підковоподібна нирка, уретероцеле. Окремо розрізняють генетично детерміноване утворення сечових каменів, зокрема при цистинурії (типи А, В та АВ), первинній гіпероксалурії, ксантинурії, синдромі Леша-Ніхана, нирковому тубулярному ацидозі 1 типу, муковісцидозі. Формування конкрементів може бути пов’язане з гіперпаратиреозом, метаболічним синдромом, полікістозом нирок, нефрокальцинозом, хворобами травної системи й операціями гастроентерологічного профілю (резекція кишечнику, баріатричні операції, хвороба Крона, мальабсорбція), саркоїдозом, ушкодженням спинного мозку, нейрогенним сечовим міхуром.
Передумовою утворення каменів різних видів є рН сечі. Оксалатні камені утворюються за рН 6,0, фосфатні – за 6,5, магній-амоній-фосфатні – за 7,0, натомість органічні камені, наприклад уратні, – за рН 5,5-6,0.
Діагностичні дослідження
При зверненні хворого з наявністю будь-яких солей у загальному аналізі сечі та вираженим больовим синдромом слід обов’язково провести ультразвукове дослідження (УЗД), оскільки для виявлення СКХ із конкрементами ≥5 мм цей діагностичний метод має чутливість і специфічність майже 95%. Основним критерієм диференціації між скупченням солей і конкрементом є наявність акустичної тіні, виявлення котрої є ознакою конкремента. У разі виявлення конкрементів необхідно направити хворого до спеціалізованого відділення ендоурології з літотрипсією. В амбулаторних умовах доцільним є проведення т. зв. аналізу транспорту солей, тобто визначення низки показників венозної крові, взятої натще, та добової сечі. До переліку цих показників уходять рН, уміст кальцію та фосфору, сечової кислоти, оксалатів (лише для сечі).
Гіперурикемія та подагра асоціюються з багатьма патологічними станами, в т. ч. з ожирінням, метаболічним синдромом, хронічним коронарним синдромом, мієлопроліферативними захворюваннями. Сечова кислота є головним тригерним чинником кардіоренального метаболічного синдрому та незалежним фактором розвитку виникнення хронічної хвороби нирок, тому за наявності уратів у сечі обов’язково потрібно ретельно зібрати дані сімейного анамнезу та провести огляд для виявлення тофусів – мікро- та макродепозитів кристалів урату натрію в тканинах чи органах. Ураження нирок під дією сечової кислоти може мати перебіг у вигляді гострої сечокислої нефропатії, уратного нефролітіазу, хронічного уратного тубулоінтерстиційного нефриту, губчастої нирки.
Терапевтична тактика
Що стосується тактики ведення хворих на гіперурикемію, то насамперед слід надати рекомендації щодо модифікації способу життя (зниження ваги; відмова від алкоголю та підсолоджених напоїв, м’яса, особливо субпродуктів, морепродуктів; підвищення фізичної активності) (Європейська протиревматична ліга, 2016). Продуктами, що можуть допомогти в зниженні рівня сечової кислоти, є ананаси, перець чилі, куркума, імбир, лимони, крес-салат, вишневий сік. Цікаво, що в курців ризик загострення та виникнення подагри менший, аніж у некурців.
За якого рівня сечової кислоти слід призначати уратознижувальну терапію? Існують такі три порогові значення: урологічне (380 мкмоль/л), ревматологічне (480 мкмоль/л) та значення для безсимптомної гіперурикемії (540 мкмоль/л). Згідно з рекомендаціями Європейської асоціації урологів (2020), за наявності гіперурикозурії та гіперурикемії >380 мкмоль/л слід призначати лужний цитрат (9-12 г/добу) й алопуринол (100‑300 мг/добу) чи фебуксостат 90-120 мг/добу. При гіперурикозурії >4 ммоль/добу рекомендовано призначати лужний цитрат (9-12 г/добу) чи бікарбонат натрію 1,5 г 3 р/добу та/або алопуринол 100 г/добу. Певна урикозурична дія властива таким препаратам, як амлодипін, аторвастатин, фенофібрат, лозартан, ірбесартан, однак ці медикаменти чинять лише невеликий додатковий вплив.
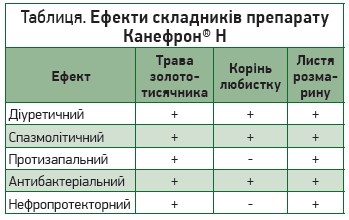 Чудову урикозуричну дію має фітоніринговий лікарський засіб Канефрон® Н («Біонорика СЕ», Німеччина), котрому властива низка сприятливих ефектів (табл.).
Чудову урикозуричну дію має фітоніринговий лікарський засіб Канефрон® Н («Біонорика СЕ», Німеччина), котрому властива низка сприятливих ефектів (табл.).
Канефрон® Н впливає на неспецифічні фактори каменеутворення, зокрема знижує насиченість сечі кристалоутворювальними речовинами (оксалатами, сечовою кислотою); підвищує екскрецію природних інгібіторів кристалізації (іонів магнію); протидіє вторинним чинникам каменеутворення (чинить протимікробний ефект щодо багатьох уропатогенів, підвищує добовий діурез, підтримує рН сечі в межах 6,2-6,35). Профілактична дія Канефрону Н на кристалізацію сечі підтверджена як in vitro, так й in vivo.
Важливо, що Канефрон® Н запобігає рецидивам уролітіазу, а це обґрунтовує доцільність його призначення при СКХ незалежно від типу конкрементів (урати, фосфати, оксалати). Канефрон® Н рекомендується застосовувати як для підвищення ефективності процедур видалення конкрементів, так і для метафілактики повторного каменеутворення, а також для тривалої терапії та запобігання супутнім захворюванням сечовивідних шляхів.
Отже, при кристалурії слід запропонувати пацієнту відповідну дієту та Канефрон® Н по 2 таблетки 3 р/добу протягом 1-2 міс. Іншими заходами профілактики СКХ є вживання 2,5-3 л рідини на добу (за відсутності протипоказань), рівномірне споживання рідини протягом дня, а також рідин із нейтральним рН, підтримання діурезу в межах 2-2,5 л/добу та питомої ваги сечі <1010 г/л, збалансоване харчування з високим умістом овочів і клітковини, обмеження вживання солі та білків тваринного походження, уникнення стресових ситуацій, достатнє фізичне навантаження. П’ять основних факторів, які вдвічі знижують ризик утворення конкрементів: підтримання індексу маси тіла в межах норми, вживання достатньої кількості рідини, дотримання DASH-дієти (Dietary Approaches to Stop Hypertension), обмеження медикаментозного кальцію й перевага харчового кальцію та виключення підсолоджених напоїв (Ferraro, 2017). Окрім того, може бути запропоноване санаторно-курортне лікування зі споживанням мінеральних вод («Нафтуся», «Лужанська», «Поляна Квасова»).
Що стосується моніторингу таких пацієнтів, то загальний аналіз сечі слід проводити щомісяця; загальний і біохімічний аналізи крові, визначення кислотно-основного стану та швидкості клубочкової фільтрації – щороку; УЗД – через 1, 3 та 6 міс після видалення конкремента, далі – 1 раз на 6-12 міс.
Медична газета «Здоров’я України 21 сторіччя» № 11 (480), червень 2020 р.



.jpg)