1 квітня, 2015
Особливості клінічного перебігу хронічних запальних захворювань геніталій у жінок з хронічним неускладненим пієлонефритом
 Частота хронічних запальних захворювань геніталій (ХЗЗГ) за останні роки має чітку тенденцію до зростання серед жінок різних вікових груп, особливо репродуктивного віку, незважаючи на значне збільшення арсеналу лікарських засобів, методів діагностики, способів лікування [1, 2]. Водночас захворюваність на пієлонефрит в Україні з кожним роком також зростає [3].
Частота хронічних запальних захворювань геніталій (ХЗЗГ) за останні роки має чітку тенденцію до зростання серед жінок різних вікових груп, особливо репродуктивного віку, незважаючи на значне збільшення арсеналу лікарських засобів, методів діагностики, способів лікування [1, 2]. Водночас захворюваність на пієлонефрит в Україні з кожним роком також зростає [3].
Етіологія і патогенез ХЗЗГ і хронічного пієлонефриту мають спільні риси, оскільки органи сечової та статевої системи походять з одного зародкового листка, що й визначає їх тісний анатомо-фізіологічний зв’язок [4-6].
Зазвичай частоту ХЗЗГ пов’язують з рівнем поширеності захворювань, що передаються статевим шляхом [7].
Разом з тим поєднання ХЗЗГ та хронічного пієлонефриту змінює перебіг обох захворювань, створюючи певні діагностичні труднощі, значною мірою впливаючи на ефективність лікування [8, 9].
Таким чином, оптимізація діагностики та визначення відповідної тактики лікування хворих на запалення органів репродуктивної та сечової систем у жінок значною мірою визначається особливостями їх клінічного перебігу.
Мета дослідження – вивчити особливості клінічного перебігу ХЗЗГ, поєднаних з хронічним неускладненим пієлонефритом (ХНП), з урахуванням клініко-параклінічних характеристик.
Матеріали і методи
Обстежено 150 жінок, у тому числі 50 (І група) – із хронічним запаленням геніталій; 50 (ІІ група) – із ХЗЗГ, поєднаних з ХНП. Для порівняльного аналізу отриманих результатів паралельно було обстежено 50 клінічно здорових жінок, яких ми включили в контрольну групу.
За віком обстежених пацієнток розподілили таким чином: І група – 31,4±3,5; ІІ група – 32,6±4,2; контрольна група – 31,2±4,8 роки.
Топічний діагноз формулювали, керуючись наступними дефініціями: хронічний пієлонефрит – інфекційно-індуковане вогнищеве запалення інтерстицію нирок з формуванням рубців і наступним ураженням усіх структур нефрону. За неускладнений пієлонефрит вважали інфекцію, яка не супроводжувалася лихоманкою, у здорової, сексуально активної, невагітної жінки віком від 16 до 49 років. Рецидивуючий перебіг встановлювали за умови двох рецидивів захворювання впродовж півроку, або трьох – за рік.
Мікробіологічне обстеження включало визначення у сечі, зіскобах зі слизових оболонок цервікального каналу, уретри та піхви бактерій, грибів молікутів і хламідій. У сироватці крові за допомогою імуноферментного аналізу визначали рівні IgG до ВПГ, ЦМВ, Toxoplasma gondii та C. trachomatis. У роботі використовували тест-системи виробництва Ізраїлю та Росії. Детекцію ДНК C. trachomatis у клінічному матеріалі проводили ампліфікаційним методом у ПЛР [10]. Молікути (M. hominis та U. urealyticum) виділяли, користуючись тест-системами. Ідентифікацію виявлених бактерій проводили за Bergey’s. Чутливість бактерій до антибіотиків визначали методом стандартних дисків. Кількісні показники мікробного навантаження в досліджуваному матеріалі визначали, враховуючи наступні градації: «вагома» бактеріурія – ≥105 колонієутворювальних одиниць в 1 мл сечі (КУО/мл) та «порогова» – 102-104 КУО/мл.
Для дослідження стану місцевого імунітету виконували змиви з цервікального каналу, шийки матки та уретри жінок, у яких визначали рівні sIgA, IgА, IgG, лактоферину, лізоциму, комплементу. Рівень sIgA, Ig класів A, M та G визначали методом радіальної імунодифузії в гелі за Mancini. Активність лізоциму (мурамідази) оцінювали біологічним методом з використанням препарату добової культури Micrococcus lysodeicticus. Рівень комплементу визначали за гемолітичним методом, лактоферину – за допомогою імуноферментного аналізу з використанням тест-системи. Оцінку клітинної ланки імунітету проводили за допомогою моноклональних антитіл до диференційованих антигенів лімфоцитів CD3, CD4, CD8, CD19, CD22 та CD119+. Уміст Ig класів A, G, M визначали за Манчіні, імунних комплексів у сироватці – за допомогою методу преципітації поліетиленгліколем. Кількість фагоцитуючих клітин та їх поглинаючу активність визначали за їх здатністю поглинати частинки латексу [11].
О.Н. Земсков (1995) запропонував універсальний метод виявлення імунних порушень за формулою: (показник конкретного хворого/показник, прийнятий за норму – 1)×100, якщо розрахована величина має знак «мінус», у пацієнта визначається імунна недостатність, якщо знак «плюс» – гіперфункція імунної системи. Якщо отримана величина лежить в інтервалі від 1 до 33%, то це відповідає першому ступеню імунних порушень, від 34 до 66% – другому, більше 66% – третьому.
Ми використали метод, запропонований А.М. Земсковим, для аналізу імунограм обстежених нами хворих у певній модифікації [12]. Спочатку за кожним показником виділили пацієнтів, у яких досліджуваний показник перебував у межах норми. Далі, у хворих з імунологічними змінами вираховували ступінь імунних змін, вважаючи більш коректним виділяти ступінь імунологічних змін, ніж ступінь імунологічних порушень.
У цілому проведене нами імунологічне обстеження хворих включало дослідження 15 імунологічних показників з подальшим визначенням коефіцієнта діагностичної значимості, який ми визначали за формулою А.Д. Горелика та В.А. Скрипкина: К=2(σ12+σ22)/(М1 + М2)2, де σ1 та σ2 – середнє квадратичне відхилення, М1 та М2 – середня арифметична величина показника. Чим менша величина К, тим більшою мірою даний показник відрізняється від заданого рівня норми.
Статистичну обробку результатів дослідження проводили за допомогою програми Microsoft Excel та Statistica.
Результати та обговорення
Більшість обстежених пацієнток мали декілька статевих партнерів: в І групі 38 (76%), в ІІ групі – 44 (88%) обстежених жінок. У контрольній групі цей показник становив 5 (10%). Ранній початок статевого життя встановлено у 6 (12%) обстежених жінок І групи, у 14 (28%) – ІІ групи, у 1 (2%) – контрольної групи.
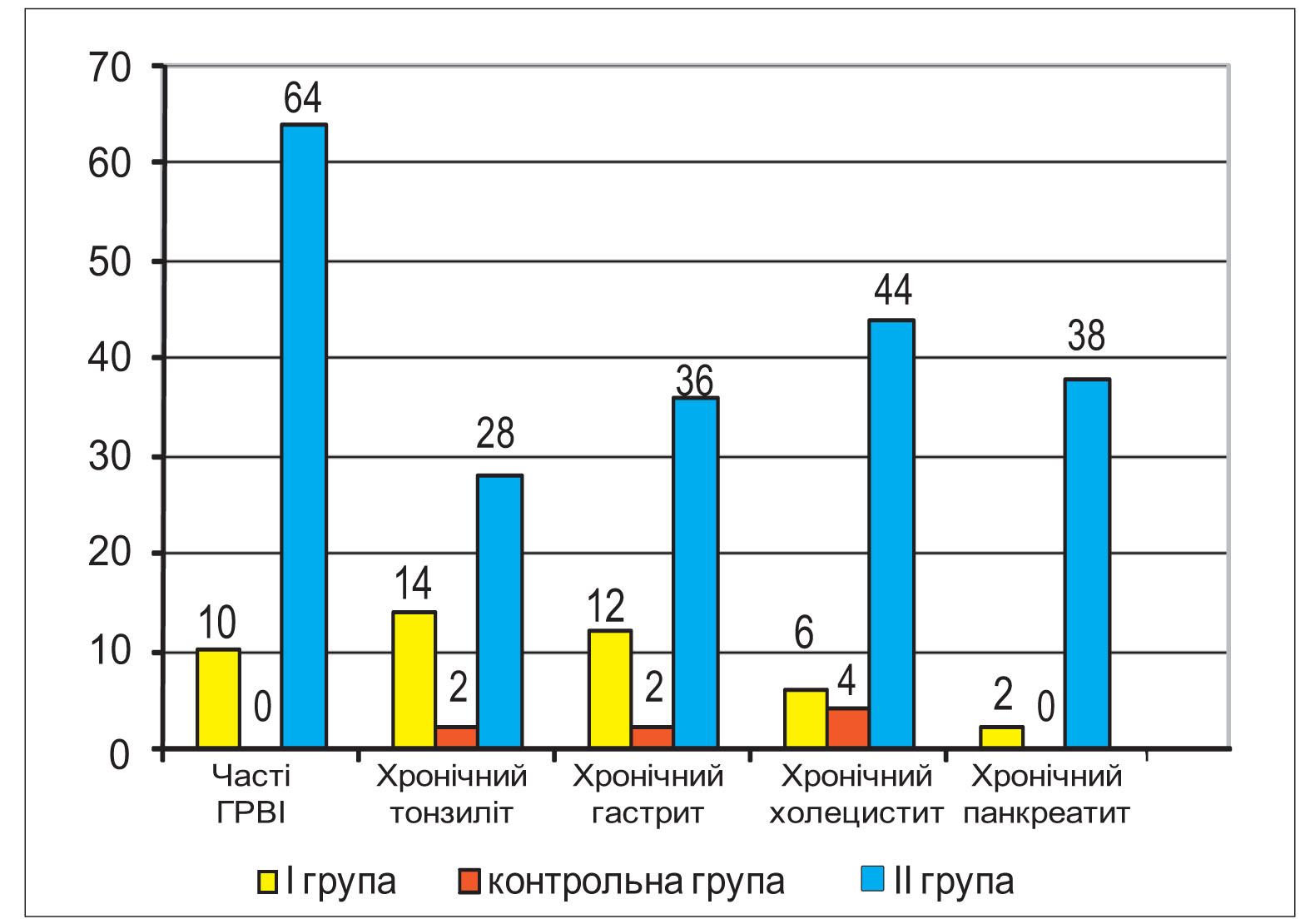
Вивчення соматичного анамнезу показало, що серед жінок ІІ групи несприятливий преморбідний фон спостерігався достовірно частіше порівняно з І групою та контролем (рис.) і характеризувався вищою частотою ГРВІ, хронічного тонзиліту, хронічного гастриту, хронічного холециститу, хронічного панкреатиту.
У жінок І групи розвиток ХЗЗГ спостерігався на фоні ускладненого соматичного статусу в 44%, а при поєднанні із ХНП – в 98% випадків, що достовірно частіше (р<0,05). Водночас ускладнений соматичний анамнез у жінок контрольної групи встановлено у 8% випадків. Крім того, серед жінок І та ІІ групи встановлено чисельні ускладнення гінекологічного анамнезу (56 і 62% відповідно).
Гінекологічні або соматичні ускладнення слід враховувати при оцінці передумов виникнення ХЗЗГ та ХНП, як негативний фактор, на тлі якого зростають ризики розвитку запальних захворювань органів статевої і сечової систем.
Вивчення характеру менструальної функції показало, що порушення її переважно за типом вторинної альгодисменореї спостерігалося у 30% жінок І групи і достовірно частіше – у 64% хворих ІІ групи (р<0,05).
Серед жінок контрольної групи порушення менструальної функції за типом вторинної альгодисменореї встановлено не було.
Порушення менструальної функції за типом метрорагії, гіперполіменореї, олігоменореї встановлено у жінок І і ІІ групи у поодиноких випадках. Тобто, порушення менструальної функції за типом вторинної альгодисменореї слід розглядати як характерну ознаку при розвитку ХЗЗГ, особливо у разі поєднання з ХНП.
При гінекологічному обстеженні пацієнток І та ІІ груп у всіх жінок мали місце хронічні запальні захворювання органів малого тазу. У обстежених І групи хронічний сальпінгіт достовірно частіше (88%) поєднувався з оофоритом порівняно з жінками (48%) ІІ групи (р<0,05).
У кожної третьої жінки (30,0%) І групи та майже у кожної другої (42%) ІІ групи встановлено фонові захворювання шийки матки.
Запальні захворювання внутрішніх геніталій у всіх обстежених (І та ІІ груп) характеризувалися розвитком значних спайкових змін з боку органів малого тазу, діагностованих у 54% обстежених І та 66% – ІІ групи.
В обох групах захворювання тривало 2-4 роки (відповідно 40 та 58%).
Незважаючи на те що ХЗЗГ відбувалися без виражених клінічних ознак, вони супроводжувалися частими рецидивами (від 3 до 6 на рік). При нашаруванні хронічного пієлонефриту симптоматика була більш яскравою і супроводжувалася больовим синдромом з локалізацією у нижніх ділянках живота, над лоном та в попереку в 48 (96%), нейтрофільним лейкоцитозом – в 38 (76%); лейкоцитурією – в 50 (100%), бактеріурією з високим бактеріальним числом – в 49 (98%) випадках. У жінок І групи такі клінічні ознаки не відмічалися.
Ретроспективний клінічний аналіз захворювання показав, що у 78% жінок ХЗЗГ передували виникненню або загостренню патологічного процесу з боку органів сечової системи. При цьому ці пацієнтки зверталися до нефролога зі скаргами на проблеми з боку органів сечової системи, а запальні зміни з боку геніталій залишалися поза увагою. ХЗЗГ у жінок були первинними відносно ХНП, який відрізнявся маніфестуючим клінічним перебігом порівняно з латентним розвитком запального процесу з боку геніталій. У 54% хворих частота рецидивів ХНП, поєднаного з ХЗЗГ, перевищувала три випадки на рік.
Ретельний аналіз взаємозв’язку особливостей клінічного перебігу захворювання відповідно до фаз менструального циклу показав, що, як правило, загострення хронічного пієлонефриту на тлі хронічного сальпінгоофориту відбувалось переважно (88%) в І фазу менструального циклу. Цей період слід розглядати як критичний та сприятливий для поширення інфекції у верхні відділи геніталій, уретру, сечовий міхур, нирки.
Загострення ХЗЗГ у жінок І та ІІ груп відбувалося, переважно, навесні та восени (відповідно у 84 та 88%) та при зміні статевого партнера (54 та 62%). У 54% випадків частота рецидивів ХНП, поєднаного з ХЗЗГ, була більше 3 на рік.
Отже, враховуючи отримані результати, слід відмітити поєднання латентного перебігу хронічного запального процесу геніталій з більш маніфестуючим у разі нашарування інфекцій сечової системи. Саме це спонукало більшість хворих (78%) ІІ групи звертатись за спеціалізованою медичною допомогою до нефролога, уролога. Несвоєчасне виявлення ХЗЗГ надалі зумовлювало відсутність повної санації вогнищ інфекції, що сприяло подальшим рецидивам.
Проведено порівняльний аналіз результатів мікробіологічного дослідження зіскобів із цервікального каналу, уретри у жінок І, ІІ груп та контрольної групи.
При бактеріологічному дослідженні сечі жінок контрольної групи як у першій, так і в другій порції сечі (96 та 98% відповідно) в переважній більшості зразків мікроорганізми були відсутні, крім поодиноких випадків, а саме: в першій порції сечі в 2% випадків – E. сoli, у 2% випадків – S. faecalis, та в другій порції сечі у 1% випадків – E. coli, 1% – Staphilococcus. spр, з низьким мікробним числом.
Аналізуючи показники мікробного числа у зразках сечі хворих І групи, слід зазначити, що у першій порції 76% хворих спостерігалась вагома бактеріурія. У другій порції сечі цих же хворих вагома бактеріурія відмічалась рідше (12%). Певною мірою такі зміни можна пояснити наявністю маніфестуючого джерела інфекції безпосередньо в геніталіях та початковим етапом його поширення на сечові шляхи. У зразках сечі пацієнток ІІ групи у 100% хворих у першій та другій порції сечі показники мікробного числа знаходились у межах вагомої бактеріурії.
При мікробіологічному дослідженні сечі у жінок ІІ групи було виявлено бактерії різних таксономічних груп. У 80% обстежених переважно ідентифікували E. coli. У більшості випадків мали місце асоціації збудників (82%), монокультури виділялись лише у 18%.
Аналіз результатів мікробіологічного дослідження матеріалу із статевих шляхів та уретри у жінок контрольної групи показав, що серед мікроорганізмів, які колонізували геніталії жінок даної групи, виявлялися: Staphylococcus epidermidis, Staphylococcus spp., гриби роду Candida в монокультурі з низьким мікробним числом. Аналогічні результати було отримано при мікробіологічному дослідженні біоматеріалу із уретри.
Слід зазначити, що значну питому вагу в зіскобах із цервікального каналу жінок І групи становили молікути: U. urealyticum (18%), M. hominis з U. urealyticum (18%), M. hominis з U. urealyticum у поєднанні із C. trachomatis (18%) та U. urealyticum із S. faecalis (6%).
Водночас на увагу заслуговує результат дослідження біоматеріалу із уретри: в епітеліальних зіскобах було виявлено переважно молікути (асоціації M. hominis з U. urealyticum 18%, U. urealyticum із S. faecalis (6%), M. hominis, U. urealyticum у поєднанні із C. trachomatis (12%), U. urealyticum (18%).
У жінок І групи в епітеліальних зіскобах із цервікального каналу виявлялись представники родини молікутів, переважно U. urealyticum (54%), у зіскобах із уретри цей патоген виявлено як в асоціації, так і в монокультурі в 42% випадків. Дослідження сечі підтвердило його наявність у 18% випадків в І порції сечі та в 4% – у ІІ порції.
В етіологічному спектрі ХЗЗГ при поєднанні з ХНП лише у 18% хворих констатовано бактеріально-вірусні асоціації. У жінок з ХЗЗГ та ХНП у 64% випадків встановлено загальний етіологічний спектр збудників, представлений асоціаціями Е. соlі з молікутами, хламідіями, вірусами.
Крім того, суттєвим фактором, що ускладнює перебіг ХЗЗГ і ХНП, є наявність у обстежених нами жінок супутніх вірусних інфекцій. Специфічні імуноглобуліни до цитомегаловірусу були суттєво підвищені (від 1:800 до 1:1200) у 68% хворих ІІ групи.
Нами відмічено, що у жінок як із ХЗЗГ, так і при їх поєднанні з ХНП встановлено достовірне зниження протекторних властивостей слизової оболонки геніталій (у 42 та 64% хворих відповідно), у хворих за наявності мікст-інфекції (U. urealyticum та діагностично значущих титрів IgG в крові до ЦМВ) вони є найбільш пригніченими.
Як відомо, протекторні властивості стосовно бактеріальної інфекції визначаються не лише особливостями мікробіоценозу слизових оболонок урогеніталій, а й активністю продукції секреторних імуноглобулінів. Чим нижче рівень цього показника, тим швидше відбувається процес адгезії бактерій на епітеліальних клітинах і розвиток інфекційнозапального процесу. Нами визначені рівні імуноглобулінів різних класів у змивах із слизової оболонки цервікального каналу у практично здорових жінок репродуктивного віку та у хворих ІІ групи.
У контрольній групі показник sIgA становив 4,8±0,2 г/л. У хворих з констатованою бактеріальною інфекцією він мав тенденцію до зниження (3,9±0,7 г/л), а у жінок з уреаплазмозом суттєво знижувався як відносно контрольної групи, так і відносно аналогічних показників за умови бактеріальної інфекції (2,1±0,4 г/л).
Ми досліджували показники клітинної, гуморальної ланки імунітету, інтерферонового статусу у хворих із ХЗЗГ, а також у поєднанні з ХНП у динаміці спостереження.
При ХЗЗГ спостерігалось значне зниження вмісту Т-хелперів, імунорегуляторного індексу та активація В-ланки імунітету: тенденція до підвищення рівнів В-лімфоцитів, імуноглобулінів класів G, A та M, рівень ЦІК у сироватці крові та показник фагоцитарного індексу мали тенденцію до зниження. При ХЗЗГ у поєднанні з ХНП спостерігали зниження показника імунорегуляторного індексу за рахунок зниження вмісту Т-хелперів або підвищення вмісту Т-супресорів, що проявлялось однаковою мірою, підвищення вмісту В-лімфоцитів у периферичній крові, рівнів сироваткових IgG, IgA, IgM, зниження концентрації ЦІК у сироватці крові.
Отримані нами дані свідчать, що у хворих усіх обстежених груп спостерігалися значні індивідуальні коливання імунологічних показників. Найчастіше імунні зміни виявлялися при поєднанні ХЗЗГ з ХНП.
Слід зазначити, що не завжди зміни в системі імунітету хворих слід розглядати як формування вторинного імунодефіцитного стану і вважати основою для призначення імуномодуляторів. В обох основних групах пацієнток у клітинній ланці імунітету зміни 2-3 ступеня спостерігались у відношенні Т-хелперів та імунорегуляторного індексу (імунна недостатність), Т-супресорів (гіперфункція, лише при ХЗЗГ + ХНП у 10% хворих також виявлено зниження даного показника). Щодо показників гуморального імунітету в межах кожної групи спостерігали різнонаправлені зміни. Слід зазначити, що імунні зміни 2-3 ступеня частіше виявлялись у хворих на ХЗЗГ + ХНП. Третя ступінь змін імунологічних показників частіше виявлялася також при ХЗЗГ + ХНП (у 76,0% випадків проти 50,0% при ХЗЗГ).
Аналіз індивідуальних імунограм показав, що при ХЗЗГ зміни 2-3 ступеня виявлено у 84% хворих. При цьому у 16% пацієнтів зміненим був один показник, у 26% – два, у 8% – три, у 34% – 4-5 імунологічних показників. Зміни найчастіше спостерігали у відношенні Т-хелперів (пригнічення) та рівня ІgМ у сироватці крові. При ХЗЗГ + ХНП у всіх обстежених хворих (100%) виявлено імунні зміни 2 та 3 ступеня: у 8% пацієнтів спостерігали зміни двох показників, у 16% – трьох, у 50% – чотирьох, у 26% – п’яти-шести показників, найчастіше у відношенні Т-хелперів (пригнічення) та Т-супресорів (підвищення), імунорегуляторного індексу (пригнічення), рівня ІgМ, ЦІК у сироватці крові. Слід зазначити, що хворі, у яких виявляються імунні зміни 2-3 ступеня, потребують включення в схему терапії препаратів з імунокоригуючими властивостями.
За результатами наших досліджень, коефіцієнти діагностичної значимості розташувалися в такому порядку:
при ХЗЗГ: Тх (а.ч.) → Тх (%) → ІgМ → Тх/Тс → Тс (%) → ЦІК → Тлф (а.ч.) → ІgА → ФІ → Влф (а.ч.) → Тс (а.ч.) → ПФ → Влф (%) → Тлф (%) → ІgG;
при ХЗЗГ + ХНП: Тс (%) → ІgМ → Тх/Тс → Тх (%) → Тх (а.ч.) → Тс (а.ч.) → ФІ →Влф (%) → ПФ → ЦІК → Тлф (%) → Влф (а.ч.) → ІgG → ІgА → Тлф (а.ч.).
Найбільшою мірою від показників контролю відрізнялися:
при ХЗЗГ: абсолютний вміст Тх, відносний вміст Тх, рівень Ім.;
при ХЗЗГ + ХНП: відносний вміст Тс, рівень ІgМ, імунорегуляторний індекс.
У хворих на ХЗЗГ та ХЗЗГ у поєднанні з ХНП додатково проводили дослідження показників ІФН-статусу.
Аналіз індивідуальних імунограм обстежених жінок показав, що у 30 хворих на ХЗЗГ показники ІФН-статусу характеризувалися підвищеними титрами ІФН у сироватці крові (у 3 рази) поєднано із пригніченням процесів α- (у 3,15 раза), та γ -інтерфероногенезу (в 6,1 раза) порівняно з контролем. У жінок із поєднаним ХЗЗГ та ХНП зміни в системі інтерфероногенезу були більш суттєвими. Показники ІФН-статусу характеризувалися підвищеними титрами сироваткового ІФН (у 4,17 раза) поєднано із пригніченням процесів α- та γ-інтерфероногенезу in vitro відповідно в 6 та 9,75 раза.
Отже, отримані дані свідчать, що перебіг ХЗЗГ, поєднаних з ХНП, супроводжується зміною показників ІФН-статусу. При цьому підвищені показники сироваткового інтерферону поєднуються з різким пригніченням здатності клітин периферичної крові до продукції α- та γ-інтерферону in vitro у відповідь на адекватну індукцію. Супресія системи ІФН, у першу чергу процесів γ-інтерфероногенезу, є, очевидно, однією з причин тривалого рецидивуючого перебігу запального процесу, що вказує на доцільність включення до комплексної терапії хворих препаратів ІФН або його індукторів. Показники ІФН-статусу доцільно використовувати для оцінки ефективності проведеного лікування.
Таким чином, результати проведених нами досліджень свідчать, що перебіг ХЗЗГ у поєднанні з ХНП супроводжується значними змінами в системі клітинного, гуморального імунітету та інтерферонового статусу. У межах кожної обстеженої групи спостерігалися значні індивідуальні коливання імунологічних показників. Імунні зміни 2-3 ступеня, які є показанням для проведення імунотерапії, виявлено у 84% хворих на ХЗЗГ та 100% – на ХЗЗГ + ХНП. Зміни стосувалися 3-8 імунологічних показників. Діагностично значимими показниками при ХЗЗГ є абсолютний та відносний вміст Тх, рівень ІgМ, імунорегуляторний індекс, процентний вміст Т-супресорів; при ХЗЗГ + ХНП – відносний вміст Т-супресорів, рівень ІgМ, імунорегуляторний індекс.
На нашу думку, зміна саме цих показників імунітету відіграє суттєву роль і має враховуватися як при виборі адекватної терапії, так і при оцінці її ефективності.
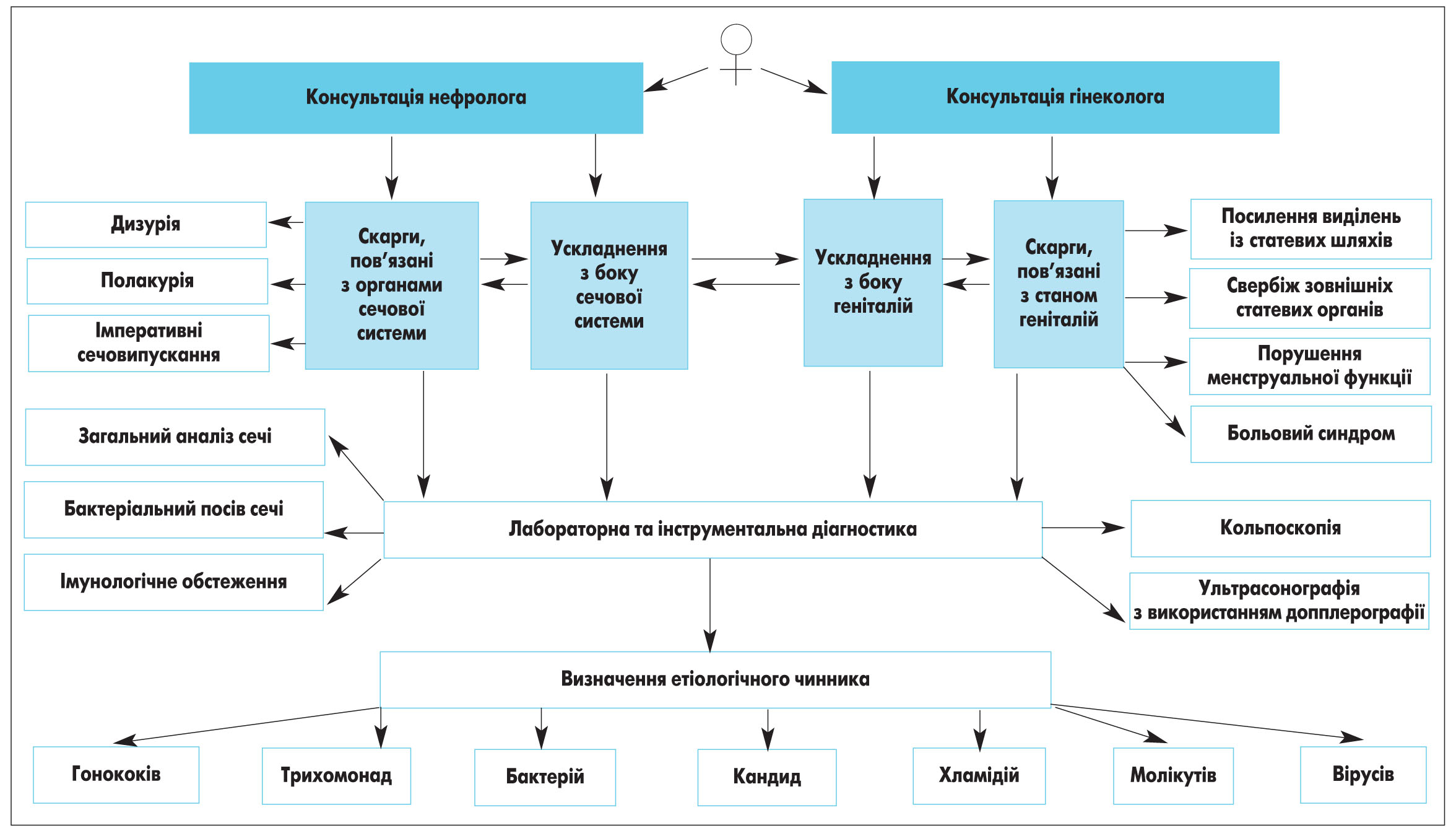
За результатами проведеної роботи нами розроблено алгоритм обстеження жінок з метою раннього виявлення ХЗЗГ при їх поєднанні з ХНП, враховуючи ускладнення з боку геніталій та органів сечової системи, етіологічні чинники, показники клітинного, гуморального імунітету, інтерферонового статусу, дані лабораторних та інструментальних методів дослідження (рис. 2).
Висновки
Проведені дослідження показали, що ХЗЗГ у 78% жінок були первинними відносно ХНП, який відрізнявся маніфестуючим клінічним перебігом порівняно з латентним розвитком запального процесу з боку геніталій і є, як показали проведені дослідження, сучасною особливістю розвитку запального процесу як органів малого тазу, так і сечовивідної системи. У 54% хворих частота рецидивів ХНП, поєднаного з ХЗЗГ, перевищувала 3 рази на рік.
Було встановлено, що в етіологічному спектрі ХЗЗГ при поєднанні з хронічним пієлонефритом лише у 18% хворих відмічено ізольовану бактеріальну інфекцію; у 82% жінок констатовано бактеріальні та бактеріально-вірусні асоціації. ХЗЗГ та ХНП у 64% випадків мали загальний етіологічний спектр збудників, який був представлений асоціаціями Е. соlі з молікутами, хламідіями, вірусами.
Ми переконались, що при ХЗЗГ, поєднаних з ХНП, встановлено зміни 2-3 ступеня у клітинній та гуморальній ланках імунітету. Третій ступінь змін імунологічних показників вірогідно частіше спостерігався при поєднанні ХЗЗГ з ХНП (у 76,0% випадків проти 50,0%) (р<0,05).
Встановлено, що власне ХЗЗГ та у поєднанні з ХПН характеризується достовірним зниженням протекторних властивостей слизової оболонки геніталій порівняно з контролем (у 42 та 64% хворих відповідно), особливо за наявності мікст-інфекції (U. urealyticum та діагностично значущих титрів IgG у крові до ЦМВ).
При поєднанні ХЗЗГ з ХНП встановлено пригнічення здатності клітин периферичної крові до продукції α- та γ-інтерферону in vitro, відповідно, в 6,0 та 9,75 раза, що свідчить про доцільність урахування встановлених механізмів при обгрунтуванні підходів щодо лікування указаної патології.
Література
1. Руденко А.В., Ромащенко О.В. Діагностика запальних захворювань сечовивідних шляхів та геніталій у жінок // Збірник наукових праць акушерів-гінекологів України. – К.: Інтермед, 2003. – С. 37-42.
2. Ledger W., Witkin S. Vulvovaginal infection. Manson Pablishin Ltd, 2010. – 127 p.
3. Дядык А.И., Колесник Н.А. Инфекции почек и мочевыводящих путей. – Донецк, 2003. – С. 13-19.
4. Синякова Л.А. Гнойный пиелонефрит (современная диагностика и лечение): Дис. …д-ра мед наук. – М., 2002. – С.34-213.
5. Ромащенко О.В. Клініко-мікробіологічна характеристика запальних захворювань органів репродуктивної та сечової системи / О.В. Ромащенко, А.В. Руденко, Л.О. Лебідь, В.В. Білоголовська, О.Г. Мороз // Педіатрія, акушерство та гінекологія. – 2004. – № 6. – С. 80-83.
6. Лебідь Л.О. Запальні захворювання геніталій у жінок з інфекціями сечової системи / Л.О. Лебідь // Педіатрія, акушерство та гінекологія. – 2005. – № 3. – С. 129-133.
7. Ledger W., Monif G.A groiwing concern: inability to diagnose vulvovaginal infection correctly // Obstet Gynecol. – 2004. – Vol. 103-782-784.
8. Степанова Н.М. Динаміка показників місцевого імунітету у хворих на інфекції сечової системи залежно від виявлених збудників та ефективності лікування / Н.М. Степанова, А.В. Руденко, В.Т. Кругліков, Л.О. Лебідь, А.Є. Кузьменко // Сімейна медицина. – 2008. – № 3 (25). – С. 64-67.
9. Ромащенко О.В. Оцінка ефективності лікування хронічного пієлонефриту в поєднанні з хронічним запаленням органів малого таза у жінок репродуктивного віку / О.В. Ромащенко, М.О. Колесник, Л.Ф. Яковенко, Л.О. Лебідь, В.В. Білоголовська // Педіатрія, акушерство та гінекологія. – 2007. – № 6. – С. 64-67.
10. Лабораторные методы исследования в клинике / Под ред. В.В. Меньшикова. – М.: Медицина,1987. – С. 365-411.
11. Киселев В.И. Полимеразная цепная реакция в диагностике урогенитальных инфекций: Пособие для врачей. – М., 2000. – С. 16-32.
12. Земсков А.М, Приворотов В.М., Земсков В.М. Коррекция нуклеинатом натрия вторичной иммунологической недостаточности у больных с хроническим заболеванием внутренних органов: Методические рекомендации. – Воронеж, – 1984. – 24 с.