1 квітня, 2015
Поліморфізм генів системи гемостазу у жінок з повторними невдачами IVF
 С.І. Жук, д.м.н., професор, В.М. Воробей-Вихівська, Національна медична академія післядипломної освіти ім. П.Л. Шупика, м. Київ
С.І. Жук, д.м.н., професор, В.М. Воробей-Вихівська, Національна медична академія післядипломної освіти ім. П.Л. Шупика, м. Київ
Лікування безпліддя залишається однією з найактуальніших проблем сучасного акушерства та гінекології. Відомо, що частота безпліддя в Україні досягає 15-20% за відсутності тенденції до зниження [1-5]. Причиною безпліддя можуть бути порушення з боку організму жінки, чоловіка або обох партнерів. Серед причин жіночого безпліддя найбільш вивченими є ендокринний, трубно-перитонеальний, матковий та цервікальний фактори. Значна роль в етіології безпліддя належить ендометріозу. Кількість випадків безпліддя неясного генезу поступово зменшується завдяки проведенню наукових досліджень та впровадженню у клінічну практику нових діагностичних методик. Так, протягом останнього десятиліття активно вивчався вплив імунологічного фактора на розвиток безпліддя. Новим напрямом досліджень є вивчення ролі гемостатичних порушень в етіології безпліддя.
В останні роки спостерігається стрімкий розвиток допоміжних репродуктивних технологій (ДРТ). Щороку в нашій країні проводять понад 12 тис. циклів ДРТ. Ефективність методики, за даними різних авторів, для різних вікових груп становить 20-40% [6, 7]. Для покращення результатів програм екстракорпорального запліднення (ЕКЗ, або IVF) постійно вдосконалюються репродуктологічні та ембріологічні методики.
Більшість жінок, які звертаються до центрів ДРТ, мають тривалу історію хвороби та обтяжений акушерсько-гінекологічний і репродуктивний анамнез, у якому часто фігурують епізоди самовільного переривання попередніх вагітностей або ж їх ускладненого перебігу. На особливу увагу заслуговують жінки з повторними невдалими спробами IVF.
Одним з найменш керованих і прогнозованих етапів ДРТ є імплантація та ранні етапи розвитку вагітності. Деякі автори висловлюють припущення, що причиною дефектів імплантації можуть бути порушення системи гемостазу.
Доведено роль гемостатичних порушень у патогенезі невиношування вагітності. Вважається, що мікротромби в судинах плаценти є причиною розладів матково-плацентарного кровообігу і недостатньої трофіки тканин ембріона чи плода, що клінічно проявляється розвитком плацентарної дисфункції, затримкою внутрішньоутробного розвитку та репродуктивними втратами на ранніх чи пізніх термінах гестації. Розглядаючи імплантацію як початковий і ключовий етап формування материнсько-плодових взаємовідносин, логічно припустити, що перешкодою для її успішного здійснення можуть стати ті самі чинники, які згубно впливають на подальше функціонування фетоплацентарного комплексу, а саме – порушення механізмів гемостазу. Загалом, згідно з результатами популяційних досліджень, поширеність тромбофілій у медичній практиці становить 15-20% [8].
Для покращення результатів програм ДРТ необхідно встановити причини порушень системи гемостазу для їх прогнозування та адекватної корекції. Зокрема, виявлено роль спадкових факторів у формуванні таких порушень. Йдеться про поліморфізм генів системи гемостазу, насамперед це ген протромбіну (F2), проакселерину (F5), β-ланцюга фібриногену (FGB), інгібітора активації плазміногену (PAI-1 і PAI-2) та ін. Відомо, що носії поліморфних варіантів цих генів схильні до порушень коагуляційних процесів. Поліморфізм генів факторів і компонентів системи гемостазу призводить до їх аномального синтезу чи порушення функціональної активності. Попередні дослідження свідчать про істотну поширеність описаних мутацій у популяції. У 30-50% пацієнтів із тромботичними станами останні зумовлені генетичним програмуванням, у решти – набутою патологією.
Метою цього дослідження стало вивчення поширеності мутацій генів системи гемостазу у жінок з обтяженим репродуктивним анамнезом.
Матеріали і методи
У дослідженні взяли участь 55 жінок з обтяженим репродуктивним анамнезом, що перебували на обстеженні та лікуванні в медичному центрі «Мати і дитя», віком від 24 до 48 років (середній вік 33,24 року). Із них первинне безпліддя було діагностовано у 29 пацієнток (52,73%), вторинне – у 26 (47,27%). До досліджуваної групи увійшли жінки з поєднаними факторами безпліддя. У якості факторів розвитку безпліддя визначався трубно-перитонеальний фактор (25 жінок, 45,5%), абсолютний трубний фактор (6 жінок, 10,9%), чоловічий фактор (18 жінок, 32,7%), ендокринний фактор (15 жінок, 27,3%). Знижений оваріальний резерв мали 14 жінок (25,5%). Патологію ендометрія (поліпи або мікрополіпоз ендометрія, гіперплазію та гіпоплазію ендометрія, хронічний ендометрит) діагностовано у 15 пацієнток (27,3%). Зовнішній і внутрішній генітальний ендометріоз виявлено у 7 жінок (12,73%). Міому матки зареєстровано лише у двох пацієнток (3,6%).
Тривалість безпліддя становила від 2 до 17 років, у середньому – 7 років. До досліджуваної групи включали жінок, що мали в анамнезі одну і більше невдалих спроб IVF (загалом – від 1 до 8). Від одного до трьох оперативних втручань на органах жіночої статевої системи в минулому перенесли 28 пацієнток (50,9%). Невиношування вагітності в анамнезі мали 18 жінок (69,3% від усіх пацієнток із вторинним безпліддям), у тому числі 8 – за типом самовільного аборту і 10 – за типом завмерлої вагітності (30,8 та 38,4% відповідно від усіх пацієнток із вторинним безпліддям). Позаматкові вагітності перенесли 5 жінок, 3 учасниці дослідження мали в анамнезі медичний аборт (19,2 та 11,5% відповідно від усіх пацієнток із вторинним безпліддям). Пологи, що закінчилися народженням живої дитини, в минулому мали лише дві жінки з досліджуваної групи.
Результати і обговорення
Ті чи інші генетично зумовлені порушення системи гемостазу виявлено у всіх жінок. Найбільш поширеною була мутація гена інгібітора активатора плазміногену (PAI-1: -675 5G>4G), яка спостерігалася у 41 пацієнтки (74,5%), з них гомозиготний варіант – у 14 (25,5%), а гетерозиготний – у 27 (49,5%). Ці показники істотно перевищують популяційні рівні поширеності зазначеної мутації. Так, у гомозиготному стані мутація PAI-1: -675 5G>4G зустрічається у 5-8% європейського населення, що в 5 разів нижче, ніж серед жінок з обтяженим репродуктивним анамнезом [1, 9, 10]. У понад половини обстежених також було виявлено мутацію генів інтегрину А2 (ITG A2: 807 C>T) та фібриногену (FGB: -455 G>A) – 60% (33 пацієнтки) і 58,2% (32 пацієнтки) відповідно. У гомозиготному стані ITG A2: 807 C>T зустрічався у 9 учасниць (16,4%), FGB-455 G>A – у 4 пацієнток (7,4%). У гетерозиготному стані ці мутації діагностовано у 24 (43,6%) та 28 (50,9%) обстежених відповідно. Таким чином, поширеність поліморфізму гена інтегрину А2 фібриногену в 4-7 разів перевищує популяційні рівні (p<0,01). Так, у загальній популяції частота такої мутації становить 8-15% [11] і 5-10% [13] відповідно. Дещо менше половини жінок мали поліморфний варіант гена ХІІІ фактора згортання крові (49,1%, 27 пацієнток), у тому числі в гомозиготному стані – 12,7% (7 обстежених), у гетерозиготному стані – 36,4% (20 пацієнток). Це вдвічі перевищує середньопопуляційні показники – 12-20%. Мутацію гена інтегрину В3 реєстрували з частотою 29,1% (16 жінок). Частота виявлення гомозиготного варіанта цієї мутації становила 5,5% (3 пацієнтки), а гетерозиготного – 23,6% (13 пацієнток). Ці цифри відповідають поширеності зазначеної мутації в популяції. За даними різних авторів, частота мутації гена інтегрину В3 досягає 20-30%. Поліморфізм гена VII фактора згортання крові виявлено у 21,8% пацієнток (12 жінок), у тому числі гомозиготний варіант – у 3,6% (2 жінки), гетерозиготний – у 23,6% (13 жінок). Отриманий результат істотно не перевищував популяційний рівень (10-20%). Мутацію генів протромбіну і V фактора згортання крові реєстрували епізодично. Кожну з них виявлено однократно (1,8%) і лише в гетерозиготному вигляді (табл., рис. 1). Популяційні рівні цих мутацій навіть дещо вищі і становлять 2-3 і 4-6% відповідно [13].
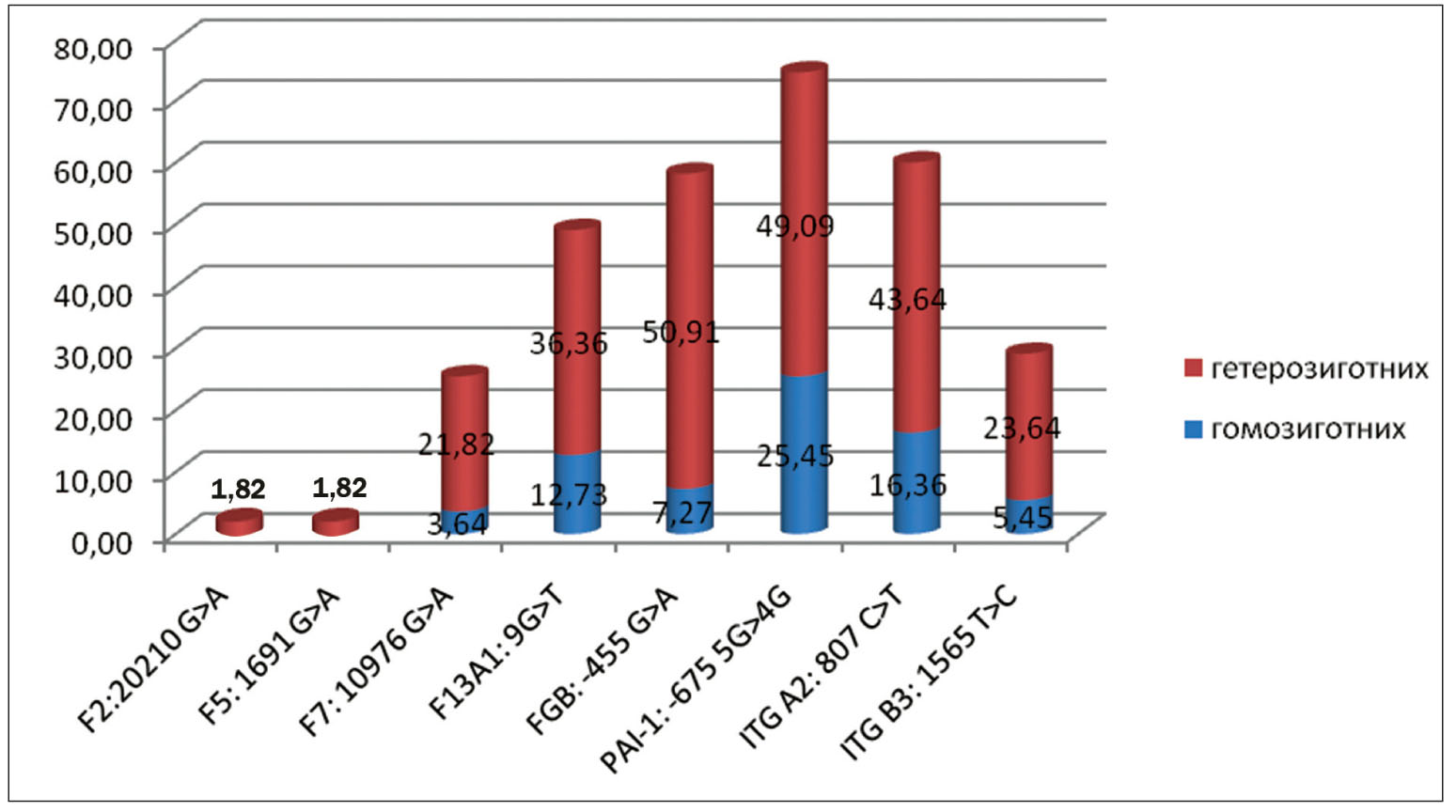 Рис. 1. Поширеність мутацій генів системи гемостазу серед жінок з обтяженим репродуктивним анамнезом
Рис. 1. Поширеність мутацій генів системи гемостазу серед жінок з обтяженим репродуктивним анамнезом 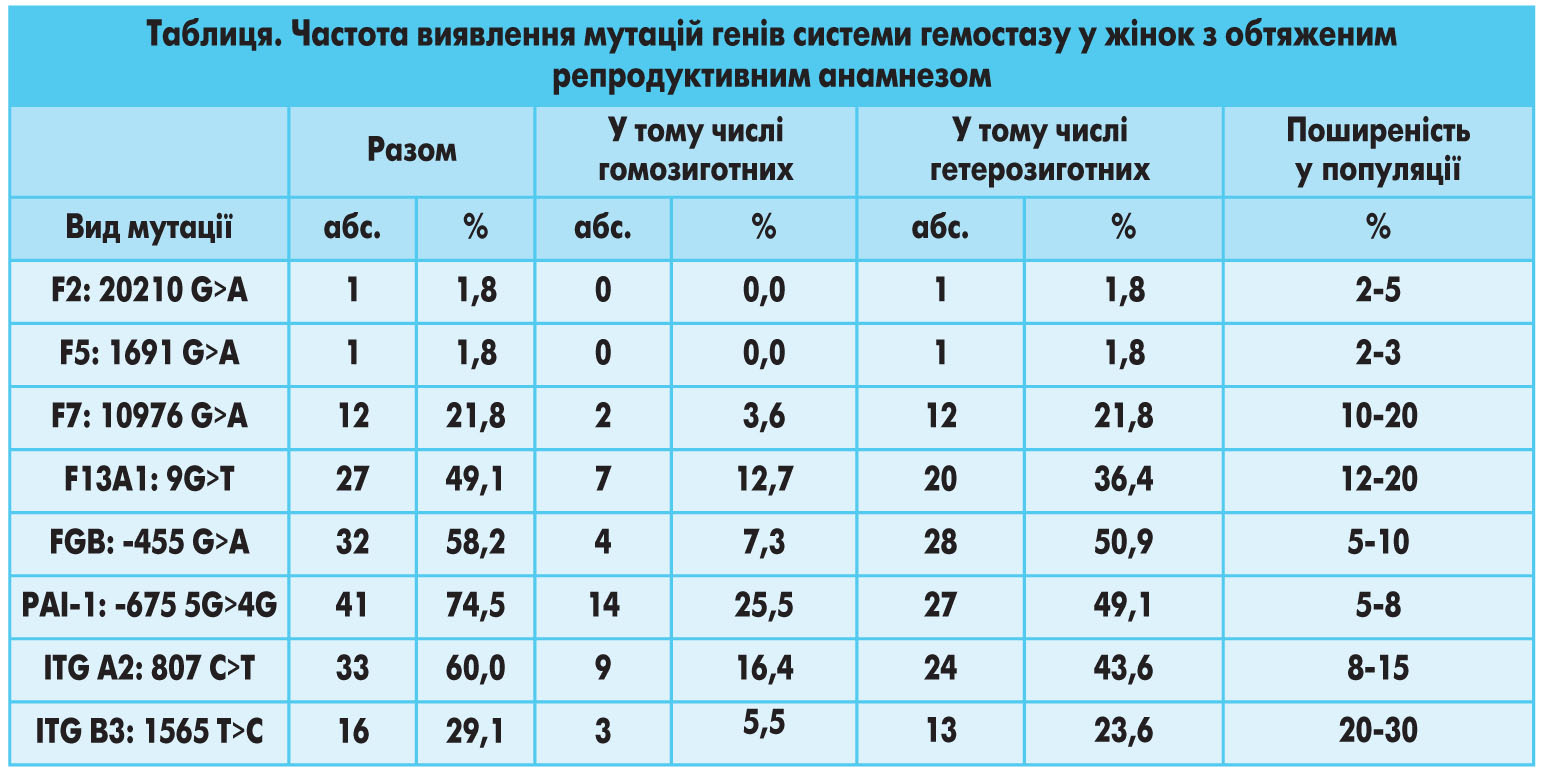
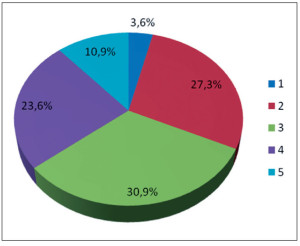
У переважної більшості пацієнток спостерігалося поєднання кількох мутацій. Ізольовані мутації виявлено лише у двох жінок (3,6%). В одному випадку це була гетерозиготна мутація гена фібриногену (FGB: -455 G>A), в іншому – інгібітора активатора плазміногену 1 (PAI-1: -675 5G>4G). Поєднання двох мутацій генів гемостазу зареєстровано у 27,3% пацієнток. Комбінацію трьох мутацій виявляли найчастіше – у 30,9% обстежених. Носіями чотирьох мутацій були 23,6% жінок. Максимальна кількість мутацій, виявлених у однієї пацієнтки, – 5, що спостерігалося у 10,9% обстежених (рис. 2).
З огляду на те, що більшість жінок мали 3 і більше мутацій, особливий інтерес становить виявлення закономірностей їх поєднання. З'ясовано, що комбінація трьох найпоширеніших у досліджуваній субпопуляції мутацій – гена фібриногену (FGB: -455 G>A), інгібітора активатора плазміногену 1 (PAI-1: -675 5G>4G) та тромбоцитарного рецептора колагену (ITG A2: 807 C>T) – зустрічалася у кожної третьої жінки (32,7%). Патогенетично така комбінація викликає схильність до гіперкоагуляції на всіх ланках гемостазу – прискорення первинної активації тромбоцитів, утворення фібрину та сповільнення фібринолізу. Наступною за частотою виявлення стала комбінація поліморфізму гена фібриногену (FGB: -455 G>A), інгібітора активатора плазміногену 1 (PAI-1: -675 5G>4G) і ХІІІ фактора згортання крові (F13A1: 9G>T) (23,6%). Така тріада мутацій зумовлює схильність до пришвидшення коагуляційних процесів, гальмування фібринолізу та сповільнення стабілізації фібрину. Зважаючи на те, що комбінація містить різноспрямовані мутації, вона потребує спеціалізованого гематологічного обстеження й моніторингу. Мутацію ХІІІ фактора згортання крові (F13A1: 9G>T) також часто виявляли в комбінації з мутаціями генів інтегрину А2 (ITG A2: 807 C>T) та фібриногену (FGB: -455 G>A) (18,2%) або інтегрину А2 (ITG A2: 807 C>T) й інгібітора активатора плазміногену 1 (PAI-1: -675 5G>4G)(16,4%). Найбільш поширеним поєднанням чотирьох поліморфізмів генів системи гемостазу стала комбінація мутацій генів фібриногену (FGB: -455 G>A), інгібітора активатора плазміногену 1 (PAI-1: -675 5G>4G), тромбоцитарного рецептора колагену (ITG A2: 807 C>T) та ХІІІ фактора згортання крові (F13A1: 9G>T) (14,5%) (рис. 3). Жінки з такими множинними мутаціями генів системи гемостазу були направлені на обстеження до гематолога, під час якого в одних і тих самих пацієнток ще до початку лікування через невеликі інтервали часу реєстрували суттєві відхилення як у бік гіпокоагуляції, так і в бік гіперкоагуляції. Стабілізації ситуації вдавалося досягти після курсу індивідуально підібраної терапії, що сприятливо позначилося на результатах лікування безпліддя.
Висновки
Генетично зумовлена патологія системи гемостазу відіграє вагому роль у патогенезі порушення репродуктивної функції. Показники поширеності мутацій генів системи гемостазу серед жінок з обтяженим репродуктивним анамнезом значно перевищують середньопопуляційні рівні. Найбільш поширеними в цій субпопуляції є мутації генів інгібітора активатора плазміногену 1 (PAI-1: -675 5G>4G), фібриногену (FGB: -455 G>A), тромбоцитарного рецептора колагену (ITG A2: 807 C>T) та ХІІІ фактора згортання крові (F13A1: 9G>T). Для переважної більшості пацієнток з обтяженим репродуктивним анамнезом характерне поєднання трьох і більше мутацій. Ретельне вивчення клінічних та фенотипічних проявів найбільш поширених комбінацій є першочерговим завданням. Триває робота в цьому напрямі, що буде відображено в подальших публікаціях.
Частота виявлення мутації гена інтегрину В3 та VІІ фактора згортання крові хоч і була досить високою, проте істотно не відрізнялася від популяційних рівнів. Тому її участь у патогенезі репродуктивних невдач залишається суперечливою і потребує уточнення. Мутації генів протромбіну і V фактора згортання крові реєстрували епізодично, і статистичного значення вони не мали.
З урахуванням даних про поширеність різних мутацій можна сформувати раціональні пакети обстеження жінок з обтяженим репродуктивним анамнезом, що дозволить зробити їх більш економічно доступними. Очевидно, що таким пацієнткам показано обстеження насамперед на наявність поліморфізму генів інгібітора активатора плазміногену 1 (PAI-1: -675 5G>4G), фібриногену (FGB: -455 G>A), тромбоцитарного рецептора колагену (ITG A2: 807 C>T) та ХІІІ фактора згортання крові (F13A1: 9G>T).
Виявлення поліморфізмів генів системи гемостазу у жінок з тривалим безпліддям та повторними безрезультатними спробами ЕКЗ може надати клініцистам підстави для оптимізації алгоритмів лікування таких пацієнтів. Діагностика й корекція генетично зумовлених порушень системи гемостазу у жінок з обтяженим репродуктивним анамнезом є міждисциплінарною проблемою, яка потребує тісної співпраці акушерів-гінекологів-репродуктологів і гематологів. Підвищення уваги клініцистів до цієї проблеми може розширити можливості сучасної медицини в лікуванні безпліддя.
Література
1. Допоміжні репродуктивні технології при лікуванні безпліддя в Україні / О.М. Юзько, В.В. Камінський, О.Д. Онищук, Г.М. Альошина та ін. // Жіночий лікар. – 2008. – № 2. – С. 6.
2. Юзько О.М., Руденко Н.Г. Стан та перспективи розвитку допоміжних репродуктивних технологій лікування безпліддя в Україні [Електронний ресурс]. – Режим доступу: http://lv.bsmu.edu.ua/sanitarno-prosvitnicka-robota-kafedr-universitetu/statti-vistupi-na-teleba
3. Юзько О.М., Юзько Т.А. Подолання безпліддя за допомогою репродуктивних технологій // Медицинские аспекты здоровья женщины. – 2009. – № 3(20).
4. Грищенко В.И., Козуб Н.И., Довгаль А.И. Лечение и реабилитация больных с трубно-перитонеальным бесплодием // Международный медицинский журнал. – 2001. – № 2. – С. 34-37.
5. Іванюта Л.І. Проблеми неплідності, причини, діагностика, лікування та шляхи їх вирішення: зб. наук. праць Асоціації акушерів-гінекологів України. – К.: Фенікс, 2001. – С. 292-295.
6. Способ прогнозирования наступления беременности у пациенток, включенных в программу экстракорпорального оплодотворения, в стандартном длинном протоколе / Г.М. Савельева, П.А. Клименко, Е.Н. Карева, Л.М. Каппушева и др. // Лечащий врач – гинекология. – 2013. – № 3.
7. Аншина М.Б. ЭКО. Если вам нужен ребенок. – М., 2008.
8. Макацария А.Д. Тромбогеморрагические осложнения в акушерско-гинекологической практике: руководство для врачей. – М.: ООО «Медицинское информационное агентство», 2011. – 1056 с.
9. Perez-Martinez P., Adarraga-Cansino M.D., Fernandez de la Puebla R.A., Blanco-Molina A., Delgado-Lista J., Marin C., Ordovas J.M., Lopez-Mirandaand J., Perez-Jimenez F. The -675 4G/5G polymorphism at the Plasminogen Activator Inhibitor 1 (PAI-1) gene modulates plasma Plasminogen Activator Inhibitor 1 concentrations in response to dietary fat consumption // British Journal of Nutrition. – 2008. – V. 99 – P. 699-702.
10. Зотова И.В., Затейщиков Д.А., Сидоренко Б.А. Предикторы внутрисердечного тромбоза у больных с мерцательной аритмией: факторы гемостаза, маркеры воспалений и генетические факторы // Кардиология. – 2007. – № 47. – С. 46-54.
11. Аветисян М.А., Витковский Ю.А. Частота встречаемости генотипов полиморфного варианта С807Т в гене ITG A2 среди здоровых респондентов и больных с ишемической болезнью сердца, принимающих и не принимающих аспирин, бурятской и русской национальностей: материалы Всероссийской научно-практической конференции, посвященной 60-летию Читинской государственной медицинской академии. – Чита: ГБОУ ВПО Читинская государственная медицинская академия Минздрава России.
12. Исследование полиморфизма генов системы свертывания крови и фибринолиза у условно здоровых беременных России и Украины / Е.С. Вашукова, А.С. Глотов, М.Д. Канаева, Л.Б. Полушкина и др. // Экологическая генетика. – 2011. – Т. IX. – № 1. – С. 70-80.
13. Полиморфизм – 675 5G/4G. Мутация ингибитора активатора плазминогена (PAI) 1 [Електронний ресурс]. – Режим доступу: http://euro-lab.ru/polimorfizm-%E2%80%93-675-5g4g-mutatsiya-ingibitora-aktivatora-plazminogena-pai-1.