29 липня, 2020
Лікування ювенільного ідіопатичного артриту: терапевтичні підходи при несистемному поліартриті, сакроілеїті та ентезиті
Рекомендації Американської колегії ревматологів/Фонду боротьби з артритом (2019)
У 2019 р. на сторінках авторитетного наукового журналу Arthritis & Rheumatology були надруковані Рекомендації Американської колегії ревматологів (ACR) та Фонду боротьби з артритом щодо лікування дітей з ювенільним ідіопатичним артритом, який клінічно маніфестує як несистемний поліартрит, сакроілеїт або ентезит (S. Ringold et al., 2019). Члени 5 робочих груп з розробки цих рекомендацій сформулювали конкретні питання щодо популяції пацієнтів, втручань, їх порівняння та наслідків (Patient/Population, Intervention, Comparison, and Outcomes – PICO) та виконали систематичний огляд наявних на сьогодні доказів щодо переваг і ризиків різних методів лікування при цих патологічних станах. Для визначення якості доказів використовували методологію Робочої групи з розробки, оцінки та експертизи ступеня обґрунтованості клінічних рекомендацій (GRADE). Результатом цієї копіткої праці стало створення 39 рекомендацій (8 сильних та 31 умовної), короткий огляд яких наведений нижче.
Ювенільний артрит є одним із найпоширеніших хронічних захворювань у дітей: згідно з оцінками експертів, його поширеність становить 1:1000 дітей [1-3]. Терміном «ювенільний ідіопатичний артрит» (ЮІА) позначають гетерогенну групу запальних уражень суглобів невідомої етіології з початком у віці до 16 років і мінімальною тривалістю 6 тижнів; цей діагноз встановлюють після виключення інших відомих причин синовіту [4]. Всі форми ЮІА асоційовані зі зниженням якості життя, пов’язаної зі здоров’ям, і з ризиком хронічного ураження суглоба. При цьому захворювання може персистувати й після досягнення дорослого віку [5-13]. Наразі для лікування ЮІА доступна ціла низка методів, включаючи застосування нестероїдних протизапальних препаратів (НПЗП), системне та внутрішньосуглобове введення глюкокортикостероїдів (ГКС), а також терапію небіологічними та біологічними базисними протиревматичними засобами, здатними модифікувати перебіг захворювання (disease-modifying antirheumatic drugs – DMARD). Слід зазначити, що своєчасний початок належної терапії має вирішальне значення у запобіганні стійкому ураженню суглобів та у покращенні віддалених наслідків.
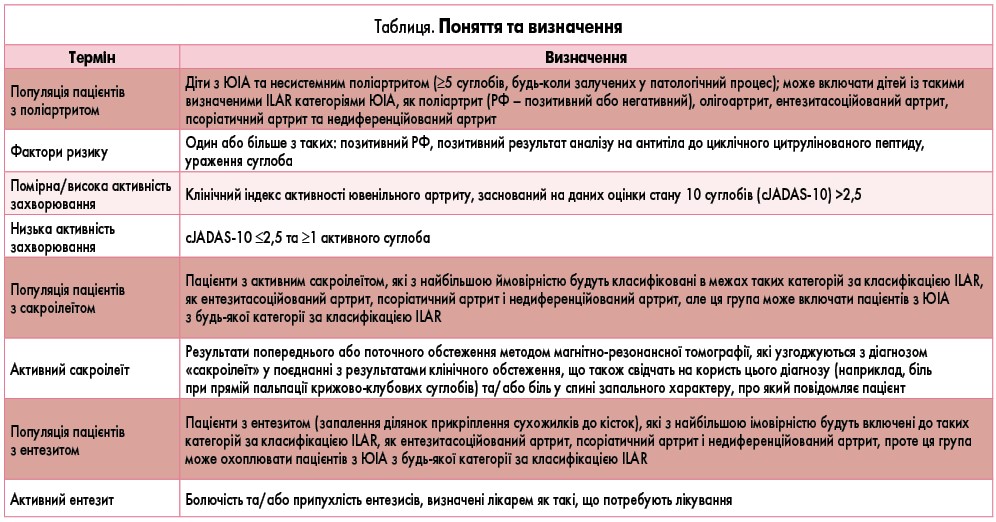
Згідно з чинними класифікаційними критеріями Міжнародної ліги ревматологічних асоціацій (ILAR), ЮІА розподіляють на 7 взаємовиключних категорій, що визначаються кількістю залучених у патологічний процес суглобів, наявністю або відсутністю позасуглобових проявів і наявністю або відсутністю додаткових маркерів, зокрема ревматоїдного фактора (РФ) та HLA-B27 [4]. Проте нещодавно отримані дані свідчать, що ці класифікаційні категорії можуть не повною мірою відображати фонову генетичну та клінічну гетерогенність цього захворювання або мати істотне значення при прийнятті рішень щодо лікування [20-22]. Тому нові розроблені рекомендації засновані на розгляді клінічних фенотипів ЮІА, а не категорій за класифікацією ILAR. У рекомендаціях виділяють кілька популяцій пацієнтів з ЮІА (табл.).
У рекомендаціях розглянуті такі види фармакологічного та нефармакологічного лікування, які можуть застосовуватися при ЮІА:
- НПЗП;
- DMARD (лефлуномід, метотрексат, сульфасалазин, гідроксихлорохін);
- біологічні препарати:
- інгібітори фактора некрозу пухлини (ФНП) – адалімумаб, етанерцепт, інфліксимаб, голімумаб;
- біологічні препарати, які не є інгібіторами ФНП, – абатацепт, тоцилізумаб, ритуксимаб;
- ГКС:
- пероральні (будь-які);
- призначені для внутрішньосуглобового введення (тріамцинолону ацетонід, тріамцинолону гексацетонід, метилпреднізолону ацетат);
- інші втручання:
- фізіотерапія та лікувальна фізкультура;
- ерготерапія та реабілітація.
Ключові критерії результативності лікування включали оцінку активності захворювання, якість життя, ураження суглоба та серйозні небажані явища. Вкрай важливим критерієм закономірно була вираженість болю у суглобах. Кожна рекомендація розроблена на основі аналізу співвідношення переваг і потенційних ризиків конкретного варіанту лікування, якості доказів та вподобань пацієнтів відповідно до методології GRADE.
Рекомендації покликані допомогти спеціалістам сфери охорони здоров’я, особам, що здійснюють догляд за пацієнтами, та самим пацієнтам у виборі стратегії лікування. При цьому для вибору лікування, оптимального для конкретного пацієнта, всіма учасниками цього процесу має враховуватися не тільки клінічний фенотип захворювання та ступінь його активності, а й супутні захворювання, відповідь на попереднє лікування та його переносимість, функціональна мета терапії, поточний функціональний статус пацієнта та його особисті вподобання. У документі виділені так звані сильні та умовні рекомендації. Сильна рекомендація означає впевненість експертів у тому, що бажані ефекти від її виконання переважають небажані ефекти, тому вона є прийнятною практично для всіх пацієнтів. Умовна рекомендація означає, що експерти вважають: бажані ефекти її виконання, ймовірно, переважатимуть небажані ефекти, тому вона підійде для більшості пацієнтів, хоча деякі хворі можуть її не дотримуватися.
Загальні рекомендації щодо лікування пацієнтів з ЮІА та поліартритом
У дітей і підлітків з ЮІА та активним поліартритом загалом рекомендовані:
НПЗП
- НПЗП умовно рекомендуються як додаткова терапія (PICO A.1)
DMARD
- Застосування метотрексату умовно рекомендується порівняно з лефлуномідом або сульфасалазином (PICO A.2, A.3)
- Використання метотрексату для підшкірного введення умовно рекомендується порівняно з його пероральною формою (PICO A.4)
ГКС
- Внутрішньосуглобове введення ГКС умовно рекомендується як додаткова терапія (PICO A.5)
- Тріамцинолону гексацетонід наполегливо рекомендується (сильна рекомендація) порівняно з тріамцинолону ацетонідом для внутрішньосуглобового введення (PICO A.6)
- Перехідна терапія з використанням обмеженого курсу пероральних ГКС (<3 міс) на початку або під час ескалації терапії у пацієнтів з високою або помірною активністю захворювання рекомендується умовно (PICO A.7)*. Перехідна терапія, спрямована на контроль активності захворювання, може бути найбільш корисною в умовах обмеженої рухливості та/або значно виражених симптомів
- Не рекомендується призначати перехідну терапію обмеженим курсом ГКС (<3 міс) у пацієнтів з низькою активністю захворювання (умовна рекомендація, PICO A.8)
- Наполегливо не рекомендується (сильна рекомендація) постійний прийом ГКС у низькій дозі незалежно від факторів ризику або активності захворювання (PICO A.9)
Біологічні DMARD
- У дітей і підлітків з ЮІА та поліартритом, які починають лікування біологічними препаратами (етанерцепт, адалімумаб, голімумаб, абатацепт або тоцилізумаб), умовно рекомендується їх застосування у комбінації з DMARD порівняно з монотерапією біологічними препаратами (PICO A.10, A.11, A.12, A.13, A.14)
- Комбінована терапія з DMARD наполегливо рекомендується (сильна рекомендація) у разі призначення інфліксимабу (PICO A.15)
Фізіотерапія, лікувальна фізкультура, ерготерапія та реабілітація
- У дітей і підлітків з ЮІА та поліартритом, які мають функціональні обмеження або ризик їх формування, умовно рекомендується використання фізіотерапії та лікувальної фізкультури та/або ерготерапії і реабілітації (PICO A.16, PICO A.17)
Рекомендації щодо початкового та подальшого лікування ЮІА та поліартриту
У дітей і підлітків з ЮІА та активним поліартритом як засоби лікування рекомендовані:
Початкова терапія
Всі пацієнти
- Початкова терапія DMARD наполегливо рекомендується (сильна рекомендація) порівняно із монотерапією НПЗП (PICO B.1)
- Монотерапія метотрексатом як початкове лікування умовно рекомендується порівняно з потрійною терапією DMARD (PICO B.2)
Пацієнти без факторів ризику*:
- Початкова терапія DMARD умовно рекомендується порівняно з біологічними препаратами (PICO B.3)
Пацієнти з наявністю факторів ризику:
- Початкова терапія DMARD умовно рекомендується порівняно з біологічними препаратами, однак визнається, що існують ситуації, у яких початкова терапія із включенням біологічних препаратів може мати переваги (PICO B.4). Початкова терапія біологічними препаратами може розглядатися у пацієнтів з наявністю факторів ризику та залученням у патологічний процес суглобів групи високого ризику (наприклад, шийний відділ хребта, зап’ясток, кульшовий суглоб), з високою активністю захворювання, а також у пацієнтів, які за оцінкою лікаря мають високий ризик інвалідизуючого ураження суглобів
Подальша терапія: низька активність захворювання (cJADAS-10 ≤2,5 та ≥1 суглоба з активним запаленням)
У дітей, які отримують DMARD та/або біологічний препарат:
- Ескалація терапії умовно рекомендується порівняно з відсутністю ескалації (PICO B.5, B.6). Ескалація терапії може включати: внутрішньосуглобове введення ГКС, оптимізацію дози DMARD, спробу призначення метотрексату у разі, якщо він ще не застосовувався, а також додавання до схеми біологічних препаратів (чи заміну одного з них на інший)
Подальша терапія: помірна/висока активність захворювання (cJADAS-10 >2,5)
Якщо пацієнт отримує монотерапію DMARD:
- Додаткове призначення біологічного препарату до початково призначеного DMARD умовно рекомендується як таке, що має перевагу порівняно із заміною цього DMARD на інший препарат цієї ж групи (PICO B.7)
* Фактори ризику включають наявність будь-якої з таких ознак: позитивний результат аналізу на антитіла до циклічного цитрулінованого пептиду, позитивний РФ або наявність ураження суглоба.
На рисунку зображений короткий алгоритм дій лікаря під час виконання первинних рекомендацій щодо початкового та подальшого лікування дітей з ЮІА й активним поліартритом.
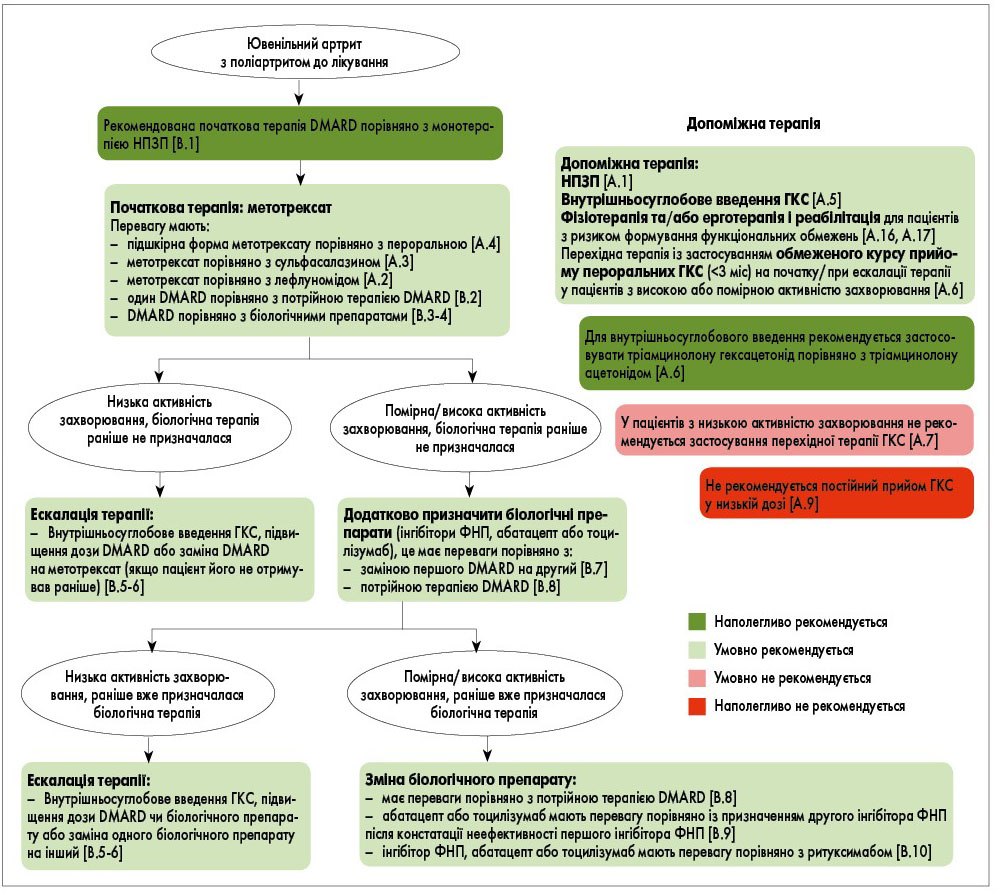 Рис. Алгоритм дій лікаря під час виконання первинних рекомендацій щодо початкового та подальшого лікування дітей з ЮІА й активним поліартритом
Рис. Алгоритм дій лікаря під час виконання первинних рекомендацій щодо початкового та подальшого лікування дітей з ЮІА й активним поліартритом
Вважається, що адекватна тривалість пробного курсу лікування метотрексатом складає 3 міс. Якщо через 6-8 тижнів відповідь на терапію є мінімальною або її взагалі немає, може бути доцільною зміна схеми лікування або додаткове включення до неї інших препаратів. У пацієнтів з наявністю факторів ризику та без них рекомендується початкова терапія DMARD (метотрексат, лефлуномід або сульфасалазин), хоча у деяких пацієнтів може бути доцільною початкова біологічна терапія (наявність факторів ризику та залучення у патологічний процес суглобів групи високого ризику, висока активність захворювання, висновок лікаря про високу ймовірність інвалідизуючого ураження суглоба). Включення до схеми лікування біологічного препарату може бути розглянуте у тих пацієнтів, які раніше ніколи не отримували біологічної терапії та у яких зберігається низька активність захворювання після ескалації терапії.
Рекомендації з лікування ЮІА та сакроілеїту
У дітей і підлітків з ЮІА та активним перебігом сакроілеїту як засоби лікування рекомендовані:
Лікування НПЗП наполегливо рекомендується (сильна рекомендація) порівняно з відсутністю терапії цими лікарськими засобами (PICO C.1).
У дітей і підлітків з активним перебігом сакроілеїту незважаючи на лікування НПЗП:
- Наполегливо рекомендується (сильна рекомендація) додаткове призначення інгібіторів ФНП порівняно з продовженням терапії НПЗП (PICO C.2)
- Умовно рекомендується застосування сульфасалазину у пацієнтів, які мають протипоказання до призначення інгібіторів ФНП або у яких виявився неефективним більш ніж один препарат цієї групи
- Наполегливо не рекомендується (сильна рекомендація) застосування метотрексату в режимі монотерапії (PICO C.4)
ГКС
У дітей і підлітків з активним перебігом сакроілеїту незважаючи на лікування НПЗП:
- Умовно рекомендується перехідна терапія із застосуванням обмеженого курсу пероральних ГКС (<3 міс) на початку або під час ескалації лікування (PICO C.5). Перехідна терапія може бути найбільш корисною в разі високої активності захворювання, обмеження рухливості та/або значущих симптомів
- Умовно рекомендується введення ГКС у крижово-клубові суглоби як додаткова терапія (PICO C.6)
Фізіотерапія та лікувальна фізкультура
- У дітей і підлітків з сакроілеїтом, які мають функціональні обмеження або високу ймовірність їх формування, умовно рекомендується використання фізіотерапії та лікувальної фізкультури (PICO C.7)
Рекомендації з лікування ЮІА та ентезиту
У дітей і підлітків з ЮІА та активним перебігом ентезиту як засоби початкового та подальшого лікування рекомендовані:
У дітей і підлітків з активним перебігом ентезиту наполегливо рекомендується (сильна рекомендація) лікування НПЗП порівняно з відсутністю терапії цими лікарськими засобами (PICO D.1).
У дітей і підлітків з активним перебігом ентензиту незважаючи на лікування НПЗП:
- Застосування інгібіторів ФНП умовно рекомендується порівняно з метотрексатом або сульфасалазином (PICO D.2, D.3)
- Умовно рекомендується перехідна терапія із застосуванням обмеженого курсу прийому пероральних ГКС (<3 міс) на початку або під час ескалації терапії (PICO D.4). Перехідна терапія може бути найбільш корисною у разі високої активності захворювання, обмеження рухливості та/або значущих симптомів
Фізіотерапія та лікувальна фізкультура
- У дітей і підлітків з ентезитом, які мають функціональні обмеження або високу ймовірність їх формування, умовно рекомендується використання фізіотерапії та лікувальної фізкультури (PICO D.5)
Обговорення
Викладені рекомендації розроблені із застосуванням методології GRADE та ілюструють сучасний підхід до лікування дітей з несистемним поліартритом, сакроілеїтом та ентезитом. Вони краще висвітлюють додаткові можливості терапії, які стали доступними з моменту публікації попередніх рекомендацій ACR з ведення ЮІА у 2011 р. Від попереднього документа ці рекомендації також відрізняються визначенням факторів ризику та підходом до оцінки активності захворювання, який використовувався для розробки клінічних сценаріїв. Також важливою відмінністю від версії 2011 р. стало положення про те, що, враховуючи встановлені переваги раннього початку лікування DMARD, при поліартриті більше не може рекомендуватися початкова монотерапія НПЗП. Що ж стосується застосування доступних на сьогодні біологічних препаратів, то загалом вони характеризуються практично еквівалентними ефективністю та профілем безпеки, однак, на жаль, наразі відсутні їх прямі порівняльні дослідження. Винятком є інгібітори ФНП – саме їх призначення рекомендується при сакроілеїті. Застосування ритуксимабу розглядається лише після того, як вже було випробуване лікування інгібіторами ФНП, абатацептом і тоцилізумабом. Врешті, у цьому документі вперше надаються рекомендації щодо ескалації терапії при низькій активності захворювання, що підкреслює важливість досягнення та підтримання повного контролю над його клінічним перебігом.
Темою особливої дискусії експертів стала доцільність застосування біологічних препаратів як початкова терапія у дітей з поліартритом, особливо при наявності у них факторів ризику. Зрештою було рекомендовано проводити терапію DMARD, проте відзначено, що деяким пацієнтам все ж може бути показана початкова терапія біологічними препаратами. Це питання залишається предметом активного вивчення, і дослідження, що зараз тривають, допоможуть з’ясувати, які саме категорії пацієнтів з високою ймовірністю отримають користь у разі початку терапії із застосування біологічних препаратів.
Важливою «повісткою дня» у дитячій ревматології залишається й визначення валідних і практичних інструментів оцінки активності ЮІА. Тим не менше, при розробці рекомендацій експерти дійшли згоди, що ескалація терапії має проводитися навіть тоді, коли активний запальний процес має місце лише в одному суглобі.
Оскільки більшість розроблених рекомендацій є умовними, прийняття рішень про вибір лікування має здійснюватися на підставі спільної позиції клініцистів, пацієнтів та осіб, які здійснюють догляд за ними. Рекомендації стосуються типових клінічних ситуацій, і всі рішення щодо лікування мають бути індивідуалізовані з урахуванням унікальних особливостей клінічної картини у кожного конкретного пацієнта, його медичного анамнезу та особистих уподобань.
Стаття друкується у скороченні.
Список літератури, що включає 105 джерел, знаходиться в редакції.
1. Arthritis & Rheumatology. 2019 June; 2. 2019 American College of Rheumatology/Arthritis Foundation Guideline for the Treatment of Juveni (v0.1) – 1 (p.10).
Реферативний переклад з англ. підготувала Інга Боброва
CP-164548
Тематичний номер «Педіатрія» №3 (54) 2020 р.