12 грудня, 2016
Инфекции мочевыводящих путей у пожилых мужчин
Инфекции мочевыводящих путей (ИМП) у мужчин, не имеющих постоянного катетера, не характерны для лиц моложе 60 лет, в то же время частота этой патологии у представителей сильного пола старше 60 лет значительно возрастает. Распространенность ИМП у мужчин младше 55 лет колеблется от 0,9 до 2,4 случая на 1000 человек, у лиц старше 85 лет она составляет уже 7,7 случая на 1000 человек. Тяжелое течение заболевания часто является причиной госпитализации, необходимость которой возрастает с увеличением возраста пациента.
ИМП – наиболее распространенная причина бактериемии у пожилых мужчин; в то же время эта патология редко приводит к летальному исходу. Рецидивы ИМП более характерны для мужчин пожилого и старческого возраста, чем для молодых людей. Отдаленные последствия (в том числе нарушение функции почек) при условии отсутствия обструкции мочевыводящих путей (МП) развиваются достаточно редко. Распространенность ИМП у пожилых мужчин примерно вдвое меньше аналогичного показателя у женщин, однако уровень инфицирования лиц сильного пола старше 80 лет приближается к таковому у представительниц слабого пола этого же возраста.
Бессимптомная бактериурия не характерна для молодых лиц, в то время как у >10% мужчин старше 80 лет, проживающих не в домах престарелых, и 15-40% мужчин, пребывающих в лечебных учреждениях, предназначенных для оказания долгосрочного ухода, выявляют бессимптомную бактериурию. Пациенты с данным состоянием более подвержены развитию клинически выраженной ИМП по сравнению с мужчинами, не имеющими указанного нарушения; вероятно, развитию этих состояний способствуют одинаковые биологические факторы. Антибактериальная терапия (АБТ) при бессимптомной бактериурии не рекомендуется, поскольку она может стать причиной резистентности микроорганизмов к антибиотикам.
С возрастом у мужчин могут возникать структурные и функциональные аномалии МП, ухудшающие нормальное мочеиспускание. Наиболее распространенной из них является доброкачественная гиперплазия предстательной железы, в ряде случаев ассоциирующаяся с затрудненным мочеиспусканием вследствие обструкции и турбулентного тока мочи. Острый бактериальный простатит (ОБП) – тяжелая системная инфекция, потенциально опасная для жизни. Хронический бактериальный простатит (ХБП) может манифестировать рецидивирующими ИМП, вызываемыми, как правило, одним и тем же штаммом микроорганизмов. Бактерии, локализующиеся в предстательной железе, плохо поддаются эрадикации в связи с затрудненной диффузией антибактериальных препаратов в указанный орган или наличием в нем конкрементов.
Лица пожилого возраста часто имеют сопутствующую соматическую патологию (сахарный диабет), предрасполагающую к инфекционным заболеваниям. Наличие урологической патологии (недержание мочи или задержка мочеиспускания) создает условия для появления бактериурии вследствие увеличения частоты проведения медицинских вмешательств, например катетеризации. В то же время результаты проспективных исследований не подтвердили наличие взаимосвязи между объемом резидуальной мочи и развитием бактериурии / симптомной ИМП у мужчин. Наиболее точными предикторами бессимптомной бактериурии являются функциональная несостоятельность (включая недержание мочи), иммобилизация, деменция.
Грамотрицательные микроорганизмы выделяются у 60-80% пожилых пациентов, страдающих ИМП и проживающих в привычной социальной среде. Наиболее распространенным возбудителем является Escherichia coli; другие представители рода Enterobacteriaceae, такие как Klebsiella pneumoniae и Proteus mirabilis, выделяются значительно реже. Штаммы Enterococcus являются наиболее распространенными грамположительными патогенами. Инфицированность специфическими штаммами E. coli, а также степень их вирулентности оказывают значимое влияние на клиническую картину заболевания. Микроорганизмы, выделенные у мужчин, страдающих пиелонефритом/ИМП, течение которых сопровождается фебрильной температурой, являются наиболее вирулентными, затем следуют штаммы, обнаруженные у пациентов с циститом; наименьшей вирулентностью, как правило, обладают возбудители, колонизирующие нижние отделы кишечника. У мужчин с бактериурией, не имеющих постоянного мочевого катетера и проживающих в домах престарелых, наиболее часто выделяемым патогеном является E. coli; однако в последнее время в этой популяции больных все чаще обнаруживают такие микроорганизмы, как P. mirabilis, Pseudomonas aeruginosa, а также мультирезистентных возбудителей. В исследовании, проведенном в Испании, в образцах мочи мужчин чаще, чем у женщин, обнаруживали бактерии, синтезирующие β-лактамазы расширенного спектра действия; пожилой возраст и пребывание в домах престарелых признаны факторами риска инфицирования такими штаммами.
Диагностика
У пациентов, проживающих не в домах престарелых, цистит проявляется характерными симптомами раздражения нижних отделов МП, включая дизурию, недержание мочи, императивные позывы к мочеиспусканию, никтурию, специфический дискомфорт и иногда макрогематурию. Типичное течение пиелонефрита ассоциируется с лихорадкой, положительным симптомом Пастернацкого, различными проявлениями поражения нижних отделов МП (например, ирритативными симптомами). Результаты проспективного исследования показали транзиторное повышение сывороточного простатспецифического антигена и/или объема предстательной железы у >90% мужчин (средний возраст 63 года), у которых ИМП протекала на фоне фебрильной температуры, несмотря на то что в секрете предстательной железы патогенные микроорганизмы не обнаруживались. ОБП, как правило, манифестирует лихорадкой и симптомами поражения нижних МП, иногда – обструктивной уропатией. ХБП может начинаться под маской острого или рецидивирующего цистита (если бактерии, персистирующие в предстательной железе, снова попадают в уретру и мочевой пузырь). Несмотря на то что проявления этих заболеваний у лиц, не имеющих постоянных катетеров и проживающих в домах престарелых, аналогичны симптомам, возникающим у представителей общей популяции, клиническое обследование лиц, проживающих в лечебных учреждениях, затруднено из-за нарушения функционального статуса, ухудшения коммуникативных способностей, высокой распространенности сопутствующей хронической урологической патологии (дисфункции предстательной железы, недержания мочи), ассоциированной с хроническими неврологическими заболеваниями.
Бактериологический анализ мочи является основополагающим исследованием при обследовании пациентов с подозрением на ИМП. С целью ограничения неоправданного лечения бессимптомной бактериурии образцы мочи следует получать только у мужчин, предъявляющих жалобы или имеющих симптомы, возникновение которых потенциально связано с ИМП. Забор мочи выполняют перед проведением АБТ. Наиболее информативным считается образец средней порции мочи, полученный после отведения крайней плоти назад и протирания головки полового члена влажной марлевой салфеткой. Пациентам с наружным катетером следует предварительно очистить крайнюю плоть, а для получения образца мочи – воспользоваться чистым наружным катетером. Образцы мочи у пациентов, подвергающихся периодической катетеризации мочевого пузыря, получают непосредственно из мочевого пузыря.
Бактериурия указывает на ИМП. Пиурия является неспецифическим признаком заболевания; она часто обнаруживается у пожилых пациентов с/без бактериурии и может не диагностироваться при симптоматических ИМП, является показанием для проведения АБТ. Отсутствие пиурии имеет отрицательное прогностическое значение, позволяя с вероятностью >95% исключить ИМП.
Количественный анализ уринокультуры позволяет определить число бактерий в одном миллилитре мочи (не менее 105 колониеобразующих единиц, КОЕ/мл) и микробиологически подтвердить диагноз ИМП. Выделение в средней порции мочи одного возбудителя в титре >103 КОЕ/мл или обнаружение более двух микроорганизмов в титре >105 КОЕ/мл может быть проявлением симптоматической ИМП, поэтому подобные результаты следует трактовать, учитывая клиническую картину заболевания. Детекция патогенов в образцах мочи, полученных при катетеризации мочеточника, в титре ≥100 КОЕ/мл является диагностическим критерием бактериурии; у пациентов с наружным катетером обнаружение бактерий в количестве 105 КОЕ/мл считается допустимым. Детекция одного и того же микроорганизма в образцах крови и мочи является подтверждением диагноза уросепсиса.
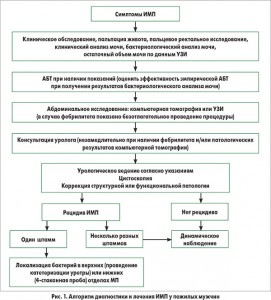
Принимая во внимание высокую распространенность урологической патологии среди мужчин, страдающих ИМП, всем пациентам с первичным эпизодом ИМП рекомендовано тщательное обследование верхних и нижних отделов МП (рис. 1). Резидуальный объем мочи следует оценивать при помощи неинвазивного ультразвукового исследования (УЗИ). Несмотря на то что остаточный объем мочи ≥100 мл в большинстве случаев считается патологическим, его значимость необходимо трактовать, основываясь на клиническом контексте (тяжесть и частота ИМП). У пациентов с лихорадкой следует безотлагательно обследовать верхние отделы МП при помощи контрастной компьютерной томографии или УЗИ для исключения обструкции МП или другой патологии, требующей оказания неотложной помощи. Компьютерная томография с контрастным усилением является наиболее чувствительным методом исследования, но в ряде случаев УЗИ более доступно и может использоваться для идентификации клинически значимой обструкции. В исследовании, проведенном в Швеции, у 15 из 85 мужчин с фебрилитетом на фоне ИМП были выявлены ранее недиагностированные поражения МП, требовавшие хирургического вмешательства: гипертрофия предстательной железы с обструкцией, стриктуры уретры, конкременты в мочевом пузыре / почках, рак мочевого пузыря.
Выделение одного и того же штамма при рецидиве ИМП свидетельствует о персистенции бактерий в МП, спровоцировать которую может патология верхних отделов МП (конкременты в почках). Для подтверждения данного факта необходимо получение образца мочи посредством катетеризации мочеточника и выделение уринокультуры. Бактериальная персистенция может быть обусловлена нарушениями со стороны нижних отделов МП – мочевого пузыря (конкремент) или предстательной железы.
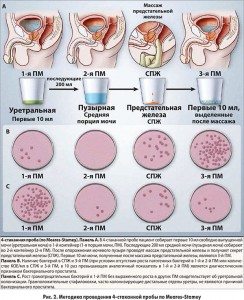
Диагноз ХБП подтверждается посредством культурального исследования секрета предстательной железы (СПЖ) с использованием классической 4-стаканной пробы по Meares-Stamey.
Двухстаканная проба (с образцами мочи, полученными до и после массажа предстательной железы) может использоваться для скрининга ИМП и имеет высокую (>95%) корреляцию с результатами 4-стаканного теста. Обнаружение уропатогенов в образцах мочи, содержащих СПЖ, в титре, в 10 раз превышающем аналогичные значения в образцах мочи, полученных до массажа органа, является диагностическим критерием ХБП. Если первоначальное обследование, направленное на обнаружение очага инфекции в предстательной железе, продемонстрировало отрицательные результаты, повторную оценку следует проводить при появлении более значимой клинической симптоматики, так как в некоторых случаях источник инфекции действительно может локализоваться в предстательной железе; вероятность получения ложноотрицательных результатов точно не известна. Рецидив ИМП, обусловленный ХБП, может быть вызван новым микроорганизмом, что свидетельствует о реинфекции.
Лечение
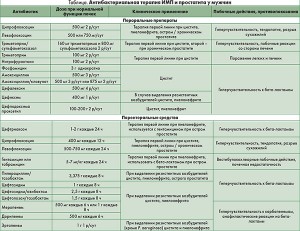
АБТ следует назначать, основываясь на клинической картине заболевания, видовой принадлежности уропатогена и его чувствительности, учитывая при этом возможные побочные действия препаратов и функцию почек. Необходимо использовать препараты с высоким уровнем экскреции с мочой (табл.). При лечении цистита препаратами первой линии являются нитрофурантоин, триметоприм/сульфаметоксазол, ципрофлоксацин и левофлоксацин (стандартная длительность терапии – 7 дней). Нитрофурантоин эффективен в лечении цистита, но он плохо проникает в ткани, поэтому не используется в терапии пиелонефрита и бактериального простатита. Для инициального лечения острого пиелонефрита, как правило, применяют ципрофлоксацин или левофлоксацин, цефтриаксон или гентамицин; курс лечения составляет 7-14 дней. Если выделенные микроорганизмы оказались резистентными к эмпирической АБТ, следует назначить альтернативный высокоэффективный антибиотик, независимо от достигнутого клинического ответа (в начале лечения можно наблюдать некоторое клиническое улучшение, несмотря на устойчивость бактерий к противомикробным препаратам, что связано с очень высокой концентрацией антибиотика в моче, но после окончания АБТ весьма вероятно возникновение рецидива ИМП). Последующее бактериологическое исследование мочи не рекомендуется, за исключением тех случаев, когда симптомы сохраняются или рецидивируют после окончания терапии.
Рандомизированные исследования, в которых принимали участие представители обоих полов, подтвердили эффективность многих антибактериальных препаратов в лечении осложненных ИМП и пиелонефрита (табл.). Поскольку гендерный анализ эффективности лечения не проводился, сравнительная результативность терапии мужчин по сравнению с женщинами остается неизвестной.
ОБП следует начинать лечить эмпирически с использованием парентеральных антибиотиков широкого спектра действия: пенициллины широкого спектра действия, цефтриаксон с/без аминогликозидов, фторхинолоны. Несоответствующая терапия может привести к быстрому прогрессированию заболевания и даже летальному исходу. Примерно у четверти пациентов с ОБП диагностируют бактериемию, у 5-10% больных – абсцесс предстательной железы. Проведение рутинного УЗИ для обнаружения вероятного абсцесса предстательной железы у пациентов, быстро отвечающих на АБТ, не рекомендуется. АБТ должна подбираться с учетом спектра выделенных микроорганизмов и продолжаться не менее 4 недель (включая курс парентерального введения и перорального приема препарата). ХБП развивается после перенесенного острого простатита приблизительно у 5% мужчин.
Для лечения ХБП, как правило, используется 30-дневный курс терапии фторхинолонами или триметопримом/сульфаметоксазолом. Фторхинолоны являются препаратами первой линии терапии, наиболее эффективны левофлоксацин и ципрофлоксацин. В исследовании, сравнивавшем различные режимы приема левофлоксацина (750 мг на протяжении 2 недель, 750 мг в течение 3 недель, 500 мг курсом 4 недели) у мужчин с хроническим простатитом (средняя длительность заболевания – 8 лет), сразу после завершения АБТ зафиксирована сопоставимая клиническая эффективность каждого использованного режима (63-69% пациентов ответили на лечение), но через 6 месяцев данный показатель был значительно выше в группе применения максимально длительного курса АБТ (45; 28 и 28% при продолжительности терапии 4; 3 и 2 недели соответственно).
Выбор пероральной АБТ для пациентов, которые не могут получать стандартную терапию по причине развития побочных эффектов или антимикробной резистентности, является сложной задачей, поскольку большинство антибиотиков не создают эффективную концентрацию в предстательной железе. Макролиды, фосфомицин, миноциклин и другие тетрациклины могут проникать в предстательную железу и воздействовать на чувствительные к ним микроорганизмы. Если бактериальный рецидив развивается через 30 дней после завершения АБТ, для уменьшения выраженности патологической симптоматики показано повторное лечение, но увеличение длительности АБТ не рекомендуется.
У пациентов с обструктивной уропатией может рассматриваться целесообразность проведения трансуретральной резекции предстательной железы для улучшения оттока мочи и удаления вероятно инфицированной ткани железы, но исходы этого оперативного вмешательства еще не получили однозначной клинической оценки. Больным могут назначаться длительная супрессивная терапия или антимикробные препараты, прием которых пациент может начать самостоятельно при появлении симптомов заболевания. В случаях доказанной антимикробной резистентности к фторхинолонам или триметоприму/сульфаметоксазолу нитрофурантоин (несмотря на то что он не проникает в предстательную железу), миноциклин или другие тетрациклины могут эффективно контролировать симптомы цистита и предупреждать развитие бактериального рецидива.
Выводы и рекомендации
ХБП, вызванный штаммами E. coli, продуцирующими бета-лактамазы расширенного спектра, манифестирует как острый эпизод ИМП с фебрильной температурой. Рекомендуется визуализация верхних отделов МП, консультация уролога для выделения уринокультуры и определения очага инфекции. При обнаружении каких-либо патологических отклонений со стороны верхних отделов МП следует рассмотреть целесообразность их коррекции. При подтверждении локализации инфекционного очага в предстательной железе и выделении микроорганизмов, чувствительных к фторхинолонам или триметоприму/сульфаметоксазолу, показан 30-дневный курс терапии этими препаратами. Если же выделенные возбудители нечувствительны к указанным антибиотикам, следует использовать альтернативные противомикробные средства, проникающие в предстательную железу.
В случаях, когда первоначальная терапия оказалась неэффективной или имел место рецидив заболевания, необходимо рассмотреть целесообразность проведения тщательного динамического наблюдения, назначения интермиттирующей самоинициируемой терапии или супрессивного лечения. Учитывая тяжесть рецидива и небольшое количество потенциально эффективных антимикробных препаратов, пациентам рекомендуется длительная супрессивная терапия, при этом необходимо корректировать дозу и частоту приема антибиотика до достижения такого уровня, который позволил бы эффективно предупреждать рецидив симптомов ИМП. Больных следует предупреждать о возможности возникновения нежелательных реакций при проведении длительной АБТ.
Статья печатается в сокращении
Schaeffer A., Nicolle L. Urinary Tract Infections in Older Men. N Engl J Med 2016; 374: 562-571.
Перевела с англ. Лада Матвеева