16 грудня, 2016
Эмпирическая антибиотикотерапия острого бактериального синусита и внебольничной пневмонии у детей
По материалам международных руководств
Острый бактериальный синусит (ОБС) и внебольничная пневмония (ВБП) являются наиболее частыми показаниями для проведения антибактериальной терапии (АБТ) у детей. Национальные и международные руководства строго регламентируют действия врача в данных ситуациях.
В педиатрической практике наибольшее распространение получили рекомендации Американской академии педиатрии (American Academy of Pediatrics, ААР; табл. 1), а также Общества детских инфекционных заболеваний (Pediatric Infectious Diseases Society, PIDS) и Американского общества инфекционных болезней (Infectious Diseases Society of America, IDSA).
Острый бактериальный синусит
В рекомендациях ААР по диагностике и лечению пациентов с ОБС в возрасте от 1 года до 18 лет (2013) предусматривается возможность назначения АБТ детям в случае тяжелого, прогрессирующего или персистирующего течения заболевания.
При невозможности проведения пероральной терапии (рвота) или сомнении в приверженности ребенка / его родителей к назначенному лечению, эксперты ААР рекомендуют использовать цефтриаксон в дозе 50 мг/кг 1 раз/сут (внутримышечно или внутривенно). После улучшения состояния пациента предусматривается возможность перевода на пероральный прием препаратов.
В ряде случаев в качестве терапии первой линии могут использоваться пероральные цефалоспорины: положения рассматриваемого руководства предполагают назначение цефдинира, цефуроксима и цефподоксима детям с аллергическими реакциями на амоксициллин.
Оптимальная длительность АБТ ОБС окончательно не определена и, по данным разных авторов, может варьировать от 10 до 28 дней. Существует альтернативное мнение, в соответствии с которым АБТ следует продолжать на протяжении 7 дней после исчезновения субъективных и объективных признаков заболевания. Эксперты ААР заняли промежуточную позицию, считая, что длительность приема антибиотиков должна составлять не менее 10 дней.
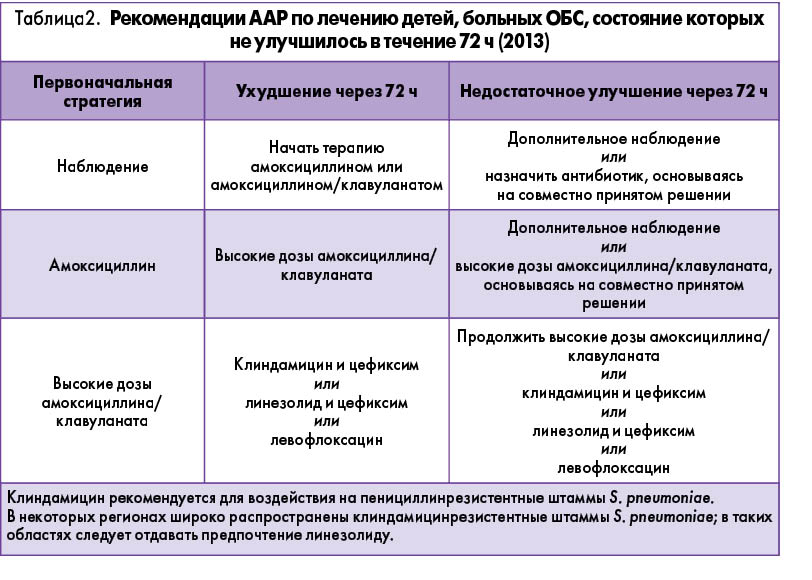
Если состояние детей не улучшилось в течение 3 дней, эксперты ААР предусматривают следующие варианты действий (табл. 2).
Необходимо отметить, что эксперты ААР ограничивают применение фторхинолонов у детей в связи с потенциальными нежелательными лекарственными реакциями (поражение суставов у лиц, не достигших половой зрелости), считая возможным использование антибиотиков указанного класса только с целью лечения заболеваний, для которых отсутствуют эффективные и безопасные альтернативные варианты терапии. Поэтому назначение левофлоксацина относят к резервной схеме АБТ при тяжелом течении заболевания или рекомендуют детям позднего подросткового возраста (18 лет), достигшим половой зрелости.
Внебольничная пневмония
В 2011 г. эксперты PIDS и IDSA опубликовали практическое руководство по лечению ВБП у младенцев и детей старше 3 мес. В случае неосложненного течения заболевания лучшей стратегией признана амбулаторная АБТ (табл. 3).
По мнению экспертов PIDS и IDSA, оптимальная длительность АБТ ВБП у детей должна составлять 10 дней. В руководстве отмечается, что более короткие курсы лечения могут быть эффективными при условии легкого течения заболевания и пребывании пациента в домашних условиях; в ряде случаев, наоборот, может потребоваться удлинение сроков терапии (при одновременном инфицировании несколькими патогенными микроорганизмами или обнаружении S. aureus) (сильная рекомендация, умеренное качество доказательств).
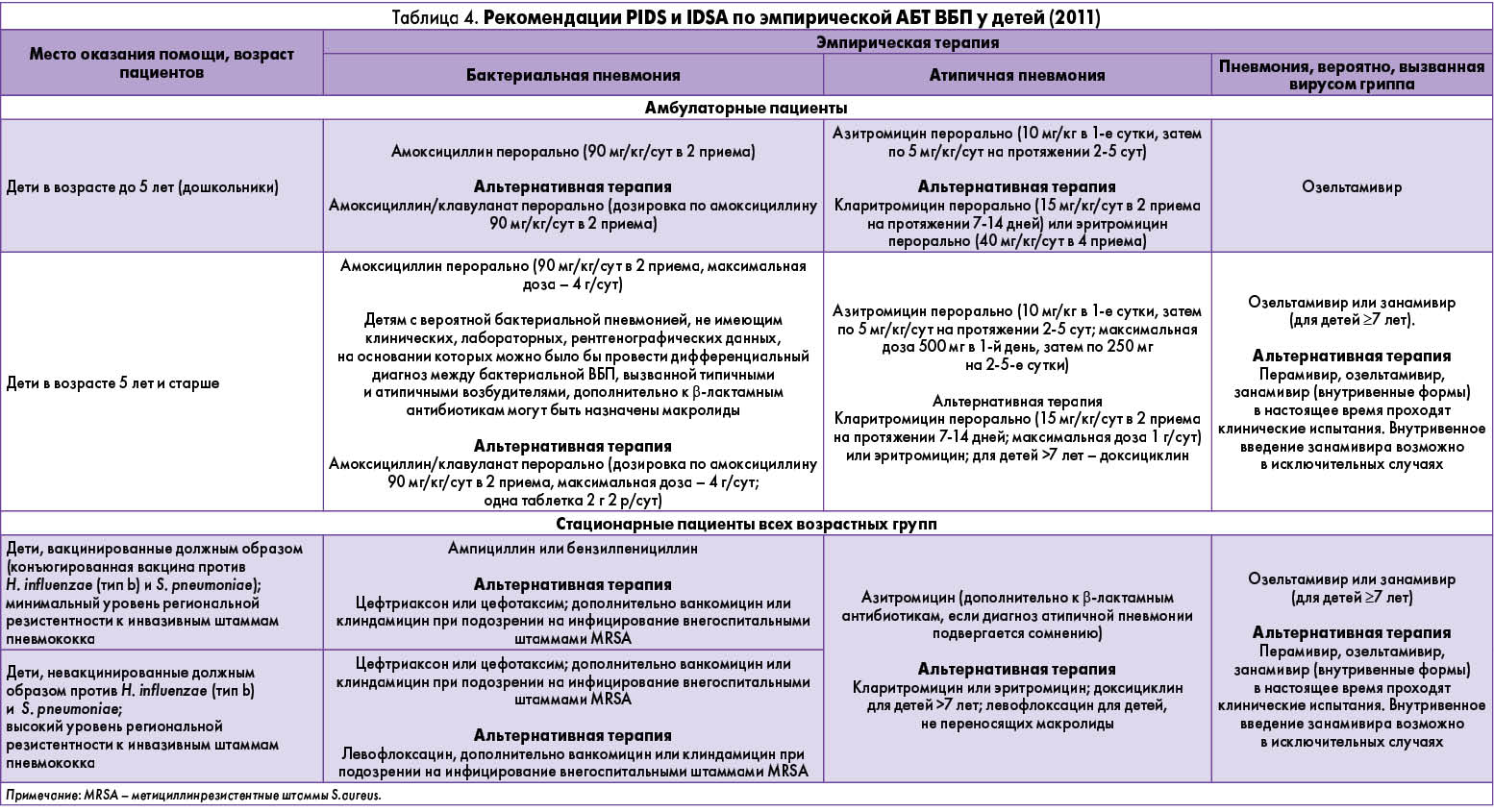
В рекомендациях PIDS и IDSA рассматриваются варианты альтернативной эмпирической терапии (табл. 4) в зависимости от места оказания медицинской помощи (амбулаторно/стационарно) и предположительного генеза заболевания (типичный/атипичный возбудитель).
Таким образом, препаратами первой линии для лечения ОБС и ВБП у детей являются амоксициллин или амоксициллин/клавуланат; цефалоспорины II-III поколения и макролиды являются препаратами второй линии.
Литература
- Wald E.R. Clinical Practice Guideline for the Diagnosis and Management of Acute Bacterial Sinusitis in Children
Aged 1 to 18 Years. Pediatrics 2013; 132: e262-e280. - Bradley J.S. The Management of Community-Acquired Pneumonia in Infants and Children Older Than 3 Months of Age: Clinical Practice Guidelines by the Pediatric Infectious Diseases Society and the Infectious Diseases Society of America. Clinical Infectious Diseases 2011; 53 (7): e25-e76.
Подготовила Лада Матвеева
Медична газета «Здоров’я України 21 сторіччя» № 21 (394), листопад 2016 р.