29 травня, 2016
Гострий риносинусит
Відповідно до наказу МОЗ України від 28.09.2012 № 751 «Про створення та впровадження медико-технологічних документів зі стандартизації медичної допомоги в системі Міністерства охорони здоров’я України» 11 лютого 2016 р. наказом МОЗ України № 85 затверджено Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Гострий риносинусит у дорослих та дітей».
Уніфікований клінічний протокол – це документ, який містить вимоги до діагностичних, лікувальних, профілактичних та реабілітаційних методів надання медичної допомоги та визначає їх послідовність. Практичним його втіленням є створення діагностично-лікувального алгоритму – покрокового протоколу для вирішення завдань лікарської практики. Використання діагностичного алгоритму полегшує встановлення діагнозу, а лікувального – дозволяє здійснити оптимальний вибір фармакотерапії. Важливо усвідомлювати, що зазначені рекомендації ґрунтуються на даних доказової медицини, вони є прикладом найкращої світової терапевтичної практики.
Методологія верифікації діагнозу ГРС
Діагноз гострого риносинуситу (ГРС) встановлюється на підставі клінічних даних. Висновок лікаря базується на даних анамнезу, скаргах, симптомах/ознаках захворювання (вони поділяються на великі та малі), даних об’єктивного огляду, а також враховує об’єктивну та суб’єктивну оцінку самим пацієнтом тяжкості хвороби. У діагностиці принципово важливою є оцінка часу виникнення і тривалості симптомів (табл.).

За наявності у пацієнта ознак гострої респіраторної інфекції їх оцінюють на предмет відповідності клінічним критеріям ГРС. Характерна риноскопічна картина під час ЛОР-огляду підтверджує діагноз. Згідно з сучасними рекомендаціями для діагностики ГРС в рутинних випадках не показані пункція, рентгенографія приносових пазух, спіральна комп’ютерна томографія (СКТ) чи магнітно-резонансна томографія (МРТ). Додаткові методи обстеження слід використовувати в клінічно складних випадках, при рецидивуючих та нетипових ГРС, за наявності ускладнень.
Після встановлення діагнозу пацієнту слід надати вичерпну інформацію щодо сучасних методів лікування (з уточненням щодо препаратів, ефективність яких є доведеною, та засобів, щодо яких існують певні сумніви).
Лікувальна тактика
Терапія ГРС, як правило, не передбачає госпіталізації хворого, проводиться в амбулаторному режимі і базується на розумінні основних патогенетичних чинників, які є спільними для всіх нозологічних форм патології: гострого вірусного, післявірусного та бактеріального риносинуситу (рис. 1).
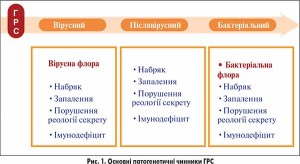
Патогенетично обґрунтоване лікування передбачає призначення препаратів з протинабряковою, протизапальною, секретолітичною та імуностимулюючою дією. Варто враховувати, що намагання «перекрити» основні ланки патогенезу в повсякденній практиці асоціюється з поліпрагмазією (потребує призначення 4-5, а іноді й більше, засобів). Згідно з проведеними дослідженнями понад 50% схем фармакотерапії містять ≥5 лікарських агентів, що підвищує ризик розвитку побічних ефектів на 58% і знижує комплаєнс (прихильність пацієнтів до лікування) на 51%.
Тому в повсякденній практиці перевагу слід віддавати препаратам з широким спектром фармакологічних ефектів та доведеною ефективністю, яка базується на засадах доказової медицини. Використання комплексних фітопрепаратів із науково підтвердженою результативністю дозволяє уникнути поліпрагмазії. Згідно з даними ВООЗ використання рослинних препаратів є раціональним підходом у фармакотерапії близько 80% захворювань. Що стосується комплексного патогенетично обґрунтованого лікування ГРС, засобом з доведеною ефективністю, у якому раціонально поєднуються необхідні фармакологічні ефекти, є фітоніринговий препарат Синупрет® (рис. 2).
Обґрунтування призначення базисної терапії препаратом Синупрет®:
• раціональне поєднання в одній лікарській формі (комплекс на основі п’яти лікарських рослин) секретолітичної, протизапальної протинабрякової, імуностимулюючої та протиінфекційної (активний щодо вірусів і бактерій) дії;
• лікування є патогенетично обґрунтованим, спрямоване на нормалізацію мукоциліарного кліренсу (розрідження густого слизу та відновлення його розподілу на шари золю і гелю, активація коливань війок миготливого епітелію), зменшення явищ запалення та стимуляцію імунного захисту, характеризується високою результативністю.
Завдяки наявності противірусної дії Синупрет® забезпечує профілактику рецидиву вірусної інфекції (що особливо актуально у разі імунодефіциту), антибактеріальних властивостей – перешкоджає активації бактеріальної флори. Його переваги є безсумнівними, коли призначення противірусних і антибактеріальних препаратів з профілактичною метою не показане.
Завдяки збалансованій комплексній дії Синупрет® відіграє важливу роль в фармакотерапії ГРС (незалежно від ступеня тяжкості патології). Призначається лікарський засіб відповідно до даних інструкції.
Симптоматичне лікування ГРС сфокусоване на покращенні якості життя пацієнта за рахунок зменшення набряку і нормалізації носового дихання. Найчастіше в якості симптоматичної терапії використовуються деконгестанти. Варто пам’ятати: згідно з сучасними рекомендаціями використання деконгестантів для лікування ГРС не рекомендовано, що пов’язано з відсутністю впливу цих ліків на слизову оболонку остіомеатального комплексу і значним ризиком небажаних ефектів.
Для зменшення набряку слизової оболонки носової порожнини варто використовувати іригаційну осмотично активну терапію ізотонічними та гіпертонічними сольовими розчинами. Ізотонічний розчин сприяє механічному очищенню слизової оболонки носової порожнини, стимулює діяльність миготливого епітелію. Гіпертонічний розчин за рахунок дегідратації тканин зменшує набряк слизової оболонки носа; він належить до природних деконгестантів, відновлює дихання, може використовуватися протягом тривалого часу, оскільки не викликає звикання (рис. 2).
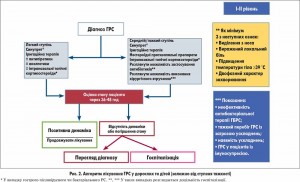
Всебічне вивчення численних механізмів патогенезу дозволяє відокремити ключову його ланку, що створює можливості для більш прицільної фармакологічної корекції у певних клінічних випадках. Згідно з риногенною концепцією Мессерклінгера основним механізмом розвитку ГРС є блокада остіомеатального комплексу внаслідок набряку слизової оболонки середнього носового ходу, що пояснює доцільність використання в окремих клінічних ситуаціях інтраназальних топічних кортикостероїдів додатково до базової терапії. Як свідчать дані контрольованих досліджень, вони ефективно зменшують набряк слизової оболонки остіомеатального комплексу (на відміну від деконгестантів). Інтраназальні топічні кортикостероїди показані для лікування гострого післявірусного риносинуситу, а також бактеріального (в комбінації з антибактеріальними препаратами).
Тяжкість перебігу ГРС визначають підвищення температури тіла понад 39°C, виражений головний біль та загальне нездужання. В таких випадках симптоматичне лікування передбачає «адресний» вплив на окремі прояви. У пацієнтів із легким перебігом захворювання призначення аналгетиків та антипіретиків визначається індивідуальними скаргами, а при середньотяжкому чи тяжкому перебігу є обов’язковим.
При середньотяжкому/тяжкому перебігу досить часто розглядається можливість призначення антибактеріальної терапії та хірургічного втручання (пункції пазух). Концептуальною основою сучасних підходів до використання антибіотиків є усвідомлення того, що запалення та інфекція – не тотожні поняття. Обґрунтування застосування антибактеріальної терапії – бактеріальна етіологія захворювання. Діагноз ГБРС встановлюють за наявності ≥3 ознак, серед яких:
• наявність виділень з носа;
• виражений локальний біль;
• підвищення температури тіла понад 39° C;
• двофазний характер захворювання.
Мета призначення антибактеріальних агентів – ерадикація збудника. Підходи до методології антибактеріальної терапії визначаються сучасними рекомендаціями: вибір антибіотика проводиться емпірично, з урахуванням найбільш вірогідного збудника та спектра його чутливості; мікробіологічне дослідження в рутинних випадках ГБРС не вважається необхідним.
Показання для пункції синусів: неефективність емпіричної антибактеріальної терапії; тяжкий перебіг ГРС із загрозою виникнення ускладнень; наявність ускладнень; ГБРС у пацієнтів з імуносупресією (рис. 2).
У всіх випадках, коли обговорюється можливість призначення антибактеріальної терапії чи виконання пункції пазух, варто оцінити потребу у стаціонарному лікуванні пацієнта.
Попередня оцінка клінічної ефективності призначеного лікування здійснюється через 36-48 годин на підставі аналізу основних клінічних проявів: суб’єктивних (головний біль, відчуття важкості в проекції пазух, закладеність носа, виділення з носа) та об’єктивних (болючість у точках виходу гілок трійчастого нерва, набряк та запальні явища в порожнині носа) критеріїв, а також динаміки тяжкості перебігу.
У разі адекватного лікування, як правило, спостерігається регрес суб’єктивних і об’єктивних клінічних ознак, що є підставою для продовження призначеного лікування (рис. 2). За відсутності позитивної динаміки здійснюється повторна оцінка відповідності клінічної картини діагностичним критеріям ГРС. У разі їх наявності пацієнту рекомендують стаціонарне лікування, за відсутності – клінічний діагноз переглядається (рис. 2).
Переваги використання діагностично-лікувального алгоритму при ГРС:
• запорукою успіху в лікуванні ГРС є правильний діагноз, який базується на комплексному аналізі скарг, клінічної картини, часу виникнення і динаміки симптомів, а також оцінці тяжкості перебігу захворювання;
• у якості базової патогенетично обґрунтованої терапії застосовуються препарати з комплексною дією, тропні до слизової оболонки верхніх дихальних шляхів з урахуванням основних факторів розвитку і перебігу риносинуситу (незалежно від тяжкості перебігу патології);
• симптоматична та етіотропна терапія призначається індивідуально з урахуванням тяжкості перебігу захворювання у конкретного пацієнта;
• використання зазначеної тактики дозволяє уникнути поліпрагмазії та її негативних наслідків;
• швидкий та виражений клінічний ефект сприяє підвищенню комплаєнсу та покращенню якості життя.
Така методологія лікування та профілактики є універсальною та прийнятною як для оториноларингологів, так і для спеціалістів загальної практики – сімейної медицини, педіатрів як лікарів першого контакту з хворими на ГРС. Дотримання медичними фахівцями описаної стратегії – запорука того, що кожному громадянину країни в будь-якому регіоні у повному обсязі надаватиметься допомога належної якості.


