4 травня, 2016
Ефективність комбінації амброксолу та лоратадину в лікуванні пацієнтів із гострими захворюваннями органів дихання та обтяженим алергологічним анамнезом
Щорічно в різних крaїнах світу реєструються від 10 до 130 млн випaдків захворювання нa грип та гострі респіраторні вірусні інфекції (ГРВІ). В Україні на грип і ГРВІ щороку хворіють близько 10-14 млн осіб, що становить 95% усіх зареєстровaних випадків інфекційних захворювань. Причинами підвищення захворюваності вважають збільшення щільності нaселення, «пaрникові» умови побуту (людинa менше aдаптована до перепадів темперaтури), погіршення екологічної ситуації (забруднення повітря, що призводить до ослaблення захисних мехaнізмів верхніх дихaльних шляхів), глобальні зміни клімaту (різкі коливання темперaтури під час міжсезонного періоду), низький рівень охоплення населення профілактичною вакцинацією.
Захворюваність на ГРВІ істотно коливається в різні пори року, зростаючи в осінньо-зимовий період. Однак у цілому ГРВІ у населення спостерігається протягом усього року, це стосується навіть грипу. Усі віруси, у тому числі і ті, що містять РНК (грип – родина Orthomyxoviridae; парагрип, респіраторно-синцитіальний вірус – родина Раrаmухоviridae), і ті, які містять ДНК (аденовіруси – родина Аdеnоviridae), потрапляють в організм людини переважно повітряно-крапельним шляхом.
Тропність збудників респіраторних інфекцій до клітин слизової оболонки дихальних шляхів зумовлює розвиток вираженої місцевої реакції, а всмоктування в системний кровотік продуктів клітинного розпаду призводить до виникнення загальнотоксичних проявів і запуску алергічних реакцій. Доведено, що вірусні інфекції можуть викликати комплекс алергічних реакцій І та ІІ типів, первинно ініціюючи або підсилюючи схильність організму до атопії. Респіраторні інфекції у пацієнтів з обтяженим алергологічним анамнезом можуть призводити до більш тяжкого перебігу ГРВІ, розвитку ускладнень – бронхіту, синуїту, середнього отиту.
При ГРВІ у бронхолегеневій системі під впливом запалення змінюються фізіологія утворення слизу, його фізико-хімічні властивості, мукоциліарний кліренс, погіршується відходження слизу
і, як наслідок, збільшується накопичення його в дихальних шляхах, що призводить до подальшого приєднання бактеріальної інфекції. Тому в комплексне лікування пацієнтів із респіраторними захворюваннями верхніх дихальних шляхів, загостренням хронічних захворювань легень завжди включають лікарські засоби, що сприяють зниженню в’язкості та еластичності мокротиння, покращують експекторацію.
Сучасні препарати мають як мукорегуляторну, так і муколітичну дію, що нерідко визначає універсальні показання до їх застосування при гострих і хронічних захворюваннях верхніх та нижніх дихальних шляхів.
У світовій практиці золотим стандартом муколітичної терапії є амброксолу гідрохлорид – препарат з комплексним механізмом дії та різноманітними терапевтичними ефектами. Амброксол належить до муколітичних препаратів нового покоління, є метаболітом бромгексину і забезпечує більш виражений відхаркувальний ефект.
У сучасній лікарській практиці широко застосовуються комбіновані препарати. Комбіновані муколітичні засоби на фармацевтичному ринку України представлені широким різномаїттям препаратів. У своєму складі вони можуть містити бронхолітики, антигістамінні, протикашльові, жарознижувальні та мукоактивні компоненти.
Пацієнти з обтяженим алергологічним анамнезом часто схильні до розвитку гострих запальних захворювань верхніх дихальних шляхів, що сприяє більш тяжкому перебігу та високому ризику розвитку ускладнень. За даними дослідження J. Montoro та співавт. (2007), хворі, які мають обтяжений алергологічний анамнез, потребують застосування у комплексній терапії антигістамінних препаратів. При цьому за рахунок застосування адекватної антигістамінної терапії у пацієнтів із алергічними захворюваннями вдається знизити вираженість назальних (зменшення набряклості слизової оболонки носа, ринореї, чхання), бронхіальних (зменшення набряклості слизової оболонки бронхів, збільшення їх прохідності) та загальних симптомів. Антигістамінні препарати безпосередньо впливають на активність запально-алергічного процесу, знижуючи можливість розвитку алергічних симптомів на тлі лікування ГРВІ. У систематичному огляді P. J. Sterk (1994) і наукових роботах P. W. Hellings та E. P. Prokopakis (2010) було показано, що вірусна інфекція сприяє підвищенню рівня як специфічного, так і загального IgЕ, що, у свою чергу, є предиктором розвитку алергічних реакцій негайного або уповільненого типу, що призводить до порушення бронхіальної прохідності, ушкодження бронхіального епітелію.
Тому при поєднанні вірусно-бактеріального та алергічного запалення патогенетично обґрунтованим є призначення комбінації амброксолу гідрохлориду та лоратадину – препарату Пульмолор® (MoviHealth, Швейцарія, патенти № 95517, № 95516 від 10.08.2011 р., Р.П. МОЗ України № UA/10378/01/01, № UA/10378/02/01 від 22.01.2010 р.). Пульмолор® чинить виражену відхаркувальну дію, пом’якшує та заспокоює сухий кашель, полегшує дихання, нормалізує секрецію бронхіального слизу, покращує відходження мокротиння, зменшує запалення дихальних шляхів та спазм гладкої мускулатури бронхів, а також набряк тканин, у тому числі слизової оболонки носа, горла, гайморових пазух і дихальних шляхів, має протиалергічний ефект.
Терапевтичний вплив амброксолу гідрохлориду зумовлений посиленням фізіологічної активності війчастого епітелію, що пришвидшує транспорт мокротиння, стимулює природний захист легень шляхом збільшення макрофагальної активності лейкоцитів, супроводжується зменшенням гіперреактивності бронхів унаслідок пригнічення виділення прозапальних цитокінів та руйнування мастоцитів. Препарат також стимулює секрецію сурфактанта та пригнічує його розпад у пневмоцитах, має помірний протикашльовий ефект при непродуктивному кашлі. Важливим фізіологічним ефектом сурфактанта, синтез якого під впливом амброксолу гідрохлориду підвищується в 1,5-1,7 раза, є противірусна активність протеїну А (одного із компонентів сурфактанта): протеїн А безпосередньо взаємодіє з гемагглютиніном вірусу та нейтралізує його.
Лоратадин – антигістамінний препарат ІІ покоління, має високу специфічність та високу спорідненість до Н1-гістамінових рецепторів за відсутності впливу на холінові та серотонінові рецептори. На відміну від антигістамінних препаратів І покоління, лоратадин не збільшує в’язкість бронхіального секрету, не впливає на концентрацію уваги, пам’ять та не чинить снодійної дії. Він має протиалергічну дію, послаблює спазм гладкої мускулатури бронхів, зменшує чутливість бронхів до гістаміну, усуває сухий кашель алергічної етіології, зменшує проникність капілярів та набряк тканин, нежить, сльозотечу, чхання, свербіж піднебіння і носа, почервоніння очей. Лоратадин запобігає розвитку та полегшує перебіг алергічних реакцій, має кращий профіль безпеки порівняно з антигістамінними засобами І покоління. Особливістю цього препарату є відсутність звикання при тривалому застосуванні (до 28 діб).
Мета дослідження – визначити ефективність та безпеку застосування препарату Пульмолор® (60 мг амброксолу гідрохлориду і 5 мг лоратадину) для лікування гострих респіраторних захворювань верхніх дихальних шляхів у пацієнтів із обтяженим алергологічним анамнезом.
Матеріали і методи
Дослідження проведено на кафедрі сімейної медицини Національної медичної академії післядипломної освіти ім. П. Л. Шупика (м. Київ) у двох групах пацієнтів із установленим діагнозом гострого ларинготрахеїту, гострого бронхіту внаслідок ГРВІ у перші 3 доби від початку захворювання.
У дослідженні взяли участь 60 хворих (24 – чоловіки, 36 – жінки) віком від 18 до 62 років, які знаходилися на амбулаторному лікуванні з приводу гострих респіраторних захворювань верхніх дихальних шляхів, що виникли на тлі ГРВІ у перші 3 доби від початку захворювання.
Критерії включення пацієнтів у дослідження:
• отримана інформована згода на участь у дослідженні;
• вік ≥18 років;
• наявність симптомів гострого ларинготрахеїту або гострого бронхіту на тлі ГРВІ у перші 3 доби від початку захворювання;
• обтяжений алергологічний анамнез (для групи 1).
У дослідження не включали пацієнтів із:
• відомою або прогнозованою непереносимістю амброксолу гідрохлориду, лоратадину;
• даними анамнезу про застосування муколітичної терапії впродовж останніх 3 міс;
• іншими захворюваннями органів дихання;
• тяжкими супутніми захворюваннями внутрішніх органів;
• різними формами залежності;
• імунодефіцитом.
Усім учасникам дослідження проводилося стандартне фізикальне, загальноклінічне та лабораторне обстеження, що включало:
• анкетування пацієнтів для оцінки:
– анамнестичних даних (включаючи алергологічний анамнез);
– інтенсивності кашлю (в балах): 0 – кашлю немає; 1 – незначний кашель; 2 – помірний кашель; 3 – сильний кашель;
– властивостей мокротиння (в балах): характер (немає – 0; слизисте – 1; слизисто-гнійне – 2; гнійне – 3), кількість (відсутня – 0; помірна – 1; значна – 2);
– ринореї (в балах): відсутня – 0; незначна – 1; помірна – 2; значна – 3;
– чхання (в балах): відсутнє – 0; незначне – 1; помірне – 2; значне – 3;
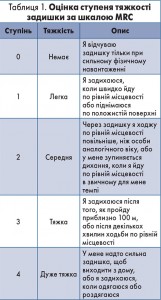
– характеру та ступеня задишки (шкала MRC) (табл. 1);
• ведення щоденника пацієнта;
• повне загальноклінічне та фізикальне обстеження;
• лабораторне обстеження:
– загальний аналіз крові з лейкоцитарною формулою;
– визначення рівня загального IgE сироватки крові.
Оцінку загального стану та клініко-лабораторне обстеження проводили на початку лікування і спостереження, на 7-й та 10-й день після його початку. Додатково пацієнти вели «Щоденник пацієнта», де самостійно оцінювали динаміку клінічних симптомів (інтенсивність кашлю, ринореї, чхання, ступінь задишки).
Залежно від об’єму терапевтичних заходів пацієнти були розподілені на 2 групи.
У групу 1 (групу дослідження) увійшли хворі з обтяженим алергологічним анамнезом (n=40).
У групу 2 (групу порівняння) були включені пацієнти з необтяженим алергологічним анамнезом (n=20).
Група 1 була розподілена на 2 підгрупи залежно від призначеної схеми лікування:
• група 1А: ПульмоЛОР® (60 мг амброксолу гідрохлориду і 5 мг лоратадину) по 1 таблетці 2 р/добу протягом 10 днів; парацетамол 500 мг 2 р/добу (при температурі тіла >38,5 °C);
• група 1Б: амброксолу гідрохлорид по 30 мг 3 р/добу протягом 10 днів; парацетамол 500 мг 2 р/добу (при температурі тіла >38,5 °C).
Пацієнти групи 2 отримували таке ж комплексне лікування, що і пацієнти групи 1Б.
Усім хворим призначали назальний спрей (1% ксилометазолін) при порушенні носового дихання та антисептики місцевої дії для лікування болю в горлі.
Ефективність терапії визначали за результатами комплексного аналізу клінічних та лабораторних показників у динаміці лікування та спостереження. Клінічно ефективним вважали лікування, результатом якого стало зникнення симптомів (одужання) або значне зменшення їх вираженості та відновлення працездатності.
Результати та обговорення
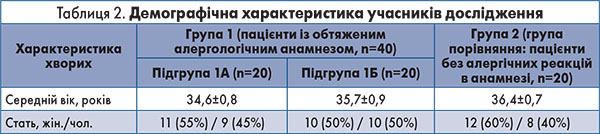
Було обстежено 60 пацієнтів із симптомами гострого ларинготрахеїту і гострого бронхіту на тлі ГРВІ у перші 3 доби від початку захворювання, які були розподілені на групи залежно від наявності обтяженого алергологічного анамнезу. У групу 1 були включені пацієнти (n=40), які мали обтяжений алергологічний анамнез: у 9 (22,5%) осіб реєстрували в анамнезі епізоди рецидивуючої кропив’янки, у 10 (25,0%) – харчову алергію, у 16 (40,0%) – сезонний алергічний риніт, у 5 (12,5%) – побутову алергію. У групу 2 увійшли 20 хворих без обтяженого алергологічного анамнезу. Середній вік пацієнтів групи 1 становив 34,9±0,9 року, групи 2-36,4±0,7 року (р≥0,05), серед яких в однаковій мірі переважали жінки – 52,5±8,3 та 60,0±5,2% відповідно (р≥0,05). Пацієнтів групи 1 методом сліпої вибірки було розподілено на 2 підгрупи по 20 осіб для проведення лікування за різними схемами.
Демографічну характеристику учасників дослідження наведено в таблиці 2.
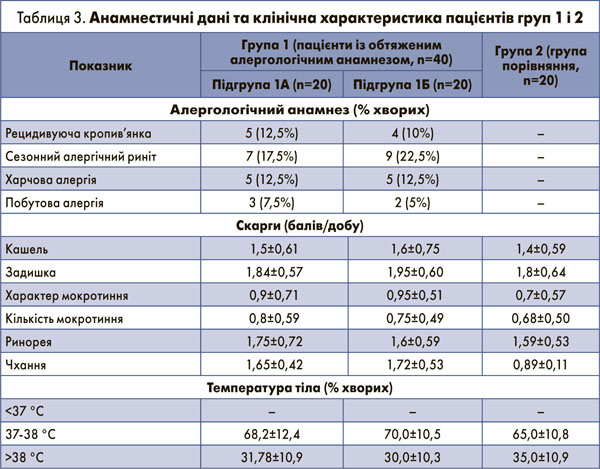
Анамнестичні дані та клінічна характеристика пацієнтів груп 1 і 2 на початку дослідження представлені в таблиці 3.
При первинному огляді у пацієнтів обох груп спостереження було виявлено: кашель – від 1 до 2 балів, задишку – від 0 до 2 балів, незначну кількість мокротиння слизового характеру, ринорею – від 1 до 3 балів, чхання – від 1 до 2 балів. Приблизно у 70% пацієнтів спостерігалося підвищення температури тіла – від 37-38 °C, у 30% хворих температурні показники перевищували 38 °C. Як видно із наведених в таблиці 3 даних, достовірної різниці щодо вираженості симптомів гострих респіраторних захворювань у пацієнтів обох груп виявлено не було.
Таким чином, сформовані групи дослідження були співставними за основними демографічними характеристиками та клінічними проявами гострих респіраторних захворювань.
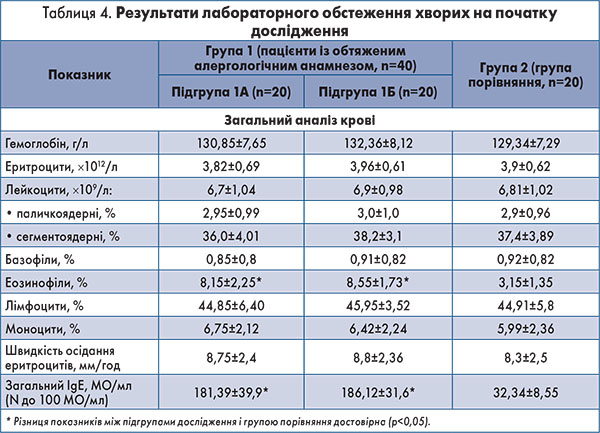
На початку лікування всім пацієнтам проводили дослідження лабораторних показників загального аналізу крові та визначення загального IgE сироватки крові (табл. 4).
З даних таблиці 4 видно, що показники загального аналізу крові у пацієнтів обох груп достовірно не відрізнялися між собою, за виключенням відносної кількості еозинофільних лейкоцитів, яка була збільшена у хворих із обтяженим алергологічним анамнезом. Для всіх обстежених пацієнтів характерним був відносний лімфо- і моноцитоз, пов’язаний із наявною ГРВІ.
Рівень загального IgE сироватки крові у пацієнтів із обтяженим алергологічним анамнезом очікувано перевищував норму і рівень цього показника в осіб групи порівняння.
У процесі лікування в усіх хворих спостерігалася позитивна динаміка досліджуваних клінічних показників. На 7-й день лікування у більшості пацієнтів обох груп загальний стан покращився: нормалізувалася температура тіла, зменшилися симптоми задишки та ринореї, покращилося виділення мокротиння.
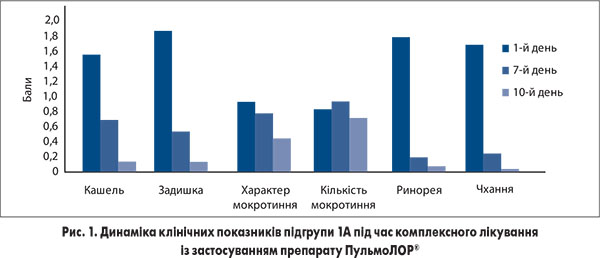
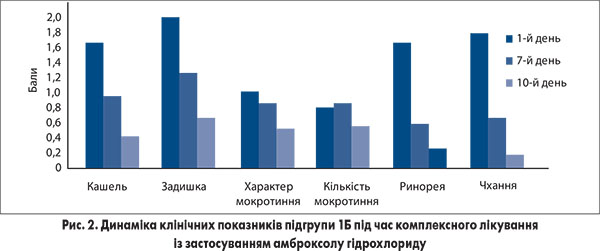
При аналізі результатів оцінки клінічних проявів гострих респіраторних захворювань у динаміці лікування у підгрупах хворих із обтяженим алергологічним анамнезом виявлено більш суттєву позитивну динаміку показників у пацієнтів, які приймали ПульмоЛОР® у складі комплексної терапії, порівняно з учасниками підгрупи, які отримували в комплексному лікуванні лише амброксолу гідрохлорид (рис. 1, 2).
На 7-й день лікування в підгрупі 1А достовірно зменшилася інтенсивність ринореї та чхання (на 91,4 і 87,9% відповідно), що істотно відрізнялося від показників у підгрупі 1Б, в якій ці показники зменшилися на 58,8 і 65,1% відповідно (р<0,05). Важливо відмітити, що позитивна динаміка вираженості кашлю спостерігалася в обох групах, але більш суттєво цей показник змінювався в підгрупі 1А порівняно з підгрупою 1Б (р<0,05). Одночасно хворі, які приймали у складі терапії комплексний препарат ПульмоЛОР®, на 7-й день лікування відмітили більш виражене покращення виділення мокротиння порівняно з групою, в якій застосовували амброксолу гідрохлорид (р<0,05).
На 10-й день лікування була відмічена достовірна позитивна динаміка показників кашлю, задишки та ринореї в підгрупі 1А порівняно з підгрупою 1Б із різницею в 23,8; 26,0 та 39,6% відповідно (р<0,05).
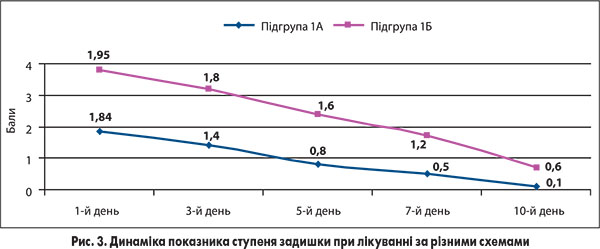
Задишка є інтегральним показником, який характеризує бронхіальну прохідність та вираженість запального процесу в респіраторному тракті при гострих респіраторних захворюваннях. Тому оцінка цього клінічного показника в динаміці лікування є важливою для визначення ефективності терапії. Нами проведено аналіз динаміки цього показника в обох підгрупах хворих (за даними «Щоденника пацієнта»). Як видно із даних, наведених на рисунку 3, у пацієнтів підгрупи 1А, які отримували у складі комплексної терапії препарат ПульмоЛОР®, ступінь задишки достовірно зменшився вже на 5-й день лікування (на 57%), тоді як у пацієнтів підгрупи 1Б він змінився лише на 18%, а істотне зменшення вираженості задишки зареєстровано тільки з 7-го дня терапії.
Отримані результати можуть свідчити про додатковий позитивний вплив препарату ПульмоЛОР® на стан бронхіальної стінки при гострих респіраторних захворюваннях за рахунок зменшення активності алергічного запального процесу, який часто спостерігається у хворих із вірусною респіраторною інфекцією на тлі обтяженого алергологічного анамнезу.
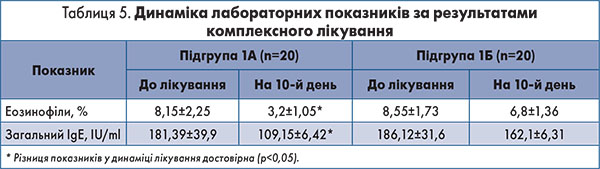
При аналізі даних лабораторного дослідження пацієнтів підгрупи 1А у процесі лікування було встановлено достовірне (р<0,05) зниження рівня загального IgE та кількості еозинофільних лейкоцитів у загальному аналізі крові після проведеної терапії порівняно з підгрупою 1Б (табл. 5).
Як видно із даних, наведених у таблиці 5, застосування препарату ПульмоЛОР® в осіб із обтяженим алергологічним анамнезом після 10 днів лікування супроводжувалось істотним зменшенням відносної кількості еозинофільних лейкоцитів і суттєвим зниженням рівня загального IgE крові: кількість еозинофілів зменшилася на 60%, а рівень IgE – на 39,8%, що у більшості хворих дало можливість досягти лабораторної норми; водночас у пацієнтів підгрупи 1Б відносна кількість еозинофілів і рівень загального IgE достовірно не змінювалися в процесі лікування.
Під час лікування пацієнтів із гострими захворюваннями органів дихання та обтяженим алергологічним анамнезом у жодному випадку не було зареєстровано небажаних явищ і побічних реакцій, у тому числі при застосуванні препарату ПульмоЛОР®.
Висновки
Результати проведеного дослідження свідчать про доцільність та ефективність застосування у складі медикаментозної терапії гострих респіраторних захворювань у пацієнтів із обтяженим алергологічним анамнезом комбінованого препарату ПульмоЛОР® (MoviHealth, Швейцарія) для більш швидкого зменшення основних клінічних проявів захворювання (кашлю, виділення мокротиння, ринореї), ліквідації задишки, зниження рівня езинофільних лейкоцитів та загального IgE крові, що, у свою чергу, сприятиме зменшенню вираженості та проявів можливих алергічних реакцій, що призводять до порушень бронхіальної прохідності при ГРВІ.
Список літератури знаходиться в редакції.
| Медична газета «Здоров’я України 21 сторіччя» №6 (379), березень 2016 р. |