9 березня, 2021
Вогнищева патологія щитоподібної залози: практичні підходи до ведення хворих
Ендокринологи і сімейні лікарі стикаються зі структурними змінами з боку щитоподібної залози (ЩЗ) ледь не щодня. Однією з найчастіших форм тиреоїдної патології є вогнищеві зміни ЩЗ. Незважаючи на наявність численних настанов, у своїй щоденній практиці лікарям доводиться мати справу зі спірними клінічними випадками, коли не до кінця зрозуміло, яку тактику обрати в тій чи іншій ситуації. Одне з таких проблемних питань було розглянуто під час чергового онлайн-вебінару «Школи ендокринолога», який відбувся наприкінці листопада 2020 року за підтримки Асоціації клінічних ендокринологів України. Одним зі спікерів на цьому заході був заступник директора з наукової роботи клініки ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України» (м. Київ), віце-президент Асоціації клінічних ендокринологів України, доктор медичних наук, професор Андрій Миколайович Кваченюк. Він розповів про найсучасніші підходи ведення пацієнтів із вогнищевою патологією ЩЗ.
Ця доповідь стала свого роду продовженням попередньої презентації професора А.М. Кваченюка «Роль молекулярно-генетичного тестування у веденні пацієнтів із вогнищевою патологією щитоподібної залози» в рамках того ж науково-освітнього проекту «Школа ендокринолога» 9-12 вересня 2020 року (див. тематичний номер «Діабетологія, Тиреоїдологія, Метаболічні розлади» № 3 (51) 2020 р.).
Епідеміологічні дані
Епідеміологія вузлового зобу має певні відмінності в різних країнах, але варто зазначити, що в усьому світі спостерігається тенденція до збільшення частоти зареєстрованих випадків. Наприклад, пальпаторно вузли виявляються в 3-7% обстежених у загальній популяції, а під час ультразвукового дослідження ЩЗ – у 20-76%. Щорічний приріст вузлового зобу в США становить 0,1%, або 300 тис нових випадків за рік.
Діагностика вогнищевої патології ЩЗ
Для оцінки ризику злоякісності, прогнозу захворювання та вибору підходу до ведення пацієнтів із вогнищевою патологією ЩЗ лікарі багатьох країн світу використовують стратифікаційні системи, найпопулярнішими з яких є (Tessler F.N. et al., 2017; Cibas E.S. et al., 2017):
- TIRADS (Thyroid Imaging, Reporting and Data System) – дає можливість визначити ризик злоякісності за ультразвуковими критеріями та відібрати пацієнтів для проведення тонкоголкової аспіраційної пункційної біопсії (ТАПБ);
- TBSRTC (The Bethesda System for reporting Thyroid Cytopatology) – забезпечує стратифікацію онкологічного ризику за цитологічними критеріями для визначення показів для хірургічного лікування.
З детальним описом цих систем та їхніх модифікацій можна ознайомитися в тематичному номері «Діабетологія, Тиреоїдологія, Метаболічні розлади» № 3 (51) 2020 р.
Показами для проведення ТАПБ є наявність вузлів: 1 см у діаметрі, якщо вони солідні або гіпоехогенні; будь-якого розміру з ознаками інвазивного росту через капсулу або за підозри на шийні метастази; будь-якого розміру при опроміненні голови та шиї в анамнезі, особливо в дитинстві; за наявності папілярного або медулярного раку ЩЗ (РЩЗ) або множинної ендокринної неоплазії типу 2 (МЕН‑2) у родичів; після попередніх операцій з приводу РЩЗ; при підвищеному рівні кальцитоніну крові; вузлів менших за 1 см за наявності УЗ-ознак малігнізації (гіпоехогенність, нерівні й нечіткі краї мікрокальцифікати, хаотична інтранодулярна васкуляризація).
Однак, попри інформативність ТАПБ та стратифікаційних шкал, їх застосування в певних категорій пацієнтів не дає чіткої відповіді – чи є показання для оперативного втручання чи немає. У цьому разі обґрунтованим є використання такого сучасного діагностичного методу, як молекулярно-генетичне тестування (МГТ), яке рекомендоване авторитетними керівництвами та гайдлайнами. Зокрема:
- Протоколом ведення дорослих пацієнтів із вузлами ЩЗ та диференційованим РЩЗ Американської асоціації щитоподібної залози (American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer) 2015 року (Haugen B.R. et al., 2016).
- Настановою Європейської асоціації щитоподібної залози щодо молекулярної діагностики цитологічного матеріалу вузлів щитоподібної залози, отриманого за допомогою ТАПБ (European Thyroid Association Guidelines regarding Thyroid Nodule Molecular FineNeedle Aspiration Cytology Diagnostics) 2017 року (Paschke R. et al., 2017).
- Клінічними рекомендаціями Національної глобальної онкологічної мережі США з лікування карциноми щитоподібної залози (National Comprehensive Cancer Network. Thyroid Carcinoma. Clinical Practice Guidelines in Oncology) 2017 року (NCCT, 2017).
МГТ показане тоді, коли отримано цитологічне заключення – категорія ТАПБ ІІІ, або ІV, або V. Крім того, проведення МГТ є доцільним і при карциномі ЩЗ для визначення об’єму хірургічного втручання. Так, за відсутності несприятливих мутацій можливе проведення органозберігальної операції, а не тиреоїдектомії.
Переваги МГТ при вогнищевій патології ЩЗ
Молекулярно-генетичне тестування дає можливість виявити цілий спектр генетичних мутацій, які визначають прогноз захворювання та відповідь на терапію. До згаданих мутацій належать BRAFV600E, NRAS, KRAS, HRAS, RET/PTC (RET/PTC1 та RER/PTC3), PAX8/PPARg. Основною перевагою МГТ є висока чутливість методу стосовно вузлів із невизначеною патологією. Так, чутливість МГТ щодо злоякісності становить приблизно 62%, тоді як при ТАПБ цей показник дорівнює 44%. При поєднанні цих двох методів чутливість щодо злоякісності зростає аж до 80%. Використання МГТ допомогло знизити кількість хибно-негативних результатів ТАПБ з 2,1% до 0,9%.
Молекулярно-генетичні дослідження особливо корисні в цитологічному аналізі «атипових фолікулярних уражень невизначеного значення», при яких 100% виявлених мутаційно-позитивних вузлів були злоякісними, без хибно-позитивних результатів.
Генетика доброякісних та злоякісних пухлин ЩЗ
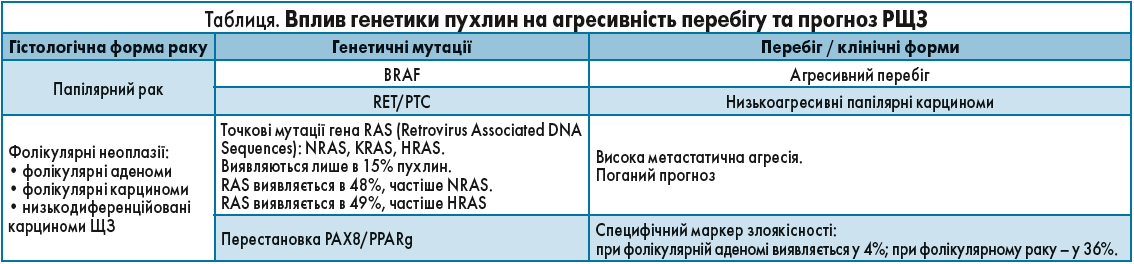
Наявність тих чи інших мутацій дає можливість спрогнозувати агресивність захворювання та відповідь на терапію. При цьому для отримання повноти картини завжди треба оцінювати повний спектр мутацій. Вплив різного виду мутацій на перебіг різних гістологічних форм РЩЗ відображений в таблиці.
Таким чином, при папілярному РЩЗ мутація BRAF дає можливість передбачити агресивність перебігу, мутація RET/PTC пов’язана з низькоагресивним перебігом, а відсутність мутацій забезпечує найкращий прогноз. Мутації RAS – це прогностичний маркер агресивного перебігу фолікулярних злоякісних пухлин ЩЗ, а наявність перестановки PAX8/PPARg при ймовірно доброякісній фолікулярній неоплазії може свідчити про те, що це преінвазивний фолікулярний рак із високою інвазивністю.
При виборі лабораторії для проведення МГТ необхідно віддавати перевагу тій, де строго дотримуються вимог, що містяться в регламентних документах. Саме таким правилом керується мережа сучасних медичних лабораторій «ДІЛА».
Обравши МЛ «ДІЛА», лікар і пацієнт отримують максимально достовірний результат, оскільки:
- Досліджується повна панель генетичних мутацій, рекомендована авторитетними світовими настановами.
- Оцінюється регламентований спектр генетичних порушень, зокрема мутації BRAFV600E, NRAS, KRAS, HRAS, RET/PTC (RET/PTC1 та RER/PTC3), PAX8/PPARg.
- Застосовується регламентована методика полімеразно-ланцюгової реакції (ПЛР) в реальному часі.
- Використовується транспортне середовище з муколітиком, який забезпечує захист нуклеїнових кислот від спонтанної деградації в щойно відновленому біологічному матеріалі, зокрема при транспортуванні або зберіганні.
Інструкція з взяття пунктату при вогнищевих змінах ЩЗ
Для транспортування зразка використовують спеціальний ПЛР-контейнер із муколітиком (еппендорф із транспортним середовищем для ПЛР-досліджень 0,5 мл). Біоптат має бути поміщений у транспортне середовище протягом 15 хв після взяття. Об’єм біоптату, який додається в контейнер із транспортним середовищем, має бути не менше 0,1 мл. Необхідно ретельно перевірити щільність закриття еппендорфа, оформити спеціальне направлення, в якому відмітити час взяття біоматеріалу. Якщо результат «невизначена цитологія» отримано для декількох вузлів, біоптат кожного окремого вузла треба помістити в окремий контейнер, надати клінічну інформацію в спеціальному направленні щодо кожного вузла.
Вибір лікувальної тактики
На основі результатів ТАПБ, МГТ та клінічної симптоматики вирішують питання про доцільність проведення та об’єм оперативного лікування вузлової патології ЩЗ.
Абсолютними показаннями для хірургічного лікування вузлового (багатовузлового) зобу є:
- Результати цитологічного дослідження: РЩЗ; підозра на РЩЗ; фолікулярна неоплазія; В-клітинна пухлина; вузол мікрофолікулярної будови; вузол із вираженою атипією фолікулярного епітелію.
- Вузли із симптомами здавлювання органів шиї.
- Ехінококоз ЩЗ.
- Ізольовані форми лімфогранулематозу ЩЗ.
- Лімфосаркома ЩЗ.
- Тератома ЩЗ.
- Вторинні ізольовані метастатичні пухлини ЩЗ.
Швидкий (>5-10 мм протягом 6-12 міс) ріст вузлів ЩЗ на тлі прийому тироксину і контролю рівня тиреотропного гормону є відносним показанням для хірургічного лікування. У такому разі потрібна повторна ТАПБ для вирішення питання про оперативне втручання. Іншими відносними показаннями є косметичний дефект в області шиї та наполегливе бажання пацієнта оперуватися.
Вогнищева патологія ЩЗ та вагітність
Ведення вагітних із вузлами в ЩЗ майже не відрізняється від такого у невагітних. Наявність підозрілих клінічних чи УЗ-ознак є показанням для проведення ТАПБ. Однак вагітним необхідно уникати радіоактивного йоду як для діагностики, так і для лікування ЩЗ та не рекомендовано використовувати супресивну терапію тироксином.
МГТ у вагітних із вогнищевою патологією ЩЗ є найнадійнішим та найбезпечнішим методом вибору діагностичної та лікувальної тактики. Так, при цитологічному діагнозі «фолікулярна неоплазія» МГТ допомагає визначити потребу в операції відразу після встановлення діагнозу, а не відкладати лікування до народження дитини.
Проведення МГТ при вогнищевій патології ЩЗ у МЛ «ДІЛА» регламентоване світовими гайдлайнами, дає можливість правильно оцінити прогноз та вибрати оптимальну терапевтичну тактику в пацієнтів категорії ТАПБ ІІІ, ІV, V, VІ.
Підготувала Ганна Кирпач
Тематичний номер «Діабетологія, Тиреоїдологія, Метаболічні розлади» № 4 (52) 2020 р.