24 січня, 2017
Метастатическая меланома с мутацией BRAF V600: возможности комбинированной терапии
В настоящее время монотерапия вемурафенибом является стандартом таргетной терапии метастатической меланомы с мутацией BRAF V600. Последние научные данные показали, что добавление кобиметиниба к вемурафенибу обеспечивает дополнительные возможности повышения выживаемости и вероятность достижения ответа на лечение у определенных категорий пациентов.
Прорыв в лечении метастатической меланомы, наблюдающийся в последние годы, связан с расширением представлений о генетической гетерогенности этого заболевания. Мутация BRAF V600 обнаруживается примерно у 50% больных метастатической меланомой кожи. Результатом мутации является активация сигнального пути митоген-активируемой протеинкиназы (МАРК), что обусловливает неконтролируемую пролиферацию клеток и блокаду апоптоза. Эти открытия привели к разработке таргетных препаратов, специфически направленных на блокирование данного сигнального пути на разных его этапах.
Ингибитор BRAF вемурафениб (Зелбораф) был утвержден к применению во всем мире у пациентов с генерализованной меланомой и мутацией BRAF V600 на основе результатов исследования III фазы BRIM‑3. Это исследование показало повышение выживаемости без прогрессирования (ВБП) и общей выживаемости (ОВ) на фоне вемурафениба по сравнению с химиотерапией. Относительное снижение риска смерти и риска прогрессирования заболевания при применении вемурафениба достигло 63 и 74% соответственно (р<0,001).
Преимущество вемурафениба в отношении ОВ было отмечено во всех подгруппах независимо от возраста, пола, исполнительного статуса по ECOG, стадии заболевания, а также уровня лактатдегидрогеназы (ЛДГ), повышение которого считается неблагоприятным прогностическим фактором. Медиана ВБП на фоне вемурафениба более чем в 3 раза превышала таковую в группе химиотерапии, частота объективного ответа на вемурафениб была почти в 10 раз выше, чем у дакарбазина (48 и 5% соответственно). Вемурафениб открыл эру BRAF-ингибиторов и стал стандартом лечения генерализованной меланомы, содержащей мутацию BRAF V600 [1].
В то же время первые значительные успехи в лечении метастатической меланомы сопровождались новыми вызовами. Специфическими побочными эффектами, возникающими на фоне лечения BRAF-ингибиторами, является развитие вторичной плоскоклеточной карциномы кожи или кератоакантом, которые имеют место приблизительно у 14‑26% пациентов, возникают, как правило, в течение первых 2-3 мес терапии и требуют хирургического удаления. Дальнейшие исследования показали, что эти опухоли развиваются вследствие парадоксальной активации сигнального пути МАРК в кератиноцитах с активацией передачи сигнала с помощью ранее существовавших RAS-мутаций, которые могут быть блокированы применением ингибитора МЕК.
Другой актуальной проблемой стало прогрессирование меланомы, возникающее после выраженного ответа на монотерапию BRAF-ингибитором. Исследования показали, что приобретенная резистентность к вемурафенибу с высокой степенью вероятности развивалась у пациентов после того, как медиана ВБП достигала 6-7 мес. Механизмы приобретенной устойчивости разнообразны; приблизительно в 2/3 случаев они связаны с реактивацией онкогенного сигнального пути МАРК, в остальных случаях передача сигнала осуществляется другими, МАРК-независимыми путями.
Все указанные выше аспекты послужили фундаментом для дальнейшей разработки основанных на вемурафенибе комбинированных схем лечения. Результаты доклинических и клинических исследований позволили предположить, что одновременное ингибирование MEK и мутантной BRAF-киназы может стать перспективной стратегией для получения более прочных клинических ответов, чем ингибирование BRAF само по себе, предотвратить МАРК-опосредованную приобретенную резистентность, а также уменьшить частоту и тяжесть побочных эффектов, связанных с парадоксальной активацией сигнального пути МАРК [2].
Для сочетанного применения с вемурафенибом был предложен кобиметиниб (Котеллик) – мощный селективный МЕК-ингибитор, применяемый перорально. В исследовании фазы Ib была установлена максимальная переносимая доза для каждого препарата при их сочетанном применении, а также оптимальный режим терапии. Объективный ответ на комбинированное лечение был отмечен у 55 из 63 (87%) включенных в исследование пациентов, которые ранее не получали BRAF-ингибитор. В целом профиль противоопухолевой активности и безопасности комбинированного лечения был более благоприятным по сравнению с монотерапией вемурафенибом. Эти результаты стали основанием для проведения масштабного международного многоцентрового рандомизированного исследования III фазы coBRIM, посвященного оценке эффективности и безопасности комбинированной терапии вемурафенибом и кобиметинибом у пациентов с распространенной меланомой и наличием мутации BRAF V600, ранее не получавших лечения [2].
В период с 8 января 2013 г. по 31 января 2014 г. в исследование coBRIM были включены 495 пациентов из 135 медицинских центров США, Канады, Австралии, Новой Зеландии, Европы, России, Турции и Израиля. Участниками исследования были лица ≥18 лет с гистологически подтвержденной неоперабельной меланомой кожи IIIC или IV стадии и BRAF V600 мутацией, подтвержденной полимеразной цепной реакцией в режиме реального времени (тест-система Cobas 4800 BRAF V600 Mutation Test). Все пациенты имели измеримое заболевание согласно критериям RECIST, функциональный статус по ECOG 0 или 1 и адекватные гематологические показатели, сохранность функций печени, почек и сердца. Больные, ранее получавшие лечение по поводу метастазов в головном мозге, могли быть включены в исследование, если период стабилизации заболевания продолжался по крайней мере 3 недели.
Все участники исследования были разделены на 2 группы методом рандомизации. Пациенты исследуемой группы (n=247) получали вемурафениб (960 мг 2 р/день) в сочетании с кобиметинибом (60 мг 1 р/день в течение 21 дня, затем 7 дней перерыв), а пациенты контрольной группы (n=248) – вемурафениб в сочетании с плацебо [2].
Данные первичного анализа этого исследования продемонстрировали преимущества комбинированной терапии. Обновленный анализ ВБП и ответа на лечение (отсечение данных 16 января 2015 г.) был проведен после достижения медианы наблюдения 14,2 мес (8,5-17,3). В исследуемой группе средняя продолжительность лечения кобиметинибом составила 9 мес (95% доверительный интервал – ДИ – 8,1-10,2), вемурафенибом – 9,2 мес (8,4-11). В контрольной группе медиана продолжительности лечения вемурафенибом составила 5,8 мес (95% ДИ 5,5-7,4). Медиана ВБП, по оценке исследователей, была достоверно больше в группе комбинированной терапии по сравнению с группой вемурафениба и плацебо (12,3 против 7,2 мес соответственно).
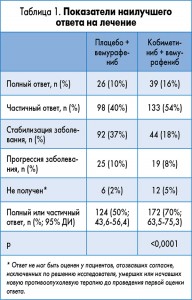
По состоянию на дату отсечения, 172 (70%) из 247 пациентов в группе комбинированной терапии сохраняли объективный ответ, по сравнению со 124 (50%) из 248 пациентов, получавших вемурафениб и плацебо. Большинство ответов были отмечены во время первой оценки эффективности через 8 недель от начала лечения. Медиана продолжительности ответа составила 13 мес (95% ДИ 11,1-16,6).
Средняя продолжительность ответа у пациентов, достигших полного ответа (ПО), была 18,1 мес (95% ДИ 14,8 – не достигнут) в группе, получавшей кобиметиниб и вемурафениб, и 16,9 мес (16,9 – не достигнут) в контрольной группе [3].
На момент анализа ОВ (отсечение данных 28 августа 2015 г.) средняя продолжительность наблюдения составила 18,5 мес (8,5-23,5), сочетание кобиметиниба с вемурафенибом достоверно увеличивало продолжительность ОВ. Медиана ОВ у пациентов с метастатической меланомой, получавших комбинированную терапию, достигла 22,3 мес (95% ДИ 20,3 – не достигнут) по сравнению с 17,4 мес (95% ДИ 15-19,8) для пациентов, получавших вемурафениб (относительный риск 0,7; 95% ДИ 0,55-0,9; р=0,005) (график А на рис.).
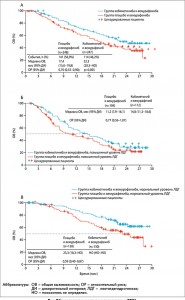 Рис. Общая выживаемость в исследовании coBRIM:
Рис. Общая выживаемость в исследовании coBRIM:А. Кривая Каплана-Мейера ОВ для всех пациентов.
Б. Кривая ОВ для пациентов с повышенным (выше верхнего предела нормы) исходным уровнем ЛДГ.
В. Кривая ОВ для пациентов с нормальным исходным уровнем ЛДГ.
Отдельно оценивалась выживаемость пациентов в зависимости от исходной концентрации ЛДГ. На рисунке отражена выживаемость в подгруппе пациентов, у которых концентрация ЛДГ превышала верхний предел нормы (график Б на рис.) или соответствовала норме (график В на рис.). Медиана выживаемости в течение года составила 74,5% (95% ДИ 68,9-80,2) в группе комбинированного лечения и 63,8% (57,6-70) в контрольной группе; медиана 2-летней ОВ составила 48,3% (41,4-55,2) и 38% (31,3-44,7) соответственно [3]. Пациенты находились под наблюдением в течение последующей (2-й линии) терапии после прогрессирования.
Наилучший ответ на лечение представлен в таблице 1. Наиболее распространенным типом последующего лечения пациентов в обеих группах была иммунотерапия. В большинстве случаев в качестве иммунотерапевтического агента использовался ипилимумаб.
Включение в схему терапии кобиметиниба снижало риск серьезных побочных эффектов, связанных с применением вемурафениба. Плоскоклеточная карцинома кожи, кератоакантомы или болезнь Боуэна реже развивались у пациентов в группе комбинированного лечения – у 15 (6%) из 247 больных – по сравнению с 48 (20%) из 246 пациентов, получавших только вемурафениб. Эти результаты согласуются с данными о подавлении парадоксальной активации МАРК пути. Аналогично с результатами первичного анализа этого исследования, явления фоточувствительности были более распространены в группе комбинированного лечения и наблюдались у 84 (34%) из 247 пациентов, по сравнению с 48 (20%) из 246 пациентов в группе вемурафениба.
Специфические побочные эффекты, связанные с применением МЕК-ингибитора в группе комбинированного лечения, включали случаи серозной ретинопатии, снижения фракции выброса левого желудочка и повышения уровня креатинфосфокиназы. В целом профиль безопасности совпадал с таковым в предшествующих исследованиях.
Наиболее распространенные побочные явления в обеих группах были 1-й или 2-й степени и успешно купировались консервативно; некоторые пациенты потребовали модификации доз одного или обоих препаратов. В группе комбинированного лечения 87 (35%) пациентам в результате неблагоприятных событий была снижена доза вемурафениба и 75 пациентам (30%) – доза кобиметиниба. В группе, получавшей плацебо и вемурафениб, 72 (29%) из 246 пациентов потребовали снижения дозы вемурафениба и 27 (11%) – дозы плацебо.
На основании результатов исследования coBRIM, комбинация вемурафениба с кобиметинибом была одобрена Управлением по контролю качества пищевых продуктов и лекарственных препаратов США и Европейским медицинским агентством для лечения поздних стадий меланомы с мутацией BRAF V600 и сегодня рассматривается как действенный вариант лечения пациентов с этим заболеванием.
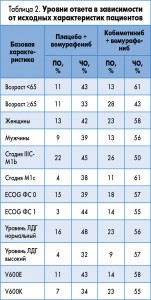
В этом году на конгрессе Американского общества клинических онкологов (ASCO‑2016) обсуждались результаты анализа подгрупп в исследовании coBRIM, показавшие более высокие уровни достижения ПО у пациентов с определенными базовыми характеристиками (табл. 2). Лучший ответ на лечение (ПО и ЧО) был достоверно связан с улучшением показателей ОВ и ВБП в группе комбинированного лечения. Интересно, что авторы заключили: вынужденная модификация дозы (ее снижение или временное прерывание приема одного или обоих препаратов), судя по всему, не влияет на эффективность комбинированного лечения [4].
Исследование coBRIM показало значительное улучшение ОВ и ВБП, а также повышение уровня ответа у пациентов с генерализованной меланомой и мутацией BRAF V600, которые получали комбинированную терапию вемурафенибом и кобиметинибом. Анализ подгрупп свидетельствует, что проведение такой терапии способствует повышению частоты и выраженности ответа и продолжительности выживаемости, причем преимущества наиболее выражены в определенных подгруппах пациентов.
Литература
1. Sosman J., Kim K., Schuchter L. et al. Survival in BRAF V600-mutant advanced melanoma treated with vemurafenib. The New England Journal of Medicine. 2012. – Vol. 366. – P. 707-714.
2. Larkin J., Ascierto P., Drеno B. et al. Combined Vemurafenib and Cobimetinib in BRAF-Mutated Melanoma. The New England Journal of Medicine. 2014. – Vol. 371, № 20.
3. Ascierto P., McArthur G., Drеno B. et al. Cobimetinib combined with vemurafenib in advanced BRAFV600-mutant melanoma (coBRIM): updated efficacy results from a randomised, double-blind, phase 3 trial. Lancet Oncol. 2016; 17: 1248-60.
4. Larkin J., McArthur G., Ribas A. et al. 2016 ASCO Annual Meeting, Abstract 9528.
Подготовила Катерина Котенко