13 листопада, 2016
Використання препарату Мабтера® у хворого з дифузною В-крупноклітинною лімфомою в лікуванні аутоімунної гемолітичної анемії IV ступеня (клінічний випадок)
У всьому світі спостерігається тенденція до зростання захворюваності на неходжкінські лімфоми. Особливо вона помітна в розвинених країнах, де за останні 20 років приріст такої захворюваності становить більше 50%. Дифузна В-крупноклітинна лімфома – гетерогенна група лімфопроліферативних захворювань – становить більше 40% всіх неходжкінських злоякісних лімфом серед дорослого населення і є одним з агресивних морфологічних варіантів.
Досить часто зустрічаються екстранодальні форми захворювання з ураженням легень, шкіри, кісток скелету, нирок, печінки, щитовидної залози, слинних залоз та центральної нервової системи. Перебіг дифузної В-крупноклітинної лімфоми характеризується схильністю до швидкої генералізації пухлинного росту та розвитку низки ускладнень, що визначає вкрай несприятливий прогноз та високу летальність. Одним з тяжких ускладнень є аутоімунна гемолітична анемія, яка в більшості випадків не дає змоги провести адекватне спеціальне лікування основного захворювання.
Вашій увазі пропонується один з таких клінічних випадків.
Пацієнт К. 1987 р.н. був госпіталізований у відділення хіміотерапії в тяжкому стані з діагнозом: неходжкінська В-крупноклітинна лімфома IVБ стадії IV клінічної групи. Ураження тіл Th8, Th11 хребців, попереково-крижового, сакрального відділів хребта з м’якотканинним компонентом; ураження печінки. Ендогенна інтоксикація. Виражений больовий синдром. Симптоматична аутоімунна гемолітична анемія IV ступеня. Дистальний парез правої нижньої кінцівки.
Хворий скаржився на різку слабкість, нестерпний біль та обмеження рухів у правій нижній кінцівці, дифузну пітливість, підвищення температури тіла до 38 °C, схуднення за останні 6 міс на 10 кг.
Із анамнезу: вважає себе хворим протягом 3 міс, коли з’явився сильний біль у поперековому відділі хребта. Проходив обстеження й лікування в неврологічному відділенні Вінницької обласної психоневрологічної лікарні ім. акад. О.В. Ющенка. Незважаючи на лікування, стан хворого не поліпшувався.
12.02.2016 К. був прооперований у м. Києві в Міській клінічній лікарні № 1. Операція – геміламінектомія S1-S2 справа, ревізія й декомпресія S1 корінця, часткове видалення пухлини, біопсія.
При імуногістохімічному дослідженні № 218 від 03.03.2016 отримано висновок: гістологічна структура пухлини та імунофенотип пухлинних клітин відповідають дифузній В-крупноклітинній лімфомі негерміногенного походження АВС-типу.
Загальний аналіз крові (ЗАК) від 09.03.2016: гемоглобін (Hb) 41 г/л, еритроцити (Ер) 1×1012/л, кольоровий показник (КП) 1, лейкоцити (Л) 10,2×109/л.
Біохімічне дослідження крові (БДК) від 09.03.2016: сечовина 7,4 ммоль/л, креатинін 98,6 мкмоль/л, білірубін 56 мкмоль/л (непрямий 45,6, прямий 10,8).
При обстеженні на мультиспіральному комп’ютерному томографі органів грудної клітки та органів черевної порожнини отримані ознаки вторинних змін кісток – вогнища деструкції Th8, Th11 хребців на рівні S1, S2 з ознаками розповсюдження м’якотканинного компоненту за межі кістки. Печінка збільшена в розмірах – краніокаудальний розмір правої долі становить 170 мм. Щільність паренхіми дифузно знижена.
09.03.2016, враховуючи загальний стан і результати загального та біохімічного аналізів крові, хворий був переведений у відділення інтенсивної терапії та реанімації, де лікарі розпочали інтенсивну терапію. За життєвими показаннями хворому планувалася трансфузія відмитих еритроцитів, але спроби підбору на сумісність були невдалими. Пацієнту проводився індивідуальний підбір крові. Загалом для хворого було тестовано 297 донорів (В(ІІІ) – 151, О(І) – 146).
У хворого наростала анемія – у ЗАК від 13.03.2016 відзначалося зниження Hb до 24 г/л, збільшився білірубін до 217 мкмоль/л. У зв’язку з гемолітичною анемією IV ступеня хворому, згідно з наказом МОЗ України від 30.07.2010 № 647 «Про затвердження клінічних протоколів надання медичної допомоги хворим зі спеціальності «Гематологія», був введений препарат Мабтера® (ритуксимаб) у дозі 375 мг/м2 (тобто 852 мг) у 1-й, 8-й, 15-й, 22-й дні.
Перше введення здійснено 23.03.2016 у дозі 852 мг. ЗАК від 22.03.2016: Hb 38 г/л, КП 1, Ер 1×1012/л, Л 11,5×109/л, тромбоцити (Т) 190×109/л. БДК: білірубін 170 мкмоль/л (непрямий 140, прямий 30).
Друге введення було 30.03.2016 у дозі 852 мг. ЗАК від 29.03.2016: Hb 54 г/л, КП 1, Ер 1,5×1012/л, Л 9,4×109/л, Т 170×109/л. БДК: білірубін 108,5 мкмоль/л (непрямий 81,5, прямий 27). Слід зазначити, що після введення таргетного препарату в такому режимі індивідуальний підбір донорів став значно ефективнішим.
Втретє препарат вводили 08.04.2016 у дозі 852 мг. ЗАК від 07.04.2016: Hb 47 г/л, КП 1, Ер 1×1012/л, Л 7×109 /л, Т 190×109/л. БДК: білірубін 75 мкмоль/л (непрямий 55, прямий 19,4).
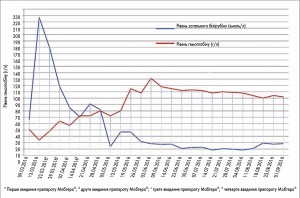
Четверте введення – від 15.04.2016 у дозі 852 мг. ЗАК від 14.04.2016: Hb 62 г/л, КП 1, Ер 1×1012/л, Л 11,5×109/л, Т 150×109/л. БДК: білірубін 60,4 мкмоль/л (непрямий 51,8, прямий 8,6). Відзначалося чітке зниження загального білірубіну за рахунок непрямого, а також простежувалася тенденція до підвищення рівня Hb (з 24 до 62 г/л). Динаміка показників рівня Hb та загального білірубіну зображена на рис. 1.
Гемоліз еритроцитів було зупинено, що дало змогу розпочати курс поліхіміотерапії (ПХТ) за схемою R-CHOP. Проведено 3 курси хіміотерапії. При контрольному обстеженні на спіральному комп’ютерному томографі (СКТ) від 04.07.2016 відзначалося pr. morbi – поява нових вогнищ у кістках та в легенях. У зв’язку з цим хворому призупинено введення ПХТ за схемою R- CHOP і розпочато другу лінію терапії за схемою R-Gem-Ox (ритуксимаб – 800 мг, гемцитабін – 2000 мг, оксаліплатин – 200 мг). Після проведення 2 курсів ПХТ за вищезгаданою схемою на СКТ-контролі органів грудної клітини та органів черевної порожнини вторинних вогнищ у легенях та ознак прогресування захворювання не було виявлено, відзначалася стабілізація вторинних змін у кістках. ЗАК від 15.07.2016: Hb 98 г/л, Ер 3×1012/л, КП 1, Л 4,2×109/л. БДК від 15.07.2016: сечовина 5,7 ммоль/л, креатинін 88 мкмоль/л, білірубін 8,4 мкмоль/л, загальний білок 61,4 г/л.
На даному етапі пацієнту планується вже 4-й цикл ПХТ за схемою R-Gem-Ox з подальшим проведенням високодозової хіміотерапії з підтримкою стовбуровими клітинами периферичної крові.
Висновки
1. Наведений клінічний випадок наглядно демонструє можливість ефективного використання препарату Мабтера® для лікування симптоматичної аутоімунної гемолітичної анемії ІV ступеня.
2. Результати наведеного клінічного спостереження дозволяють зробити висновок про безпечність застосування препарату Мабтера®, оскільки були відсутні побічні ефекти, зупинено гемоліз еритроцитів, що у свою чергу забезпечило ефективний підбір донорів та можливість проведення циклу ПХТ за стандартною схемою R-CHOP.
3. Крім того, застосування препарату Мабтера® дало змогу досягти контролю над основним захворюванням, стабілізувати пухлинний процес і поліпшити якість життя пацієнта.
Література
1. Руководство по химиотерапии опухолевых заболеваний / Под ред. Н.И. Переводчиковой, В.А. Горбуновой. – 4-е изд., расширенное и дополненное. – М.: Практическая медицина, 2015. – 688 с.
2. Наказ МОЗ України від 30.07.2010 № 647 «Про затвердження клінічних протоколів надання медичної допомоги хворим зі спеціальності «Гематологія».
3. Диффузная В-крупноклеточная лимфома. Руководство Национальной всеобщей онкологической сети США (NCCN), 2015. – Здоров’я України. Онкологія. – 2015. – № 3(39). – С. 21-24.
4. Юрченко О.В. Гістогенетичні варіанти дифузної крупноклітинної В-клітинної лімфоми: Діагностика й лікування / О.В. Юрченко, О.В. Пономарева // Онкология. – 2013. – Т. 15, № 1. – С. 55-62.
5. Моноклональные антитела и иммуноцитохимические методы в диагностике В-клеточных неходжкинских лимфом / Д.Ф. Глузман, Л.М. Скляренко, Т.С. Ивановская [и др.] // Здоров’я України. Онкологія. – 2015. – № 3(39). – С. 38-41.
6. Abrahaham J., Gulley J.L., Allegra C.J. Сlinical oncology. – Fourth Edition, 2014.
7. Casciato D.A., associate editor, Territo M.C. Manual of Clinical oncology. – 7th ed., 2012.
8. Cassidy J., Bissett D., Spence R., Payne M. Oxford handbook of oncology. – Oxford University Press, 2010.
9. Duncan R., Coleman J., Reynolds J., Aronson J. Oxford handbook of practical drug therapy. – Oxford University Press, 2011.
10. Herdrich K., Weinberger H. Selected Schedules in the Therapy of Malignant Tumors. Part I: Hematologic Malignancies. – 17 Edition. – 2013.
11. Hatton C., Collins G., Sweetenham J. Fast Facts: Lymphoma, 2008.