7 червня, 2016
Анализ современных тенденций развития реконструктивной хирургии при раке молочной железы
Реконструктивные операции стали неотъемлемой составляющей комплексного лечения рака груди у женщин, а появление современных методов реконструкции позволило вывести реконструктивно-пластическую хирургию на принципиально новый уровень. Зарубежные руководства обязывают всех специалистов, связанных с лечением рака молочной железы (РМЖ), информировать пациенток о возможностях реконструкции. Надеемся, что данный материал будет полезен онкологам именно в таком ключе.
Особое внимание к проблеме восстановления внешнего вида женской груди очевидно и оправданно, ведь эта проблема находится на пересечении многих аспектов жизни общества, выходя далеко за пределы онкологической практики. Многомерность этой темы мы обсудили с заведующим хирургическим отделением Киевского городского клинического онкологического центра Николаем Федоровичем Аникусько.
– В чем состоят специфические особенности реконструктивной хирургии груди?
– Реконструктивную хирургию молочной железы следует принципиально отличать от пластической. Целью пластической операции является создание иллюзии – когда женщина в определенной степени отвергает реальность и стремится изменить существующие параметры в соответствии с теми, которые она считает идеальными. Реконструктивная хирургия в онкологии призвана компенсировать ятрогенные повреждения, вызванные иссечением опухоли, при этом на первом месте всегда остается эффективность онкологического лечения, а реконструктивное вмешательство призвано лишь компенсировать повреждения, обеспечивая пациентке высокое качество жизни. Высокое – значит, сопоставимое с таковым до лечения с точки зрения эстетического результата.
Говоря непосредственно об онкопластике, следует отметить наличие внутреннего конфликта между основными целями онкологической и пластической хирургии. В первом случае целью является максимально возможное удаление всех регионарных проявлений заболевания, во втором – сохранение наибольшего объема молочной железы для наилучшего косметического эффекта. Задача онкохирурга – определить оптимальный баланс между онкологической и эстетической составляющими лечения. А это можно сделать только в сотрудничестве с пациенткой. Следует отметить, что возможность восстановления внешнего вида молочной железы (особенно если речь идет о молодых женщинах) иногда служит залогом успешного лечения: в некоторых случаях одномоментная реконструкция является единственным условием, при котором женщина соглашается на операцию. Даже при отсроченной реконструкции сложно переоценить позитивный психологический эффект от самого осознания женщиной, что урон, наносимый лечением ее внешности, – временное и обратимое явление.
– Если мы говорим об Украине, какой специалист чаще всего выполняет реконструктивные вмешательства?
– В большинстве стран мира за онкологический этап операции отвечает онколог, а за эстетический этап – пластический хирург. В Украине часть функций пластической хирургии неизбежно ложится на онкохирурга. Но каковы эти функции?
Анализируя зарубежный опыт, мы остановились на примере Великобритании, где онкохирург делает все виды онкопластических операций, включая реконструкцию имплантами и аутологичными тканями. Так, он проводит основные виды реконструкции с использованием имплантов, LD- и TRAM-лоскутов. В сложных случаях (при необходимости выполнения модификаций основных онкопластических вмешательств, выраженных нарушениях в донорских зонах, необходимости пластики свободными лоскутами с наложением сосудистых анастомозов) приглашается хирург, специализирующийся на пластической хирургии.
Следует отметить, что в США онкохирург, практикующий в области хирургического лечения РМЖ, должен владеть тремя из четырех уровней стандартизированного обучения по онкопластике.
I. Понимание общих принципов эстетики и реконструкции. Умение выполнять широкие резекции молочной железы в рамках органосохраняющих вмешательств, формируя при этом ее внешний вид, использовать местные ткани для реконструкций.
II. Умение выполнять подкожные мастэктомии, редукции молочной железы со смещением соска или без такового, умение выполнять мастопексию.
III. Умение выполнять аугментационную маммопластику, мастопексию с имплантами, подкожную мастэктомию с сохранением сосково-альвеолярного комплекса. Умение выполнять капсулотомию / удалять имплант, осуществлять различные типы реконструкции с помощью эспандеров и имплантов. Умение восстанавливать сосок.
IV. Специальная подготовка, включающая обучение методике микрососудистой хирургии, реконструкции с использованием свободных лоскутов.
– Как развивалась реконструктивная хирургия груди? Каковы последние тенденции в ее развитии?
– Еще 30 лет назад Бернард Фишер осуществил синтез концепций клинического поведения рака груди и показал, что местное лечение не влияет на выживаемость, а местный рецидив является не причиной плохого прогноза, а всего лишь его индикатором. Результаты органосохраняющих операций старательно исследовали, и многостадийная проверка данных подтвердила концепцию автора. Сегодня мы знаем, что рецидив заболевания в области послеоперационного рубца или реконструкции не является непосредственной причиной отдаленных метастазов, а лишь показывает наличие в железе опухолевых клеток. Чистые края резекции минимизируют риск развития рецидива, в то же время хирургическое удаление, достаточное для минимизации риска рецидивирования, необязательно обозначает повышение уровня выживаемости. Все эти знания стали основой для развития органосохраняющего лечения, а также обосновали целесообразность проведения как одномоментной, так и отсроченной реконструкции.
В 2000 г. в Европе были разработаны обучающие программы по онкопластической хирургии, и вскоре она была выведена в субспециальность. Это направление развивалось относительно неторопливо, постепенно доказывая свою безопасность и эффективность. В 2006 г. в США было снято временное ограничение Управления по контролю качества пищевых продуктов и лекарственных препаратов – FDA (1992-2006 гг.) на применение в пластической и реконструктивной хирургии силиконовых имплантов. Целый ряд исследований позволил FDA заключить, что силиконовые импланты относительно безопасны, несмотря на частые осложнения и небольшой риск заболевания лимфомой.
С 2006 г. это наиболее распространенный вид реконструкции в США и Западной Европе, что объясняется многими факторами. Прежде всего этот метод в 4,5 раза дешевле реконструкции аутотканями (благодаря относительной простоте выполнения), в связи с чем приветствуется страховыми компаниями и организациями здравоохранения. Кроме того, он совпадает с предпочтениями женщин. Женщинам моложе 49 лет чаще всего выполняются реконструкции имплантами, поскольку обычно они не имеют достаточного количества жировой ткани для аутологичной реконструкции, а также стремятся избежать более длительного периода восстановления и болезненности в донорском месте. Кроме того, за последние десятилетия изменились эстетические представления, в результате чего женщины отдают предпочтение импланту и отсутствию птоза груди, а не натуральному виду аутологичных тканей. Страховые компании тоже мотивируют хирургов к проведению реконструкций имплантами, исходя исключительно из экономических соображений.
Следует отметить еще одну стойкую тенденцию последних лет – увеличение частоты двусторонних мастэктомий. Причем количество таких операций в мире растет в среднем на 17% в год. Если в 1998 г. частота двухсторонних операций в структуре всех мастэктомий составила 4,4%, то в 2008 г. этот показатель увеличился до 22,4%. Это связано с проведением контралатеральных профилактических мастэктомий. Их причинами являются боязнь пациентки или реальный повышенный риск рака в другой железе, а также семейная предрасположенность, включая мутации BRCA1 и BRCA2.
Даже при самом удачном исходе невозможно воссоздать внешний вид прооперированной молочной железы настолько, чтобы она соответствовала контралатеральной. Для достижения эстетического эффекта лечения нередко приходится параллельно корректировать внешний вид здоровой грудной железы, чтобы максимально приблизить ее по размеру и форме к прооперированной. При реконструкции имплантом консистенция прооперированной железы будет неизбежно отличаться, кроме того, грудь не будет менять форму и размер, если масса тела женщины изменится в ту или иную сторону. Поэтому двусторонняя мастэктомия с реконструкцией имплантами дает лучший эстетический результат, чем односторонняя. Параллельно развиваются методы реконструкции аутологичными тканями: растет их разнообразие, совершенствуются методы сосудистой хирургии. Практика показывает, что после реконструкции аутологичными тканями пациенты имеют более стабильный эстетический результат и более продолжительную удовлетворенность лечением.
– По каким критериям определяется метод реконструкции? Каковы преимущества и недостатки основных существующих методов?
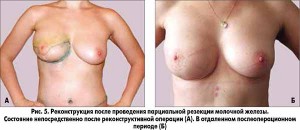
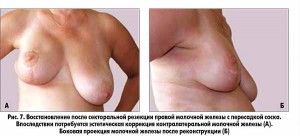
– Выбор хирургической техники базируется на размере железы и дефекта. При частичном дефекте восстановление внешнего вида производится двумя путями: перемещением объема ткани самой железы за счет проведения редукционной маммопластики, мастопексии, либо замещением объема железы с использованием местных и отдаленных лоскутов.
Если не удается достичь чистоты края резекции либо у пациентки изначально существуют противопоказания к органосохраняющей операции, то проводится мастэктомия с одномоментной или отсроченной реконструкцией. При выборе времени проведения реконструкции следует учитывать функциональное и психологическое состояние пациентки, прогноз заболевания, необходимость проведения послеоперационной лучевой терапии. Здесь опять же важен поиск баланса между лучшим косметическим и психологическим эффектом при одномоментной реконструкции и преимуществами, связанными с проведением онкологического лечения и снижением риска осложнений, – при отсроченной. Выделяют вариант вторично отстроченной реконструкции, при которой во время мастэктомии выполняются определенные подготовительные этапы для последующей восстановительной операции, снижающие в будущем вероятность возникновения осложнений в реконструированной железе.
В нашей стране выбор конкретного метода реконструкции часто определяется арсеналом знаний, имеющимся у конкретного хирурга, к которому обратилась пациентка. У каждого из методов реконструкции – свои преимущества и недостатки, а также свои ограничения показаний. Важно подчеркнуть, что разные методы реконструкции – взаимодополняющие, а не взаимоисключающие, и все новые разработки в этой области только расширяют возможности для пациенток.
– Каковы современные возможности и ограничения проведения реконструкции с использованием имплантов?
– Общение с пациентками показывает, что существует огромное количество мифов об имплантах, но большинство из них зародилось на заре развития этого метода, когда они были совершенно другими. Первую операцию по вживлению импланта хирурги Фрэнк Джиро и Томас Кронин провели еще весной 1962 г. (женщина, которой была проведена эта операция, жива до сих пор, ей 80 лет). Наполнитель импланта был жидким (солевой раствор). Силиконовые импланты были запрещены FDA в связи с аномально большим числом сообщений об их разрывах, протеканиях и возможной связи с возникновением Т-клеточных лимфом.
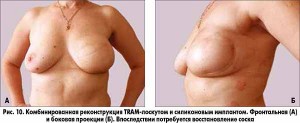
Современные силиконовые импланты представляют собой высокотехнологические безопасные продукты, отличающиеся между собой объемом, формой, проекцией, наполнителем, покрытием и текстурой поверхности. Ранее было только четыре размера имплантов, сегодня – более 400. Их основная функция – восполнить недостающий объем и придать форму железе. При реконструктивных операциях предпочтительно использование имплантов с текстурированной поверхностью, которая облегчает их приживление. Когезивный гель в составе силиконового импланта обеспечивает не только необходимую степень упругости, но и сохраняет свою форму даже в случае разрыва внешней оболочки. Импланты с жидким наполнителем в реконструктивной хирургии не применяются. Сегодня за рубежом на этапе исследования находятся импланты, специально разработанные для реконструкции груди у онкологических больных. В состав их оболочки входят вещества, снижающие риск местного рецидива.
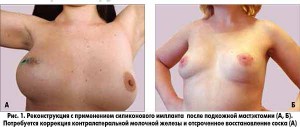
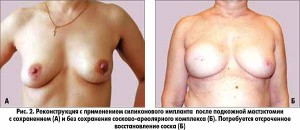
Реконструкция с применением имплантов чаще всего осуществляеться одновременно с операцией по удалению патологических тканей. Она может быть проведена в том случае, когда пациентке выполняется подкожная мастэктомия, в том числе с сохранением сосково-ареолярного комплекса, либо парциальная мастэктомия с достаточным количеством сохраненной кожи; в отстроченном периоде проводится в два этапа с применением эспандеров для создания избытка кожи. При недостатке кожи в месте реконструкции имплантом можно одновременно использовать лоскут из широчайшей мышцы спины, так как последний не отличается достаточной толщиной для создания объема.
Реконструктивная операция с использованием импланта характеризуется простотой и быстротой выполнения, она может быть показана пациенткам с низким исполнительным статусом. В ней задействована малая операционная бригада (один хирург и один ассистент) и для ее проведения не требуется специального оборудования.
Это метод выбора для пациенток, которым противопоказана реконструкция аутологичными тканями. Он обеспечивает быстрое восстановление при минимальном количестве рубцов.
Поскольку при реконструкции имплантом нет возможности полностью воспроизвести вид и плотность контралатеральной молочной железы, для достижения оптимального результата рекомендуется двухсторонняя коррекция. Впоследствии возможна замена импланта с целью увеличения или уменьшения железы. Кроме того, это идеальный метод для профилактических маcтэктомий у молодых женщин – носителей генов BRCA1/BRCA2.
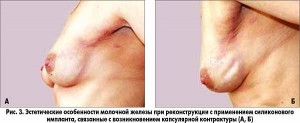
Следует учитывать риск осложнений, связанных с реконструкцией имплантами, и обязательно информировать о нем пациентку. Так, велик риск возникновения капсулярной контрактуры вокруг импланта, а также послеоперационных инфекций. По данным США, в 16% случаев происходит отторжение импланта в течение года после операции, в 23% случаев – в течение трех лет. Как правило, спустя 10 и более лет требуется замена импланта. Известны случаи, когда замену производили вследствие его разрыва. Имплант заметен при горизонтальном положении пациентки на спине, на боку. При значительном увеличении массы тела реконструируемая грудь не увеличивается, приводя к появлению асимметрии.
Реконструкция имплантами противопоказана при инфильтрации кожи опухолью, отечно-инфильтративных формах РМЖ (даже при полной регрессии после неоадъювантной полихимиотерапии), необходимости проведения лучевой терапии на послеоперационный рубец. Также она не проводится при средне-большом и большом размере реконструируемой молочной железы, патологически избыточной массе тела женщины.
– Расскажите о преимуществах и недостатках аутологичной реконструкции.
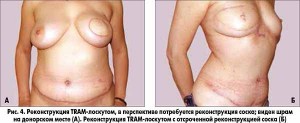
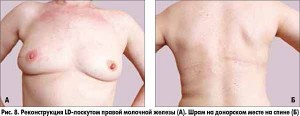
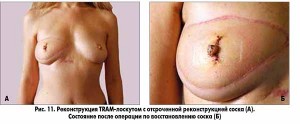
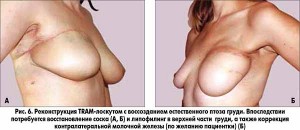
– Реконструкция аутологичными тканями или лоскутами – второй повсеместно принятый вид реконструкции молочной железы. Название конкретного метода состоит из названия реконструируемого органа и донорского места на теле женщины. Реконструкции аутологичныими тканями бывают свободным лоскутом, который иссекается из донорского места и пересаживается в область реконструкции с формированием внешнего вида груди, либо лоскутом с использованием питающей ножки. Питающая ножка, снабжая кровью пересаженный лоскут, обеспечивает хорошее приживление, снижая риск некрозов и деформаций. Для реконструкции молочной железы с использованием питающей ножки основными методами являются TRAM-лоскут, мышцесохраняющий TRAM-лоскут и TRAM-лоскут с подкачкой (суперчардж), а также LD-лоскут.
Использование свободных лоскутов – высокоэффективный, функционально щадящий метод реконструкции, обеспечивающий стабильный долговременный эффект. В то же время это операции повышенной категории сложности, выполнение которых требует дополнительного оборудования (такого как хирургический микроскоп), инструментария, а также квалифицированных специалистов, прошедших необходимое обучение и практикующих этот вид реконструкции. В клинике, где проводится такая операция, должен существовать четкий алгоритм ведения подобных больных.
Операции по восстановлению груди аутологичными тканями продолжительны (длятся в 2,5 раза дольше по сравнению с реконструкцией имплантом), требуют участия расширенной операционной бригады (2 хирурга, 1-2 ассистента) и использования мощного анестезиологического пособия (сочетания внутривенной и эпидуральной анестезии). Они выполняются только пациенткам с высоким или средним исполнительным статусом, требуют длительного периода восстановления, приводят к ограничению функции места-донора и наличию дополнительных рубцов.
Реконструкция аутологичными тканями – метод выбора при дефиците ткани и кожи, плохом состоянии тканей послеоперационного рубца и передней грудной стенки, в том числе с постлучевыми изменениями; для больных с избыточным весом и ожирением, после экструзии импланта; для молодых, зрелых и пожилых носителей генов BRCA1/BRCA2 с профилактической целью.
Аутологичная реконструкция позволяет создать молочную железу большого размера, восстановить естественный птоз груди, избежать развития капсулярной контрактуры. Консистенция ткани реконструируемой железы сопоставима с тканью здорового органа, при увеличении массы тела увеличивается и реконструируемая железа, в горизонтальном положении на спине и на боку реконструируемая железа подобна здоровой. У больных с избыточной массой тела TRAM-реконструкция, сопровождающаяся этапом абдоминопластики, улучшает восприятие конфигурации тела, обеспечивает эффект «похудения». В отстроченном периоде выполняется в один этап без применения эспандеров и не требует применения имплантов и связанных с ними расходов.
– На чем бы Вы хотели акцентировать внимание?
– Онкопластическая и реконструктивно-восстановительная хирургия молочной железы – это не просто одна из доступных опций лечения, а, можно сказать, религия и философия современного хирургического лечения РМЖ, воплощение на практике максимально индивидуализированного и гуманного подхода к пациентке. Все подходы к реконструкции важны и актуальны, у каждого своя специфическая область применения. Каждая пациентка на этапе выявления опухоли должна быть подробно проинформирована о современных возможностях реконструкции. С каждым годом благодаря улучшению ранней диагностики и постепенному повышению эффективности лечения РМЖ актуальность реконструктивных вмешательств будет возрастать.
«Эстетика – мать этики», – говорил Иосиф Бродский. «Этика есть живое отношение к живой жизни», – утверждал Альберт Швейцер. Когда речь идет о восстановительной хирургии, эти слова обретают особый смысл, их глубина ощущается остро.
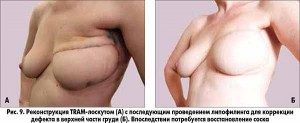
Разнообразие существующих реконструктивных методов позволяет подобрать индивидуальный подход для каждой конкретной пациентки. Силиконовые импланты оптимальны при небольшом размере и сохранной коже молочной железы. Реконструкция с использованием собственных тканей (кожно-жирового TRAM-лоскута с передней брюшной стенки либо кожно-мышечного LD-лоскута со спины) позволяет добиться наилучших эстетических результатов, обеспечивая восстановленной железе натуральный внешний вид. Но подобные операции травматичны и приводят к появлению дополнительных рубцов в зоне выкраивания лоскута. Также возможно сочетание разных методов реконструкции (лоскуты + импланты). Для коррекции незначительных дефектов в отдаленном послеоперационном периоде осуществляется ведение в зону дефекта собственной жировой ткани пациентки (липофилинг).
Подготовила Катерина Котенко
Фотографии из архива Н.Ф. Аникусько