7 червня, 2016
Перспективы применения лапатиниба в терапии метастатического рака грудной железы с метастазированием в головной мозг
Анализ современных исследований
От 25 до 30% случаев рака грудной железы (РГЖ) характеризуются сверхэкспрессией онкогена ErbB2, кодирующего рецептор эпидермального фактора роста (HER2). Гиперэкспрессия HER2 является негативным предиктором общей выживаемости (ОВ) и времени до прогрессирования; амплификация гена HER2, так же, как его коамплификация с другими онкогенами, связана со значительным снижением выживаемости пациентов. Лапатиниб представляет собой низкомолекулярный селективный ингибитор внутриклеточной тирозинкиназы с уникальным механизмом действия, поскольку обладает способностью связываться как с ErbB1-, так и с ErbB2‑рецепторами. В настоящее время активно исследуется эффективность лапатиниба при гормоночувствительном HER2-положительном (HER2+) РГЖ, а также при метастазировании HER‑положительного РГЖ в головной мозг.
Рандомизированные исследования, посвященные изучению терапии HER2+ гормоночувствительного метастатического РГЖ, указывают на то, что ингибитор тирозинкиназы лапатиниб может улучшить выживаемость без прогрессирования (ВБП) при его добавлении к эндокринной терапии. Клетки РГЖ с коэкспрессией HER2 и рецепторов эстрогена и/или прогестерона, как правило, устойчивы к эндокринной терапии. Гормоночувствительные клетки РГЖ, которые исходно не имели гиперэкспрессии EGFR или HER2, при повышении экспрессии этих рецепторов приобретают устойчивость к гормональной терапии.
Лапатиниб продемонстрировал активность in vitro в клеточных линиях РГЖ с амплификацией HER2 при применении в монотерапии, а также в комбинации с 5-фторурацилом (активный метаболит капецитабина) и трастузумабом. Исследования показывают, что лапатиниб и трастузумаб имеют комплементарный механизм действия и, возможно, механизмы развития резистентности к этим препаратам отличаются.
Обычно в лечении пациентов с HER2-положительным раком грудной железы (мРГЖ) и метастазами в головном мозге применяется хирургическое лечение в сочетании с облучением всего головного мозга или без радиотерапии, либо стереотаксическая радиохирургия (N. Lin, J. Bellon, E. Winer, 2004). На этапе доклинических исследований лапатиниб продемонстрировал активность в модели ксенотрансплантата клеток HER2+ мРГЖ в головной мозг (B. Gril, D. Palmieri, J. Bronder et al., 2008). Исследование I фазы LAPTEM, а также ретроспективные анализы и клинические случаи послужили основой для дальнейшего изучения возможностей лапатиниба в этой клинической ситуации.
На основании исследований II фазы руководство Американского общества клинических онкологов рекомендовало лапатиниб в сочетании с капецитабином для лечения пациентов с небольшими асимптоматическими метастазами в головном мозге (при условии, что пациенты ранее не получали лучевую терапию).
Анализ ключевого исследования фазы III, где сравнивались лапатиниб плюс капецитабин с монотерапией капецитабином при HER2+ мРГЖ, показал, что в группе комбинированной терапии заболевание метастазировало в ЦНС у меньшего количества пациентов, чем в группе монотерапии (D. Cameron, M. Casey, M. Press et al., 2008). Представляем обзор доступных на сегодняшний день результатов исследований II фазы, демонстрирующих возможности лапатиниба у пациентов с метастазами в ЦНС.
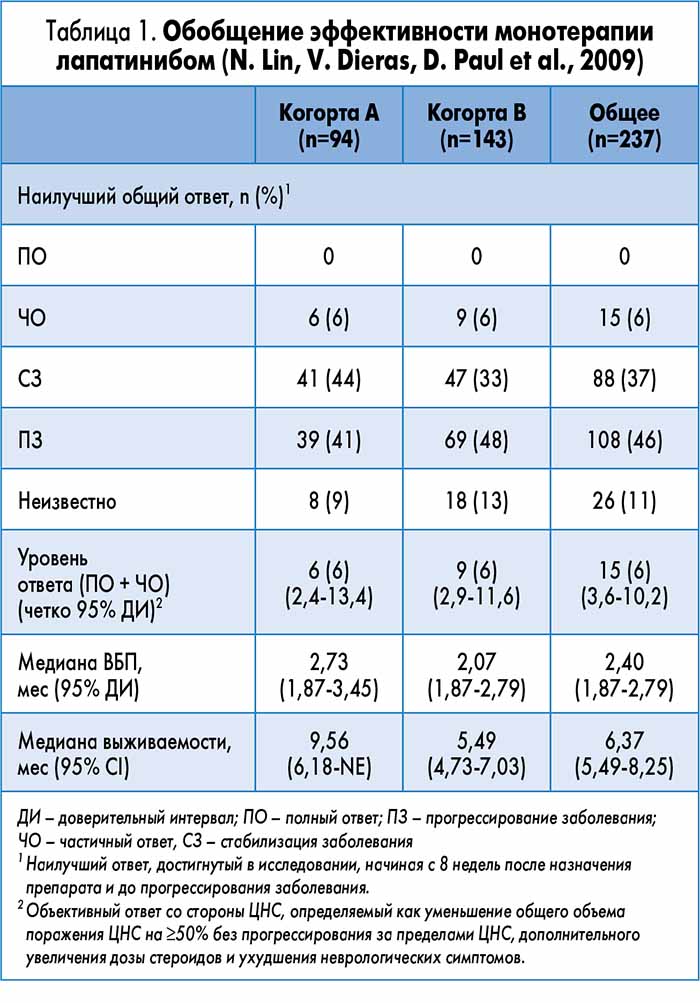
- В открытом исследовании II фазы изучалась эффективность лапатиниба в дозе 1500 мг в день у пациентов с HER2+ РГЖ и метастазами в головной мозг, невосприимчивыми к терапии трастузумабом и лучевой терапии. Частота объективного ответа в ЦНС (ЧОО) составила 6% (15/237). Диарея являлась наиболее распространенным побочным эффектом (ПЭ) (N. Lin, V. Dieras, D. Paul et al., 2009).
- В исследовании II фазы LANDSCAPE, где оценивалось сочетание лапатиниба с капецитабином у больных HER2+ мРГЖ, ранее не получавших лечения по поводу метастазов в головной мозг, 65,9% пациентов достигли объективного ответа в ЦНС; 49% испытали ПЭ 3-4-й степени, среди которых наиболее частыми были диарея, ладонно-подошвенный синдром и усталость (T. Bachelot, G. Romieu, M. Campone et al., 2013).
- В когорте пациентов из Великобритании, вошедших в исследование LEAP, общий уровень ответа у пациентов с метастазами в головной мозг составил 21% (7/34). Диарея, тошнота и рвота были наиболее частыми серьезными ПЭ в общей популяции (S. Sutherland, S. Ashley, D. Miles et al., 2010).
- В настоящее время для изучения эффективности и безопасности лапатиниба у пациентов с HER2+ мРГЖ и метастатическим поражением головного мозга проводятся три исследования (www clinicaltrials.gov).
Монотерапия лапатинибом
В открытом многоцентровом клиническом исследовании II фазы оценивалась активность лапатиниба в дозе 750 мг перорально два раза в день у больных с HER2+ РГЖ и прогрессирующими метастазами в головном мозге, рефрактерных к предшествующей терапии трастузумабом и облучению всего мозга (N. Lin, V. Dieras, D. Paul et al., 2009). Протокол исследования был изменен, позволяя вступить в фазу расширения, где пациенты с рентгенологически подтвержденной прогрессией очагов в ЦНС могут выбрать терапию лапатинибом 1250 мг в сутки в сочетании с капецитабином 1000 мг/м2 два раза в день в течение 14 дней через каждые 21 день. Первичной конечной точкой был объективный ответ со стороны ЦНС, который определялся как ≥50%-ное снижение объемного поражения ЦНС без увеличения дозы стероидов, ухудшения неврологических симптомов или прогрессирования опухолевого поражения за пределами ЦНС. Вторичные конечные точки включали безопасность и переносимость препарата, неврологические признаки и симптомы, ВБП и OВ.
В общей сложности 242 пациента были разделены на две когорты: А (n=95), у участников которой общий функциональный статус по индексу ECOG колебался 0 до 1, и которые получали 1 или 2 предшествующие линии терапии трастузумабом; и когорту В (n=147) – функциональный статус по ECOG составлял 2, и/или которые получали больше 2 режимов с включением трастузумаба.
В целом ЧОО со стороны ЦНС была 6%. Медиана ВБП составила 2,4 мес. При предварительном анализе у 19 (8%) больных наблюдалось снижение объемного поражения ЦНС на ≥50% и у 50 (21%) отмечалось уменьшение объема опухоли на ≥20%. Наблюдалась прямая связь между уменьшением объема очагов (≥20%) и улучшением ВБП и неврологической симптоматики (табл. 1).
 Пятьдесят пациентов вступили в фазу расширения исследования; из них 20% получили объективный ответ со стороны ЦНС и у 40% отмечалось снижение объема поражения ЦНС на ≥20%. Медиана ВБП составила 3,65 мес (95% ДИ 2,43-4,37).
Пятьдесят пациентов вступили в фазу расширения исследования; из них 20% получили объективный ответ со стороны ЦНС и у 40% отмечалось снижение объема поражения ЦНС на ≥20%. Медиана ВБП составила 3,65 мес (95% ДИ 2,43-4,37).
Терапия лапатинибом в целом хорошо переносилась; 17 пациентов (7%) отказались от лечения из-за ПЭ; понос был единственным ПЭ, приведшим к отказу от лечения более чем одного пациента (n=2). Наиболее частыми ПЭ у больных, проходивших терапию лапатинибом в сочетании с капецитабином в фазе расширения, были ладонно-подошвенный синдром (45%), диарея (37%) и тошнота.
Авторы исследования пришли к выводу, что терапия лапатинибом способствовала регрессии метастазов в ЦНС у пациентов, у которых заболевание прогрессировало, несмотря на терапию трастузумабом и облучение. Дополнительная эффективность была замечена, когда к лапатинибу был добавлен капецитабин.
В другом исследовании II фазы (N. Lin, L. Carey, M. Liu et al., 2008) оценивали безопасность и эффективность лапатиниба у пациентов с HER2+ РГЖ, у которых метастазы в ЦНС развились во время или после лечения трастузумабом. Пациенты перенесли предшествующее облучение всего головного мозга и/или стереотаксическую радиохирургию. Первичной конечной точкой в исследовании был объективный ответ (ПО плюс ЧО со стороны ЦНС), оценивавшийся с помощью критериев RECIST. Пациенты получали лапатиниб 750 мг перорально два раза в день непрерывными 4-недельными циклами.
В исследование были включены 39 пациентов; 72% получили ≥3 предшествующих режимов химиотерапии и 28% ранее перенесли ≥3 схем лечения, включавших трастузумаб и химиотерапию. Большинство получили предварительное облучение, причем 28% из них – как облучение всего головного мозга, так и стереотаксическую радиохирургию.
Один пациент достиг ЧО, в итоге общий уровень ответа со стороны ЦНС составил 2,6% (95% ДИ условное значение, 0,21-26); медиана ВБП для этого пациента составила 11,3 мес. Медиана времени до прогрессии составила 3,0 мес (95% ДИ, 2,3-3,7). У семи пациентов (18%) в течение 16 недель отсутствовало прогрессирование заболевания как в головном мозге, так и в очагах за пределами ЦНС. По результатам поискового анализа у трех пациентов достигнуто объемное сокращение поражения ЦНС по меньшей мере на 30% и у семи – в пределах от 10 до 30%.
Три пациента прекратили лечение из-за токсичности; у одного пациента наблюдалось повышение уровня трансаминаз 3-й степени, у одного развились понос и анорексия и один пациент перенес эндокардит (связь которого с терапией лапатинибом считается маловероятной). Один пациент умер во время терапии (причина смерти неизвестна). Четверо пациентов испытали бессимптомное снижение фракции выброса левого желудочка менее 50% (диапазон 44-49%).
Авторы отмечают, что дальнейшие исследования эффективности лапатиниба у больных с HER2+ РГЖ и метастазами в головном мозге и высоким уровнем резистентности к предшествующей терапии должны проводиться с использованием в качестве первичной конечной точки объемных изменений очагов в ЦНС.
Лапатиниб в сочетании с капецитабином
В открытом многоцентровом клиническом исследовании II фазы LANDSCAPE изучалась эффективность комбинированной терапии лапатинибом и капецитабином у пациентов с ранее не леченными метастазами HER2+ РГЖ в головной мозг (то есть ранее не получали радиотерапии, капецитабина и лапатиниба). В рамках исследования пациентам назначался лапатиниб 1250 мг перорально ежедневно непрерывно в течение 21 дня вместе с капецитабином 2000 мг/м2 перорально ежедневно в дни с 1-го по 14‑й.
Первичная конечная точка – объективный ответ со стороны ЦНС, определяемый как объемное уменьшение поражения ЦНС на 50% или более (при отсутствии использования стероидов), отсутствие прогрессирования неврологических симптомов и заболевания за пределами ЦНС. Ответы были подтверждены через 4 недели после первоначального ответа.
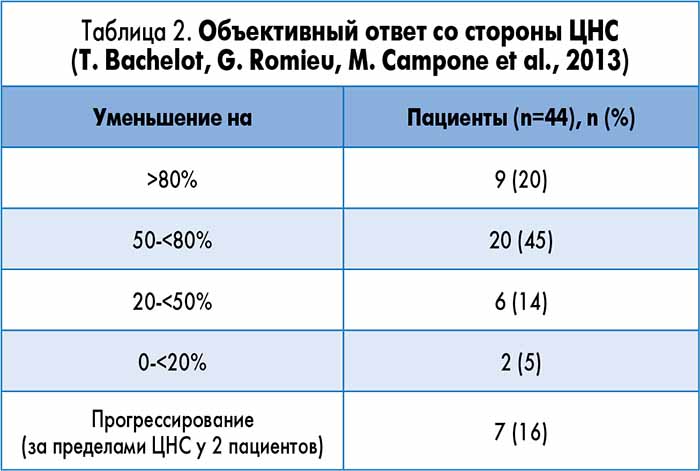 В общей сложности 45 пациентов были включены в исследование, из них 44 (98%) доступны для анализа эффективности; медиана наблюдения составила 21,2 мес (диапазон 2,2-27,6 мес). Двадцать девять пациентов достигли объективного ответа со стороны ЦНС (65,9%, 95% ДИ, 50,1-79,5). Данные относительно объемного сокращения очагов ЦНС приведены в таблице 2.
В общей сложности 45 пациентов были включены в исследование, из них 44 (98%) доступны для анализа эффективности; медиана наблюдения составила 21,2 мес (диапазон 2,2-27,6 мес). Двадцать девять пациентов достигли объективного ответа со стороны ЦНС (65,9%, 95% ДИ, 50,1-79,5). Данные относительно объемного сокращения очагов ЦНС приведены в таблице 2.
При оценке 42 из 45 пациентов по критериям RECIST 2 пациента (5%) имели ПО и 22 пациента (52%) – ЧО, что соответствует объективному ответу в ЦНС на уровне 57%. Стабилизация заболевания отмечена у 15 пациентов (36%), у 3 пациентов (7%) заболевание прогрессировало на фоне лечения. Медиана ВБП составила 5,5 мес. Медиана ОВ составила 17 мес (95% ДИ, 13,7-24,9) (T. Bachelot, G. Romieu, M. Campone et al. 2013).
ПЭ класса 3 или 4 выявлены у 22 пациентов (49%), у 31% из них наблюдался только один тяжелый ПЭ. У четырех пациентов лечение было прекращено из-за токсичности; не зарегистрировано ни одного случая смерти, связанного с токсичностью.
Программа LEAP
Открытое многоцентровое международное исследование Lapatinib Expanded Access Program (LEAP) было посвящено оценке эффективности лапатиниба в сочетании с капецитабином у пациентов с HER2 + РГЖ и метастазами в головной мозг. Пациенты имели HER2+ местнораспространенный или мРГЖ, устойчивый к терапии антрациклинами, таксанами и трастузумабом. Пациенты получали лапатиниб в дозе 1250 мг перорально один раз в день непрерывно в течение 21 дня и капецитабин 2000 мг/м2 перорально ежедневно в двух разделенных дозах (в дни с 1-го по 14-й каждые 21 день). Отдельно были представлены результаты лечения популяции пациентов из Кореи (J. Ro, S. Park, S. Kim et al., 2012) и Великобритании (S. Sutherland, S. Ashley, D. Miles et al., 2010).
Из 186 пациентов, включенных в исследование в шести медицинских центрах Кореи, у 58 исходно наблюдались признаки метастазирования в головной мозг, у 28 пациентов (48,3%) опухоли имели экспрессию гормональных рецепторов. Группа пациентов с метастазами в головной мозг, по сравнению с остальными, характеризовалась значительной средней продолжительностью предварительной терапии трастузумабом (35,4 против 20,6 недели, р=0,02). Предшествующее лечение метастазов в головной мозг включало облучение всего головного мозга (n=35), стереотаксическую радиохирургию или гамма-нож (n=10), хирургическое иссечение (n=3), а также 1 пациент перенес интратекальную терапию лептоменингиальной болезни (J. Ro, S. Park, S. Kim et al., 2012).
Ответ со стороны ЦНС определялся у 47 пациентов независимыми экспертами с использованием последовательных отчетов магнитно-резонансной томографии. У 2 пациентов отмечался полный ответ, у 6 пациентов – частичный, еще 20 пациентов имели признаки радиологического улучшения разной степени. В общей сложности у 28 из 54 пациентов (51,9%; 95% ДИ, 38,5‑65,2) наблюдалась ремиссия заболевания или уменьшение опухоли.
У 8 пациентов произошла стабилизация заболевания продолжительностью ≥6 мес и 4 пациента имели стабилизацию заболевания продолжительностью <6 мес. У 7 пациентов заболевание прогрессировало. В популяции пациентов с метастазами в мозг существовала значимая связь между ответом на лечение в ЦНС и системным ответом (р=0,0001). ВБП составляла 18,7 недели у пациентов с метастазами в головном мозге и 19,4 недели у пациентов без таковых (р=0,88). ОВ составила 48,9 недели у пациентов с метастазами в головном мозге и 64,6 недели у пациентов без таковых (р=0,23). В этом анализе авторы не учитывали развитие побочных реакций на лечение.
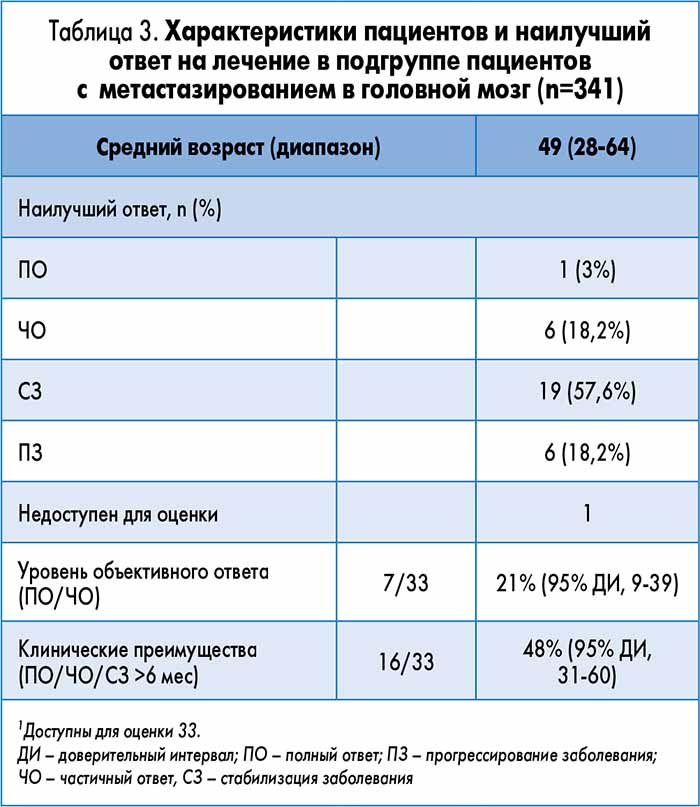 S. Sutherland и соавт. сообщили о результатах лечения когорты из 162 пациентов, включенных в программу LEAP в пяти медицинских центрах Великобритании. У 34 больных с метастазами в ЦНС, включенных в этот анализ, ЧОО составила 21% (95% ДИ, 9-39). ЧОО со стороны ЦНС была ниже у пациентов, ранее принимавших капецитабин, чем у тех, кто никогда не получал этот препарат (16,7 против 30%, p=0,2). Медиана ВБП составила 22 недели (95% ДИ, 15-28); среднее время до прогрессирования заболевания у пациентов, ранее принимавших капецитабин, по сравнению с пациентами, не получавшими этот препарат, составляло 17 недель против 30 (р=0,06).
S. Sutherland и соавт. сообщили о результатах лечения когорты из 162 пациентов, включенных в программу LEAP в пяти медицинских центрах Великобритании. У 34 больных с метастазами в ЦНС, включенных в этот анализ, ЧОО составила 21% (95% ДИ, 9-39). ЧОО со стороны ЦНС была ниже у пациентов, ранее принимавших капецитабин, чем у тех, кто никогда не получал этот препарат (16,7 против 30%, p=0,2). Медиана ВБП составила 22 недели (95% ДИ, 15-28); среднее время до прогрессирования заболевания у пациентов, ранее принимавших капецитабин, по сравнению с пациентами, не получавшими этот препарат, составляло 17 недель против 30 (р=0,06).
Наилучший ответ на лечение показан в таблице 3 (S. Sutherland, S. Ashley, D. Miles et al., 2010).
Наибольшая частота сообщений о ПЭ, связанных с лечением, отмечена именно в общей популяции исследования LEAP в Великобритании (всего 356 случаев). В полный список ПЭ вошли: диарея, рвота, тошнота, дегидратация, боль в груди, лихорадка, нейтропения, одышка, легочная эмболия, усталость, целлюлит, воспаление слизистых оболочек, ладонно-подошвенный синдром. Два пациента испытали значительное снижение фракции выброса левого желудочка по сравнению с исходным (снижение на 35 и 38,5% на 120 и 48 дней соответственно). Также сообщалось о 10 случаях серьезных гепатобилиарных ПЭ, один из которых считается связанным с лечением. Не наблюдалось ПЭ со стороны легких.
Анализ существующих исследований показывает, что лапатиниб в сочетании с капецитабином может обеспечить клинические преимущества у тяжелых, ранее леченных пациентов с HER2+ РГЖ и метастазами в головном мозге. В настоящее время проводится несколько исследований, посвященных дальнейшему изучению возможностей лапатиниба, информация о которых доступна на сайте www.clinicaltrials.gov.
Список литературы находится в редакции.
Подготовила Катерина Котенко




