8 лютого, 2016
Лейкемоидная реакция и аутокринный рост рака мочевого пузыря, индуцированный паранеопластической продукцией гранулоцитарного колониестимулирующего фактора, – потенциальный неопластический маркер
Паранеопластическая лейкемоидная реакция – одна из разновидностей паранеопластического синдрома, которая проявляется увеличением количества лейкоцитов в крови преимущественно за счет нейтрофилов. Согласно отдельным сообщениям гранулоцитарный колониестимулирующий фактор (Г-КСФ), секретируемый негемопоэтическими злокачественными клетками, может индуцировать возникновение лейкемоидной реакции путем чрезмерной стимуляции продукции лейкоцитов [1-3]. Уротелиальная карцинома мочевого пузыря редко ассоциируется с лейкемоидной реакцией. В частности, за последние 30 лет было зарегистрировано всего 30 подобных случаев. В некоторых из этих наблюдений исследователи пытались изучить роль Г-КСФ [1, 3-7]. Согласно полученным ранее данным опухоли мочевого пузыря в 9,2% случаев ассоциируются с высоким уровнем Г-КСФ [8]. Кроме того, была продемонстрирована способность клеток рака мочевого пузыря экспрессировать Г-КСФ и функциональные рецепторы к Г-КСФ (Г-КСФР) [9]. Исследования in vitro показали, что Г-КСФ/Г-КСФР обладают высокой аффинностью, и этот биологический механизм повышает темпы пролиферации в клетках рака мочевого пузыря [1, 9-11]. Указанный аутокринный механизм роста может быть связан с агрессивным ростом опухоли и неблагоприятными клиническими исходами заболевания [1, 12].
Клинический случай
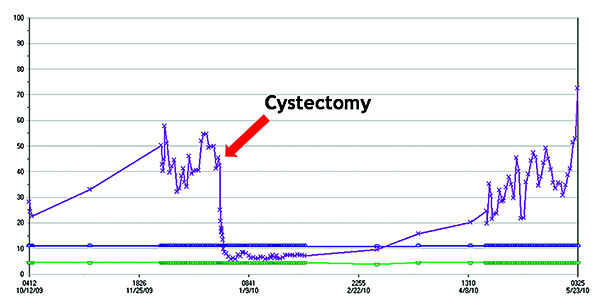
39-летней некурящей представительнице европеоидной расы с гипертонией, сахарным диабетом 2 типа, диабетической ретинопатией и нейропатией был поставлен диагноз мышечно-инвазивной низкодифференцированной уротелиальной карциномы с плоскоклеточной и железистой дифференцировкой, а также очагами некроза, обнаруженными в результате исследования образца опухоли, полученного в ходе трансуретральной резекции новообразования мочевого пузыря, выполненной за 4 мес до поступления пациентки в нашу клинику. За три недели до поступления в клинику у больной отмечалась макрогематурия, ежедневное повышение температуры тела до субфебрильного уровня, ночная потливость и увеличение массы тела на 32 кг. Согласно результатам физикального обследования температура тела больной достигала 39°С, частота пульса – 110 уд/мин, частота дыхания – 20 в минуту, а артериальное давление – 150/83 мм рт. ст. Среди полученных результатов обследования заслуживали внимания только данные, указывающие на прогрессирование анасарки. В процессе лабораторных исследований было выявлено увеличение количества лейкоцитов и абсолютного числа нейтрофилов (АЧН; пиковая концентрация лейкоцитов 57,8 тыс./мкл, АЧН 43,24 тыс./мкл), показателя щелочной фосфатазы лейкоцитов (до 295), скорости оседания эритроцитов (СОЭ) >140 мм/ч, С-реактивного белка (СРБ) до 29,5 мг/дл и титра антинейтрофильных цитоплазматических антител (АНЦА) до 320. Суточная потеря белка с мочой (14,65 г/сут) и концентрация креатинина в сыворотке крови (3,27 мг/дл) свидетельствовали о наличии у больной нефротического синдрома (табл. 1 и рис. 1).
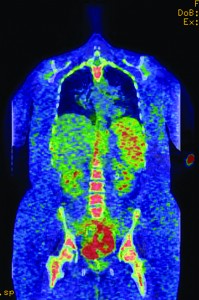
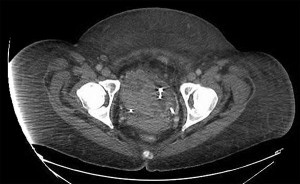
При поступлении в клинику в культуре мочи пациентки был обнаружен Aerococcus urinae (>100 тыс.), в связи с чем она получила курс лечения цефтриаксоном. Несмотря на отсутствие возбудителя в образцах крови и мочи, при повторном обследовании у больной сохранялся повышенный уровень лейкоцитов в крови. Результаты исследования ревматического фактора, антител к двухцепочечной ДНК, антинуклеарных антител (анти-SS-A, анти-SS-B), антител к базальной мембране клубочков, миелопероксидазе, протеиназе 3, АНЦА, перинуклеарных АНЦА, а также диагностической панели для выявления гепатитов и ВИЧ-инфекции были отрицательными. Показатели электрофореза сывороточных белков, содержание креатинфосфокиназы, иммуноглобулина (согласно количественному анализу), уровни комплемента и результаты рентгенографии грудной клетки также были в пределах нормы. Таким образом, симптомы и признаки заболевания в сочетании с лабораторными находками исключали возможность наличия у больной патологии инфекционной, аутоиммунной и ревматической этиологии. В свою очередь сканирование костей и позитронно-эмиссионная томография свидетельствовали об отсутствии у пациентки метастазов (рис. 2), тогда как компьютерная томография (КТ) выявила большое узловое образование в мочевом пузыре (рис. 3). Лихорадка и ночная потливость были связаны со злокачественным характером новообразования, а увеличение массы тела/анасарка – с наличием у больной нефротического синдрома.
После стабилизации состояния пациентка подверглась радикальной цистэктомии с формированием илеального кондуита для деривации мочи, двусторонней тазовой лимфодиссекции, гистерэктомии с двусторонней сальпингоофорэктомией. Сразу после удаления опухоли мочевого пузыря симптомы заболевания и лабораторные показатели значительно улучшились. В частности, лихорадка и ночная потливость были полностью устранены. Количество лейкоцитов составило 6,8 тыс./мкл, АЧН – 5,05 тыс./мкл, СОЭ – 45 мм/ч, СРБ – 6,89 мг/дл, АНЦА <80, суточная экскреция белка с мочой снизилась до 5,25 г, концентрация креатинина в сыворотке – до 1,30 мг/дл (табл.).
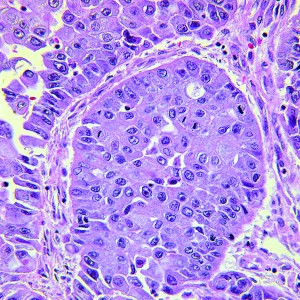
Гистологическое исследование выявило низкодифференцированный переходно-клеточный рак с инвазией в стенку мочевого пузыря и миометрий нижнего сегмента матки в сочетании с сосудистой инвазией без метастазов, соответствующий стадии pT4a, N0, M0 (рис. 4). Кроме того, с целью дальнейшей оценки нефротического синдрома больной была выполнена биопсия почек под ультразвуковым контролем. Размеры почек соответствовали нормальным показателям, а анализ биоптата показал наличие диабетической нефропатии с обширным узловым гломерулярным склерозом, умеренным интерстициальным фиброзом и легким фокальным хроническим воспалением, а также легкой тубулярной атрофией и тяжелым гиалинозом артериол. На фоне проведения гемодиализа уровень креатинина в сыворотке крови пациентки снизился до 1,30 мг/дл с разрешением анасарки.
Пациентка отказалась от адъювантной химиотерапии и вернулась через 3 мес после проведения цистэктомии с повышенным уровнем лейкоцитов (пиковая концентрация 45,3 тыс./мкл) и сывороточным креатинином 1,90. КТ-сканирование показало наличие множественных образований в области малого таза с сопутствующей брюшной лимфаденопатией и большим образованием в зоне, граничащей с сигмовидной кишкой, которое вызывало кишечную непроходимость. Уровень Г-КСФ в сыворотке крови больной составил 406,6 пг/мл, что подтвердило наличие паранеопластической лейкемоидной реакции.
Обсуждение
Этот редкий случай уротелиальной карциномы мочевого пузыря отличался несколькими особенностями: молодым возрастом пациентки при поступлении, наличием лейкемоидной реакции, повышенной концентрации Г-КСФ (в десять раз больше нормальных значений), протеинурии нефротического уровня и очень быстрым прогрессированием заболевания (период от дебюта лейкемоидной реакции до смерти пациентки составил 6 мес). В данном случае уротелиальная карцинома имела плоскоклеточную дифференцировку, которая сопровождалась повышением уровня Г-КСФ [4-6]. Вероятно, механизм развития лейкемоидной реакции и быстрого метастазирования опухоли был связан со стимуляцией опухолью не только паранеопластической продукции Г-КСФ, но и экспрессии Г-КСФР, что могло приводить к стимуляции костного мозга, проявлявшейся интенсификацией процесса миелопоэза и формированием лейкемоидной реакции. Стимуляция роста опухоли может быть связана с экспрессией Г-КСФР в опухолевых клетках, создающей положительный цикл обратной связи. Данный механизм был продемонстрирован в исследованиях in vitro [1, 9, 11], а также подтверждался тем фактом, что необычные особенности заболевания у нашей пациентки нормализовались после удаления опухоли (табл. 1 и рис. 1). Схожая нормализация лейкемоидной реакции и уровня Г-КСФ отмечалась ранее после хирургического лечения рака мочевого пузыря [5, 13]. Спустя 3 мес на фоне рецидива опухоли в крови больной вновь было зарегистрировано повышение концентрации лейкоцитов и Г-КСФ. Таким образом, Г-КСФ может быть использован для отслеживания прогрессирования опухолевого процесса и как потенциальный прогностический маркер. Следует отметить, что в данном случае также наблюдалась протеинурия нефротического уровня, уменьшившаяся после удаления опухоли. Хотя клинически было похоже на то, что она ассоциирована с паранеопластическим процессом, в ходе проведения биопсии были обнаружены признаки диабетической нефропатии. Сообщения о гломерулопатии с минимальными изменениями, ассоциированной с уротелиальной карциномой, редко встречаются в литературе [14, 15]. Тем не менее в данном случае это состояние могло быть замаскировано диабетической нефропатией, которая сформировалась у больной в более раннем периоде жизни.
В нашем наблюдении опухоль рецидивировала и росла в полости малого таза, а сывороточный уровень Г-КСФ увеличивался в соответствии с нарастанием концентрации лейкоцитов в сыворотке. Эти сведения подтверждают гипотезу о том, что клетки рака мочевого пузыря, продуцирующие Г-КСФ, могут расти быстрее, или что продукция Г-КСФ опухолевыми клетками может способствовать злокачественной прогрессии. Также возможно, что пациентка имела микрометастатическое заболевание, которое не могло быть обнаружено при помощи существующих диагностических методик в предоперационном периоде. Быстрое развитие метастазов в течение 3 мес после операции, возможно, было связано с секрецией Г-КСФ и активацией биологической оси Г-КСФ/Г-КСФР, оказывающей стимулирующее влияние на опухолевый рост.
Согласно обзору Turalic и соавт. средний возраст таких пациентов составлял 70,1 года, а соотношение мужчин и женщин 3:2. Концентрация лейкоцитов достигала 181 800 клеток в мл (в среднем 66 758), а средний уровень Г-КСФ – 203 пг/мл, что ассоциировалось со средней выживаемостью в течение 5,9 мес после хирургического лечения. При этом выживаемость тех, кто получил адъювантную химиотерапию, превышала 20 мес [4]. Обсервационное исследование c участием пациентов из Японии, проведенное Mizutani и соавт. в 1995 г., показало, что в 9,2% случаев опухоли мочевого пузыря сопровождались повышенным уровнем Г-КСФ (средний уровень Г-КСФ 328), который положительно коррелировал с увеличением степени и прогрессированием стадии рака, особенно у больных с отдаленными метастазами. Кроме того, люди с раком мочевого пузыря и нормальным уровнем Г-КСФ имели лучшие показатели канцерспецифической выживаемости на протяжении 5 лет наблюдения по сравнению с теми, кто имел повышенный уровень Г-КСФ в сыворотке [8].
Механизм сверхэкспрессии Г-КСФ в клетках рака мочевого пузыря окончательно не изучен. Вероятно, в его основе могут лежать процесс реаранжировки генов Г-КСФ в одной из аллелей [16] и внутренняя активация ядерных факторов, работающих в промоторной области гена Г-КСФ [17].
Лечение форболовым эфиром, интерлейкином-1β или γ-интерфероном повышало уровень Г-КСФ, гранулоцитарно-макрофагального и макрофагального колониестимулирующих факторов в клеточной линии рака мочевого пузыря в исследованиях in vitro. Способность реагировать на различные стимулы указывала на то, что в процесс продукции цитокинов могли быть вовлечены многочисленные регуляторные пути [18]. Несмотря на то что механизм сверхэкспрессии Г-КСФ требует дальнейшего изучения, Chakraborty и соавт. в серии исследований in vitro показали, что Г-КСФР играют роль специфических сигналов для экспрессии β-1 интегрина, адгезии и инвазии клеток рака мочевого пузыря, которые могут способствовать возникновению метастазов [19]. Кроме того, они продемонстрировали, что биологическая ось Г-КСФ/Г-КСФР способствовала выживанию и росту раковых клеток мочевого пузыря и стимулировалась STAT3-зависимой экспрессией [11]. В настоящее время существует несколько теорий гистогенеза переходно-клеточного рака мочевого пузыря. Некоторые авторы считают, что в основе продукции Г-КСФ злокачественными переходными клетками лежит феномен метаплазии с различной степенью дифференцировки клеток [20]. Эта теория подтверждается способностью переходного эпителия и переходно-клеточной карциномы дифференцироваться в несколько клеточных линий [21]. Сообщения о явлении плоскоклеточной и железистой дифференцировки в клетках переходно-клеточной карциномы появились достаточно давно. Кроме того, была продемонстрирована способность раковых клеток к нейроэндокринной дифференцировке [22]. В свою очередь наши исследования позволили обнаружить еще один путь развития клеточных линий переходно-клеточного рака – гемопоэтическую дифференцировку, в результате которой раковые клетки приобретали способность продуцировать Г-КСФ и экспрессировать Г-КСФР. Наконец, Г-КСФ может высвобождаться из очагов некроза опухоли [7]. Таким образом, Г-КСФ является потенциальным скрининговым инструментом, позволяющим прогнозировать агрессивность опухолевого процесса и, соответственно, максимально рано начать агрессивную лечебную тактику.
Г-КСФ достаточно часто используется в настоящее время в составе комплексного лечения гранулоцитопений, на фоне либо без предварительной химиотерапии [23-26]. Эффективность Г-КСФ в сочетании с системной химиотерапией у пациентов с распространенным раком мочевого пузыря подтверждена в ходе различных исследований [27, 28]. В некоторых из них назначение Г-КСФ было рекомендовано для повышения опухоль-специфической цитотоксичности химиотерапии [29, 30] и создания условий для ее интенсификации [31-33] с сохранением низкого уровня миелотоксичности и токсичности со стороны слизистых оболочек [31]. В противоположность этому Perez и соавт. сообщили о случае быстрого клинического ухудшения и возникновения лейкемоидной реакции после лечения уротелиальной карциномы с применением Г-КСФ в комбинации с химиотерапией [7]. Рекомбинантный Г-КСФ может оказывать как прямое, так и косвенное стимулирующее действие на процесс роста клеток рака мочевого пузыря in vitro. В частности, назначение Г-КСФ с целью устранения миелосупрессии, индуцированной противоопухолевой химиотерапией при раке мочевого пузыря, может стимулировать рост остаточных опухолевых клеток после окончания химиотерапии [34]. Учитывая противоречивость полученных данных, в настоящее время можно рекомендовать только проведение обследования на предмет экспрессирования Г-КСФР для всех пациентов с раком мочевого пузыря перед назначением Г-КСФ, поскольку при наличии на поверхности раковых клеток Г-КСФР существует вероятность стимуляции опухолевого роста на фоне использования Г-КСФ. Детализация аспектов биологии, а также аутокринной регуляции опухолевого роста может способствовать появлению новых мишеней для терапии в будущем.
Выводы
На основании данного случая и обзора литературы можно утверждать, что существуют различные, в том числе высокоагрессивные, подтипы рака мочевого пузыря, которые обладают способностью продуцировать Г-КСФ и экспрессировать Г-КСФР, индуцирующие цикл аутокринного роста опухоли. Поэтому у всех пациентов с лейкемоидной реакцией должна быть исследована биологическая ось Г-КСФ/Г-КСФР. Кроме того, Г-КСФ может быть потенциальным маркером неопластической трансформации и, соответственно, полезным в процессе мониторинга эволюции новообразования. В связи с потенциально агрессивным характером данных опухолей следует рассматривать возможность проведения неоадъювантной химиотерапии перед тем, как пациенты получат лечение в адъювантном режиме. С более глубоким пониманием биологии, а также роли данного сигнала в процессе индукции аутокринного роста опухоли Г-КСФ может стать в будущем новой терапевтической мишенью в лечении пациентов с раком мочевого пузыря.
Мы планируем провести предварительное исследование для выявления пациентов с подобным типом рака мочевого пузыря, чтобы оценить его распространенность, а также определить различия в уровне Г-КСФ в ответ на использование различных методов лечения (хирургических, химио- и радиотерапевтических). Кроме того, мы планируем изучить ценность Г-КСФ при его применении в роли прогностического маркера и в качестве инструмента прогнозирования более агрессивного биологического фенотипа инвазивного рака мочевого пузыря. Уточнение регуляторных эффектов Г-КСФ на клетки рака мочевого пузыря требует проведения дополнительных исследований.
Литература
1. Tachibana M., Miyakawa A., Tazaki H., Nakamura K., Kubo A., Hata J., Nishi T., Amano Y. Autocrine growth of transitional cell carcinoma of the bladder induced by granulocyte-colony stimulating factor. Cancer Res 1995, 55: 3438-3443.
2. Demetri G.D., Griffin J.D. Granulocyte colony-stimulating factor and its receptor. Blood 1991, 78: 2791-2808.
3. Sato K., Terada K., Sugiyama T., Masuda H., Kakinuma H., Kato T. Granulocyte colony-stimulating factor produced by bladder carcinoma of a patient with leukemoid reaction did not affect proliferation of the tumor cells. J Urol 1994, 151: 1687-1690.
4. Turalic H., Deamant F.D., Reese J.H. Paraneoplastic production of granulocyte colony-stimulating factor in a bladder carcinoma. Scand J Urol Nephrol 2006, 40: 429-432.
5. Hirasawa K., Kitamura T., Oka T.,. Matsushita H. Bladder tumor producing granulocyte colony-stimulating factor and parathyroid hormone related protein. J Urol 2002, 167: 2130;
6. McRae S.N., Gilbert R., Deamant F.D., Reese J.H. Poorly differentiated carcinoma of bladder producing granulocyte colony-stimulating factor and parathyroid hormone related protein. J Urol 2001, 165: 527-528.
7. Perez F.A., Fligner C.L., Yu E.Y. Rapid clinical deterioration and leukemoid reaction after treatment of urothelial carcinoma of the bladder: possible effect of granulocyte colony-stimulating factor. J Clin Oncol 2009, 27: e215-e217.
8. Mizutani Y., Okada Y., Terachi T., Kakehi Y., Yoshida O. Serum granulocyte colony-stimulating factor levels in patients with urinary bladder tumour and various urological malignancies. Br J Urol 1995, 76: 580-586.
9. Ohigashi T., Tachibana M., Tazaki H., Nakamura K. Bladder cancer cells express functional receptors for granulocyte-colony stimulating factor. J Urol 1992, 147: 283-286.
10. Tachibana M., Miyakawa A., Uchida A., Murai M., Eguchi K., Nakamura K., Kubo A., Hata J.I. Granulocyte colony-stimulating factor receptor expression on human transitional cell carcinoma of the bladder. Br J Cancer 1997, 75: 1489-1496.
11. Chakraborty A., Guha S. Granulocyte colony-stimulating factor/granulocyte colony-stimulating factor receptor biological axis promotes survival and growth of bladder cancer cells. Urology 2007, 69: 1210-1215.
12. Sires C., Neely S., Skinner D. Leukemoid reaction in a patient with bladder and prostatic cancer. J Urol 1986, 135: 366-367.
13. Stav K., Leibovici D., Siegel Y.I., Lindner A. Leukemoid reaction associated with transitional cell carcinoma. Isr Med Assoc J 2002, 4: 223-224.
14. Martinez-Vea A., Panisello J.M., Garcia C., Cases A., Torras A., Mayayo E., Carrera M., Richart C., Oliver J.A. Minimal-change glomerulopathy and carcinoma. Report of two cases and review of the literature. Am J Nephrol 1993, 13: 69-72.
15. Cases A., Torras A., Lens X.M., Revert L. Minimal-change nephrotic syndrome associated with an undifferentiated urothelial carcinoma. Med Clin (Barc) 1986, 86: 436.
16. George D.D., Griffin J.D. Granulocyte colony stimulating factor and its receptor. Blood 1991, 78: 2791-2795.
17. Nishizawa M., Tsuchiya M., Watanabe-Fukunaga R., Nagata S. Multiple elements in the promoter of granulocyte colony-stimulating factor gene regulate its constitutive expression in human carcinoma cells. J Biol Chem 1990, 265: 5897-5902.
18. Steube K.G., Meyer C., Tachibana M., Murai M., Drexler H.G. Bladder carcinoma cell line KU-19-19-derived cytokines support proliferation of growth factor-dependent hematopoietic cell lines: modulation by phorbol ester, interferon-gamma and interleukin-1 beta. Biochem Biophys Res Commun 1998, 242: 497-501.
19. Chakraborty A., White S.M., Guha S. Granulocyte colony-stimulating receptor promotes beta1-integrin-mediated adhesion and invasion of bladder cancer cells. Urology 2006, 68: 208-213.
20. Iles R.K., Chard T. Human chorionic gonadotropin expression by bladder cancers: biology and clinical potential. J Urol 1991, 145: 453-458.
21. Grammatico D., Grignon D.J., Eberwein P., Shepherd R.R., Hearn S.A., Walton J.C. Transitional cell carcinoma of the renal pelvis with choriocarcinomatous differentiation. Immunohistochemical and immunoelectron microscopic assessment of human chorionic gonadotropin production by transitional cell carcinoma of the urinary bladder. Cancer 1993, 71: 1835-1841.
22. Grignon D.J., Ro J.Y., Ayala A.G., Shum D.T., Ordonez N.G., Logothetis C.J., Johnson D.E., Mackay B. Small cell carcinoma of the urinary bladder. A clinicopathologic analysis of 22 cases. Cancer 1992, 69: 527-536.
23. Gabrilove J.L., Jakubowski A., Scher H., Sternberg C., Wong G., Grous J., Yagoda A., Fain K., Moore M.A., Clarkson B., Oettgen H.F., Alton K., Welte K., Souza L. Effect of granulocyte colony-stimulating factor on neutropenia and associated morbidity due to chemotherapy for transitional-cell carcinoma of the urothelium. N Engl J Med 1988, 318: 1414-1422.
24. Crawford J., Ozer H., Stoller R., Johnson D., Lyman G., Tabbara I., Kris M., Grous J., Picozzi V., Rausch G., Smith R., Gradishar W., Yahanda A., Vincent M., Stewart M., Glaspy J. Reduction by granulocyte colony-stimulating factor of fever and neutropenia induced by chemotherapy in patients with small-cell lung cancer. N Engl J Med 1991, 325: 164-170.
25. Morstyn G., Campbell L., Souza L.M., Alton N.K., Keech J., Green M., Sheridan W., Metcalf D., Fox R. Effect of granulocyte colony stimulating factor on neutropenia induced by cytotoxic chemotherapy. Lancet 1988, 1: 667-672.
26. Ohno R., Tomonaga M., Kobayashi T., Kanamaru A., Shirakawa S., Masaoka T., Omine M., Oh H., Nomura T., Sakai Y., Hirano M., Yokomaku S., Nakayama S., Yoshida Y., Miura A.B., Morishima Y., Dohy H., Niho Y., Hamajima N., Takaku F. Effect of granulocyte colony-stimulating factor after intensive induction therapy in relapsed or refractory acute leukemia. N Engl J Med 1990, 323: 871-877.
27. Aso Y., Akaza H. Effect of recombinant human granulocyte colony-stimulating factor in patients receiving chemotherapy for urogenital cancer. Urological rhG-CSF Study Group. J Urol 1992, 147: 1060-1064.
28. Miyanaga N., Akaza H., Shimazui T., Ohtani M., Koiso K. The effect of dose intensity on M-VAC therapy for advanced urothelial cancer. Cancer Chemother Pharmacol 1994, 35(Suppl): S5-S8.
29. Ohigashi T. Granulocyte-colony stimulating factor enhances the cytotoxic effects of methotrexate to bladder cancer cells in vitro. Keio J Med 1990, 39: 254-260.
30. Akaza H., Fukushima H., Koiso K., Aso Y. Enhancement of chemotherapeutic effects by recombinant human granulocyte colony-stimulating factor on implanted mouse bladder cancer cells (MBT-2). Cancer 1992, 69: 997-1002.
31. Viens P., Gravis G., Bladou F., Lechevallier E., Baume D., Camerlo J., Cowen D., Coulange C., Serment G., Resbeut M., Maraninchi D. Impact of recombinant human granulocyte colony stimulating factor on dose intensity and toxicity of three cycles of methotrexate, vinblastine, doxorubicin and cisplatin in patients with previously untreated urothelial bladder carcinoma. Eur Cytokine Netw 1996, 7: 395-399.
32. Pronzato P., Bertelli G., Bruna F., Tani F., Vaira F., Vanoli M., Vigani A. Intensified M-VEC chemotherapy with G-CSF support as outpatient treatment for advanced bladder cancer. Anticancer Res 1997, 17: 2325-2327.
33. de Wit R. Overview of bladder cancer trials in the European Organization for Research and Treatment. Cancer 2003, 97: 2120-2126.
34. Shameem I.A., Kurisu H., Matsuyama H., Shimabukuro T., Naito K. Direct and indirect effects of recombinant human granulocyte-colony stimulating factor on in vitro colony formation of human bladder cancer cells. Cancer Immunol Immunother 1994, 38: 353-357.
Перевод с англ. Антона Пройдака