8 лютого, 2016
Роль бевацизумаба в лечении рака яичников
В обзоре представлены результаты исследований, посвященных изучению эффективности и безопасности антиангиогенной терапии бевацизумабом у больных с раком яичников (РЯ) при добавлении его к химиотерапии (ХТ) первой линии, при платиночувствительном и платинорезистентном рецидивах.
Во всем мире РЯ занимает 7 место среди самых распространенных злокачественных новообразований у женщин. Каждый год в мире диагностируется около 230 тыс. новых случаев и примерно 150 тыс. летальных исходов – больше чем от любого другого гинекологического рака. По уточненным данным Национального канцер-регистра, в Украине в 2013 г. общее количество впервые выявленных случаев РЯ составило 4216; продолжительность жизни у 27,9% пациенток не достигла 1 года с момента выявления заболевания. Низкий показатель годичной выживаемости во многом связан с поздней диагностикой: около 60,4% опухолей яичников на момент постановки диагноза находятся в стадии III–IV.
В настоящее время основным методом терапии РЯ является хирургическое удаление максимально возможного объема опухоли с последующей ХТ. Поскольку в большинстве случаев диагноз устанавливается на поздних стадиях заболевания, когда размеры опухоли достаточно велики и/или развились метастазы, пациентки часто неоперабельны либо им невозможно провести циторедуктивную операцию в оптимальном объеме. В этом случае продолжительность жизни больных зависит от эффективности применяемых схем консервативного лечения.
Внедрение в клиническую практику эффективных противоопухолевых препаратов, в частности препаратов платины, позволило добиться значительного непосредственного эффекта у большинства пациенток с распространенным РЯ. Комбинация производных платины и таксанов (в частности комбинация карбоплатина и паклитаксела) стала стандартом ХТ первой линии при распространенном эпителиальном раке яичников (ЭРЯ).
Несмотря на наличие активных цитостатиков, у значительного числа пациенток в различные сроки выявляется рецидив заболевания. Особенно высокому риску рецидива подвержены пациентки с IIIb–IV стадией РЯ. Так, показатель 5-летней выживаемости без прогрессирования (ВБП) колеблется от 48,2% при стадии IIIa, снижаясь до 27,9 и 22,4% при стадиях IIIb и IIIc соответственно, и составляет лишь 13,7% при IV стадии заболевания (Heintz et al., 2006). Более того, у 15-20% пациенток с РЯ имеет место первичная лекарственная резистентность, в этих случаях не удается достичь терапевтического эффекта при использовании стандартных схем ХТ первой линии.
При выборе подхода к терапии после первого прогрессирования РЯ в первую очередь учитывают продолжительность бесплатинового интервала (времени от окончания предшествующего платиносодержащего режима до начала прогрессирования заболевания). Рецидивом РЯ считается наличие клинически или радиологически подтвержденного прогрессирования либо прогрессирования, отражающегося в увеличении концентрации маркера СА125 (которое должно быть подтверждено при повторном анализе с интервалом не менее 1 недели).
В настоящее время в зависимости от скорости прогрессирования заболевания выделяют следующие типы рецидивов РЯ:
– платиночувствительный рецидив, при котором продолжительность бесплатинового интервала превышает 6 мес;
– платинорезистентный рецидив, при котором продолжительность бесплатинового интервала составляет менее 6 мес;
– платинорефрактерный рецидив, при котором прогрессирование опухолевого процесса зарегистрировано во время ХТ первой линии либо непосредственно после ее завершения.
Стандартным подходом к ХТ пациенток с платиночувствительным рецидивом РЯ является использование комбинированных режимов паклитаксела или гемцитабина с препаратами платины. Стандартный подход при платинорезистентном рецидиве – монотерапия (паклитаксел, доксорубицин, топотекан); комбинированные режимы не показали преимуществ по сравнению с монотерапией. По данным целого ряда исследователей, эффективность лекарственного лечения рецидивов РЯ напрямую зависит от длительности бесплатинового интервала, возрастая пропорционально его продолжительности.
Бевацизумаб: основания для применения
Последние годы предпринимаются попытки улучшить результаты терапии ЭРЯ за счет воздействия на ангиогенез, который играет важную роль в процессе туморогенеза и метастазирования. Известно, что развитие опухолей яичников ассоциируется с высокими концентрациями фактора роста эндотелия сосудов (VEGF) – белка, связанного с ростом и распространением опухоли. Исследования показали корреляцию между высокой концентрацией VEGF и развитием асцита, прогрессированием заболевания и неблагоприятным прогнозом у женщин с РЯ.
Эти исследования стали основанием для всестороннего изучения возможностей применения в лечении РЯ антиангиогенной таргетной терапии. Единственным антиангиогенным таргетным препаратом, эффективность которого подтверждена при РЯ, стал бевацизумаб (Авастин®), действие которого направлено на блокирование VEGF.
Было показано, что бевацизумаб может применяться в сочетании с широким спектром химиотерапевтических препаратов и другими противоопухолевыми методами лечения, практически не усиливая их побочные эффекты. Назначение бевацизумаба не требует определения генных мутаций, что существенно упрощает и ускоряет процесс диагностики и назначения лечения.
В первой линии терапии
Два рандомизированных исследования III фазы показали, что добавление бевацизумаба к первой линии ХТ при лечении распространенного РЯ значительно улучшало выживаемость пациенток с распространенным РЯ. В этих исследованиях отличались применяемые дозы бевацизумаба (15 мг/кг и 7,5 мг/кг) и продолжительность применения (15 и 12 мес).
В исследование GOG-0218 были включены 1873 ранее нелеченные женщины с распространенным ЭРЯ, первичным раком брюшины или фаллопиевой трубы, которым была выполнена циторедуктивная операция. Пациентки были распределены на 3 группы, которые, соответственно, получали:
– плацебо в сочетании со стандартной ХТ карбоплатином и паклитакселом с последующим приемом плацебо в течение общего периода лечения до 15 мес;
– бевацизумаб в сочетании со стандартной ХТ с последующим приемом плацебо в течение общего периода лечения до 15 мес;
– бевацизумаб в сочетании со стандартной ХТ с последующим приемом бевацизумаба в качестве поддерживающей терапии в течение общего периода лечения до 15 мес.
В исследовании использовалась доза бевацизумаба 15 мг/кг (каждые 3 недели).
По итогам исследования GOG-0218 у женщин, которые продолжали применять бевацизумаб в качестве поддерживающей терапии, медиана ВБП достигла 14,1 мес по сравнению с 10,3 мес у женщин, которые получали только ХТ (Burger et al., 2011). У пациенток с IV ст. заболевания, получавших ХТ в сочетании с бевацизумабом и поддерживающую терапию бевацизумабом, медиана общей выживаемости (ОВ) составила 40,6 мес по сравнению с 32,8 мес в группе, получавшей только ХТ (ОР 0,72; 95% ДИ 0,53-0,97; Randall et al., 2013).
В международном многоцентровом рандомизированном исследовании ICON7 приняли участие 1528 пациенток с распространенной эпителиальной карциномой яичника, первичной карциномой брюшины или карциномой фаллопиевых труб, ранее не получавших лечение и имеющих высокий риск прогрессирования заболевания. Исследование ICON7 было инициировано и проведено Международной группой по изучению злокачественных опухолей женской репродуктивной системы (GCIG). В исследовании оценивалась эффективность бевацизумаба в сочетании со стандартной ХТ (карбоплатин и паклитаксел) с последующим назначением только бевацизумаба, в сравнении с наблюдением.
Все участницы исследования были рандомизированы на 2 группы. Пациентки 1-й группы получили 6 курсов ХТ карбоплатином и паклитакселом. Пациентки 2-й группы получали бевацизумаб в дозе 7,5 мг/кг каждые 3 недели в сочетании с ХТ карбоплатином и паклитакселом (6 курсов), а также с последующей поддерживающей терапией бевацизумабом до 12 мес.
При подведении итогов исследования отдельно были проанализированы результаты лечения 502 пациенток с РЯ, относящихся к группе высокого риска прогрессирования заболевания. В эту группу вошли пациентки с заболеванием IV ст., неоперабельной ІІІ ст. или с субоптимальной циторедукцией (>1 см) при ІІІ ст. Медиана ОВ (первичный анализ) в группе высокого риска составила 39,7 мес при добавлении бевацизумаба и 30,3 мес – у пациенток, получавших только ХТ (p=0,01) Медиана ВБП в группе высокого риска составила 16,0 мес при добавлении бевацизумаба и 10,5 мес у пациенток, получавших только ХТ (p<0,0001) (Oza et al., 2013). Медиана ВБП в общей популяции пациенток, получавших бевацизумаб в исследовании ICON7, составила 19,9 мес. Эти данные позволяют утверждать о выраженных преимуществах терапии бевацизумабом у пациенток с РЯ высокого риска.
Таким образом, добавление бевацизумаба к стандартной ХТ первой линии достоверно повышает ВБП; допустимо применение как дозы бевацизумаба 15 мг/кг, так и 7,5 мг/кг, а также разная продолжительность лечения (12 и 15 мес). Доза бевацизумаба 7,5 мг/кг не снижает эффективности лечения.
При платиночувствительном рецидиве
Лечение ЭРЯ после первого прогрессирования также предполагает назначение бевацизумаба. В крупном рандомизированном исследовании OCEANS бевацизумаб в дозе 15 мг/кг назначался в сочетании с карбоплатином и гемцитабином пациенткам, у которых бесплатиновый интервал после первой линии ХТ превышал 6 мес. После 6 курсов ХТ больные получали поддерживающее лечение бевацизумабом или плацебо, которое продолжалось до начала прогрессирования заболевания (C. Aghajanian, 2011). В этом исследовании продемонстрировано статистически значимое увеличение медианы ВБП с 8,4 мес в группе контроля до 12,4 мес в группе больных, получавших бевацизумаб (p<0,0001). Кроме того, отмечено снижение риска прогрессирования заболевания на 52%.
В группе больных, получавших бевацизумаб, частота объективного ответа достигала 78,5% по сравнению с 57,4% в группе, получавшей только ХТ (р<0,0001). Частота полного ответа в этих группах составляла 17,3 и 9,1% соответственно, частичного ответа – 61,2 и 48,3% соответственно. Продолжительность ответа на лечение в группе, получавшей бевацизумаб, составила 10,4 мес по сравнению с 7,4 мес в контрольной группе (ОР=0,534; 95% ДИ 0,408-0,698).
Результаты исследования OCEANS доказывают, что добавление бевацизумаба к ХТ достоверно увеличивает время до прогрессирования заболевания у больных с первым платиночувствительным рецидивом РЯ. Кроме того, добавление бевацизумаба к ХТ значительно увеличивает частоту и продолжительность ответа.
При платинорезистентном рецидиве
По данным G.J. Rustin (2010), после первого рецидива заболевания 75% пациенток с распространенным ЭРЯ остаются чувствительными к препаратам платины, но 25% больных приобретают платинорезистентность. Из пациенток с распространенным ЭРЯ, достигших полной ремиссии после первой линии терапии, у 60% выявляется резистентность к препаратам платины при рецидиве заболевания (E. Pujade-Lauraine, 2014). При дальнейшем прогрессировании практически все пациентки становятся платинорезистентными.
Первые доказательства эффективности добавления бевацизумаба к ХТ при платинорезистентном РЯ получены в рандомизированном исследовании III фазы AURELIA. На основании результатов этого исследования, Управление по контролю качества пищевых продуктов и лекарственных препаратов США (FDA) в 2014 г. одобрило применение бевацизумаба в комбинации с ХТ для лечения женщин с рецидивом РЯ, резистентным к терапии препаратами платины. Препарат Авастин® был одобрен FDA в комбинации с паклитакселом, пегилированным липосомальным доксорубицином или топотеканом для лечения женщин с платинорезистентным рецидивирующим РЯ, раком фаллопиевых труб или первичным раком брюшины, которые ранее получили не более двух курсов ХТ. Это первый новый способ лечения трудно поддающейся терапии формы РЯ, появившийся в распоряжении врачей более чем за 15 последних лет.
В исследовании AURELIA приняли участие женщины с платинорезистентным рецидивным ЭРЯ, первичным раком брюшины или раком фаллопиевых труб. Пациентки с РЯ ранее получали не более двух режимов ХТ; рецидив заболевания развился менее чем через 6 мес после окончания последнего платиносодержащего курса лечения.
После рандомизации на 2 группы пациентки получали ХТ либо ХТ в сочетании с бевацизумабом (15 мг/кг в течение 3 недель или 10 мг/кг в течение 2 недель). После прогрессирования заболевания или развития токсичности пациенткам из первой группы назначали монотерапию бевацизумабом, а пациенткам, которые ранее получали бевацизумаб – ХТ на выбор исследователя (монорежим). Первичной конечной точкой была ВБП.
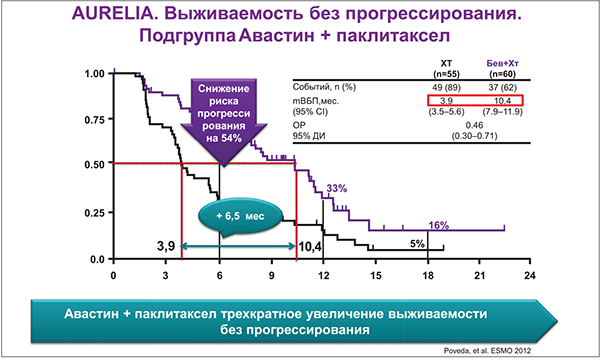
В исследовании AURELIA добавление бевацизумаба к ХТ в 2 раза увеличивало ВБП заболевания и на 52% снижало риск прогрессирования по сравнению с женщинами, получавшими только ХТ (медиана ВБП: 6,7 vs 3,4 мес) (Pujade-Lauraine et al., 2012). В подгруппе пациенток, получавших бевацизумаб в сочетании с паклитакселом, отмечено трехкратное увеличение ВБП: с 3,9 до 10,4 мес и снижение риска прогрессирования заболевания на 54% (рис. 1).
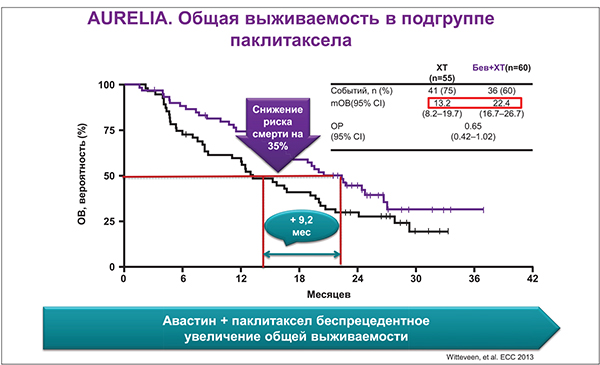
Бевацизумаб в сочетании с паклитакселом увеличивал ОВ на 9,2 мес (22,4 мес по сравнению с 13,2 мес в группе ХТ), что сопровождалось снижением риска смерти на 35% (рис. 2).
Бевацизумаб в комбинации с паклитакселом показал себя как наиболее эффективная комбинация для лечения пациенток с платинорезистентным РЯ. Это единственный антиангиогенный препарат, который включен в международные протоколы NCCN для лечения пациенток с платинорезистентным ЭРЯ.
Безопасность продолжительной терапии
В 2015 г. на конгрессах Европейского общества медицинской онкологии (ESMO) и Европейского общества онкогинекологов (ESGO) были представлены результаты нового рандомизированного исследования III фазы ROSIA. В нем изучалась безопасность и эффективность продолжительного применения бевацизумаб-содержащего режима в первой линии терапии. Первичной конечной точкой была безопасность терапии, вторичными – ВБП, ОВ, общий уровень ответа и его продолжительность. В общей сложности в исследовании ROSIA приняла участие 1021 пациентка из 35 стран мира.
Все участницы исследования получали стандартную ХТ карбоплатином и паклитакселом. В соответствии с первоначальным протоколом бевацизумаб назначался в дозе 15 мг/кг; тем не менее после публикации результатов исследования ICON7 в протокол была внесена поправка: исследователям разрешалось на свое усмотрение выбрать дозу 15 или 7,5 мг/кг. Доза бевацизумаба выбиралась для каждой пациентки до начала лечения и не могла быть изменена во время исследования (за исключением случаев изменения массы тела пациента более чем на 10%). Если ХТ прекращалась досрочно по любой причине, кроме прогрессирования заболевания, бевацизумаб продолжали в качестве монотерапии. Первую дозу бевацизумаба пропускали, если ХТ была инициирована менее чем через 28 дней после обширных хирургических вмешательств. Пациенты могли получить до 4-х циклов неоадъювантной ХТ (без бевацизумаба); максимальное общее число циклов ХТ, проведенных до и после хирургического вмешательства, составило 8. Медиана продолжительности наблюдения составила 32 мес.
Продолжительность терапии бевацизумабом в исследовании ROSIA была наибольшей по сравнению со всеми предшествующими испытаниями. Следует отметить, что из 1021 пациентки, получавшей бевацизумаб в исследовании ROSIA, у 24% причиной прекращения терапии стало завершение запланированной терапии, у 32,5% – прогрессирование заболевания, у 17,2 и 6,4% соответственно – побочные явления, связанные и не связанные с терапией, у 10,9% – отзыв согласия на участие в исследовании. Остальные причины были мало распространенными. У 5 пациенток (0,5%) причиной прекращения терапии стал летальный исход.
Медиана ВБП, которая достигнута в этом исследовании, является наиболее продолжительной среди всех известных на сегодняшний день для применения бевацизумаб-содержащих режимов в первой линии терапии и составляет в общей популяции 25,5 мес (95% ДИ 23,7-27,6). При этом в группе больных высокого риска со стадией IIIb–IV (n=785) показатель ВБП достиг 21,6 мес, а в подгруппе наиболее высокого риска по критериям Совета по медицинским исследованиям (Medical Research Council, MRC) – 18,3 мес (95% ДИ 16,8-20,6).
Важным результатом этого исследования стали новые данные, касающиеся безопасности терапии бевацизумабом. При более продолжительной терапии, чем в исследованиях ICON7 и GOG-0218, профиль безопасности в исследовании ROSIA был приемлемым и похож на таковой в предыдущих исследованиях, за исключением более частого развития протеинурии (2,8%) и артериальной гипертензии (21,9%). Частота развития желудочно-кишечных перфораций не превышала таковую в других исследованиях (1,3%) и не была связана с увеличением продолжительности терапии. Указанные нежелательные явления были контролируемыми, и относительно немногие пациентки прекратили лечение по причине этих событий.
По утверждению авторов, исследование III фазы ROSIA показывает, что более длительная терапия бевацизумабом пациенток с РЯ может существенно улучшить ВБП без ущерба для безопасности. Также в этом исследовании было показано предпочтение со стороны врачей назначению стандартной дозы бевацизумаба (15 мг/кг) по сравнению с уменьшенной (7,5 мг/кг); стандартному режиму терапии отдали предпочтение 89% врачей, принимавших участие в исследовании.
Сегодня бевацизумаб (Авастин®) – единственный таргетный препарат, зарегистрированный в Украине для лечения платиночувствительного и платинорезистентного РЯ в первой линии терапии и после рецидива.
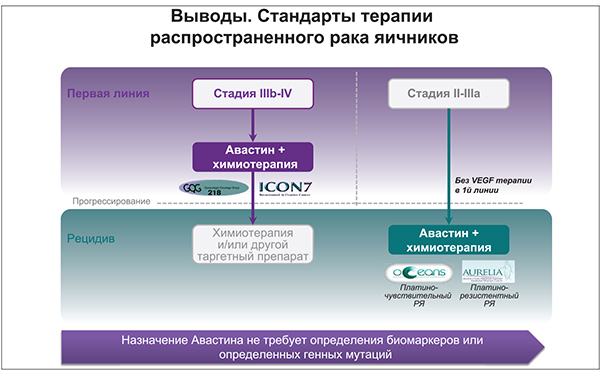
В рекомендациях NCCN и ESMO, посвященных лечению пациенток с РЯ, комбинация бевацизумаба с ХТ указана в качестве стандарта терапии первой линии, а также рекомендована при платиночувствительном и платинорезистентном рецидиве. Алгоритм ведения пациенток с РЯ представлен на рисунке 3.
Подготовила Катерина Котенко