7 жовтня, 2021
Спірометрія
 Спірометрія – сучасний метод дослідження стану легень, який використовують при порушеннях функції зовнішнього дихання і хронічному кашлі. Цей вид діагностики безболісний, високоінформативний, проводиться в кабінеті лікаря і дозволяє підібрати ефективну терапію при бронхіальній астмі, запаленні та емфіземі легень, плевриті, хронічному бронхіті. Метод включає ряд тестів із подальшою розшифровкою за допомогою спеціального приладу – спірографа. Обстеження проводиться за призначенням алерголога, терапевта, педіатра, кардіолога, пульмонолога, а також під час профілактичних оглядів.
Спірометрія – сучасний метод дослідження стану легень, який використовують при порушеннях функції зовнішнього дихання і хронічному кашлі. Цей вид діагностики безболісний, високоінформативний, проводиться в кабінеті лікаря і дозволяє підібрати ефективну терапію при бронхіальній астмі, запаленні та емфіземі легень, плевриті, хронічному бронхіті. Метод включає ряд тестів із подальшою розшифровкою за допомогою спеціального приладу – спірографа. Обстеження проводиться за призначенням алерголога, терапевта, педіатра, кардіолога, пульмонолога, а також під час профілактичних оглядів.
Спірометрія – неінвазивний точний метод оцінки функції легень, діагностики і моніторингу захворювань легень, таких як астма, хронічне обструктивне захворювання легень (ХОЗЛ), хронічний бронхіт, емфізема, фіброз. Також використовується для оцінки терапевтичної ефективності ліків, що включають у схему лікування при респіраторній патології.
Для вимірювання об’єму видиху і вдиху використовується спеціальний пристрій – спірометр. На підставі цих даних розраховується ефективність і швидкість наповнення і спорожнення легень.
Метод спірометрії є основним методом дослідження для діагностики таких серйозних захворювань, як бронхіальна астма і ХОЗЛ. Рекомендований європейськими та міжнародними асоціаціями, такими як GINA, EAASI, NAC, для застосування в роботі алергологів, пульмонологів, терапевтів та педіатрів.
Важливо! Сьогодні спірометрія є одним із найдоступніших методів дослідження в Україні. Нові портативні прилади – спірографи – дозволили алергологам і пульмонологам вийти на новий рівень обстеження пацієнтів. Нові спірометри об’єднали в собі всі комплексні дані стаціонарних громіздких апаратів і новий рівень технологічного прогресу ХХІ століття. Легкі прилади, схожі на маленьку пластикову трубочку розміром з мобільний телефон, під’єднуються до будь-якого комп’ютера, планшета або телефона, на якому встановлений спеціальний додаток, і дозволяють проводити спірометрію як у кабінеті лікаря, так і вдома у пацієнта. Дані зберігаються на мобільному пристрої й можуть бути передані пацієнту миттєво. Крім того, пацієнт теж може придбати такий прилад і самостійно вдома контролювати свій стан, передаючи лікарю дані зробленої спірометрії. Наявність цих приладів дозволяє максимально точно стежити за станом хворого з такими серйозними захворюваннями, як бронхіальна астма і ХОЗЛ, вчасно контролювати можливе загострення і правильно регулювати дози інгаляційних глюкокортикостероїдів (ІГКС).
Методика й умови виконання
Спірометр вимірює кількість повітря, яке людина може вдихнути та видихнути довільно.
Тестування просте і триває всього кілька хвилин. Спірометрію можна проводити з 5 років, коли більшість дітей можуть правильно сприймати рекомендації лікаря і виконувати команди. Для достовірної оцінки необхідно як мінімум 3 позитивних вимірювання.
Перед проведенням спірометрії необхідно:
- зареєструвати дані пацієнта (зріст, масу тіла, вік), за допомогою яких розраховуються еталонні спірометричні показники (прогнозовані, нормальні), необхідні для подальшого порівняння з даними пацієнта;
- звернути увагу на препарат, який може приймати пацієнт (ІГКС, вентолін, беродуал тощо) для проведення фармакологічної проби;
- пацієнт повинен бути клінічно стабільним і не мати інфекцій дихальних шляхів;
- прийом інгаляційних препаратів треба припинити: вентоліну – за 2-4 год, симбікорту – за 12-24 год, теофіліну – за 12 год до проведення дослідження;
- перед проведенням спірометрії також необхідно припинити вживання алкоголю за 4 год, прийом їжі за 2 год, куріння за 1 год, інтенсивні вправи за 30 хв до початку дослідження;
- слід уникати одягу, який обмежує рухливість і перешкоджає екскурсії грудної клітки.
Особливості спірометрії у дітей
Більшість дітей 5 років і старше здатні виконати маневр форсованого видиху, що відповідає необхідним критеріям, які застосовуються і для дорослих пацієнтів, однак для дітей, особливо молодше 9-10 років, існують деякі правила.
 Бажано, щоб фахівець, що обстежує дитину, мав досвід застосування функціональних методів досліджень у дітей. У клініці, що займається обстеженням маленьких дітей, повинна бути дуже доброзичлива атмосфера, можна використовувати іграшки, що відповідають віку маленьких пацієнтів. Перед початком дослідження дитині слід пояснити в доступній манері, що вона повинна робити. Хороші результати дає застосування візуального «зворотного зв’язку» (зображення свічок або інших картинок на дисплеї спірометра, мінливих при виконанні дитиною форсованого видиху).
Бажано, щоб фахівець, що обстежує дитину, мав досвід застосування функціональних методів досліджень у дітей. У клініці, що займається обстеженням маленьких дітей, повинна бути дуже доброзичлива атмосфера, можна використовувати іграшки, що відповідають віку маленьких пацієнтів. Перед початком дослідження дитині слід пояснити в доступній манері, що вона повинна робити. Хороші результати дає застосування візуального «зворотного зв’язку» (зображення свічок або інших картинок на дисплеї спірометра, мінливих при виконанні дитиною форсованого видиху).
Навіть якщо перші спроби були невдалими, продовження дослідження в більшості випадків дозволяє дитині звикнути до оточення і краще виконати дихальний маневр. Не рекомендується обстежувати дітей у клініках для дорослих, де персонал не звик до особливостей роботи з дітьми.
Під час тестування фахівець повинен уважно спостерігати за дитиною для своєчасного попередження витоку повітря повз апарат і контролю за правильністю виконання дихального маневру. 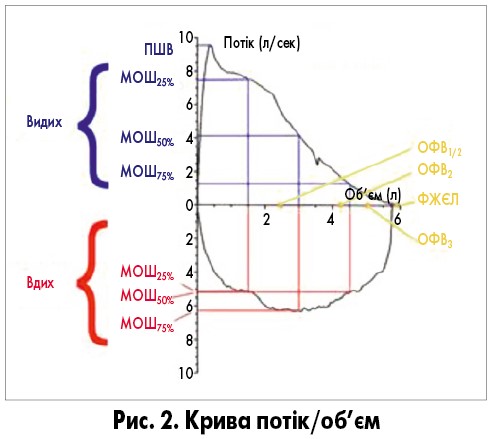
Основні показники при проведенні спірометрії
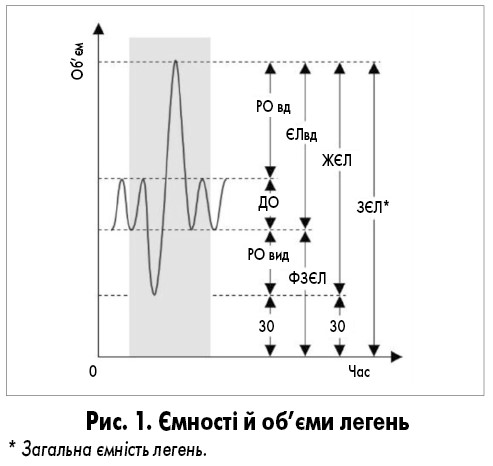
- ЖЄЛ (CV) – життєва ємність легень. Являє собою максимальний об’єм повітря, який вивільняється при максимальному видиху після максимального вдиху; у нормі становить 3,5-5 л, розраховується як сума ДО+РО вид+РО вд, виражається в л або мл. Зниження ЖЄЛ більш ніж на 20% від теоретичного еталонного значення є патологічним. ЖЄЛ залежить від чинників, що визначають загальну ємність легень і залишковий обсяг (загальний стан легень, еластичність/жорсткість грудної стінки, сила м’язів при вдиху і видиху, властивості дихальних шляхів). Зниження ЖЄЛ виникає при обмеженні функції легень (руйнуванні паренхіми легень, нервово-м’язовій патології, ателектазі, плевриті, астмі, хронічному бронхіті).
- ФЖЄЛ (CVF) – форсована ЖЄЛ. Виражається в мл. Це об’єм повітря, що видихається після глибокого вдиху. Зазвичай ЖЄЛ і ФЖЄЛ однакові у пацієнтів без обструкції дихальних шляхів. При наявності обструкції дихальних шляхів через порушення їх прохідності ФЖЄЛ знижується, але зазвичай залишається вищою за ЖЄЛ (при емфіземі легень, ХОЗЛ).
- Об’єм форсованого видиху (ОФВ/FEV) – це обсяг повітря, що видихається з силою за один видих, при цьому кількість повітря, що видихається, може бути виміряна за 1, 2 або 3 сек.
- ОФВ за першу секунду (ОФВ1/FEV1) являє собою об’єм повітря, який вивільняється з легень за першу секунду максимального видиху після максимального вдиху, що корисно для оцінки швидкості спорожнення легень.
- Індекс бронхіальної проникності, або IT дорівнює співвідношенню FEV1/CVF і є індикатором обмеження клінічно корисного повітряного потоку.
- Пікова швидкість повітря при видиху (ПШВ/PEF) – це максимальна швидкість видиху, яка досягається під час маневру форсованого видиху (показує, наскільки швидко людина може дихати). Його часто оцінюють разом із ФЖЄЛ.
- Максимальна об’ємна швидкість видиху (МОШ25-75%/FEF25-75%) – це об’єм повітря, що вивільняється між першою чвертю ЖЄЛ і до третьої чверті ЖЄЛ. Є більш чутливим при оцінці звуження дихальних шляхів, ніж ОФВ1, але менш відтворюваним, ніж ОФВ1, та їх важко інтерпретувати, коли ЖЄЛ (або ФЖЄЛ) низька або висока.
- МОШ50-75%/FEF50-75% – це об’єм повітря, що видихається між другою чвертю ЖЄЛ і до виключення третьої чверті. Крім того, ці 2 параметри можуть бути виміряні окремо, таким чином представляючи МОШ видиху, виміряну під час видалення 50% і 75% ФЖЄЛ відповідно.
- ФЖЄЛ6/FVC6 – це максимальний обсяг повітря, що видаляється за перші 6 сек форсованого видиху. Цей параметр стає все більш популярним, тому що зупинити видих через 6 сек легко, у тому числі й літнім людям, і пацієнтам з обструкцією дихальних шляхів.
Інші параметри, які можна виміряти за допомогою спірометрії
- Поточний об’єм (ПО/VC) виражається в мл і являє собою обсяг повітря, який надходить у легені при кожному нормальному вдиху або вивільняється при нормальному видиху. Його середнє значення становить 300-600 мл в залежності від людини і частоти дихання в той час.
- Дихальний об’єм (ДО/TV) – це кількість повітря, яке вдихається і видихається в нормальних умовах, що становить приблизно 15% від ЖЄЛ.
- Резервний об’єм видиху (РО вид/ERV) становить 25% від ЖЄЛ, виражається в мл і оцінює різницю між кількістю повітря в легенях після нормального видиху і об’ємом повітря після форсованого видиху.
- Резервний об’єм вдиху (РО вд/IRV) становить 60% ЖЄЛ, виражається в мл і являє собою кількість повітря, що надходить в легені під час максимального вдиху після нормального видиху.
- Максимальна довільна вентиляція легень (МВЛ) – це величина, яка є результатом множення середньої амплітуди максимальних дихальних екскурсій на їх частоту за хвилину.
- Показник швидкості руху повітря (ПШРП) – це відношення МВЛ до ЖЄЛ, виражене у відсотках нормативних величин.
Оцінка результатів спірографічних досліджень проводиться шляхом співставлення фактичних величин з нормативними («ідеальними»). Зазвичай у здорових людей ОФВ1, ФЖЄЛ, ІТ, ЖЄЛ і МВЛ вище 80% (але до 120%) від нормативних показників. Значення нижче 70% від норми означає наявність патології. Діапазон між 80 і 70% трактується індивідуально. Якщо мова йде про старшу вікову групу, то такі показники не свідчать про порушення, а у молодих пацієнтів і людей середнього віку вони можуть свідчити про початкову стадію обструктивної хвороби легень.
Варто сказати, що висновок про зниження вентиляційної здатності легень ґрунтується головним чином на значеннях ОФВ1 і МВЛ, тоді як для вирішення питання про тип вентиляційних порушень важливі результати вимірювання ОФВ1, МВЛ і ФЖЄЛ.
Проведення спірометрії необхідно у таких випадках:
- при діагностиці обструктивних легеневих синдромів;
- при діагностиці рестриктивних легеневих синдромів;
- при діагностиці змішаних легеневих синдромів;
- для передопераційної оцінки ризику;
- для виявлення і запобігання наслідкам тривалого куріння;
- для оцінки природного розвитку, прогнозу й еволюції лікування деяких хронічних захворювань легень;
- для виявлення дисфункції голосових зв’язок;
- для виявлення ризику баротравми через занурення на великі глибини;
- для виключення захворювання легень при підозрі на позалегеневі ураження;
- для експертизи працездатності та виявлення порушень з боку дихальної системи в осіб, які зазнали впливу професійних факторів ризику або отруйних речовин;
- для визначення реактивності бронхів у пацієнтів із підозрою на астму;
- для диференційного діагнозу за наявності таких симптомів, як постійний кашель, задишка, хрипи;
- для виявлення хронічних нервово-м’язових розладів;
- для моніторингу побічних реакцій на препарати з відомою легеневою токсичністю;
- для оцінки клінічного стану перед початком інтенсивних програм фізичної активності й у рамках програм медичної реабілітації, відповідно, оцінки осіб у ситуаціях із судово-медичними показаннями;
- у складі скринінгового тесту для оцінки респіраторного здоров’я;
- для епідеміологічного нагляду, наукових досліджень;
- для перевірки наявності або відсутності респіраторної дисфункції, що було виявлено клінічним обстеженням (хронічного кашлю, підвищеного виділення мокротиння або раптового відчуття задишки) або рентгенографією легень;
- для оцінки функції легень у людей старше 40 років.
Для запису спірограми суб’єкт повинен:
- отримати зрозуміле пояснення щодо виконання маневру;
- сидіти на стільці з прямою спиною, ноги повинні твердо стояти на підлозі, голову тримати рівно (нахил голови вперед звужує верхні дихальні шляхи), ніс затиснути спеціальним фіксатором (рекомендується, але не обов’язково);
- дихати через мундштук (щільно стискаючи його губами), підключений до вимірювальної системи;
- нормально вдихати й видихати через пристрій (спочатку);
- потім глибоко вдихати й максимально швидко видихати (до повного спорожнення легень).
Для отримання прийнятних результатів маневр повинен виконуватися з максимальним зусиллям на видиху відразу після максимального вдиху. Запуск повинен бути швидким, а крива втрати об’єму – безперервною. Важливо, щоб мотивація пацієнта бути максимальною; щоб дотримувалася герметичність між губами пацієнта й мундштуком; необхідно продовжувати маневр до того, поки з легень не вийде усе повітря; пацієнт не повинен нахилятися вперед під час тесту; потрібно отримати 3 прийнятні тести, які відповідають критеріям відтворюваності (повторюваності); в ідеалі, щоб варіабельність ОФВ1 була менше 0,15 л (різниця між найбільшим результатом і наступним за розміром).
Важливо знати, що у пацієнтів із обструктивним захворюванням повний видих повітря з легень може зайняти кілька секунд. Також дихальне зусилля може зменшуватися через біль у грудях, патологію черевної порожнини, різні фобії або нетримання сечі.
Форма кривої об’єму потоку видиху може бути різною. При обструктивній дихальній дисфункції максимальна швидкість потоку зменшується, крива видиху увігнута, а при рестриктивному захворюванні, коли потік може збільшуватися по відношенню до об’єму легень, крива є опуклою. Розширення (у вигляді хвоста) кривої видиху передбачає обструкцію дрібних дихальних шляхів. При внутрішньогрудній обструкції знижується тільки потік видиху.
Інтерпретація результатів дослідження функції легень повинна проводитися в контексті анамнезу та клінічного обстеження.
Спірометричні параметри вважаються у межах норми, якщо:
- ОФВ1 і ФЖЄЛ знаходяться на рівні 80-120% від референтних значень;
- ОФВ1/ФЖЄЛ становить понад 70% від прогнозованого.
Виявлені аномалії класифікуються на обструктивний синдром (аномально низька швидкість потоку при астмі та ХОЗЛ), рестриктивний (аномально низькі об’єми при легеневому фіброзі) і змішаний (їх комбінація).
Звіт за результатами
Повідомляється:
- найвище значення ОФВ1;
- найвище значення ФЖЄЛ
- найвище значення ПШВ;
- для МОШ25-75% вказується значення, отримане в тесті з найбільшою кількістю ОФВ1+ФЖЄЛ.
Отримані значення розрізняються залежно від статі, віку, росту та етнічної приналежності. У чоловіків більш високі значення ОФВ1, ФЖЄЛ, МОШ25-75% і ПШВ, ніж у жінок, але ОФВ1/ФЖЄЛ має більш низькі значення. ОФВ1, ФЖЄЛ, МОШ25-75% і ПШВ збільшуються до 20 років (у жінок) і 25 років (у чоловіків) відповідно, у той час як ОФВ1/ФЖЄЛ знижується. Після цього віку всі показники поступово зменшуються. Зниження ОФВ1/ФЖЄЛ в основному пов’язано зі зниженням ОФВ1, а не ФЖЄЛ. Всі показники, крім ОФВ1/ФЖЄЛ, збільшуються зі зростом. У європеоїдів найвищі значення ОФВ1 і ФЖЄЛ, а у полінезійців – найнижчі. Темношкіре населення африканського континенту має значення на 10-15% нижче, ніж європейці того ж віку, статі та зросту, тому що їх груди коротші при ортостатизмі (стоянні). Корінне населення Австралії має більш низькі показники, ніж темношкіре населення. У китайців ФЖЄЛ на 20% нижче, а в індіанців на 10% нижче, у кавказців цей показник, навпаки, більше. Що стосується ПШВ, то суттєвої різниці між різними етнічними групами немає. У курців також може бути більш швидке зниження функції легень, ніж у людей, що не курять.
Вікові особливості системи дихання
До функціональних показників відносять перш за все тип дихання. Діти до 3 років мають діафрагмальний тип дихання. Починаючи з 3 років та до 7-річного віку в усіх дітей формується грудний тип дихання. З 8 років починають проявлятися статеві особливості типу дихання: у хлопчиків поступово розвивається черевно-діафрагмальний тип, а у дівчат вдосконалюється грудний тип. Закріплення такої диференціації завершується в 14-17 років. Слід зауважити, що тип дихання може змінюватися в залежності від фізичного навантаження. При інтенсивному диханні у хлопців починає активно працювати не тільки діафрагма, а й грудна клітка, а у дівчат разом із грудною кліткою активується й діафрагма.
ЖЄЛ, хвилинний об’єм дихання (ХОД) і ДО у дітей з віком поступово збільшуються через зріст і розвиток грудної клітки та легень. У новонародженої дитини легені малоеластичні й відносно великі. Під час вдиху їх обсяг збільшується незначно, всього на 10-15 мм. Забезпечення організму дитини киснем відбувається за рахунок збільшення частоти дихання (ЧД). ДО легень збільшується з віком разом зі зменшенням ЧД. Також з віком абсолютна величина ХОД збільшується, але відносний ХОД (відношення ХОД до маси тіла) зменшується. У новонароджених і дітей першого року життя він удвічі більше, ніж у дорослих.
Оскільки слизова оболонка верхніх дихальних шляхів дитини тонка, суха, легко ушкоджувана, це стає причиною більш частих запальних захворювань. Ріст легень відбувається за рахунок диференціювання бронхіального дерева і збільшення кількості та обсягу альвеол. Це, у свою чергу, забезпечує підвищення швидкості газообміну. У новонароджених ЧД становить 30-70/хв, у 5-7 років – 25/хв, у 13-15 років – 18-20/хв. Більш висока ЧД забезпечує кращу вентиляцію легень. ЖЄЛ новонародженого становить 120-150 мл. Найбільш інтенсивно вона зростає в 9-10 років. У пубертатному періоді ЖЄЛ у хлопчиків стає більшою, ніж у дівчат. ДО і ХОД у новонароджених становить відповідно 16 і 720 мл, у 5-7 років – 156 і 3900 мл, у 13-15 років – 360 і 6800 мл.
Найбільше хвилинна вентиляція підвищується в 10-13 років.
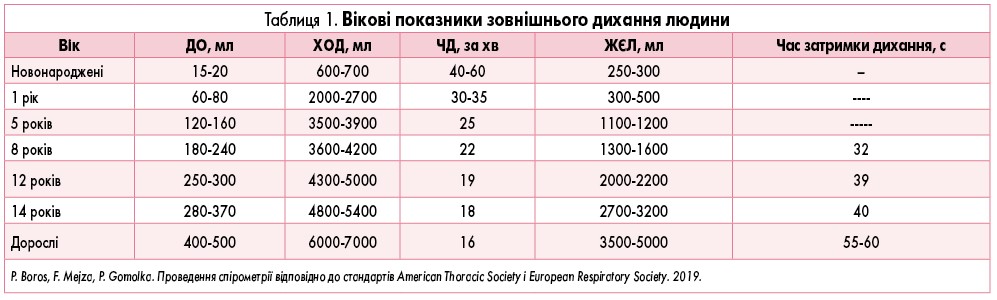
Отже, ЖЄЛ збільшується з віком через зріст грудної клітки та легень. У дитини 5-6 років вона становить 710-800 мл, 14-16 років – 2500-2600 мл. З 18 до 25 років ЖЄЛ є максимальною, а після 35-40 років починає зменшуватися. Величина ЖЄЛ коливається в залежності від віку, росту, типу дихання, статі (у дівчат вона на 100-200 мл менша, ніж у хлопчиків; табл. 1).
Критерії прийнятності
- Виконання інструкцій (показання), отриманих від лікаря;
- досягнення максимального зусилля на видиху (без зупинок із подальшим відновленням видиху), ініційованого після максимального вдиху;
- проведення тесту зі швидким стартом;
- ПШВ має різке збільшення на кривій потік/об’єм;
- тест без передчасного завершення (пацієнт повинен дихати більше 3 сек, якщо йому менше 10 років, і не менше 6 сек, якщо йому більше 10 років);
- відсутність витоків повітря поза мундштуком і губами пацієнта;
- тест пройшов без кашлю (ОФВ1 може бути дійсним, якщо кашель виникає після першої секунди);
- без закриття голосової щілини (маневр Вальсальви);
- без закупорки мундштука (язиком, зубами);
- без додаткового вдиху під час експіраторного маневру.
Критерії відтворюваності
- Отримання 3 тестів, які відповідають критеріям прийнятності;
- різниця між першими двома найвищими значеннями ФЖЄЛ повинна бути близько 0,15 л;
- різниця між першими двома найвищими значеннями ОФВ1 повинна становити близько 0,15 л.
Якщо цих критеріїв не дотрималися, потрібно провести додаткове тестування.
Показання для проведення спірометрії
- Хворий з діагнозом бронхіальна астма;
- хворий курить або був курцем (ризик розвитку ХОЗЛ);
- останнім часом пацієнт дихає важче;
- після підйому сходами у пацієнта виникають труднощі з диханням;
- пацієнт не може займатися спортом, як зазвичай;
- пацієнта турбують зниження показників під час фізичних вправ;
- наявний кашель протягом декількох місяців або років (наприклад, кашель курця);
- дихання хрипле або свистяче;
- наявний кашель з мокротинням, навіть якщо пацієнт не застуджений;
- пацієнт лікувавався від різних захворювань легень;
- пацієнт турбується про здоров’я своїх легень;
- пацієнт відчуває, що не отримує насичення киснем належним чином;
- присутнє відчуття дискомфорту при вдиху або видиху.
Проблеми (помилки) з вини пацієнта під час спірометрії
- Занадто сильне зусилля;
- витік повітря між губами і мундштуком;
- неповний вдих або видих;
- хвилювання на початку дослідження;
- кашель (особливо в першу секунду видиху);
- закриття голосової щілини;
- закупорка мундштука язиком;
- розмова під час тестування.
Протипоказання до спірометрії у дорослих
- Відносні: нестабільна стенокардія; аневризма аорти, аневризма головного мозку; нещодавнє кровохаркання; пневмоторакс в анамнезі або нещодавня легенева тромбоемболія; нещодавні хірургічні втручання (очні, грудні або абдомінальні); гострий біль у грудях або животі з будь-якої причини; біль у роті, що підсилюється через мундштук; психічні розлади або сплутаність свідомості; блювання, запаморочення, нудота; недавня або поточна (гостра) вірусна інфекція; недіагностована артеріальна гіпертензія;
- абсолютні: перший місяць після гострого інфаркту міокарда.
Ускладнення спірометрії
Виникають рідко, найчастіше через примусові вентиляційні маневри.
- Гіпервентиляційна непритомність;
- непритомність, викликана тривалим форсованим видихом;
- криз бронхоспазму, спровокований глибоким видихом у хворих на бронхіальну астму.
Варіанти відхилень від норми
- Зниження ОФВ1 у порівнянні з ФЖЄЛ призведе до низького співвідношення ОФВ1/ФЖЄЛ, що типово для обструктивної дихальної дисфункції (при астмі, емфіземі легень). Нижня межа норми для ОФВ1/ФЖЄЛ становить 70-75%. При обструктивній хворобі легень ФЖЄЛ може мати більш низьке значення, ніж ЖЄЛ, через раннє закриття дихальних шляхів під час дихального маневрування, що призводить до зміни функції легень. Відношення ОФВ1/ЖЄЛ може бути більш чутливим індикатором обструкції дихальних шляхів. Отже, обструкція характеризується низьким ОФВ1, нормальним або низьким ФЖЄЛ, нормальним або низьким ЖЄЛ, низьким співвідношенням ОФВ1/ФЖЄЛ й увігнутою кривою потік/об’єм.
- Відношення ОФВ1/ФЖЄЛ має нормальні або підвищені значення (>80%) зі зниженням як ОФВ1, так і ФЖЄЛ, при рестриктивній дихальній дисфункції (порушення легеневого інтерстиціального легеневого фіброзу, слабкість дихальних м’язів, нервово-м’язові захворювання, коробкова деформація грудної клітки, кіфосколіоз).
- Зниження ФЖЄЛ, пов’язане з низьким співвідношенням ОФВ1/ФЖЄЛ, характерне для змішаної дихальної дисфункції (поєднує обструктивний компонент із рестриктивним).
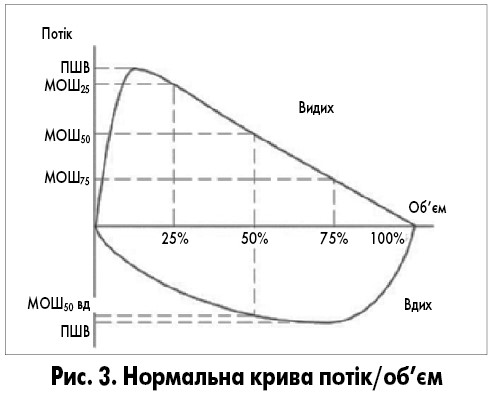
Важливе діагностичне значення має аналіз петлі об’єм/потік максимального форсованого видиху і вдиху. Ця петля утворюється при накладанні по вертикальній осі графіка швидкості потоку, а по горизонтальній – величини легеневого об’єму і будується сучасними електронними спірографами в автоматичному режимі. На ній виділяються основні показники спірограми.
За формою петлі і змінами її показників можна визначити норму і основні типи дихальної недостатності: обструктивну, рестриктивну і змішану. У здорової людини у висновку дослідження дихальної функції зазвичай вказується, що порушень немає. У таблиці 1 наведені показники функції дихальної системи та їх нормальні величини. Більшість значень виражена у відсотковому відношенні до так званих «ідеальних» величин. Це величини, характерні для здорової людини чоловічої або жіночої статі, певного віку, маси тіла та зросту. Умовно їх називають нормальними величинами.
Нормальна крива потік/об’єм видиху має швидкий пік максимальної швидкості видиху (ПШВ) і поступовий спад потоку до нульового значення, причому на ньому є лінійна ділянка – МОШ50 вид. Петля вдиху на негативній частині осі потоку досить глибока, опукла, частіше симетрична. МОШ50 вд>МОШ50 вид.
У нормі ОФВ1, ФЖЄЛ, ОФВ1/ФЖЄЛ перевищують 80% нормативних показників. Якщо ці показники менше 70% нормативних, це ознака наявності патології.
Діапазон від 70 до 80% належних показників трактується індивідуально. У старших вікових групах такі показники можуть бути в нормі, у людей молодого і середнього віку вони можуть означати початкові ознаки обструкції. У таких випадках треба поглибити обстеження, провести пробу з агоністами В2-адренорецепторів.
Основні ознаки хвороб, які виявляються при дослідженні функції дихальної системи
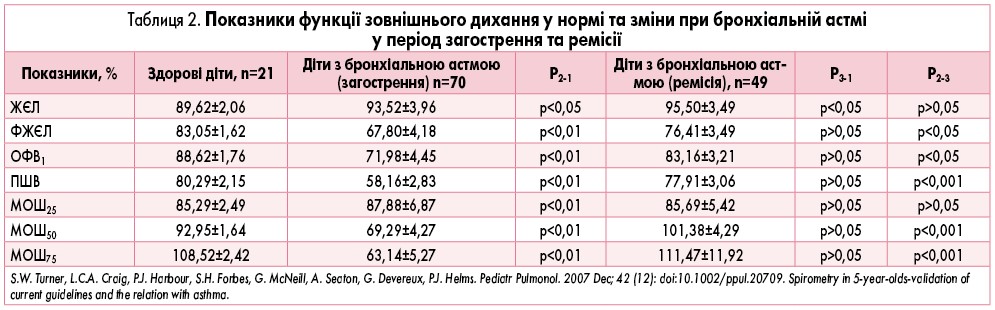
Аналіз спірограми перш за все дозволяє диференціювати 3 типи дихальної недостатності: обструктивну, рестриктивну і змішану.
Для змін спірографії обструктивного типу характерне значне зменшення показників швидкості потоку при зниженій або нормальній ємності легень.
Для змін спірограми рестриктивного типу характерне значне зменшення ємності легень при нормальних показниках швидкості потоку.
Для спірограми зі змішаним типом дихальної недостатності характерна тією чи іншою мірою комбінація змін, характерних як для обструктивного, так і для рестриктивного типу дихальної недостатності.
Обструкція при БА та ХОЗЛ
Обструктивні зміни спірограми спостерігаються при ХОЗЛ: хронічному обструктивному бронхіті, бронхіальній астмі, емфіземі легень.
Обструктивна хвороба легень призводить до зміни кривої потік/об’єм. На кривій видиху, як і в нормі, є ПШВ, але потім крива сходить швидше, ніж у нормі, набуваючи увігнутої форми. Це призводить до швидкого падіння МОШ25-75. У міру наростання обструкції ПШВ стає все більш гострим, а подальше падіння – все більш крутим й увігнутим. Такі зміни пов’язані з усе більш раннім спаданням дрібних бронхів і бронхіол при форсованому видиху. Характерно також більш повільне, ніж у нормі, зниження максимального об’єму і подовження самого видиху.
Найбільш характерною спірографічною ознакою обструктивної хвороби легень є зниження ОФВ1, причому ОФВ1 знижується швидше, ніж ФЖЄЛ. Це спричиняє падіння коефіцієнта ОФВ1/ФЖЄЛ нижче 70% належного.
У багатьох клініках прийнято за показником ОФВ1 виділяти такі ступені обструкціі, які наведені у табл. 3.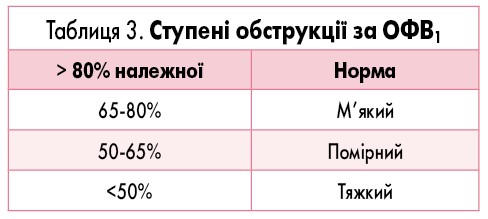
Для діагностики ступеня зворотності обструктивної дихальної недостатності рекомендується використовувати інгаляційну пробу з сальбутамолом. Її результати дозволяють виділити 3 варіанти оберненості обструкції:
- обернену: збільшення ОФВ1 на 15 і більше % від вихідного;
- частково обернену: збільшення ОФВ1 на 6-14% від початкового;
- необернену: приріст показника не перевищує 5% від початкового.
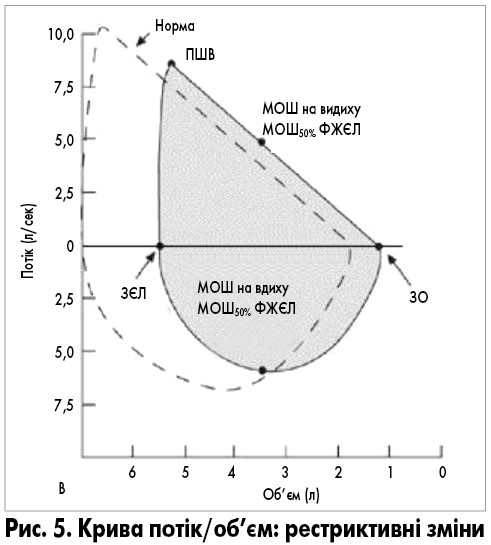 При рестриктивних захворюваннях (наприклад, саркоїдозі, кіфосколіозі) крива має більш вузьку форму внаслідок зменшення легеневих об’ємів, але її форма в основному відповідає нормальній кривій, як на рис. 5. Потокові параметри нормальні (насправді вони навіть вище нормальних для відповідних легеневих об’ємів, що пояснюється зростанням еластичної тяги легень і/або тим, що грудна стінка сприяє збереженню відкритими дихальних шляхів). ОФВ1 і ФЖЄЛ зменшуються пропорційно; це призводить до того, що коефіцієнт ОФВ1/ФЖЄЛ нормальний або навіть вище норми.
При рестриктивних захворюваннях (наприклад, саркоїдозі, кіфосколіозі) крива має більш вузьку форму внаслідок зменшення легеневих об’ємів, але її форма в основному відповідає нормальній кривій, як на рис. 5. Потокові параметри нормальні (насправді вони навіть вище нормальних для відповідних легеневих об’ємів, що пояснюється зростанням еластичної тяги легень і/або тим, що грудна стінка сприяє збереженню відкритими дихальних шляхів). ОФВ1 і ФЖЄЛ зменшуються пропорційно; це призводить до того, що коефіцієнт ОФВ1/ФЖЄЛ нормальний або навіть вище норми.
Висновки
Спірограма – необхідний діагностичний тест, що дозволяє виявити різні серйозні зміни з боку бронхолегеневої системи. Дослідження показано як рутинний тест для діагностики бронхіальної астми, ХОЗЛ, емфіземи легень, а також при тривалому кашлі у дітей та дорослих. Проста методика дослідження і наявність сучасного обладнання дозволяють лікарю за кілька хвилин встановити правильний діагноз і запобігти розвитку або загостренню серйозного захворювання. Так само проведення спірометрії протягом лікування допомагає контролювати дозу препарату і тому є найважливішим дослідженням для нормалізації життя пацієнта і контролю над захворюванням.
Тематичний номер «Педіатрія» № 4 (60) 2021 р.