28 квітня, 2016
Диагностические критерии раннего остеоартроза коленного сустава

Сегодня в мировой специализированной литературе, посвященной диагностике и лечению патологии коленного сустава, особое внимание уделяется проблеме раннего остеоартроза коленного сустава. Остеоартроз (артроз, остеоартрит, деформирующий остеоартроз) – хроническое прогрессирующее заболевание, поражающее все ткани синовиальных суставов, возникающее в результате одновременного действия механических и биологических факторов, которые нарушают синхронные процессы разрушения и образования клеток суставного хряща и субхондральной кости.
Ранний остеоартроз коленного сустава очень важен для понимания, поскольку именно на этих стадиях как никогда важны принципы сохранения, восстановления и профилактики. В то же время лечение развернутых стадий артроза рассматриваются исключительно с точки зрения замещения коленного сустава (эндопротезирования) или паллиативного лечения.
American College of Reumatology (ACR) определяет ранний остеоартроз коленного сустава как комбинацию клинических и рентгенографических критериев с одним из трех признаков: возраст менее 50 лет, скованность менее 30 минут, крепитация.
Что же следует понимать под ранним остеоартрозом коленного сустава? Прежде всего, это те клинические случаи, когда имеет место боль в коленном суставе по меньшей мере 2 эпизода длительностью не менее 10 дней за последний год.
При сборе анамнеза обращают внимание на время начала заболевания, возникновение острых болей в коленном суставе без травмы, усиление хронических болей. Обязательно уточняют:
- тип боли;
- возникает ли боль при ходьбе или в покое;
- при каком диапазоне движений возникает боль;
- в проекции каких линий пациент ощущает боль;
- длительность боли (иногда, всегда, периодически);
- интенсивность боли (несильная, сильная, ограничивающая функцию сустава);
- крепитация в суставе;
- блокады или псевдоблокады сустава;
- нестабильность сустава.
При объективном обследовании обращают внимание на болезненность при пальпации с внутренней/наружной стороны, болезненность в переднем отделе сустава, крепитацию, осевые деформации, отечность, свободные внутрисуставные тела, нестабильность сустава.
В настоящее время широко используется рентгенологическая классификация остеоартроза коленного сустава по Kellgren и Lawrence (1957), усовершенствованная Leuquesne в 1982 году. Согласно данной классификации выделяют пять стадий остеоартроза, каждой из которых соответствуют определенные рентгенографические признаки.
0. Отсутствие рентгенологических признаков.
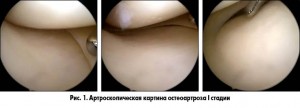
I. Кистовидная перестройка костной структуры, линейный остеосклероз в субхондральных отделах, появление маленьких краевых остеофитов.
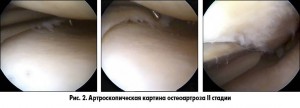
II. Симптомы, характерные для стадии I в комбинации с более выраженным остеосклерозом и сужением суставной щели.
III. Выраженный субхондральный остеосклероз, большие краевые остеофиты, значительное сужение суставной щели.
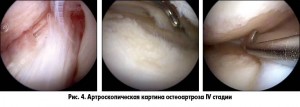
IV. Грубые массивные остеофиты, суставная щель прослеживается с трудом, эпифизы костей, образующих сустав, деформированы, резко уплотнены.
С появлением новых визуализирующих методов для диагностики остеоартроза коленного сустава все чаще используют магнитно-резонансную томографию (МРТ) и (или) артроскопию.
Учитывая вариабельность рентгенологической картины и клинических признаков остеоартроза R. Outerbridge (1961) предложил классификацию степени поражения суставного хряща по данным артроскопии:
– I степень – локальный отек и размягчение хряща;
– II степень – поверхностное разволокнение, фрагментация и растрескивание хряща на участке диаметром не более 1,25 см;
– III степень – неполнослойная фибрилляция, фрагментация и растрескивание хряща диаметром более 1,25 см;
– IV степень – дефект хряща с обнажением субхондральной кости (слайды 1-4).
На сегодняшний день специалисты вполне обоснованно делают акцент именно на артроскопической классификации остеоартроза. На практике достаточно часто встречаются пациенты, предъявляющие жалобы на длительно существующую боль в суставе, в то время как рентгенографические изменения в суставе несущественны или вообще отсутствуют. В таких случаях своевременно установить диагноз помогает именно артроскопия. Вовсе не редкость, когда у пациента при 0 стадии остеоартроза по Kellgren и Lawrence диагностируют 2-3 степень остеоартроза по классификации Outerbridge.
В настоящее время установлено, что на скорость прогрессирования гонартроза влияет состояние менисков и внутрисуставных связок. У пациентов с разрывом менисков отмечается более быстрая деградация тибиального хряща.
Для характеристики степени изменения менисков, визуализируемых на МРТ, используют классификацию по D.W. Stoller:
0 степень – нормальный мениск (без изменений);
1 степень – появление в толще мениска очагового сигнала повышенной интенсивности, который не достигает поверхности мениска;
2 степень – появление в толще мениска линейного сигнала повышенной интенсивности, который не достигает поверхности мениска;
3 степень – появление сигнала повышенной интенсивности, который достигает поверхности мениска.
4 степень – комбинированное или множественное повреждение мениска.
Истинным разрывом мениска считают только изменения третьей степени.
Третью степень изменений также можно условно разделить на 3-а и 3-б. Степень 3-а характеризуется тем, что разрыв распространяется только до одного края суставной поверхности мениска, а для степени 3-б характерно распространение разрыва до обоих краев мениска.
В настоящее время более популярна классификация Whole Organ MRI Score (WORMS).
При проведении МРТ и артроскопии обнаруживаются изменения со стороны суставного хряща и менисков.
Современные методы исследования (клинические, рентгенологические, МРТ, биохимические, патоморфологические и др.) позволяют описать звенья патогенеза данного заболевания и предложить высокотехнологические методы хирургического и консервативного лечения.
E. Kon, G. Filardo, M. Marcacci, F.P. Luyten, M. Denti, R. Verdonk, L. Engebretsen, J. Espreguera-Mendes, N. van Dijk и др. рассматривают ранний гонартроз, исходя из концепции идиопатичности данного процесса.
С нашей точки зрения, подходы к диагностике, лечению, профилактике раннего гонартроза будут более селективными и, соответственно, более эффективными, если подойти к данной проблеме с концепцией причинности (при единой причине) или мультифакториальности при наличии нескольких факторов.
Нам известны три очевидные причины, приводящие к развитию раннего гонартроза: травма, воспалительные заболевания коленного сустава (артриты) и диспластическая патология.
На ранних стадиях гонартроза преобладают изменения мягкотканных элементов коленного сустава, носящие воспалительно-дистрофический характер. Эти изменения могут быть определены биохимически, патоморфологически, при помощи МРТ и (или) артроскопии. Рентгенологически на ранней (0-1) стадии изменения не могут быть диагностированы, поскольку изменения преобладают в нерентгеноконтрастных структурах (прежде всего, хряще, связках, менисках и др.). Первичные изменения носят воспалительно-дистрофический характер. Вовлечение субхондральной кости в патологический процесс при длительном воздействии причинного фактора является, по сути, вторичным процессом и маркером хронизации данной патологии. Таким образом, применяемые в клинической практике диагностические критерии остеоартроза должны быть направлены на выявление именно ранних изменений. В таком случае консервативное лечение будет гораздо эффективнее.
На практике терапию остеоартроза начинают на его более поздних стадиях, и лечение является преимущественно симптоматическим.
Диагностический алгоритм, основанный на селективном подходе к различным вариантам течения раннего гонартроза, в зависимости от причинного (этиологического) или патогенетического фактора позволит разработать более дифференцированный подход как к диагностике, так и к лечению. Воздействие на звенья патогенеза, а в идеале на причину заболевания с использованием малоинвазивных хирургических технологий с адекватным медикаментозным сопровождением несомненно позволит улучшить результаты лечения.
Список литературы находится в редакции.