26 квітня, 2016
Выбор нестероидных противовоспалительных препаратов: в центре внимания – баланс безопасности
Проблема боли и обезболивания является одной из ключевых в практике ортопедов-травматологов и хирургов. При этом один из важных аспектов этой проблемы – безопасность терапии, которая становится камнем преткновения на пути к эффективной аналгезии. Доктор медицинских наук, профессор кафедры госпитальной терапии № 1 и профпатологии ГУ «Днепропетровская медицинская академия МЗ Украины» Александр Викторович Курята посвятил свое выступление проблемам безопасности применения нестероидных противовоспалительных препаратов (НПВП) у пациентов с заболеваниями суставов, обратив внимание врачей на необходимость всесторонней оценки профиля побочных эффектов выбираемых лекарственных средств. Его доклад прозвучал на межрегиональном научно-практическом симпозиуме, проходившем в ноябре прошлого года в формате телемоста в рамках всеукраинской междисциплинарной медицинской образовательной программы «Врач XXI века. Практическое применение достижений в медицине».
Болевой синдром, обусловленный патологией опорно-двигательного аппарата, является одной из наиболее частых причин обращения за медицинской помощью. Помимо высокой распространенности особую актуальность и социальную значимость данной проблемы определяют существенное снижение качества жизни больных и полная или частичная потеря трудоспособности. Кроме того, установлено, что пациенты с остеоартрозом и другими дегенеративно-дистрофическими заболеваниями суставов более склонны к развитию атеросклероза, сердечно-сосудистой патологии, сахарного диабета, почечной недостаточности, вследствие чего имеют более низкую продолжительность жизни сравнительно с общей популяцией. Фактором риска является не столько сам остеоартроз, сколько обусловленное болевым синдромом существенное ограничение подвижности и снижение качества жизни пациента. Именно поэтому эффективное купирование боли считается первоочередной задачей лечения таких пациентов.
В современном алгоритме лечения механической боли НПВП стоят после парацетамола, что в первую очередь объясняется более высокой безопасностью последнего. Но следует признать, что данное утверждение является спорным. На самом деле безопасность парацетамола существенно зависит от дозы: при применении суточной дозы более 3 г/сут его ульцерогенность существенно возрастает (E. Rahme et al., 2008). Ингибиторы протонной помпы (ИПП), которые эффективны в профилактике гастроэнтерологических осложнений при использовании НПВП, в случае с парацетамолом не снижают этот риск.
Также следует отметить, что эффективность обезболивания парацетамолом зависит и от физической активности пациентов. Согласно результатам исследования, проведенного специалистами Международной организации по изучению остеоартроза (Osteoarthritis Research Society International, OARSI), парацетамол недостаточно снижает выраженность суставной боли в движении. То есть у лиц среднего возраста, предъявляющих высокие требования к своей физической активности, лучше использовать НПВП, а не парацетамол.
Несомненным преимуществом НПВП является их выраженное противовоспалительное действие. В метаанализе, проведенном J. Xingzhong и соавт. (2013), было показано, что в условиях выраженного болевого синдрома имеет место достоверное повышение уровня С-реактивного белка по сравнению с общей популяцией и пациентами с остеоартрозом, но без выраженной боли.
Известно, что токсические эффекты НПВП обусловлены угнетением активности ЦОГ-1 и нарушением синтеза простагландинов, прежде всего в слизистой желудочно-кишечного тракта (ЖКТ), что и приводит к повышенному риску развития гастро- и энтеропатий. Для профилактики гастропатий традиционные НПВП обычно принимают в комбинации с ИПП. Однако в данном случае не обеспечивается защита нижележащих отделов ЖКТ. Селективные ингибиторы ЦОГ-2, которые практически не влияют на активность ЦОГ-1, характеризуются меньшим риском желудочно-кишечных побочных эффектов и лучшей переносимостью.
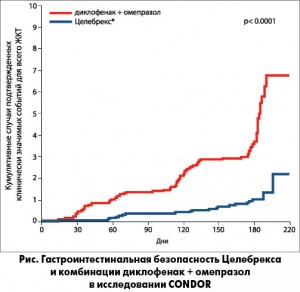
Высокую гастроинтестинальную безопасность продемонстрировал один из наиболее распространенных представителей селективных ингибиторов ЦОГ-2 – оригинальный целекоксиб (Целебрекс). В крупном рандомизированном клиническом исследовании CONDOR, проведенном в 196 центрах 32 стран мира, Целебрекс оказался более безопасным, чем комбинация диклофенака и омепразола, в отношении клинически значимых событий со стороны как верхнего, так и нижнего отделов ЖКТ. Частота достижения первичной конечной точки (клинически значимых гастроинтестинальных событий) составила 0,9% (20/2238) в группе Целебрекса и 3,8% (81/2246) – в группе диклофенак+омепразол. В этом же исследовании была отмечена достоверно меньшая распространенность клинически значимых печеночных побочных эффектов (превышение уровня гамма-глутамилтрансферазы в ≥3 раза выше нормы) в группе целекоксиба по сравнению с применением комбинации диклофенак+омепразол (1,2 и 3,8% соответственно).
После того как рофекоксиб и люмиракоксиб были отозваны с рынка в связи с высоким риском кардиоваскулярных осложнений, большое внимание уделяется вопросам кардиоваскулярной безопасности НПВП.
С точки зрения риска кардиоваскулярных осложнений наиболее безопасным считается напроксен. Результаты метаанализа по кардиоваскулярной безопасности НПВП, опубликованные S. Trelle и соавт. (2011), продемонстрировали нейтральность напроксена в отношении сердечнососудистых событий. В то же время хорошо известно, что напроксен является одним из наиболее ульцерогенных НПВП. Этими же авторами было показано, что прием эторикоксиба и диклофенака ассоциируется с наиболее высоким риском кардиоваскулярной смерти (ОР 4,07 и 3,98 соответственно), прежде всего, за счет повышения риска инсульта.
Когортное исследование, проведенное J. Lindhardsen и соавт. (2013) с участием больных ревматоидным артритом, показало увеличение риска неблагоприятных событий при использовании диклофенака в дозе свыше 100 мг, а также ибупрофена в высоких дозах, особенно в комбинации с аспирином.
В то же время риск развития инфаркта миокарда или внезапной сердечной смерти при применении целекоксиба, по данным D.J. Graham и соавт. (2005), был даже ниже (ОР 0,86), чем в группе контроля (ОР 1,0) и напроксена (ОР 1,18), и значительно ниже, чем на фоне диклофенака (ОР 1,96). M. Back и соавт. (2012) подтвердили, что в отличие от эторикоксиба целекоксиб не повышает риск кардиоваскулярных событий.
Принимая во внимание все имеющиеся результаты клинических и эпидемиологических исследований, Европейское агентство по лекарственным средствам (European Medicines Agency, EMEA) в 2006 г. опубликовало ограничительные документы по побочным эффектам НПВП. В частности, EMEA подчеркивает, что диклофенак, особенно в высоких дозах (150 мг/сут), может ассоциироваться с повышенным риском артериальных тромбозов (например, инфаркта миокарда и инсульта). Это относится и к ибупрофену в дозах 2400 мг/сут, а также более 800 мг/сут при комбинированном приеме с аспирином. Согласно исследованию LOGICA в Европе 65-70% пациентов с остеоартрозом получают аспирин, потому очень важно учитывать риск нежелательных взаимодействий НПВП с аспирином. Что касается целекоксиба, то его совместное применение с аспирином не приводит к повышению риска кардиоваскулярных событий. В рекомендациях Европейской мультидисциплинарной группы экспертов относительно приемлемого использования НПВП при ревматических заболеваниях 2011 г. целекоксиб указывается как один из наиболее безопасных препаратов с точки зрения гастроинтестинальных осложнений.
Соответствующее место данный препарат занимает и в Приказе МЗ Украины от 11.04.2014 № 263 «Об утверждении и внедрении медико-технологических документов по стандартизации медицинской помощи при ревматоидном артрите», имплементировавшем упомянутые выше европейские рекомендации. В частности, подчеркивается, что целекоксиб в комбинации с ИПП является препаратом выбора у пациентов высокого гастроинтестинального и сердечно-сосудистого риска.
Таким образом, соотношение польза-риск у целекоксиба отличается в лучшую сторону по сравнению с традиционными НПВП и другими селективными ингибиторами ЦОГ-2, а его общее преимущество в гастроинтестинальном отношении не нивелируется увеличением сердечно-сосудистых событий и летальности.
По результатам рассмотрения вопросов сердечно-сосудистой безопасности НПВП FDA (США) в 2005 г. были сделаны определенные заключения, ограничивающие применение данного класса препаратов у определенных категорий пациентов. Так, применение всех НПВП противопоказано у больных, недавно перенесших аортокоронарное шунтирование. Группами повышенного риска также являются пациенты с ишемической болезнью сердца (стенокардия или инфаркт миокарда в анамнезе) и цереброваскулярными заболеваниями (инсульт или транзиторные ишемические атаки в анамнезе). Все неселективные НПВП и ЦОГ-2 ингибиторы следует применять в наименьших эффективных дозах на протяжении как можно более короткого времени, учитывая задачи лечения у каждого конкретного пациента. Решение о назначении препарата принимает врач, базируясь на результатах оценки сердечно-сосудистого риска у конкретного пациента. В еще одном заключении FDA, опубликованном в ноябре 2015 г. и касающемся безопасности НПВП, вышеперечисленные рекомендации были дополнены ограничением высоких доз диклофенака, а также ибупрофена в комбинации с аспирином.
Согласно рекомендациям Украинской ревматологической ассоциации у больных остеоартрозом с невыраженным болевым синдромом НПВП следует назначать короткими курсами (5-7 дней) при наличии острой боли или воспалении. Категорически запрещается комбинированное применение нескольких НПВП: только один препарат, который в случае неэффективности может быть заменен на другой НПВП. При наличии факторов риска со стороны ЖКТ абсолютный приоритет отдается селективным ингибиторам ЦОГ-2.
Важно также отметить, что большинство НПВП, применяемых в лечении остеоартроза, ингибируют синтез гликозаминогликанов суставного хряща, однако это не относится к целекоксибу. Проникая в синовиальную оболочку, целекоксиб способствует снижению факторов тканевого воспаления, в частности металлопротеиназ, которые оказывают негативное влияние на хрящ. В ряде работ на экспериментальной модели остеоартрита целекоксиб оказывал модулирующее влияние на течение заболевания, однако эти данные требуют дальнейшего подтверждения в клинической практике.
Таким образом, вопрос коррекции боли при патологии опорно-двигательного аппарата очень актуален, но требует взвешенного подхода к решению с учетом не только эффективности, но и безопасности терапии. Выбор НПВП должен проводиться с учетом сопутствующих заболеваний и особенностей влияния лекарственных средств по крайней мере на ЖКТ и сердечно-сосудистую систему. Одним з препаратов, характеризующихся высокой гастроинтестинальной, кардиоваскулярной безопасностью, является целекоксиб (Целебрекс).
Подготовил Вячеслав Килимчук