5 листопада, 2016
Лабораторная диагностика заболеваний поджелудочной железы
Поджелудочная железа говорит нам об очень многом, но на непонятном языке.
F. Dietze, немецкий панкреатолог
О сложности диагностики заболеваний поджелудочной железы (ПЖ) свидетельствует в том числе огромное количество разработанных лабораторных тестов (около 200) и инструментальных методов. Ежегодно появляются все новые и новые способы диагностики заболеваний ПЖ, что говорит о неудовлетворенности практических врачей уже существующими методами. Наиболее информативные из них либо слишком дорогостоящие и/или сложные для выполнения, либо обременительны (в некоторых случаях даже опасны) для больного, а более простые в выполнении и доступные, как правило, предоставляют недостаточно сведений.
Классификация лабораторных тестов для диагностики заболеваний ПЖ
I. Выявление повреждения, цитолиза ацинарных клеток (диагноз панкреатита как такового):
- определение содержания (активности) панкреатических ферментов в крови/моче.
II. Оценка степени тяжести, прогноза панкреатита (развития панкреонекроза, его инфицирования, вероятности осложнений и летального исхода):
- маркеры активности воспаления.
III. Тесты для определения этиологии панкреатита.
IV. Функциональные тесты:
1. Внешнесекреторная функция ПЖ:
- определение содержания (активности) панкреатических ферментов или продуктов гидролиза субстратов в соке ПЖ, дуоденальном содержимом, кале, моче, выдыхаемом воздухе.
2. Эндокринная функция ПЖ:
- определение уровня глюкозы, гормонов, панкреатического полипептида в крови.
V. Исследование специфических белков – онкомаркеров.
VI. Гистологическое, цитологическое исследования.
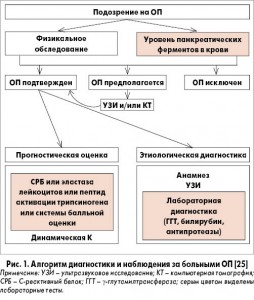
Анализ диагностической ценности различных лабораторных тестов начнем с разбора первой группы методов, предназначенных для выявления повреждения ацинарных клеток. Так как их цитолиз наиболее ярко выражен при остром панкреатите (ОП), обратимся к алгоритму его диагностики (рис. 1).
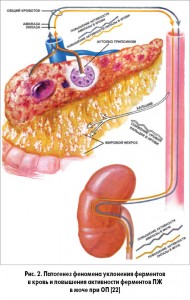
При постановке диагноза ОП наличие повреждения ацинарных клеток следует подтвердить с помощью выявления т. н. феномена уклонения ферментов в кровь, патогенез которого представлен на рисунке 2.
С этой целью исследуют активность различных ферментов. Наиболее распространенным диагностическим тестом является оценка уровня α-амилазы в крови/моче. Он технически прост и доступен для обычных лабораторий, однако чувствительность метода при хроническом панкреатите (ХП) низкая – не более 30%. Это связано прежде всего с кратковременностью гиперамилаземии и амилазурии при атаке ХП. При тяжелом, прогрессирующем течении ОП или обострении ХП активность амилазы может «истощаться» до нормальных или субнормальных величин. Кроме того, при ХП исходно имеется фиброз ПЖ различной степени выраженности, соответственно, концентрация панкреатических ферментов, в том числе амилазы, возрастает при атаке от исходно сниженного уровня, в результате не превышая общепринятой нормы. О неспецифичности показателя амилазы следует помнить хотя бы потому, что общая амилаза крови состоит из двух компонентов – панкреатической и слюнной изоамилаз (рис. 3). Определение панкреатической амилазы в крови является несравнимо более информативным тестом при панкреатитах. Образно говоря, «панкреатонеспецифичность» общей амилазы подтверждается увеличением ее концентрации при различных заболеваниях: от перфорации язвы до внематочной беременности. Для повышения информативности показателей амилазы крови/мочи используют различные приемы: определяют клиренс амилаза/креатинин, дебиты уроамилазы, коэффициенты индукции панкреозимина.
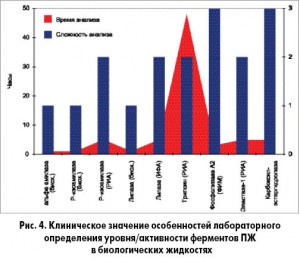
Большое значение в диагностике заболеваний ПЖ придают оценке активности трипсина в крови, т. к. этот фермент является панкреатоспецифичным. В то же время биохимические методы определения трипсина, основанные на расщеплении различных субстратов, недостоверны, поскольку отражают не активность трипсина, а суммарную активность протеолитических ферментов серинового типа. Значительно более информативен при оценке концентрации трипсина в крови радиоиммунный анализ, который, в отличие от многих других тестов, чувствителен и при гипо-, и при гиперферментных панкреатитах. Однако высокая стоимость соответствующих наборов, сложность и длительность проведения исследования, необходимость в специальном оборудовании делают его практическое использование весьма затруднительным (рис. 4). Возможно определение содержания продуктов расщепления фибрина, растворимых фибринмономерных комплексов в крови (повышение их показателей указывает на предшествующий выход панкреатических протеаз в кровь). Более чувствительным в диагностике панкреатитов считают оценку уровня пептида активации трипсиногена в крови и моче [12].
Данные о диагностической ценности определения активности сывороточной липазы при панкреатитах также достаточно противоречивы. Ряд авторов считают липазу высокоинформативным показателем, чувствительность которого в отношении гиперферментных панкреатитов достигает почти 100%. По нашим данным, напротив, технические трудности определения липазы неоправданны, что связано с ее неспецифичностью, инертностью при панкреатитах. Например, показатель сывороточной липазы увеличивается не только при панкреатите, но и при раке ПЖ, холецистите, остром гепатите, циррозе печени, перитоните, перфорации, завороте, инфаркте кишечника, шоке, травме головы и живота, применении опиатов, гепарина, почечной недостаточности.
Не менее важное значение в диагностике панкреатитов имеет определение концентрации в крови и моче фосфолипазы А2. Она играет важную роль в патогенезе гиперферментных панкреатитов. Фосфолипаза А2 проявляет тропность к липидам клеточных мембран и вызывает их повреждение, поэтому повышение ее содержания в крови считают основным маркером деструктивных процессов в ПЖ.
В диагностике панкреатитов осуществляют изучение активности в крови и других ферментов ПЖ – холестеролэстеразы, эластазы-1, карбоксипептидаз А и В.
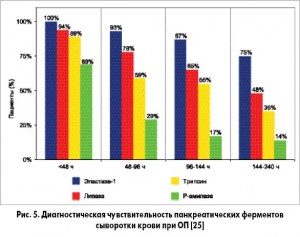
При ОП чувствительность оценки различных панкреатических ферментов в крови зависит от времени, прошедшего от начала заболевания. Так, в первые 48 ч наиболее чувствительным признано определение сывороточной эластазы-1 (100%), несколько ниже – липазы (94%), трипсина (89%), панкреатической амилазы (69%). В последующие двое суток показатели составляют 93; 78; 59 и 29% соответственно; в период от 96 до 144 ч от начала ОП – 87; 65; 55 и 17%, от 144 до 240 ч – 75; 48; 35 и 14% соответственно (рис. 5).