29 лютого, 2016
Перипетії діагностики бартонельозу
Бартонельоз – група інфекційних хвороб людини та тварин, спричинених факультативними внутрішньоклітинними бактеріями, які передаються трансмісивним і контактним шляхами, характеризуються розвитком гострих і хронічних форм із поліморфізмом симптомів і можливістю поліорганного ураження. Однією з клінічних форм бартонельозу є хвороба котячих подряпин (ХКП, доброякісний лімфоретикульоз), спричинена окремими видами бартонел – B. henselae або рідше B. clarridgeiae [1-3].
Достовірних відомостей про рівень захворюваності на бартонельоз у популяції немає. Очікувана частота – 10 випадків на 100 тис. населення, зокрема у Бельгії це 1000 випадків на рік [4]. За даними науковців Європи і США, співвідношення між рівнями захворюваності на ХКП та інші варіанти системного бартонельозу становить приблизно 6:1 [4, 5]. Захворювання, спричинені B. henselae і B. quintana, реєструються переважно у вигляді спорадичних випадків, найчастіше зустрічаються серед дітей та підлітків, нерідко мають малосимптомну клінічну картину, що суттєво ускладнює діагностику. Хвора людина не становить загрози для оточуючих.
Бартонельоз широко розповсюджений у певних популяціях тварин. Внутрішньоеритроцитарне паразитування дає змогу бактеріям уникати дії імунної системи організму-хазяїна, що і зумовлює хронізацію інфекційного процесу. Тривала бактеріємія, а також кровоссальні переносники (кліщі, блохи та воші) сприяють збільшенню частоти передачі інфекції. Людина здебільшого є допоміжним хазяїном, який заражається під час контакту з основним джерелом збудника.
Інфікування B. henselae і B. clarridgeiae відбувається переважно під час контакту з природним резервуаром – кішками. Передача збудника між цими тваринами здійснюється трансмісивним шляхом через бліх (Ctenocephalides felis) і часто супроводжується розвитком асимптомного захворювання і тривалою (протягом кількох місяців) бактеріємією. Експериментальним шляхом було встановлено, що за відсутності бліх інфікування здорових кішок не відбувається. B. henselae виявляється в кишечнику бліх протягом 9 днів після інфікування, що свідчить про його реплікацію та персистенцію в їх організмі. Протягом життєвого циклу блохи харчуються багато разів і нерозбірливі щодо вибору годувальника: вони по черзі присмоктуються до кішок або гризунів, що створює умови для легкого зараження бартонелами. Найвірогідніше інфекція в людини виникає в результаті травматичної інокуляції випорожнень бліх.
Також резервуаром можуть бути інфіковані собаки. У них бартонельоз маніфестує у вигляді поліартриту, шкірного васкуліту, ендокардиту, міокардиту, носової кровотечі, пеліоз-гепатиту тощо. Крім того, існує потенціал для трансмісивної передачі збудника людині при укусах бліх. Певну роль в інфікуванні відіграють кліщі Ixodes persulcatus, Dermacentor reticulatus та мухи Lipoptena cervi, в яких була ізольована ДНК збудника. Генералізована інфекція, зумовлена B. henselae, яка була діагностована після пересадки печінки, також передбачає можливість інших шляхів передачі збудника [4].
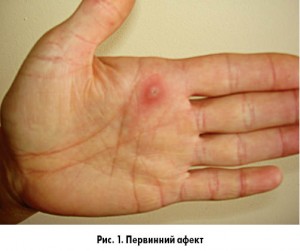
У тих випадках, коли ХКП розвивається в імунокомпетентних пацієнтів, дисемінації збудника не спостерігається, як правило, процес обмежується локальними або регіональними ураженнями. Збудник проникає в організм через шкіру, зрідка – через слизові оболонки. У місці проникнення збудника відбувається розмноження бартонел і формується первинний афект (виникає місцева запальна реакція, зазвичай слабка). Лімфогенним шляхом збудник при ХКП досягає найближчих лімфатичних вузлів (одного або кількох), де відбувається його розмноження та накопичення, внаслідок чого розвивається гранулематозний лімфаденіт. Наслідками запалення в регіонарних лімфатичних вузлах є розсмоктування, нагноєння або склерозування. Бактеріємія при ХКП в імунокомпетентних пацієнтів реєструється вкрай рідко. У разі імунодефіциту можливий розвиток гематогенної дисемінації, у цьому випадку до патологічного процесу залучаються інші групи лімфатичних вузлів (поліаденопатія), паренхіматозні органи, інколи центральна нервова система, серце та легені. Таким чином, ХКП може перебігати у вигляді як типового, так і атипового варіанта незалежно від імунного статусу пацієнта [2-7].
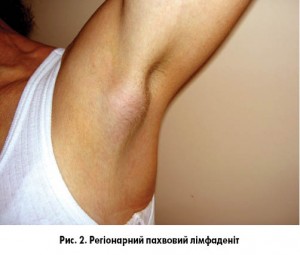
Інкубаційний період триває від 3 до 60 днів (частіше 2-3 тиж). Початковий прояв – виникнення невеликої виразки або пустули на місці подряпини (укусу). Через 15-30 днів після зараження розвивається регіонарний лімфаденіт – найбільш характерна ознака хвороби. При цьому у більшості випадків відмічається збільшення пахвових, ліктьових, шийних і рідше інших груп лімфатичних вузлів. Їх розміри досягають 3-5 см у діаметрі, вони болючі при пальпації, не спаяні з прилеглими тканинами. У 50% випадків діагностується гнійне запалення лімфатичних вузлів. Тривалість лімфаденіту може сягати кількох місяців. Одночасно з лімфаденітом можуть з’являтися симптоми загальної інтоксикації та гарячка.
Клінічний випадок
Хвора Н. С., 48 років, не працює. Звернулася по медичну допомогу 11.12.2015 р. зі скаргами на гнійну рану на лівій долоні, а також різко болюче утворення в лівій пахвовій ділянці.
Анамнез хвороби. Вважає себе хворою протягом 4 діб, коли помітила прогресуюче збільшення лімфатичного вузла у лівій пахвовій ділянці, що супроводжувалося значною болючістю. У зв’язку з цим звернулася до мамолога – фахівець діагностувала двобічну мастопатію, однак заперечила зв’язок зазначеного захворювання зі швидко прогресуючим лівобічним лімфаденітом.
Під час опитування виявилося, що близько 10 днів тому пацієнтка купала домашню кішку, яка, намагаючись вирватися, глибоко пошкодила кігтем ліву долоню жінки. Рана почала нагноюватися, однак особливих незручностей не завдавала. Через тиждень після пошкодження почали турбувати болючість і збільшення пахвового лімфатичного вузла зліва.
Об’єктивно: загальний стан хворої не порушений, ознак інтоксикації немає. На лівій долоні – округла нагноєна рана до 2 см у діаметрі з помітним проколом шкіри в центрі (рис. 1), у лівій пахвовій ділянці візуалізується різко збільшений і болючий лімфатичний вузол розміром з куряче яйце (рис. 2).
Серце і легені без патологічних змін, печінка і селезінка не збільшені.
Лабораторні методи: загальний аналіз крові та сечі без особливостей.
Ураховуючи відомості про пошкодження шкіри, завдане кігтем кішки; наявність первинного афекту; розвиток регіонарного лімфаденіту, що виник після появи первинного афекту; характер змін лімфатичного вузла (одиничний, значно збільшений і болючий); задовільний загальний стан хворої та, як засвідчила подальша динаміка, сприятливий перебіг, було встановлено такий діагноз: «Бартонельоз, типова ХКП, лівобічний пахвовий лімфаденіт».
Лікування: азитроміцин 0,5 г в 1-й день, 0,25 г у наступні 10 днів перорально, з аналгетичною та протизапальною метою у перші дні пацієнтка отримувала ібупрофен 400 мг 3 р/добу парентерально.
У 5-20% пацієнтів відзначається атиповий перебіг захворювання. Основними атиповими проявами ХКП є окулогландулярний (2-6%) та неврологічний (2%) варіанти; рідше виникають системні порушення [2].
Ще однією інфекцією із групи бактеріальних зоонозів є хвороба Лайма (кліщовий бореліоз). Це природно-осередкова інфекційна хвороба, зумовлена B. burgdorferi, що передається кліщами і характеризується переважним ураженням шкіри у вигляді мігруючої еритеми, а також нервової системи, опорно-рухового апарату і серця.
Кліщовий бореліоз є найпоширенішою трансмісивною інфекційною хворобою у країнах північної півкулі та досить серйозною медичною проблемою (для нього типові полісистемні ураження, схильність до хронізації, що у деяких випадках призводять до тривалої втрати працездатності та інвалідності). З 90-х років ХХ ст. рівні захворюваності на хворобу Лайма як у світі, так і в Україні стабільно зростають [8].
У межах комплексу B. burgdorferi розрізняють щонайменше 11 видів, достовірно доведена патогенність для людини трьох із них: B. burgdorferi sensu stricto (класичний геновид, найбільш розповсюджений у Північній Америці), B. afzelii та B. garinii, поширені в Європі. Джерелом збудника є більше 200 видів диких хребетних тварин (із них близько 130 – дрібні ссавці) і 100 видів птахів, які є годувальниками кліщів та основним резервуаром збудника в природі.
Найчастіше хвороба передається через присмоктування іксодових кліщів, які забезпечують циркуляцію збудника в природних осередках. Можливе інфікування у разі вживання термічно необробленого молока хворої тварини (переважно козиного). Існує трансоваріальна (через яйця) та трансфазна (через личинки і німфи) передача збудника.
Показником ступеня епідемічного неблагополуччя окремих територій є рівень інфікування кліщів бореліями. У різних регіонах України він коливається у межах 3-25%. Найчастіше збудником хвороби у людини є дорослий кліщ (імаго), рідше – німфи і личинки.
Актуальність хвороби Лайма постійно зростає у зв’язку з виявленням раніше невідомих осередків, поширенням птахами інфікованих кліщів на нові території, розширенням ареалу та ростом чисельності кліщів унаслідок несприятливих екологічних змін [8-11].
Далі буде.