8 лютого, 2022
Практичні аспекти ведення пацієнтів із зайвою вагою: 5 кроків у менеджменті ожиріння
Сучасні світові тенденції показують, що проблема зайвої ваги й ожиріння з кожним роком стає все актуальнішою. Так, за останні півстоліття кількість людей з ожирінням на планеті зросла більш ніж утричі.  За даними Всесвітньої організації охорони здоров’я (ВООЗ), станом на 2016 рік понад 1,9 млрд дорослих старше 18 років мали надмірну вагу, із них понад 650 млн – ожиріння (ВООЗ, 2021).
За даними Всесвітньої організації охорони здоров’я (ВООЗ), станом на 2016 рік понад 1,9 млрд дорослих старше 18 років мали надмірну вагу, із них понад 650 млн – ожиріння (ВООЗ, 2021).
Не дивно, що тема ожиріння та зайвої ваги обговорюється на багатьох вітчизняних і міжнародних заходах, спрямованих на безперервний професійний розвиток лікарів. Не став винятком і науково-освітній проєкт «Школа ендокринолога», у рамках якого був проведений майстер-клас «5 кроків у менеджменті ожиріння». Спікерами заходу стали провідні українські ендокринологи – старший науковий співробітник, керівник відділу діабетології ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України», доктор медичних наук Любов Костянтинівна Соколова і завідувач кафедри ендокринології Львівського національного медичного університету ім. Данила Галицького, доктор медичних наук, професор Аліна Мечиславівна Урбанович. Майстер-клас відбувався в інтерактивному форматі і супроводжувався жвавим діалогом доповідачів з аудиторією.
Незважаючи на те що більшість людей розуміють масштабність проблеми і негативні наслідки впливу на здоров’я зайвої ваги, мало хто досягає успіху в корекції цього стану. Це пов’язано з кількома факторами, які залежать не лише від пацієнта з ожирінням, а й від лікарів. Отже, розглянемо їх нижче.
1. Відсутність мотивації схуднути. Проблема мотивації відіграє важливу роль у менеджменті ожиріння, адже людина не вноситиме корективи у звичний ритм життя, поки не зрозуміє, яка в цьому користь. Згідно з даними дослідження ACTION IO, лікарі вважають, що 68% їхніх пацієнтів з ожирінням не мають мотивації щодо зменшення своєї ваги. Тому вони навіть не обговорюють цю проблему з хворим, вирішивши, що його все влаштовує. Насправді лише 20% осіб з ожирінням недостатньо мотивовані працювати над нормалізацією маси тіла (Caterson I.D., 2019).
2. Відсутність віри в те, що схуднення можливе. Встановлено, що від моменту першої спроби схуднути до обговорення проблеми ваги з лікарем у середньому проходить 6 років (Caterson I.D., 2019). За цей час людина зазвичай випробовує декілька, часто екстремальних, методик схуднення (голодування, монодієти), які або не приносять ефекту, або забезпечують втрату кількох кілограмів, які з надлишком повертаються після відновлення звичного режиму активності й харчування. У результаті 15% осіб вважають, що не здатні схуднути. Щодо лікарів, то 46% із них не вірять, що пацієнт зможе знизити вагу.
3. Відсутність розуміння негативних наслідків ожиріння. 10% осіб з ожирінням вважають себе здоровими. Вони просто не обізнані в тому, що ожиріння – це не просто естетична проблема, а предиктор виникнення артеріальної гіпертензії (АГ), цукрового діабету (ЦД) і серцево-судинних ускладнень. Сумно, але 39% медичних працівників також вважають, що зайва вага не є медичною проблемою (Caterson I.D., 2019).
У результаті виникає ситуація перекладання відповідальності один на одного: 68% пацієнтів чекають, поки лікар сам почне розмову про ожиріння, а 71% лікарів упевнені, що пацієнта не цікавлять питання схуднення (Caterson I.D., 2019). Для того щоб розірвати це замкнене коло, лікар має першим почати говорити про проблему.
Безумовно, це непросте завдання, оскільки надмірна вага – болюча і водночас делікатна тема. Проте 5 послідовних кроків допоможуть розпочати і продовжити розмову про ожиріння, розробити план дій і активно рухатися на шляху до досягнення успіху в зниженні та контролі ваги, покращенні стану здоров’я та якості життя пацієнтів.
Крок 1. Ініціація обговорення проблеми ожиріння з пацієнтом
На початку бесіди важливо запитати дозволу, оскільки ця тема доволі чутлива для багатьох пацієнтів. Якщо пацієнт відмовляється розмовляти про свою вагу, не наполягайте, а скажіть, що зможете обговорити це питання в майбутньому, якщо він передумає. Отримавши дозвіл обговорювати вагу, важливо надалі використовувати позитивні, мотиваційні й орієнтовані на пацієнта формулювання (Wadden T., Didie E., 2003).
Приклади корисних запитань для підвищення мотивації пацієнта до змін (Schutz D. et al., 2019):
- Чи можна поговорити про вашу вагу?
- Як ви зараз ставитеся до своєї ваги?
- Наскільки для вас зараз важливо змiнити свою поведінку?
- Наскільки ви впевнені, що зможете змінити свій спосіб життя?
- Чи відбуваються зараз у вашому житті якісь стресові події, які можуть стати на заваді?
- Якби ви вирішили змінити свій спосіб життя, що саме ви б змiнили? Які дві-три переваги ви могли б отримати від цього?
- Якщо ви вирiшите внести цю змiну, як би ви це зробили?
- Як наша дискусія допомогла вам рухатися вперед?
- Якими ви бачите подальші дії?
- Що для вас означає «здорове харчування»?
- Чи вiдчуваєте ви голод і ситiсть?
- Чи їсте ви, коли вам нудно, у стресі або сумуєте?
- Який час дня (або вечора) ви вважаєте найкращим для занять фiзичними вправами?
- Що для вас означає фізична активнiсть?
- Яка фізична активність вам подобається зараз чи подобалася раніше?
- Які розумні цілі ви можете поставити щодо своєї ваги?
- 3 яких змін ви б хотіли почати?
- Яку допомогу ви хотіли б отримати для досягнення ваших цілей?
Треба визнати, що 7% популяції з ожирінням не висловлюють бажання щось у собі змінювати і змінюватися (Caterson I.D. et al., 2019), і, безумовно, лікар не має їх примушувати. Якщо пацієнт відмовляється розмовляти про свою вагу, потрібно сказати, що ви завжди готові обговорити це питання в майбутньому, якщо він передумає. Якщо ж особа зацікавлена в зменшенні ваги, треба перейти до наступного етапу.
Крок 2. Діагностика
Діагностика ожиріння починається з оцінки індексу маси тіла (ІМТ) пацієнта. Формула для її визначення добре відома:
ІМТ (кг/м2) = вага (кг)/ ріст (м)2
Відповідно, необхідно виміряти зріст і вагу особи. Якщо з першим показником проблем не виникає, то під час оцінки другого необхідно дотримуватися кількох правил, які зроблять процедуру максимально комфортною для пацієнта (NHLBI, 2003; WHO, 2020):
- переконайтеся, що ваги розміщені в місці, яке забезпечує приватність;
- переконайтеся, що шкала ваг розрахована більш як на 200 кг;
- утримуйтеся від оголошення ваги пацієнта в неприватній обстановці.
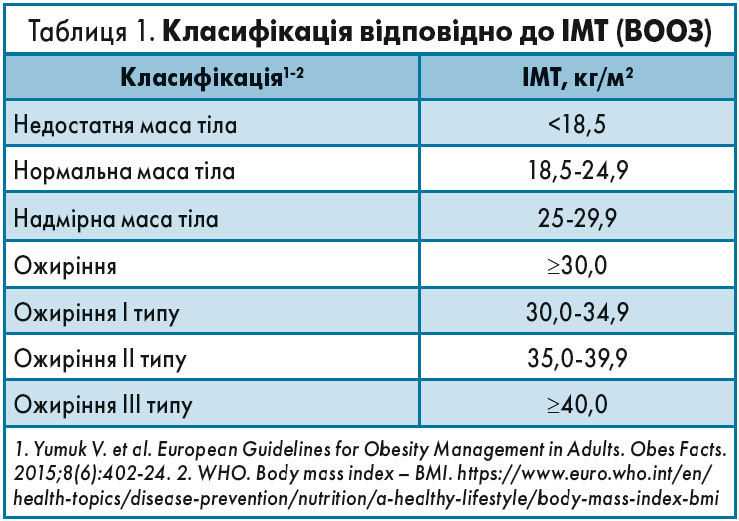
На основі показників ІМТ ВООЗ пропонує класифікацію, наведену в таблиці 1, яка призначена для визначення стратегій і ухвалення рішень на рівні населення і в ході клінічних досліджень.
Окружність талії (ОТ) – ще один важливий показник для оцінки ризиків для здоров’я. Він дає можливість оцінити кількість вісцерального жиру і є корисним предиктором метаболічних і серцево-судинних захворювань, пов’язаних із розподілом жиру в організмі (Schutz D. et al., 2019). У нормі ОТ має бути <80 см для жінок і <94 см у чоловіків. ОТ >88 см у жінок і >102 см у чоловіків треба розглядати як граничні значення, які вказують на підвищений кардіометаболічний ризик.
Лабораторна діагностика є важливою частиною оцінки стану пацієнта на початковому етапі та повинна ґрунтуватися на клінічній оцінці.
Лабораторна діагностика доповнює збір анамнезу та клінічне обстеження. Додатковими лабораторними дослідженнями, які можуть бути корисними в пацієнтів з ожирінням, є визначення:
- Рівня глюкози крові натще.
- Лiпiдного профілю (рівні загального холестерину (ХС), ХС ліпопротеїнів високої щільності, ХС ліпопротеїнів низької щільності (ЛПНЩ), тригліцеридів).
- Функцiї печінки (рівні аланінамінотрансферази, аспартатамінотрансферази, гамма-глутамiлтрансферази). Якщо підвищені рівні печінкових ферментів, УЗД, біопсія печінки.
- Функції нирок (рівень креатиніну).
- Функції щитоподібної залози (рівень тиреотропного гормону).
- Наявності ендокринних порушень (синдром Кушинга, захворювання гіпоталамуса) за наявності клінічних показань.
- Наявності апное сну за показаннями.
- Індексу запалення (рівні високочутливого С-реактивного протеїну, феритину).
- Рівня сечової кислоти в крові в разі подагри.
- Функції серцево-судинної системи (ергометрія, ехокардіографія) за показаннями.
Метою антропометричної, клінічної та лабораторної оцінки хворого з ожирінням є виявлення ускладнень, пов’язаних з ожирінням, і визначення ступеня їх тяжкості.
Крок 3. Обговорення
Після комплексної діагностики достатньо часу необхідно приділити обговоренню отриманих результатів і встановленню майбутніх цілей. Потрібно пояснити пацієнтові, що ожиріння не є його провиною. Важливо допомогти йому зрозуміти, що на масу тіла впливає багато різних факторів, у тому числі генетика, чинники довкілля і гормони, і саме тому схуднення й утримання зменшеної ваги може стати викликом для кожного, в кого є така проблема (Wright S.M. et al., 2012; NIH, 2020).
Під час розмови про зниження та утримання ваги треба детально вивчити й обговорити анамнез зміни ваги пацієнта, щоб зрозуміти можливі причини її набору, проаналізувати вже зроблені до цього спроби схуднення й мати можливість обговорити будь-які проблеми, з якими пацієнт стикався.
Після того як ви зрозумієте поточну ситуацію з вагою і попередній досвід пацієнта, можна переходити до спільного обговорення і постановки цілей. Для початку з’ясуйте цілі вашого пацієнта. Мотивація щодо зменшення ваги різна в кожної людини: хтось просто переймається своїм зовнішнім виглядом, хтось хоче вести активне життя, займатися улюбленою справою і проводити час з дітьми, а для інших ожиріння – це медична проблема, яка не дає можливості завагітніти або створити сім’ю.
Потрібно враховувати як короткострокові, так і довгострокові цілі. Разом зі своїм пацієнтом з’ясуйте, яким чином він зможе їх досягти. Кроки мають бути вимірюваними і згодом ставати базою один для одного. Зрештою встановіть реалістичні дати, до яких пацієнт прагнутиме досягти як короткострокових, так і довгострокових цілей, і, що важливо, налаштуйте його на те, що боротьба з ожирінням – процес довготривалий.
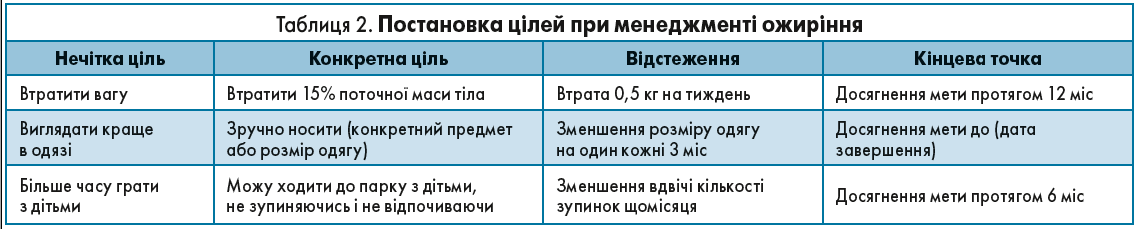
Приклади постановки цілей відображені в таблиці 2.
Крок 4. Лікування
Ожиріння – хронічне рецидивне прогресувальне захворювання, при якому лікування має бути спрямоване як власне на ожиріння, щоб поліпшити загальний стан здоров’я та якість життя пацієнта, так і на корекцію ускладнень, пов’язаних із надлишковою вагою.
Ожиріння можна ефективно лікувати за допомогою різноманітних доступних підходів залежно від індивідуальних особливостей пацієнта і тяжкості захворювання. Зміна способу життя має бути першочерговим способом втручання для всіх осіб з ІМТ ≥25 кг/м2.
• план харчування;
• фізична активність;
• модифікація поведінки.
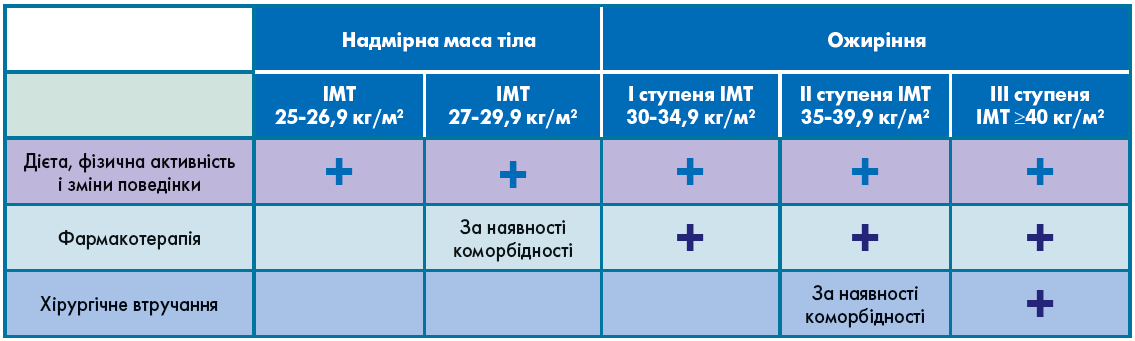
Однак цих втручань не завжди достатньо для зниження та утримання втрати ваги, і тоді виникає потреба в медикаментозній корекції ожиріння. Поетапний підхід до лікування осіб із надмірною масою тіла та ожирінням відображений на рисунку 1.
Рис. 1. Поетапний підхід до лікування осіб із надмірною масою тіла та ожирінням
Таким чином, за наявності в пацієнтів ожиріння (ІМТ >30 кг/м2) або надмірної ваги (ІМТ >25 кг/м2), коморбідних станів (предіабет, ЦД, АГ, синдром полікістозних яєчників, депресія, нездоланна тяга до їжі) можна розпочинати застосування медикаментозної терапії на додаток до змін способу життя. При цьому необхідно пояснити пацієнтові, що в нього є супутні захворювання, які прогресуватимуть зі збільшенням ваги, тому ви вирішили призначити засіб, який допоможе знизити вагу і контролювати масу тіла.
На сьогодні єдиним доступним в Україні засобом із надійною доказовою базою щодо терапії ожиріння є ліраглутид у дозі 3 мг/добу (Саксенда®). Клінічна ефективність і безпека препарату Саксенда® доведені в клінічних дослідженнях програми SCALE за участю 5358 осіб (Pi-Sunyer X. et al., 2015; Wadden T.A. et al., 2013; Davies M.J., 2015; Blackman A. et al. 2016). Було доведено, що Саксенда® дає можливість знизити вагу та утримувати результат у різних популяціях пацієнтів з ожирінням.
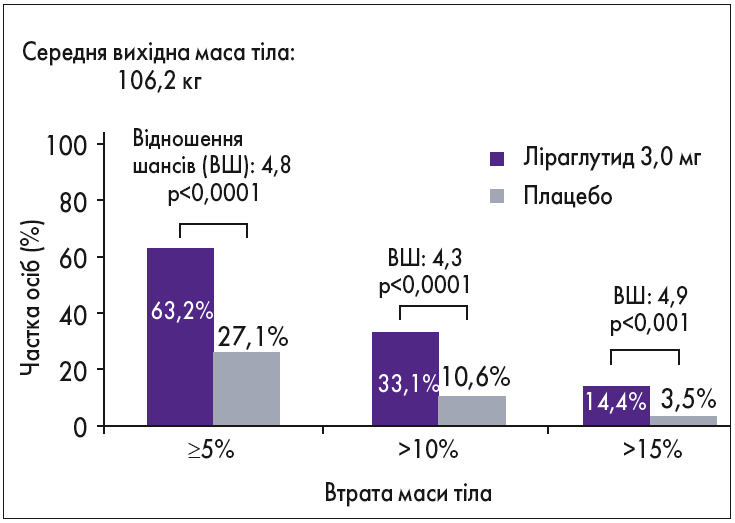
Встановлено, що застосування підшкірних ін’єкцій ліраглутиду (3 мг/добу) протягом року в осіб з ожирінням і предіабетом сприяло достовірному зниженню маси тіла в середньому на 9,2%. У кожного 3-го пацієнта, який застосовував препарат Саксенда®, маса тіла знизилася на ≥10%, що відображено на рисунку 2 (Pi-Sunyer X. et al., 2015).
Рис. 2. Частка осіб, які втратили ≥5%, >10%, >15% вихідної маси тіла при застосуванні підшкірних ін’єкцій ліраглутиду в дозі 3,0 мг/добу або плацебо до 56-го тиж (дослідження SCALE Obesity and Prediabetes, Pi-Sunyer X. et al., 2015)
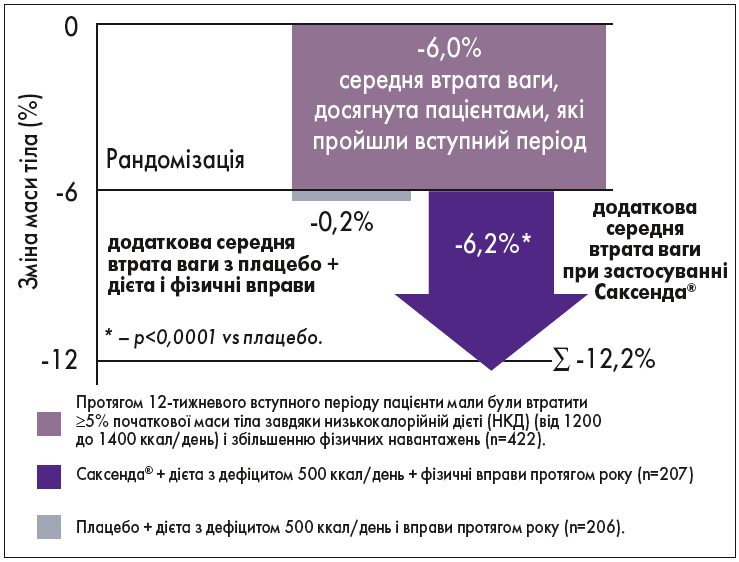
Крім того, Саксенда® 3,0 мг/добу сприяє додатковій втраті ваги й утриманню результату зниження маси тіла, досягнутому при застосуванні дієти і фізичних вправ. У дослідженні SCALE Maintenance було показано, що 81% осіб з ожирінням, рандомізованих у групу застосування препарату Саксенда® + дієта і фізичні вправи, зберегли втрату ваги ≥5% проти 49% учасників групи плацебо + дієта і фізичні вправи. Сумарна середня втрата ваги при застосуванні препарату становила12,2%, що відображено на рисунку 3.
Рис. 3. Зміна маси тіла від початку вступного періоду до кінця 56-го тиж дослідження (дослідження SCALE Maintenancе, Wadden T.A. et al., 2013)
Загалом застосування підшкірно препарату Саксенда® в дозі 3 мг 1 раз на добу призводило до зменшення ОТ в середньому на 8,2 см. Зниження маси тіла відбувалося завдяки переважній втраті вісцерального жиру порівняно з підшкірним. Застосування препарату Саксенда® сприяло достовірному зниженню маси тіла та супроводжувалося низкою додаткових переваг:
- зниженням ризику розвитку ЦД 2 типу на ~80%;
- зниженням артеріального тиску;
- покращенням показників ліпідного профілю;
- покращенням якості життя, пов’язаної зі здоров’ям.
Завдяки ефективності та профілю безпеки, доведеним у міжнародних клінічних дослідженнях за участю тисяч осіб з ожирінням і надмірною вагою ліраглутид увійшов до низки міжнародних ендокринологічних рекомендацій із лікування ожиріння.
Для покращення переносимості терапії необхідно дотримуватися таких рекомендацій:
- Повiльно збільшувати дозу щотижня на 0,6 мг до досягнення добової дози 3,0 мг.
- Якщо пацієнт погано переносить підвищення дози, можна тимчасово повернутися до попередньої дози, яка добре переносилась, і знову спробувати підвищити дозу через кілька днів або через тиждень, залежно від тяжкості проявів небажаних симптомів; або відкласти збільшення дози на тиждень.
- Можна змінити час уведення препарату, наприклад увечері перед сном, залежно від вiдповiдi пацієнта на лікування.
- Порадити пацієнтам пристосувати харчові звички для запобігання побічним ефектам, зокрема їсти часто малими порціями, добре пережовувати їжу, обмежувати об’єм напоїв під час прийому їжі, уникати страв із різким запахом і жирних продуктів.
- Нагадати пацієнту, що більшість побічних ефектів iз боку травної системи зазвичай мають тимчасовий і легкий або помірний характер і не призводять до припинення лікування.
- Рекомендувати пацієнтам збільшити споживання води.
- У тяжчих випадках нудоти і блювання можна розглянути доцільність призначення антиеметикiв (метоклопраміду і ондaнceтрону).
Крок 5. Контроль динаміки
Дані свідчать про те, що часті консультації щодо обговорення утримання ваги на нормальному рівні допомагають пацієнтам у боротьбі з ожирінням. Саме тому контроль динаміки не менш важливий, ніж усі попередні етапи менеджменту ожиріння.
У разі призначення фармакотерапії її ефективність оцінюється через 3 міс застосування повної терапевтичної дози препарату (наприклад, ліраглутиду 3,0 мг на добу). За умови досягнення клінічного ефекту зниження ваги (на 5% від початкової маси тіла) фармакотерапію варто продовжувати.
Протягом перших 6 міс лікування бажано зустрічатися з пацієнтом не рідше 1 разу на місяць, для того щоб оцінювати досягнутий результат, обговорювати проблеми, з якими зіштовхнувся хворий, і шукати варіанти їх вирішення. Під час прийому необхідно зосередитися на трьох основних сферах.
1. Оцінка прогресу в зниженні та утриманні ваги
Розрахуйте ІМТ пацієнта і виміряйте в нього ОТ. Оцініть прогрес, визнаючи досягнення й корегуючи цілі, якщо необхідно. Дайте зрозуміти пацієнту, що зважування – не єдина причина для візиту: визнайте інші його досягнення окрім схуднення (наприклад, він став більше ходити пішки або харчуватися здоровою їжею).
2. Зміна підходу до лікування
Важливо змінити або посилити лікування, якщо необхідно, щоб запобігти поверненню ваги. Враховуйте анамнез ваги кожного пацієнта і його поточний стан, щоб визначити план подальшого лікування. Окрім менеджменту ожиріння потрібно контролювати і коморбідні стани пацієнта і, за потреби, вносити корективи в терапію АГ, дисліпідемії та інших супутніх захворювань
3. Призначення нової зустрічі
Варто нагадувати пацієнту, що ви чекаєте його на прийом через місяць, – це покаже вашу зацікавленість у досягненні результату і підвищить мотивацію хворого.
Таким чином, ожиріння – це хронічне рецидивне прогресувальне захворювання, яке, однак, можна успішно контролювати, використовуючи 5 послідовних кроків (рис. 4).
Рис. 4. П’ять кроків контролю захворювання ожиріння
Окрім зміни способу життя, який є першочерговим способом зменшення ваги для всіх осіб з ІМТ ≥25 кг/м2, сьогодні є доведений спосіб медикаментозного лікування ожиріння – ліраглутид (Саксенда®) в дозі 3 мг/добу. Саксенда® показана при ІМТ ≥30 кг/м2 або ≥27 кг/м2 за наявності супутніх захворювань, пов’язаних з ожирінням.
Доведено, що застосування препарату Саксенда® в дозі 3 мг 1 раз на добу забезпечує зниження маси тіла і ОТ завдяки переважній втраті вісцерального жиру, що супроводжується низкою додаткових переваг, зокрема зниженням ризику розвитку ЦД 2 типу, артеріального тиску, покращенням показників ліпідного профілю та якості життя, пов’язаної зі здоров’ям, що повністю відповідає цілям терапії ожиріння. Відповідно, препарат Саксенда® справедливо можна вважати препаратом першого вибору при лікуванні ожиріння, що знайшло відображення в низці міжнародних ендокринологічних настанов.
Список літератури – у редакції.
Підготувала Ганна Кирпач
Збірник клінічних рекомендацій: ендокринологія. Додаток № 1 до Медичної газети «Здоров’я України», Тематичного номера «Діабетологія. Тиреоїдологія. Метаболічні розлади»