31 березня, 2023
Коксо-вертебральний синдром – діагностична пастка в пацієнтів із болем у нижній ділянці спини
 16 лютого відбулася ІІІ науково-практична онлайн-конференція з міжнародною участю «Актуальні питання внутрішньої медицини: діагностика та лікування», під час проведення якої свою доповідь «Коксо-вертебральний синдром – діагностична пастка в пацієнтів із болем у нижній ділянці спини» представив професор Національного медичного університету ім. О.О. Богомольця (м. Київ), доктор медичних наук, професор Сергій Геннадійович Сова.
16 лютого відбулася ІІІ науково-практична онлайн-конференція з міжнародною участю «Актуальні питання внутрішньої медицини: діагностика та лікування», під час проведення якої свою доповідь «Коксо-вертебральний синдром – діагностична пастка в пацієнтів із болем у нижній ділянці спини» представив професор Національного медичного університету ім. О.О. Богомольця (м. Київ), доктор медичних наук, професор Сергій Геннадійович Сова.
На початку доповіді професор зауважив, що коксо-вертебральний синдром (КВС), дійсно, є справжньою діагностичною пасткою, оскільки в разі скарг на біль у нижній ділянці спини чи в ділянці тазу потрібно лікувати не окремо спину, крижі або внутрішні органи. Слід аналізувати загалом анатомо-функціональний попереково-тазово-стегновий комплекс, у якому зміни можуть відбуватися в співвідношенні окремих елементів, що спричиняє зміщення центру ваги з перерозподілом м’язового тонусу і навантаженням на залучені суглоби, м’язово-зв’язковий апарат та хребцево-рухомі сегменти.
КВС: етіологія, епідеміологія та різновиди
Загалом КВС – це симптомокомплекс, спричинений вертебральними та спінальними конкурентними порушеннями. Поліетіологічна сукупність порушень у системі стегно-таз-хребет зумовлює перерозподіл навантажень на складові цієї системи та зрештою реалізується біомеханічними порушеннями з больовою симптоматикою в зазначених регіонах (Offierski C.M. et al., 1983). Відомо, що 15-20% хворих з остеоартритом, 50-70% хворих із болем у нижній ділянці спини мають ознаки КВС; ≈20% із них призначається хірургічне лікування.
До основних етіологічних чинників КВС належать (Rivière C. et al., 2017):
- патології кульшового суглоба: остеоартрит, фемороацетабулярний конфлікт, асептичний остеонекроз голівки стегна, дисплазії/деформації та ураження періартикулярних тканин;
- патології крижово-клубового сполучення: сакроілеїти, дегенеративні зміни;
- м’язові патології: міозити, міопатії, дистрофії/атрофії;
- патології хребта: стеноз, спондиліт, спондилоартрит, фасетковий поперековий синдром, спадкові та набуті деформації, захворювання паравертебральних тканин;
- патології внутрішніх органів: гінекологічні, урологічні, гастроентерологічні та проктологічні;
- захворювання нервової системи: радикуло-, нерво-, плексопатії, енцефаліти, мієліти, міастенічний синдром, конверсійні розлади ходи.
Розповідаючи про КВС, Сергій Геннадійович окремо зупинився на його варіантах.
- Гіперлордитичний варіант, за якого згинальна контрактура кульшового суглоба (коксартроз) спричиняє збільшення нахилу таза вперед у сагітальній та/або фронтальній площині з компенсаторним збільшенням поперекового лордозу для збереження центру ваги.
При такому патологічному процесі зв’язково-м’язовий апарат попереково-крижового відділу зазнає підвищеного навантаження, що проявляється болем у нижній ділянці спини: крижі перекошуються, що провокує больову дисфункцію, а внаслідок гіперлордозу зростає навантаження на задній опорний комплекс хребцево-рухових сегментів із подальшим їх блокуванням та розвитком спондилоартриту, форамінального чи центрального стенозу. Цей варіант частіше зустрічається в клінічній практиці, ніж наступний.
- Гіполордитичний варіант, за якого сплощення поперекового лордозу зумовлює ретроверсію таза із прогресуванням дегенеративних змін у передніх відділах хребцево-рухових сегментів та недостатнє покриття головки стегнової кістки вертлюжною западиною із формуванням заднього фемороацетабулярного конфлікту.
Флурбіпрофен у лікуванні м’язово-скелетного болю
Розповідаючи про управління болем, спікер зазначив, що після топічної діагностики та етіопатогенетичного діагнозу пацієнтам у гострий період потрібно призначати протизапальну й аналгетичну терапію (нестероїдні протизапальні препарати, НПЗП), кортикостероїди) та ад’ювантні препарати (міорелаксанти, антиконвульсанти, нуклеотиди тощо).
«Не настільки важлива селективність НПЗП до циклооксигенази-2 (ЦОГ-2), – наголосив Сергій Геннадійович, – скільки має значення молекулоспецифічність. Сьогодні є досить багато старих препаратів, ми користуємося ними».
Представником таких препаратів є Мажезик-сановель (флурбіпрофен), який має потужний аналгетичний та протизапальний потенціал, оскільки:
- потужно блокує ЦОГ-2, швидко зменшуючи біль, запалення та набряк;
- блокує амідгідролазу жирних кислот – фермент, що руйнує анандамід (АЕА – ендогенний ліганд канабіноїдних рецепторів) і сприяє підвищенню рівня ендоканабіноїдів у синапсах больових шляхів (Fowler C.J., 1999);
- знижує синтез простагландинів-Е2 в спинному мозку, отже, зменшує сенситизацію центральних і периферійних ноцицепторів і рівень больової імпульсації.
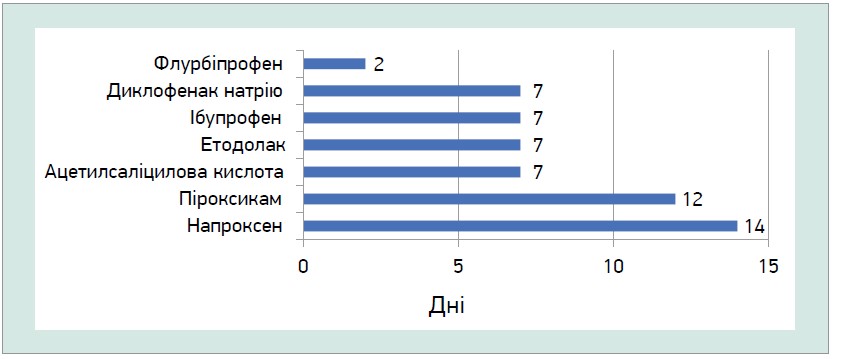
Максимальна протизапальна дія за прийому флурбіпрофену розвивається дуже швидко порівняно з іншими препаратами групи НПЗП (рис.). Знеболювальна дія 100 мг препарату відчувається вже через 30 хв, а пероральний прийом 50 мг флурбіпрофену є зіставним із 10 мг в/м морфіну сульфату (Morrison J.C. et al., 1986).\
Рис. Швидкість розвитку протизапального ефекту на тлі прийому різних НПЗП (адаптовано за Drugs of Choice from the Medical Letter, 1995)
У плацебо-контрольованому багатоцентровому дослідженні (Brochier M.L., 1993) було встановлено, що флурбіпрофен був ефективнішим за ацетилсаліцилову кислоту в профілактиці повторного інфаркту міокарда і потреби в реваскуляризації. Імовірно це обумовлено блокуванням ЦОГ-1, що запобігає надмірному тромбоутворенню в судинах за рахунок зворотного антиагрегантного ефекту.
Професор відзначив, що Мажезик-сановель (флурбіпрофен) – це ще один інструмент, який лікарі можуть ефективно використовувати в практиці лікування пацієнтів із ноцицептивним болем, навіть коли такий біль є тривалим і вже розпочинається його сенситизація. З огляду на центральний механізм дії можна говорити, що цей препарат пролонгує можливості діагностичного пошуку до того часу, коли необхідно буде приймати препарати від нейропатичного болю.
Після виступу доповідач отримав від аудиторії запитання про те, чи є флурбіпрофен препаратом короткочасної дії та коли його прийом можна повторювати?
Сергій Геннадійович відповів, що Мажезик-сановель (флурбіпрофен) найкраще себе зарекомендував при гострих больових синдромах за рахунок потужного протизапального потенціалу та своїх протекторних властивостей, тобто безпеки для шлунково-кишкового тракту та серцево-судинної системи. Тривалість його прийому, згідно з дослідженнями, може складати до 2 міс, але необхідно зважати на гастроінтестинальні та серцево-судинні ризики, враховувати одночасний прийом антиагрегантних препаратів, а також анамнестичні дані щодо шлунково-кишкових подій.
Довідка «ЗУ»
Флурбіпрофен у таблетованій формі на фармацевтичному ринку України представлений лише під торговою маркою Мажезик-сановель («Асфарма»). Одна таблетка, вкрита плівковою оболонкою, містить флурбіпрофену 100 мг, рекомендована доза становить 150-200 мг/добу. Мажезик-сановель є високоефективним препаратом при гострому болі опорно-рухового апарату, ознаках та симптомах ревматоїдного артриту, остеоартриту, анкілозуючого спондиліту, гострого подагричного артриту, а також при дисменореї.

Підготувала Юлія Котикович
Медична газета «Здоров’я України 21 сторіччя» № 6 (542), 2023 р.