12 березня, 2024
Чинники, пов’язані з низькою прихильністю до лікування у пацієнтів із діабетом 2 типу, та особлива роль метформіну
Сучасне лікування хворих на цукровий діабет (ЦД) 2 типу включає зміну способу життя і медикаментозну терапію для контролю глікемії та профілактики ускладнень. Проте дослідження показують, що на практиці небагато хворих досягають контролю захворювання (частково через погану прихильність до лікування). Частка пацієнтів, які дотримуються протидіабетичної терапії, коливається від 33 до 93% (упродовж 6-24 міс) [1, 2].
Прихильність до лікування можна розподілити на 3 фази:
- ініціація – розпочинається лікування та застосовується перша доза препарату;
- реалізація – ступінь дотримання встановленого режиму дозування;
- утримання – час від початку до припинення лікування [3].
Причини низької прихильності відрізняються залежно від фази лікування. Імовірність того, що пацієнт розпочне призначене лікування, визначається враженням від консультації з лікарем, реакцією на діагноз та/або призначені ліки, переконаннями і попереднім досвідом хворого. Утримання на терапії здебільшого залежить від побічних ефектів ліків і досягнення очікуваної користі від лікування [4, 5].
Нове дослідження, проведене у Швеції [6], мало на меті вивчити початкову прихильність та утримання на терапії у пацієнтів із ЦД 2 типу, яким уперше призначили різні протидіабетичні засоби, а також зв’язок прихильності до лікування із соціально-економічними чинниками.
Пацієнти та методи
Це когортне дослідження включало пацієнтів віком >18 років із діагнозом ЦД 2 типу, котрим було вперше призначено протидіабетичну терапію в період з 1 січня 2012 року по 31 грудня 2019 року [6]. В дослідженні запропонували взяти участь усім центрам первинної медико-санітарної допомоги в регіоні Упсала (Швеція); 48 із 51 закладу надали згоду на участь. Регіон Упсала є репрезентативним для всієї країни (включає як міські, так і сільські райони, а також райони з низькими та високими доходами). Досліджувану популяцію було ідентифіковано за кодом діагнозу E11 за МКХ-10 в електронних медичних картках. Із медичної документації взято дані про діагнози, видані рецепти та лабораторні дані. Шведський Реєстр рецептурних лікарських засобів надав дані про назви призначених препаратів, коди АТС, дати відпуску. Статистична служба Швеції надала дані про вік, стать, країну народження, імміграцію, еміграцію, освіту, річний дохід і сімейний статус пацієнтів.
Індексну дату визначали як дату першого виписаного рецепта на протидіабетичний засіб (код АТС А10). Початкові дані хворих були зібрані за 24 міс до індексної дати, а дані про відпуск ліків – протягом 28 міс після індексної дати.
Порівнювали 4 групи лікування:
- монотерапія метформіном;
- інсуліни;
- інша монотерапія, крім метформіну чи інсуліну;
- політерапія.
У цьому дослідженні оцінювалися два аспекти прихильності до терапії: початок і утримання.
Початкова прихильність вимірювалася двома показниками:
- як частка пацієнтів, які звернулися за своїм першим призначеним протидіабетичним препаратом до аптеки протягом 30 днів від дати призначення (початок лікування, I30);
- які реалізували два рецепти протягом 150 днів від дати призначення (початок тривалого лікування, I150).
Утриманням вважали період після початку лікування, протягом якого пацієнти продовжували приймати ліки.
Результати
Загалом 12 962 хворим із ЦД 2 типу вперше було призначено протидіабетичний засіб у регіоні Упсала між 2012 та 2019 роками. Після виключення пацієнтів із неповними даними остаточну популяцію склали 8515 хворих, з яких 77,2% отримували монотерапію метформіном, 9,1% – інсуліни, 8,4% – монотерапію іншими протидіабетичними препаратами, 5,4% – політерапію ≥2 протидіабетичними засобами.
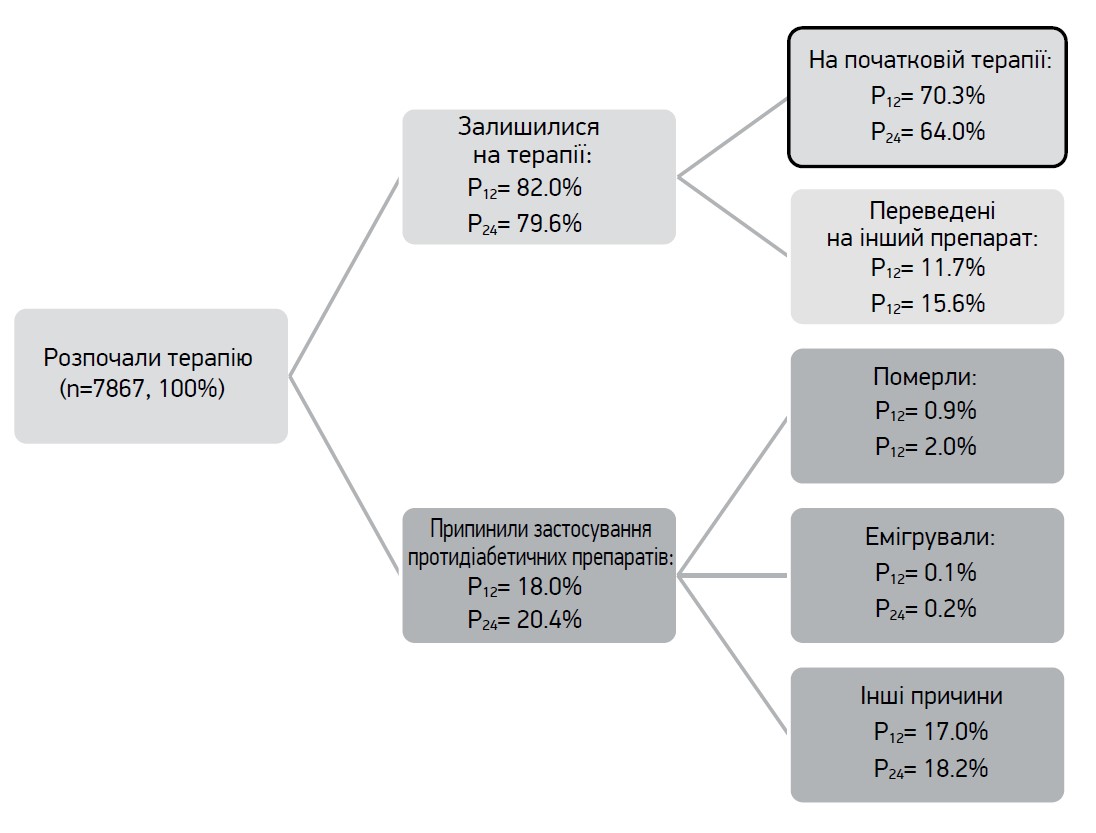
Більшість пацієнтів уперше звернулися до аптеки з рецептом на протидіабетичний препарат незабаром після його виписки: 84,8% протягом перших 7 днів і 92,4% упродовж 1 міс (I30). Лише 3,7% хворих не реалізували своїх рецептів протягом 365 днів, тобто за весь період, поки вони були дійсними. Кількість днів до другого звернення по ліки була мінливішою; 71,4% звернулися впродовж 150 днів (I150), а 16,3% пацієнтів не отримали своїх призначень за другим рецептом протягом 365 днів. Утримання на терапії визначали в популяції, яка розпочала лікування за критерієм I30; вона склала 7867 осіб (92,4% досліджуваної популяції). З них 70,3% пацієнтів звернулися за всіма первинно призначеними препаратами протягом 12±3 міс від дати першого відпуску (P12), а 64,1% хворих звернулися протягом 24 міс (P24). Детальніше утримання на терапії з урахуванням змін у призначеннях і вибування пацієнтів із різних причин представлено на рисунку 1.
Рис. 1. Відсоток пацієнтів, які продовжували приймати протидіабетичні препарати (утримання на терапії, верхня гілка) та котрі припинили лікування (нижня гілка) через 12 (P12) та 24 міс (P24) після дати першого відпуску за рецептом
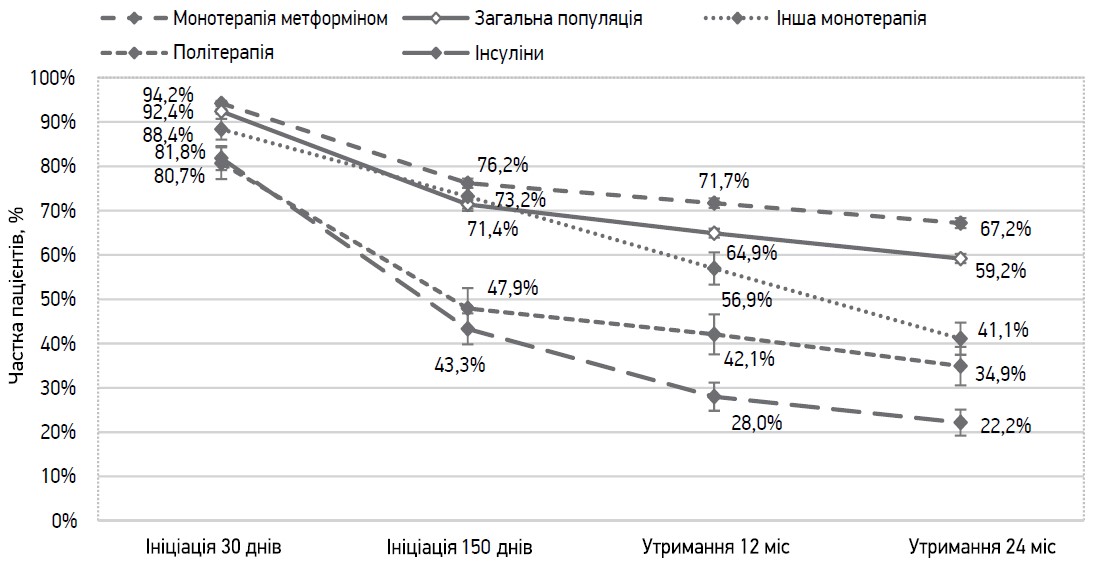
Важливо відзначити відмінності в ініціації та утриманні на терапії залежно від типу призначеного препарату (рис. 2): 94% пацієнтів, яким призначили метформін, розпочинали лікування протягом 30 днів від дати призначення (I30) порівняно із 80% для інсуліну та політерапії. Також 67% хворих, яким призначали метформін, стійко продовжували терапію до 24 міс, порівняно із 22% у підгрупі інсулінів. Значні відмінності порівняно з метформіном спостерігалися для всіх інших схем лікування. Логістичний регресійний аналіз підтвердив статистично значущі відмінності: пацієнти, яким призначали монотерапію метформіном, значно частіше розпочинали терапію за критерієм I30 та демонстрували вищі показники утримання за критеріями P12 і P24 порівняно з усіма іншими режимами лікування.
Рис. 2. Показники прихильності до лікування різними протидіабетичними засобами у відсотках пацієнтів: реалізація першого рецепта в аптеці протягом 30 днів із дати виписки (I30); реалізація другого рецепта протягом 150 днів із дати виписки (I150); повторна реалізація рецепта в часовому вікні 12±3 міс після дати першого відпуску (P12); повторна реалізація рецепта в часовому вікні 24±3 міс після дати першого відпуску (P24)
Примітка: монотерапія метформіном демонструє найвищу прихильність пацієнтів за всіма критеріями.
Стосовно соціально-економічних чинників також були встановлені деякі закономірності, пов’язані з ініціацією та утриманням на терапії. Групи з найнижчими показниками ініціації були безробітними чи особами, які народилися за межами Європи (I30: 80‑85%; I150: 58-60%). Групи з найгіршим утриманням на терапії були молодими, безробітними чи особами, які народилися за межами Європи (P12: 50-54%; P24: 44-50%). У регресійному аналізі безробіття асоціювалося з нижчим прагненням розпочати лікування, тоді як жіноча стать асоціювалася з гіршим утриманням. Факторами, пов’язаними як із нижчою ініціацією, так і з гіршим утриманням, були народження за межами Європи та низький дохід.
Обговорення та клінічне значення результатів
У цьому дослідженні за участю 8515 пацієнтів первинної медичної допомоги, яким уперше було призначено протидіабетичний препарат, більшість учасників дотримувалися призначень лікарів. Однак багато з них не реалізували повторного рецепта; лише 64% продовжували приймати призначене лікування через 2 роки. Пацієнти, які не звернулися до аптеки з першим виписаним рецептом протягом 30 днів, частіше походили не з Європи чи були безробітними. Серед факторів, пов’язаних із тим, що 30% хворих не розпочали довгострокового лікування (тобто не реалізували другого рецепта), також були неєвропейського походження, мали безробіття, низький дохід, літній або молодий вік.
Фаза початку терапії була схожою в різних групах за призначеними протидіабетичними засобами, але пацієнти, яким призначали лише інсуліни, частіше ігнорували рецепт. Раннє припинення застосування інсулінів можна пояснити тим, що деякі хворі застосовують їх тимчасово через високий рівень HbA1c на момент призначення, тоді як інші протидіабетичні засоби призначають для тривалого постійного застосування. Також пацієнти були схильні раніше припиняти політерапію (потенційно з тієї самої причини, що й метформін чи інсулін, рідше дотримувалися призначення. Це може бути пов’язано з відносно вищою вартістю нових протидіабетичних засобів порівняно з метформіном та інсулінами. Крім того, у Швеції вартість інсуліну повністю відшкодовується без будь-якої доплати хворого. Користувачі метформіну мали найвищу частоту як початку терапії, так і утримання на терапії, але все ж 32,8% пацієнтів припинили прийом метформіну через 24 міс. Інші режими лікування припинялися ще частіше.
Отже, результати цього дослідження демонструють таке: хоча більшість пацієнтів із ЦД 2 типу реалізували свої рецепти на протидіабетичні ліки, певні демографічні групи демонструють нижчі показники початку й утримання на терапії. Монотерапія метформіном призначається найчастіше як стартова терапія і характеризується найвищою прихильністю пацієнтів, а також має високий показник утримання на терапії [6]. Водночас залишається простір для покращення цих показників, наприклад, за рахунок підтримки окремих груп населення або додаткової компенсації вартості метформіну.
Метформін рекомендований експертними асоціаціями як терапія першої лінії при ЦД 2 типу через його потужний цукрознижувальний ефект, доступність і безпеку [7-9]. Як показали попередні дослідження, прихильність до стартової терапії метформіном має важливе значення для подальшої результативності лікування ЦД 2 типу та профілактики ускладнень. Результати тайванського ретроспективного дослідження по страховій базі даних, яка охоплювала 99% популяції країни [10], показують, що пацієнти із ЦД 2 типу, які продовжували приймати метформін після призначення другого протидіабетичного препарату, мали значно нижчий ризик серцево-судинних подій, включаючи інсульт та інфаркт міокарда, протягом подальших 5 років (порівняно із хворими, котрі припиняли прийом метформіну після призначення протидіабетичних препаратів другої лінії). Отже, прихильність до метформіну в пацієнтів із ЦД 2 типу, яка зберігається після приєднання протидіабетичних препаратів другої лінії, знижує ризик серцево-судинних подій, зокрема інсульту та інфаркту міокарда [10].
Довідка «ЗУ»
Прикладом доступного метформіну європейського виробництва в Україні є лінійка препаратів Сіофор® від компанії «Берлін-Хемі АГ». Таблетки Сіофор® містять по 500, 850 або 1000 мг метформіну гідрохлориду. Препарат показаний для лікування ЦД 2 типу в дорослих та дітей віком >10 років, особливо за наявності надлишкової маси тіла, неефективності дієтотерапії та фізичного навантаження. Сіофор® можна застосовувати як монотерапію, або з іншими пероральними гіпоглікемічними засобами, або в комплексі з інсуліном. Доступність та перевірена роками ефективність препаратів Сіофор створюють необхідні передумови до високої прихильності пацієнтів, від якої значною мірою залежить досягнення контролю глікемії та довготривалих цілей лікування ЦД 2 типу.
Із 28 лютого лінійка Сіофор® поповнилася 2 новими формами: Сіофор® XR 500 та Сіофор® XR 1000, – які не тільки розширюють можливості застосування у хворих, для котрих кратність прийому є критичною в плані прихильності, а й мають певні переваги в переносимості з боку ШКТ. Наявність цих форм у Переліку препаратів, дозволених до реімбурсації, дає змогу застосовувати Сіофор® ширшому колу пацієнтів.
Список літератури знаходиться в редакції.
За матеріалами: Ekenberg M., Qvarnström M., Sundström A. et al. Socioeconomic factors associated with poor medication adherence in patients with type 2 diabetes. Eur J Clin Pharmacol. 2024 Jan; 80 (1): 53-63. doi: 10.1007/s00228-023-03571-8. Epub 2023 Oct 23. PMID: 37870618; PMCID: PMC10781833
Підготував Ігор Петренко