24 березня, 2024
Посттравматичний стресовий розлад і метаболічний синдром
 Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін.
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін.
Поширеність поліморбідності, згідно з результатами перспективних досліджень, становить до 69% у молодих людей, ≈93% – у пацієнтів зрілого віку, до 98% – у хворих літнього віку (Global Burden of Disease Study, 2020). До одних із провідних класів поліморбідності належать захворювання ендокринної системи, розлади харчування й обміну речовин.
Посттравматичний стресовий розлад (ПТСР) становить значну частку структури поліморбідності й часто потребує призначення декількох груп лікарських засобів, що, своєю чергою, збільшує ризик побічних ефектів і неефективності терапії. В осіб із ПТСР більш поширений метаболічний синдром (МС) та його складові компоненти. Зокрема, МС у пацієнтів із ПТСР (порівняно з контрольною групою, відповідною за віком і статтю) діагностується майже вдвічі частіше. Одночасно повідомляється, що в учасників бойових дій частіше розвиваються ожиріння, МС і ПТСР (Dorflinger L.M. et al., 2018). Крім того, спалах COVID‑19 унаслідок стресу сприяв розвитку ПТСР у 6,0-53,8% населення планети (Xiong J. et al., 2020).
Психологічний стрес спричиняє патофізіологічні зміни в центральній та периферичній нервовій, імунній, ендокринній та серцево-судинній системах. Зокрема, ПТСР підвищує ризик серцево-судинних захворювань (ССЗ) в 1-3 рази, а також тісно пов’язаний з підвищеним ризиком серцево-судинних подій (гострим коронарним синдромом (ГКС), інсультом), хронічною серцевою недостатністю (ХСН), передчасною смертю. ПТСР збільшує ризик хронічного коронарного синдрому (ХКС) на 61%; небезпеку інсульту, спричиненого ГКС, – у 2,37 раза (Tian Y. et al., 2023).
Останніми роками медична модель ПТСР змінилася із простої біомедичної на медичну біопсихосоціальну. В умовах зростання смертності пацієнтів із коморбідністю ПТСР і МС значення надається медичній концепції «двох сердець», що зумовлює необхідність посилення уваги до високої частоти коморбідності.
Посттравматичний стресовий розлад і метаболічний синдром
Згідно з визначенням Американської психіатричної асоціації (American Psychiatric Association, APA), ПТСР – це стан психічного здоров’я, пов’язаний із впливом травматичних подій, який характеризується різними посттравматичними симптомами, в т. ч. симптомами вторгнення, уникнення зв’язаних із травмою стимулів, негативних змін у когнітивних процесах і настрої, змін збудження, реактивності. Це хронічний психічний розлад, через який страждають ≈5% чоловіків і 10% жінок у США. ПТСР часто пов’язаний з реальною фізичною шкодою або загрозою її заподіяння (з дуже високим рівнем поширеності). Зокрема, в учасників бойових дій поширеність ПТСР становить від 12 до 30% порівняно з ризиком 7,8% серед населення США (Shahmiri Barzoki H. et al., 2023). ПТСР і пов’язані з ним ССЗ та їхні наслідки зумовлюють зниження якості життя, а також вносять значний вклад у рівень смертності, який у 2-3 рази вищий, ніж у загальній популяції (Ahmadi N. et al., 2021).
Поширеність ПТСР зростає під час трагічних подій, що охоплюють масове число населення. Деякі автори вважають, що хоча б 1 травматичну подію в своєму житті пережили 61% чоловіків і 49% жінок, 25-48% – ≥2 психологічні травми. На жаль, прогнозується подальше зростання психічних розладів у відповідь на психічні травми. Зокрема, серед 26 174 опитаних працівників сфери охорони здоров’я в США 53% повідомили про симптоми щонайменше 1 психічного розладу, особливо ті, хто відчував перевантаження (Bryant-Genevier J. et al., 2021). Цей результат свідчить про те, що перевтома пов’язана з негативним впливом травматичного стресу.
Пандемія COVID‑19, російська військова агресія зумовили та надалі зумовлюють збільшення показників захворюваності на МС і цукровий діабет (ЦД) 2 типу серед населення України. В Україні з’явився новий термін – Donetsk syndrome; воєнні дії, що тривають, спричинили різке зростання кількості психоемоційних порушень, у т. ч. і серед цивільного населення, а також розвиток дистресу та складових МС, які спостерігаються при ПТСР.
Результати епідеміологічних випробувань показали, що травматичний стрес часто зустрічається серед населення, яке пережило війну, а також серед біженців (особливо жінок), працівників сфери охорони здоров’я. Серед населення, яке пережило / переживає війну, спостерігається високий рівень поширеності ПТСР і депресії. Це підтверджується систематичним літературним пошуком і метааналізом епідеміологічних досліджень, що включало вибірки в жителів 43 країн, які нещодавно пережили війну. Зокрема, продемонстровано, що жертви війни з діагнозом ПТСР або депресії переважно проживають у країнах із низьким / середнім рівнем доходу. Отже, матеріальний або соціальний статус може впливати на виразність травматичного стресу. Гендерні відмінності також пов’язані з ризиком. Зокрема, в жінок-біженок, які пережили сексуальну травму, спостерігається вищий рівень ПТСР (Vallejo-Martín M. et al., 2021).
ПТСР характеризується стійкими дезадаптивними реакціями після впливу тяжких природних або психологічних травматичних подій. Травматичні події, зокрема насильницькі особисті напади, природні та антропогенні катастрофи, а також воєнні дії сприяють розвитку ПТСР. ПТСР може бути висококоморбідним з автоімунними захворюваннями та ССЗ (Wilson M.A. et al., 2019). Повідомляється про зв’язок між ПТСР і ССЗ, а також основними наслідками ССЗ, зокрема ХКС, ГКС, ХСН (Edmondson D., von Känel R., 2017). Однак незрозуміло, чи є ці зв’язки причинно-наслідковими. Деякі дослідники припускають, що метаболічні порушення та імунні запальні реакції відіграють важливу роль у коморбідності ПТСР і ХКС.
Продемонстровано, що в пацієнтів із ПТСР спостерігається підвищений ризик розвитку МС порівняно із загальною популяцією (відношення шансів (OR) 1,37; 95% довірчий інтервал (СІ) від 1,03-1,82; n=528). Під час проведення декількох досліджень виявлено позитивний зв’язок між ПТСР та артеріальною гіпертензією (АГ) як у чоловіків, так і в жінок, а депресивний синдром обернено пропорційно пов’язаний з АГ у чоловіків. Існує декілька чинників, пов’язаних із гендерними відмінностями. Зокрема, синдром менопаузи та вживання відповідних лікарських засобів (ЛЗ) впливають на ризик розвитку ПТСР і МС. Обстеження 1456 чоловіків і 1411 жінок, які зазнали травми, виявило, що в жінок ПТСР пов’язаний з МС (OR 1,53; 95% CІ від 1,01-1,95; p=0,047) і рівнем холестерину ліпопротеїнів високої щільності (ХС ЛПВЩ) (OR 1,98; 95% CІ від 1,04-2,12; p=0,002), а в чоловіків асоціюється з АГ (OR 0,54; 95% CІ від 0,31-0,92; p=0,023). Спостерігався зв’язок між тяжкістю ПТСР і порушеннями метаболізму (OR 1,141; 95% CІ від 1,002-1,280; p=0,037) у жінок, а в чоловіків ПТСР обернено пов’язаний з АГ (OR 0,54; 95% CІ від 0,31-0,92; p=0,023) (LIhua M. et al., 2020).
Однак гендерні відмінності не можна пояснити лише цими факторами. Слід ураховувати спосіб життя; зокрема, куріння і недостатня фізична активність сприяють розвитку ПТСР; патерни цієї поведінки відрізняються між чоловіками і жінками. Крім того, чоловіки зазвичай занижують ступінь тяжкості ПТСР, що потенційно спричиняє класифікаційну похибку (LIhua M. et al., 2020). АГ, дисліпопротеїнемія (ДЛП) та ожиріння, що спостерігаються при ПТСР, можуть бути проявом індивідуальної моделі підвищеної чутливості до екологічного навантаження (Bartoli F. et al., 2020).
ПТСР асоціюється з підвищеною захворюваністю на ЦД 2 типу. Зокрема, повідомляється, що поширеність переддіабету, ЦД 2 типу, ПТСР, ССЗ дуже висока серед ветеранів війни (Yaturu S. et al., 2022). Результати ретроспективного обсерваційного дослідження продемонстрували, що серед 72 604 осіб із порушеною толерантністю до глюкози в 29% діагностовано ПТРС. Подальше спостереження виявило, що в 35% пацієнтів спостерігалася маніфестація діабету. Основні асоційовані ризики включали ожиріння й АГ, причому швидкість прогресування ЦД 2 типу виявилася вищою серед осіб із ПТСР. Згідно з аналізом результатів опитувальників скринінгу ПТСР, зниження суми балів пов’язано з меншим ризиком виникнення ЦД 2 типу (Scherrer J.F. et al., 2019).
МС – кластер факторів ризику розвитку ССЗ і ЦД 2 типу, зокрема абдомінального ожиріння, високого рівня тригліцеридів, глюкози, АТ і низького вмісту ХС ЛПВЩ. Проблема МС у пацієнтів із ПТСР спричиняє усе більшу зацікавленість, що зумовлено підвищеною уразливістю до метаболічних порушень при різних психічних розладах. Однак більшість досліджень були проведені серед ветеранів-учасників бойових дій, а інформації, отриманої серед цивільних громадян, значно менше. Результати низки метааналізів свідчать про значний зв’язок МС, ожиріння та ПТРС. Зокрема, поширеність МС коливається від 32,1 до 45,6%, причому проаналізовано також внесок відповідних субкомпонентів, зокрема абдомінального ожиріння (29,7-69,0%), гіперглікемії (18,8-55,6%), гіпертригліцеридемії (12,2-81,9%), низького рівня ХС ЛПВЩ (26,4-67,0%) та АГ (67,9-84,8%) (Rosenbaum S. et al., 2020).
МС і ПТСР часто мають спільні нейробіологічні та клінічні ознаки. Цей збіг можна частково пояснити спільними патогенетичними механізмами, характерними для обох станів, залучених до розвитку несприятливих серцево-судинних подій, пов’язаних із МС і погіршенням клінічного перебігу ПТСР. Однак вважається, що зовнішні чинники, зокрема вплив навколишнього середовища, здатні модулювати ефекти біологічних факторів на вираженість МС і ПТСР, що сприяє гетерогенній клінічній картині (Luckhoff H.K. et al., 2023). Зокрема, ступінь виразності клінічної симптоматики МС у ветеранів армії та морської піхоти США, які брали участь у війнах, не передбачав розвитку симптомів ПТСР згодом. Водночас ступінь тяжкості ПТСР корелює зі збільшенням тяжкості МС (Wolf E.J. et al., 2016).
МС при ПТСР також може впливати на стан центральної нервової системи (ЦНС). Нейровізуалізаційні дослідження, проведені серед 274 американських ветеранів, які брали участь у бойових діях в Іраку й Афганістані, продемонстрували, що МС прогнозує розвиток ПТСР, який, своєю чергою, асоціюється зі зменшенням товщини кори головного мозку (Wolf E.J. et al., 2016). Крім того, ветерани-учасники бойових дій з коморбідним МС (незалежно від статусу ПТСР) виявляють незадовільні результати при вирішенні завдань, пов’язаних із виконавчою функцією і миттєвою вербальною пам’яттю (Green E. et al., 2019).
Високий рівень метаболічних дисфункцій у разі ПТСР зумовлює зацікавленість до можливих механізмів, що лежать в основі взаємозв’язків МС і ПТСР.
Видається цілком правдоподібним, що до таких належать:
- нераціональне харчування, малорухливий спосіб життя і куріння, які можуть сприяти підвищенню ризику серцево-судинних порушень і метаболічних розладів. Окрім того, продемонстровано, що фізичні вправи, ймовірно, покращують не лише метаболічне здоров’я, а й клінічний перебіг ПТСР. З іншого боку, дотримання дієтичних рекомендацій, збільшення фізичної активності зменшують частоту виникнення ЦД 2 типу при ПТСР (van den Berk-Clark C. et al., 2018);
- метаболічні ефекти лікування. Антидепресанти, як відомо, ефективні за ПТСР, однак здатні сприяти збільшенню індексу маси тіла. Метаболічні побічні ефекти, спричинені антипсихотичними препаратами, можуть щонайменше частково пояснити більшу ймовірність збільшення маси тіла, гіперглікемії та ДЛП при ПТСР (Gafoor R. et al., 2018);
- стресові життєві події самі собою можуть бути індикаторами незадовільного метаболічного здоров’я, оскільки пов’язані з інсуліновою резистентністю (ІР), ожирінням і ДЛП. Правдоподібною видається гіпотеза про роль біологічної уразливості до стресу, яка може визначати як імовірність розвитку ПТСР, так і метаболічних дисфункцій після пережитого травматичного досвіду (Bartoli F. et al., 2020).
Отже, МС може бути наслідком індивідуальної нейроендокринної адаптації до хронічного стресу. Одночасно клінічні та трансляційні дані підтверджують думку про те, що ПТСР, імовірно, сам собою є метаболічним розладом. Зокрема, дисфункції запальних реакцій можуть бути загальним механізмом, що лежать в основі цього розладу (Michopoulos V. et al., 2017). Порушення, пов’язані з нейроендокринною системою та системним хронічним запаленням низької інтенсивності (ХЗНІ) при ПТСР, схожі на ті, що виникають за МС, ожиріння, ЦД 2 типу. Зокрема, все більше доказів підтверджують гіпотезу про те, що травматичні події можуть бути пов’язані з імунною системою та маркерами ХЗНІ. Отримані результати здатні пояснити імунометаболічні порушення в пацієнтів із ПТСР (Bartoli F. et al., 2020).
Патофізіологічні особливості взаємозв’язків між ПТСР і МС
Патофізіологічні особливості взаємозв’язків між ПТСР і МС залишаються активною галуззю досліджень, яка на сьогодні зосереджена здебільшого на вивченні стану гіпоталамо-гіпофізарно-надниркової вісі (ГГНВ), системного ХЗНІ, порушення імунної регуляції, ІР, симпатоадреналової системи та вегетативної нервової системи (ВНС).
Гіпоталамо-гіпофізарно-надниркова вісь
Експозиція загрози, яка може бути або фізичною, або психологічною, зумовлює фізіологічну реакцію. Реакція на стрес спричиняє активізацію біологічних механізмів, які дозволяють реагувати на загрозу. Центральне регулювання цього процесу забезпечує ГГНВ, функціональні зміни якої пов’язані з такими станами/захворюваннями, як депресія, тривога та ПТСР (Maguire D.G. et al., 2020).
Стресорні чинники впливають на нейрони паравентрикулярного ядра в гіпоталамусі, які реагують вивільненням кортиколіберину, аргінін-вазопресину до портальної системи судин і сприяють виділенню кортикотропіну до загального кровообігу. Кортикотропін впливає на надниркові залози, стимулюючи синтез і вивільнення глюкокортикоїдів, серед яких основним є кортизол. Регулювання активності ГГНВ зумовлюється кортизол-опосередкованим негативним зворотним зв’язком між передньою часткою гіпофіза, паравентрикулярним ядром і гіпокампом, що зумовлює гальмування вивільнення кортиколіберину, аргінін-вазопресину, кортикотропіну (Van Drunen R., Eckel-Mahan K., 2021).
Глюкокортикоїди організовують діяльність декількох фізіологічних функцій через сигналізацію глюкокортикоїдних рецепторів (ГР). Отже, чутливість зворотного зв’язку сигналізації глюкокортикоїдів (серед інших факторів) може впливати на подальші наслідки впливу стресу. Сигналізація ГР регулюється на транскрипційному та епігенетичному рівнях і порушується при розладах, пов’язаних із ГГНВ. Декілька молекулярних процесів можуть сприяти зміні чутливості ГР. Зокрема, це внутрішньоклітинна доступність гормонів, рівень їхньої експресії, експресія ізоформ рецепторів, конформаційні зміни через мультибілковий комплекс теплового шоку (білки стресу), афінність зв’язування гормонів, фосфорилювання ГР, ядерна транслокація. Крім того, підкреслюється важливість зв’язку між генетичними поліморфізмами гена ГР із метаболічними порушеннями та ПТСР (Somvanshi P.R. et al., 2019).
Дисрегуляція ГГНВ сприяє накопиченню вісцерального жиру, що провокує системне запалення, опосередковане підвищеною секрецією адипокінів, здатних спричинити дисбаланс системи стресових / антистресових гормонів (кортизолу, дегідроепіандростерону). Це хибне коло може стати поштовхом до розвитку МС. Вплив травми, ймовірно, є поштовхом до розвитку нейроендокринних реакцій та довготривалих змін у регуляції ГГНВ (Lee R.A. et al., 2018). Зокрема, повідомляється, що порушення функцій симпатичної та адренергічної нервової систем, які впливають на вивільнення гормонів через ГГНВ, здатні відігравати певну роль у метаболічних дисфункціях в осіб із ПТСР. Окрім того, стимуляція кортизолу може сприяти змінам біомаркерів запалення, зокрема С-реактивного білка (СРБ), а також розвитку центрального ожиріння та МС (Aaseth J. et al., 2019).
Однак результати низки досліджень неоднозначно підтверджують цю гіпотезу, демонструючи зниження або відсутність змін рівня кортизолу в осіб із ПТСР. Зокрема, об’єднані дані 37 випробувань, що включали 828 осіб із ПТСР і 800 із релевантних контрольних груп, не виявили жодних відмінностей у рівнях кортизолу в плазмі / сироватці крові при ПТСР (Bartoli F. et al., 2021). Висловлено припущення, що гіпоактивність ГГНВ у претравматичний період може сприяти розвитку ПТСР. Приєднання ПТСР спричиняє нездатність організму мобілізувати адекватні енергетичні ресурси для подолання стресових розладів і відновлення гомеостазу після усунення травматичного виклику. Крім того, зменшення рівня кортизолу може сприяти адаптації ГГНВ до підвищення чутливості ГР у гіпофізі (Hori H., Kim Y., 2019).
Хронічне запалення низької інтенсивності
Існує достатня кількість доказів, що підтверджують причетність прозапальних шляхів до розвитку нейрозапалення і безпосереднього ураження нервової тканини. Однак усе більше дослідників припускають, що нейрогліальні клітини є сполучною ланкою між оксидантним стресом (ОС) і нейрозапальними процесами. Зокрема, ОС глії сприяє надмірній продукції прозапальних цитокінів, які, своєю чергою, впливають на рецептори мембран нервових клітин, активують прозапальні шляхи, зумовлюють нейрозапалення (Rodriguez-Saldana J., 2023).
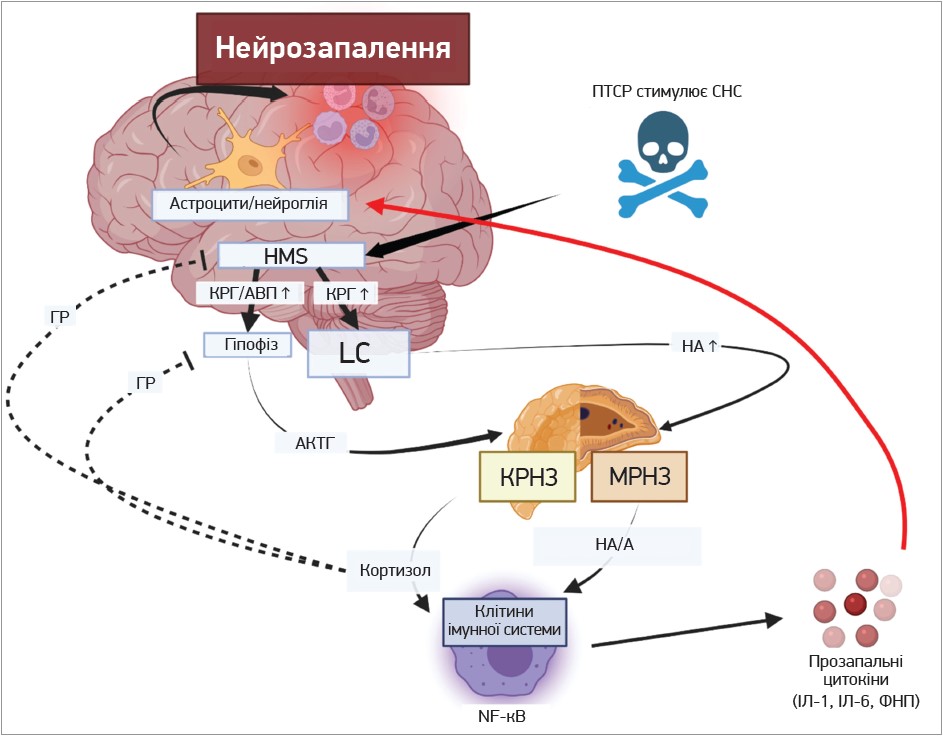
На рисунку наведено механізми нейрозапалення при ПТСР (Lee D.-H. et al., 2022).
Рис. Механізми нейрозапалення при ПТСР
Примітки: імунна система взаємодіє з гіпоталамусом, гіпофізом, наднирковими залозами. Чорна лінія – серія послідовних процесів, червона – кінцевий результат нейрозапалення, пунктирна – гальмування процесів (Lee D.-H. et al., 2022); А – адреналін; АВП – аргінін-вазопресин; АКТГ – кортикотропін;
ГР – рецептори глюкокортикоїдів; ІЛ – інтерлейкін; КРГ – кортиколіберин; КРНЗ – кіркова речовина надниркової залози; МРНЗ – мозкова речовина надниркової залози; НА – норадреналін; СНС – симпатична нервова система; HMS – гіпоталамус; LC – locus coeruleus (блакитна пляма); NF-κB – ядерний транскрипційний фактор каппа В.
Цитокіни, як-от IЛ‑1, IЛ‑6 і IЛ‑17, здатні сенсибілізувати периферичні рецептори. Крім того, активація нейрозапальних процесів зумовлює ушкодження структур нервів унаслідок апоптозу, індукованого протеїнкіназами, що активуються мітогенами. Фактор некрозу пухлини (ФНП) також сприяє експресії молекул адгезії клітин, здатних зменшувати швидкість перфузії крові та в такий спосіб пригнічувати нейротрофічну підтримку. Отже, активація запального каскаду, посилення активності прозапальних цитокінів і дисрегуляція нейроімунних шляхів сприяють ушкодженням функціональної та структурної організації структур нервової тканини (Bookwalter D.B. et al., 2020).
Результати метааналізу продемонстрували, що в осіб із ПТСР підвищуються рівні ІЛ‑6, ІЛ‑1β та інтерферону-γ. Крім того, в хворих із ПТСР, які не отримували антидепресантів, спостерігалися вищі рівні ФНП. Це заслуговує на увагу з огляду на те що особи із ПТСР і великим депресивним розладом зазвичай мають вищий ризик метаболічних порушень (Passos I.C. et al., 2019). Результати великого проспективного дослідження продемонстрували, що базові рівні СРБ у плазмі крові були значущими предикторами оцінки симптомів ПТСР у морських піхотинців після завершення воєнних операцій у зоні бойових дій. Зокрема, кожне 10-кратне зростання концентрації СРБ пов’язувалося зі збільшенням ризику виникнення ПТСР. Висновки метааналізу, що базувався на обстеженні 14 991 учасника, показали, що вплив травми позитивно асоціюється із СРБ, ІЛ‑1β, ІЛ‑6 і ФНП (Bartoli F. et al., 2021). Отримані результати свідчать на користь гіпотези про те, що ХЗНІ може бути одним із можливих механізмів, які лежать в основі ризику розвитку ПТРС. Моделювання ПТСР у щурів лінії Sprague-Dawley супроводжується активацією низки показників ХЗНІ й ОС у крові, надниркових залозах і тканинах структур ЦНС (Wilson M.A. et al., 2019). Крім того, підвищена частота ССЗ, МС, ЦД 2 типу, синдрому хронічної втоми в хворих із ПТСР (станів, за яких спостерігається дисрегуляція процесів запалення) додатково свідчить на користь гіпотези значення активації процесів ХЗНІ в патогенезі ПТСР (Maguire D.G. et al., 2020).
Інсулінорезистентність
ІР як одна з важливих складових МС може бути однією із провідних ланок патофізіологічних механізмів у зв’язках між ПТСР і МС. Зокрема, продемонстровано, що ІР асоціюється із ПТСР у ветеранів-учасників бойових дій молодого віку (Doan S.N. et al., 2023). Повідомляється, що збільшення вираженості симптомів ПТСР у змішаній гендерній групі цивільних осіб літнього віку передбачало помірне зниження чутливості до інсуліну. Результати метааналізу демонструють зв’язок між депресивними симптомами чи загальним дистресом, МС і ЦД 2 типу. У хворих із депресією (незалежно від змін індексу маси тіла) спостерігається розвиток ІР, причому зв’язок між депресією та ІР виявлено навіть в осіб без надмірного накопичення вісцерального жиру. Вищий рівень негативного афекту чи емоційного дистресу та нижчий рівень позитивного афекту або позитивних емоцій, що оцінювалися за допомогою шкали позитивного і негативного афектів, пов’язані з підвищенням маси тіла (Doan S.N. et al., 2023).
Хронодеструкція сну, тривога, депресивні розлади, а також розлади харчування є частиною патогенезу ІР, ожиріння, МС і ЦД 2 типу. Дефіцит сну в поєднанні зі зміною циркадних ритмів взаємопов’язаний зі зниженням швидкості обміну речовин у спокої, а також збільшенням постпрандіальної глікемії. Крім того, порушення якості сну негативно впливає на циркадний ритм метаболічних модифікаторів. Зокрема, спостерігається зниження рівня лептину; водночас експресія греліну збільшується, що, своєю чергою, сприяє відчуттю голоду, незважаючи на меншу потребу в енергії для відпочинку (Martelli D., Brooks V.L., 2023). Важливо, що тяжкість цих змін пов’язана з ожирінням і МС, а резистентність до лептину відіграє важливу роль в ІР, ожирінні, МС і ЦД 2 типу (Civelek E. et al., 2023).
Циркадний осцилятор, розташований у супрахіазматичному ядрі гіпоталамуса, контролює циркадні ритми рухової активності організму та секрецію гормонів, зокрема мелатоніну й інсуліну. Внаслідок хронодеструкції сну знижується секреція мелатоніну, який залучений до патогенезу ожиріння, МС і ЦД 2 типу (Сергієнко В.О. та співавт., 2023). Мелатонін регулює циркадні біоритми, а також впливає на інсулін-індуковану експресію лептину, ліполіз, ліпогенез і диференціювання адипоцитів. У клітинах жирової тканини, як відомо, синтезуються адипонектин, вісфатин, резистин, ліпопротеїнліпаза, аполіпопротеїн Е, білок-транспортер ефірів холестерину, інгібітор активатора плазміногену‑1 та прозапальні ІЛ‑1, ІЛ‑6, ФНП тощо. Ці біологічно активні речовини є важливими чинниками, що впливають на циркадний ритм метаболічної активності організму, об’єм (калорійність) споживаної їжі, енергетичний гомеостаз, чутливість до інсуліну, вуглеводний і жировий обміни, стан мікроциркуляторного русла, артеріального тиску, розвиток системного ХЗНІ (Allada R., Bass J., 2021).
Симпатоадреналова та вегетативна нервові системи
Центральна ланка циркадної системи шляхом проєкції на нейрони, відповідальні за автономний контроль серцево-судинної системи, контролює фізіологічні коливання циркадної автономної активності. Порушення хронодинаміки, пов’язані з підвищеною симпатоадреналовою активністю, зниженою автономною та серцево-судинними ритмічністю і реактивністю, – основний фактор ризику ССЗ. У пацієнтів із ПТСР спостерігаються порушення діяльності ВНС у вигляді гіперактивності, гіперреактивності на занепокоєння, підвищеного базального ритму серця, симпатоваґального дисбалансу вдень і вночі, підвищеної реакції ВНС на травматичні подразники, збільшення рівня норадреналіну, порушень ритмічності сну та пробудження, зниження варіативності ритму серця (ВРС) (Agorastos A. et al., 2023). Отже, хронічна нейроавтономна дисрегуляція при ПТСР, пов’язана з порушенням хронодинаміки, може бути відповідальною за вищий ризик ССЗ, що спостерігається за такого розладу (Ge F. et al., 2020).
Посттравматичний стресовий розлад, вегетативна нервова система та метаболічний синдром
Серцево-судинна система, травний тракт, дихальна система, регуляція метаболізму контролюються і регулюються ВНС. СНС і парасимпатична нервова система (ПСНС) впливають на показники стандартного відхилення сусідніх RR-інтервалів, що відображають загальну гнучкість ВНС. Активація СНС може підвищувати працездатність організму під час зростання активності чи стресу, про що свідчить підвищення артеріального тиску (АТ), частоти серцевих скорочень (ЧСС) і дихання. ПСНС відповідає за зберігання та накопичення енергії у періоди відпочинку чи відновлення. Активація ПСНС сприяє сповільненню ЧСС і зниженню АТ. Збалансована взаємодія обох ланок ВНС забезпечує адаптивне пристосування людини до мінливого середовища.
Висока функціональна активність ВРС – ознака адекватної адаптивності серцево-судинної системи, що дозволяє організму пристосовуватися до внутрішніх і зовнішніх подразників. Водночас надмірна активація СНС і зниження ПСНС здатні сприяти пригніченню ВРС. Відомо, що низький рівень ВРС – фактор ризику ССЗ. Отже, зниження ВРС може підвищувати ризик розвитку коморбідних ССЗ у пацієнтів із ПТСР. Повідомляється, що ВНС належить важливе значення у виникненні та прогресуванні ПТСР (Woodward S.H., 2022). Вважається, що СНС забезпечує найшвидшу відповідь на стресовий фактор через симпатоадреналовий механізм. Зміна гострої фази стресу на хронічну може супроводжуватися активацією СНС (без протистояння із ПСНС).
Порушення регуляції ВНС спостерігаються за різних психічних розладів, у т. ч. у разі ПТСР. Зміни збудження та реактивності в пацієнтів із ПТСР свідчать про порушення стану ВНС. Повідомляється, що в хворих із ПТСР спостерігається збільшення рівня дофаміну та норадреналіну, що може сприяти змінам активності ВНС. Окрім того, продемонстровано, що в хворих із ПТСР (порівняно зі здоровими особами) ЧСС у стані спокою збільшена (Dennis P.A. et al., 2018). Зміни збудливості можуть також впливати на активність і реактивність серцево-судинної системи під час стресу. Це може спричинити підвищену реакцію або емоційне притуплення в пацієнтів із ПТСР на життєві та стресові ситуації.
Відомо, що регуляція АТ відбувається шляхом активації барорецепторної чутливості. Повідомляється, що барорецепторна чутливість у пацієнтів із ПТСР виявилася значно нижчою. Ці негативні зміни посилювалися під час погіршення та пом’якшувалися за покращення якості сну, що підтверджено аналізом параметрів АТ (Inslicht S.S. et al., 2018). Відомо, що добовий профіль систолічного АТ є важливим показником, який пов’язує АТ і ССЗ. Non-dipping асоціюється з незадовільною якістю сну, тяжчим фенотипом ПТСР і симптомами гіперактивності. Однак діагноз ПТСР не є прогностичним для розвитку добового профілю non-dipping.
Дихальна синусова аритмія (ДСА, ВРС синхронно з диханням) розглядається як психофізіологічний маркер уразливості до стресу. Низький рівень ДСА в стані спокою пов’язаний із проблемами фізичного та психічного здоров’я, в т. ч. із ПТСР (Maguire D.G. et al., 2020). Згідно з висновками деяких досліджень, припускають, що в пацієнтів із ПТСР спостерігається нижчий рівень ДСА. Однак необхідно зауважити, що отримані результати неоднозначні, а загальна величина цього ефекту невідома. А. Campbell і співавт. (2019) зосередилися на пошуках відмінностей у параметрах ВРС, які здебільшого відображають активність ПСНС. Отримані результати метааналізу 55 досліджень продемонстрували нижчу вагусно-опосередковану ВРС в осіб із ПТСР, зокрема існування значущого зв’язку між ПТСР і рівнем ДСА. Виявлено, що нижчий рівень ДСА під час сну прогнозує підвищену ймовірність нічних жахливих сновидінь, пов’язаних також зі збільшенням випадків нічних гіпопное чи апное (Maguire D.G. et al., 2020).
Пригнічення вироблення цитокінів у пацієнтів із ПТСР супроводжується активацією системного ХЗНІ. Під час проведення нейровізуалізаційних досліджень виявлено, що запалення сприяє патофізіологічним змінам структури та функції ЦНС. Зокрема, ІЛ‑6 може модулювати зв’язок між мигдалиною і передньою поясною корою (Bartoli F. et al., 2021). Активація ХЗНІ супроводжується розвитком сильніших зв’язків між мигдалиною і дорсомедіальною префронтальною корою. Ці регіони, а також передня поясна кора та медіальна префронтальна кора пов’язані з ВРС (Sakaki M. et al., 2016). Отже, зниження ВРС можна розглядати як ендофенотип ПТСР, що характеризується підвищеним ХЗНІ та змінами в структурі й функції ЦНС. ВРС як ендофенотип може відігравати важливу роль у діагностиці та лікуванні ПТСР і слугувати цінним біомаркером (Ge F. et al., 2020).
Симптоми ПТСР дуже поширені серед осіб із розладами, пов’язаними із вживанням психоактивних речовин, – коморбідною патологією, що складно піддається лікуванню. Високочастотна компонента (HF) спектра ВРС є запропонованим біомаркером регуляції емоцій – здатності (шляхом впливу ПСНС на міокард) генерувати відповідні емоційні реакції. Продемонстровано, що використання психоактивних препаратів у хворих із симптомами ПТСР сприяє збільшенню показників HF-компоненти. Встановлено, що зростання HF-компоненти прогнозує позитивну динаміку клінічного перебігу захворювання і свідчить про прогностичну цінність HF-компоненти ВРС як предиктора ефективності лікування ПТСР (Soder H.E. et al., 2019). Отримані результати узгоджуються з теорією нейровісцеральної інтеграції, згідно з якою низька функція ПСНС – маркер порушення (за принципом зворотного зв’язку – зворотної аферентації) центральної та периферичної взаємодії нейронів (Williams D.P. et al., 2020).
Потенційні механізми пригнічення ВРС у посттравматичний період
Існує декілька потенційних механізмів, що можуть пояснити зниження ВРС у посттравматичний період. Імовірно, найочевиднішими є фізичне виснаження, зниження фізичної активності, пов’язані з травматичними чинниками (Solinsky R. et al., 2021). Іншим достовірним механізмом є ХЗНІ, яке може бути персистувальним і зумовлювати дегенерацію тканин, а також подальший вегетативний дисбаланс. Результати дослідження Armed Services Trauma Rehabilitation Outcome Study (ADVANCE), в якому вивчалися відносні профілі серцево-судинного ризику в 579 поранених і 565 зіставних за віком, статтю, місцем дислокації непоранених військовослужбовців, показали, що рівні високочутливого СРБ були значно вищими серед осіб із травматичною хворобою (ТХ) (Buker D.B. et al., 2018). У дослідженні ADVANCE також було виявлено, що ТХ асоціюється з вищою ЧСС у стані спокою, відносним ожирінням, ДЛП та ІР серед поранених, яка мала зворотний зв’язок із ВРС. Іншим механізмом, що пояснює нижчу ВРС при ПТСР, може бути вищий тягар депресії, тривоги, котрі, як відомо, знижують ВРС (Maqsood R. et al., 2023).
Результати систематичного огляду, проведеного R. Maqsood і співавт. (2023), дозволяють припустити, що негостра ТХ спричиняє відносне симпатовагусне домінування, що пояснює вище співвідношення низькочастотної компоненти (LF) спектра ВРС/HF серед постраждалих. Ці результати мають прикладне значення з огляду на зв’язок між підвищеним співвідношенням LF/HF і смертністю від усіх причин серед пацієнтів із черепно-мозковою травмою (Florez-Perdomo W.A. et al., 2021) і гемодинамічно стабільним перебігом ТХ.
Залишається відкритим таке запитання: чи є низький рівень ВРС чинником ризику розвитку ПТСР (маркер уразливості згідно з моделлю «уразливість/стрес») або ж низький рівень ВРС – фактор, який розвивається за маніфестації ПТСР? Пригнічення функціонального стану ВРС може бути пов’язано з більшим дефіцитом когнітивного контролю, що є фактором ризику розвитку нав’язливих думок і спогадів. Збільшення базових рівнів співвідношення LF/HF (тобто нижча ВРС) прогнозує нав’язливіші спогади в здорових жінок у постстресовий період. Окрім того, пацієнтки з нижчими початковими показниками HF і вищим співвідношенням LF/HF повільніше відновлюються, демонструючи відтерміноване зменшення нав’язливих спогадів. Вважається, що нижчий базовий рівень ВРС може бути тригером уразливості до приєднання і розвитку подальших нав’язливих спогадів (Rombold-Bruehl F. et al., 2019).
Для вивчення ролі ВРС необхідні поздовжні дослідження, які вивчають зміни ВРС до травматичної події та в процесі розвитку ПТСР. Зосередження уваги на визначенні змінних-модераторів, які впливають на зв’язок між ПТСР і низьким рівнем ВРС, імовірно, має вирішальне значення для кращого розуміння психофізіологічних зв’язків між ВРС і ПТСР.
Висновки
Незважаючи на численні відкриття, сучасне розуміння нейробіологічних чинників ПТСР усе ще недостатнє і потребує подальших досліджень. Зокрема, встановлення особливостей взаємозв’язків між спадковими змінними (генетикою, а також епігенетикою) та впливом травми має вирішальне значення для розуміння ризику ПТСР і прогнозування тактики лікування. Важливо ретельно оцінити особливості впливу травми на експресію генів, нейронну пластичність ЦНС, ремоделювання ланцюгів і нейротрофічні фактори. Майбутні дослідження мають зосереджуватися на характеристиці протеомних і транскриптомних порушень за ПТСР з інтеграцією геномних й епігеномних досліджень, що дозволить отримати нові знання, а також розробити надійні біомаркери.
Важливо зрозуміти, чи однаковий профіль небезпеки розвитку МС у пацієнтів із ПТСР залежно від статі, віку та тяжкості депресії. Мета – виявити групи високого ризику, які потребують першочергового скринінгу та лікування. Необхідно дослідити, чи відрізняється поширеність MС у хворих із ПТСР залежно від умов лікування (стаціонарне, амбулаторне) і груп населення (зокрема, ветеранів, учасників бойових дій), а також у пацієнтів, що вживають / не вживають нейролептичні препарати, нормотиміки чи антидепресанти.
Оскільки антипсихотичні ЛЗ усе частіше використовуються для лікування ПТСР, необхідно з’ясувати основні механізми розвитку метаболічних порушень після початку фармакотерапії. Ймовірно, кумулятивний довготривалий вплив асоціальної поведінки дозволяє віднести пацієнтів із ПТСР до групи найбільшого ризику ССЗ (більше, ніж психіатричний діагноз як такий). Крім того, хворі з ПТСР схильніші до ведення нездорового способу життя, ніж населення загалом, зокрема до порушень дієти, малорухливого способу життя, куріння, зловживання алкоголем і наркотичними речовинами, що робить їх схильнішими до ризику розвитку МС і ССЗ. Отже, існує нагальна потреба мультидисциплінарного підходу до оцінки пацієнтів із ПТСР, який включає як фізичне, так і психічне здоров’я.
ПТСР і МС можуть мати схожі біологічні механізми, що лежать в їхній основі. Ймовірно, зміни запальної та нейроендокринної систем пов’язані з ПТСР, однак особливості цих зв’язків залишаються невідомими. Правдоподібною є гіпотеза, що дисфункціональна індивідуальна адаптація до стресу може підвищувати уразливість до метаболічних дисфункцій, які, своєю чергою, здатні сприяти виникненню психопатологічних змін у посттравматичний період. Підхід до ПТСР і МС як до системних станів, що включають дисфункцію ГГНВ, ХЗНІ, інші метаболічні порушення і зміни ВНС, а також значний психологічний тягар, має важливі наслідки з погляду особливостей медичних проблем, прогнозу захворювання. Однак необхідні подальші дослідження для вивчення внеску нейроендокринної та імунометаболічної систем у розвиток ПТСР і МС.
Медична газета «Здоров’я України 21 сторіччя» № 4 (565), 2024 р