1 листопада, 2020
Велоергометрія у практичній медицині
 Велоергометрія – одна з основних навантажувальних проб у кардіології, що дозволяє оцінити толерантність до фізичного навантаження і виявити патологічні зміни серцево-судинної системи, які виникають при фізичному навантаженні.
Велоергометрія – одна з основних навантажувальних проб у кардіології, що дозволяє оцінити толерантність до фізичного навантаження і виявити патологічні зміни серцево-судинної системи, які виникають при фізичному навантаженні.
Толерантність до фізичного навантаження, або фізична працездатність, є сумарним показником фізіологічних можливостей організму. Вона значно різниться у чоловіків і жінок, у молодих і людей похилого віку. Фізична працездатність також варіює залежно від маси тіла і зросту пацієнта. Чим більші маса і зріст, тим вища толерантність до фізичного навантаження за умови, що основною складовою є м’язова маса, а не підшкірно-жирова клітковина.
При виконанні проб із дозованим фізичним навантаженням у здорових дітей частота серцевих скорочень (ЧСС) збільшується на висоті навантаження до 173-222 поштовхів за хвилину (J.H. Wilmore et al., 1982; G.R. Cumming, D. Everatt, L. Hastman, 1978), не спричиняючи при цьому серйозних порушень в організмі. У хворих дітей звичайно застосовують субмаксимальні проби, при яких пікова ЧСС становить 70-90% від максимальної.
Показання до проведення проб із дозованим фізичним навантаженням (відповідно до оновлених рекомендацій Американського коледжу кардіологів та Американської асоціації серця, R.J. Gibbons, G.J. Balady, J.T. Bricker et al., 2002):
- оцінка специфічних симптомів, що індукуються фізичним навантаженням;
- оцінка або виявлення патологічної відповіді з боку серцево-судинної системи і системи органів дихання, виявлення прихованої серцево-судинної недостатності, аритмії, порушення процесів реполяризації;
- оцінка функціонального стану і фізичної працездатності:
- визначення резервних можливостей міокарда (інотропного і хронотропного резервів серця);
- оцінка економності використання функціональних резервів.
На відміну від дорослих, у яких найбільш частим показанням для проведення велоергометрії є ішемічна хвороба серця, у дитячій кардіології більш актуальним є застосування цієї проби при порушеннях ритму серця і провідності для уточнення діагнозу, вибору тактики терапії і контролю за її ефективністю, а також у дітей із кардіалгіями, гіпо- і гіпертензіями, синкопальним станом неясного генезу. Тестування навантаженням оцінює ефективність роботи й ідентифікує механізми, що обмежують продуктивність праці дітей із серцевими та іншими проблемами.
Сучасні керівництва наводять такі основні показання до проведення проб із фізичним навантаженням:
- оцінка конкретних симптомів або ознак, які можуть бути індуковані або посилюються вправами;
- визначення аномальних адаптивних реакцій, що відбуваються у дітей із серцевими або іншими порушеннями;
- оцінка ефективності конкретних медичних та хірургічних методів лікування;
- оцінка рівнів функціональної здатності і поліпшення безпеки професійних, рекреаційних і спортивних рекомендацій;
- оцінка прогнозу;
- визначення вихідних даних і стеження за ефективністю серцевої реабілітації.
Показання для проведення навантажувальних проб у дітей поділяють на три класи.
І клас (проведення тесту обов’язкове):
- аналіз фізичної працездатності дітей із вродженими вадами серця після хірургічної корекції, при набутих захворюваннях клапанного апарату або міокарда;
- оцінка стану дітей зі скаргами на біль у грудній клітці судинного генезу;
- спостереження за роботою електрокардіостимулятора при фізичному навантаженні;
- оцінка симптомів, пов’язаних із фізичним навантаженням у молодих спортсменів;
ІІа клас (проведення тесту не обов’язкове, але інформативне):
- оцінка ефективності терапевтичного, хірургічного або радіочастотного спливу у дітей із тахіаритмією, що виявлялася при попередніх пробах із навантаженням;
- як додатковий метод оцінки тяжкості вроджених і набутих уражень клапанів, особливо при аортальному стенозі;
- оцінка стану ритму серця при припущенні зв’язку аритмії з навантаженням або при виявленій під час навантажувальної проби аритмії;
ІІб клас (проведення тесту не обов’язкове, менш інформативне):
- обстеження дітей і підлітків, що мають родичів, які померли в молодому віці при фізичному навантаженні;
- спостереження за дітьми із захворюваннями серця з можливим залученням коронарних артерій, такими як хвороба Кавасакі або системний червоний вовчак;
- оцінка частоти скорочень шлуночків при навантаженні і виявлення шлуночкової аритмії у дітей із вродженою повною атріовентрикулярною блокадою;
- оцінка приросту ЧСС при навантаженні у дітей, що отримують бета-блокатори, для дослідження адекватності обмеження адренергічного впливу на серце;
- оцінка адаптації (скорочення або подовження) інтервалу QТ при навантаженні як додатковий засіб діагностики вродженого синдрому подовженого інтервалу QТ;
- оцінка реакції артеріального тиску (АТ) після операції з корекції коарктації аорти;
- оцінка ступеня десатурації при навантаженні у пацієнтів із відносно компенсованою ціанотичною вадою серця;
ІІІ клас (проведення тесту не обов’язкове і не інформативне):
- обстеження перед направленням здорових дітей і підлітків у спортивні секції;
- стандартне обстеження при наявності болю в грудній клітці нез’ясованого генезу;
- оцінка передсердних і шлуночкових екстрасистол у дітей, що не мають інших захворювань.
Протипоказання до проведення проб із дозованим фізичним навантаженням
Протипоказання можна поділити на абсолютні та відносні. Діапазон відносних показань визначається рангом медичної установи, рівнем її спеціалізації та організації реанімаційної служби.
Абсолютні протипоказання:
- серцева недостатність ІІб і ІІІ ступеня;
- обструкція вихідного тракту лівого шлуночка (гіпертрофічна кардіоміопатія, стеноз аорти);
- активні запальні процеси в серці (кардит, міокардит, перикардит);
- виразна дихальна недостатність.
Відносні протипоказання:
- аневризма;
- артеріальна гіпертензія, при якій показники перевищують наступні значення: тиск більше 180/100 мм рт. ст. (для дітей старше 11 років), більше 168/80 мм рт. ст. (для дітей молодше 11 років);
- реконвалесценція після гострих і загострення хронічних інфекційних захворювань (1 місяць);
- тяжкі порушення серцевого ритму і провідності: миготіння і тріпотіння передсердь, напади пароксизмальної шлуночкової тахікардії і фібриляції шлуночків в анамнезі із синкопе або без них, повна атріовентрикулярна блокада (АВ-блокада) із ЧСС менше 40 уд./хв.;
- гіпертермія;
- деякі серцеві вади (визначаються ступенем серцевої недостатності).
Вимоги до проведення проб із дозованим фізичним навантаженням
Приміщення, в якому проводиться дослідження, повинно бути досить просторим (в ідеалі не менше 40 м2). Температура в приміщенні – 20-24 °С, відносна вологість – 50-60%.
Лікар, що проводить пробу з дозованим фізичним навантаженням, повинен бути добре обізнаним щодо заходів серцево-легеневої реанімації, засоби для її проведення обов’язково повинні бути в наявності (T.L. Tomassoni, 1993; S. Linda et al., 2014). Бажано, щоб кабінет, де проводять дослідження, знаходився недалеко від спеціалізованого відділення реанімаційної допомоги, мав широкий вхід для легкого транспортування пацієнта в реанімаційне відділення при виникненні такої необхідності.
Приміщення повинно бути оснащеним медикаментами, необхідними для надання медичної допомоги, а також стетоскопом, тонометром, дефібрилятором, повітроводом, портативним респіратором, роторозширювачем, язикотримачем, ларингоскопом. Необхідні медикаменти: адреналін, ізопреналол, преднізолон, лідокаїн, новокаїнамід, хлорид кальцію, сульфат магнію, глюкоза 5%, фізіологічний розчин, нітрогліцерин, обзидан, коринфар, баралгін, фентаніл, еуфілін, кордіамін, мезатон, інгаляційні бронхолітики.
Дослідження не можна проводити натщесерце.
Персонал лабораторії повинен поважати права дитини, батьків або опікунів, яким потрібно розповісти про суть випробування і пов’язані з ним ризики; вони повинні мати можливість на будь-якому етапі відмовитися від проведення дослідження. У більшості лабораторій для цього оформлюється поінформована згода на проведення дослідження.
Методики велоергометричної проби
Велоергометрія полягає в обертанні педалей стаціонарного велоергометру зі швидкістю приблизно 60 обертів за хвилину при певному навантаженні, що задається через зміну ступеня супротиву педалей велоергометра.
У проведенні будь-якої проби з дозованим фізичним навантаженням існують три етапи: переднавантаження, максимальне навантаження, період відновлення. Тривалість відновлювального періоду складає 5-10 хвилин.
Протоколи ергометрії
Залежно від мети і обстежуваних дітей застосовують різні типи навантажень. Існує ряд стандартних загальноприйнятих протоколів для різних категорій пацієнтів. На вибір протоколу навантажувального тестування впливають: тяжкість патології серцево-судинної системи, толерантність пацієнта до фізичного навантаження, наявність супутньої патології, задача дослідження, вік пацієнта.
Проба може проводитися в режимі ступінчастого зростання навантаження з перервами на відпочинок після кожної сходинки (інтермітуюча мультистадійна – intermittent, multistage) або зі зростанням навантаження, але без перерви на відпочинок (ступінчаста безперервно зростаюча – continuous, progressive). У практичній кардіології частіше застосовується ступінчаста безперервно зростаюча проба з тривалістю кожної сходинки 3 хвилини (протокол Bruce). В останні роки все частіше використовують ремп-протоколи, при яких навантаження збільшується кожні 20, 15 або 12 секунд на 5 Вт, або на 15, 20, 25 Вт/хв.
Перед обстеженням необхідно пояснити дитині її задачу і попередити, що треба негайно повідомляти лікаря, якщо під час проведення проби виникають якісь скарги (втома, слабкість, головний біль тощо). Під час проведення проби відбувається постійний моніторинговий контроль ЕКГ і періодичний – АТ. Обов’язковою є реєстрація ЕКГ на стрічці на стадії переднавантаження, на максимальному навантаженні й у період відновлення, а також додатково за рішенням лікаря.
Вибір системи відведень залежить від можливостей електрокардіографа і кількості каналів у ньому. За наявності одноканального електрокардіографа оптимальний контроль змін ЕКГ забезпечується у відведенні V5 (відображається 89% усіх змін ЕКГ); за наявності трьох каналів – у відведеннях ІІ, aVF, V5. Кращими для проведення дослідження є стрес-тест-системи, комп’ютеризовані шести-, дванадцятиканальні електрокардіографи з рідкокристалічним дисплеєм або монітором комп’ютера, що застосовується для постійного візуального контролю за ЕКГ.
Електроди, що під час звичайного ЕКГ-дослідження накладають на ноги, фіксують на лопатках із відповідного боку.
При проведенні проби за методикою PWC170 (physical working capacity) дослідження припиняють при досягненні ЧСС 170 уд./хв. Ця методика запропонована Т. Sjostrand (1947) і заснована на тому, що у здорових людей при ЧСС 170 уд./хв. досягається максимальне споживання кисню (МСК), тобто максимальна фізична працездатність.
Потужність навантаження при велоергометрії дається у ватах. Початкова потужність першої сходинки фізичного навантаження для дітей зазвичай складає 1 Вт/кг (R.L. Washington et al., 1994).
Критерії припинення навантажувальної проби поділяються на клінічні, гемодинамічні й електрокардіографічні.
Клінічні критерії: поява болю в ділянці серця, сильна задишка, задуха, втома, головний біль, головокружіння, блідість, ціаноз, слабкість, холодний піт, відмова пацієнта від подальшого дослідження.
Гемодинамічні критерії: підвищення систолічного АТ (САТ) більше 160 (у дітей молодше 11 років), 180 (у дітей 11 років і старше), підвищення діастолічного АТ (ДАТ) більше 90-100 мм рт. ст., зниження ДАТ більше 10 мм рт. ст. порівняно з вихідним.
ЕКГ критерії: поява або збільшення потенційно небезпечних порушень ритму і провідності (парні шлуночкові екстрасистоли, шлуночкова тахікардія, напад пароксизмальної тахікардії, миготлива аритмія, фібриляція шлуночків, депресія або підйом сегменту ST порівняно з вихідним більше 2 мм).
Інтерпретація результатів
Інтерпретація змін сегмента ST
Діагностичне значення має зміщення сегмента ST від ізолінії на 2 мм порівняно з показниками до навантаження.
Серцевий викид і ударний об’єм
Серцевий викид (СВ) є продуктом ударного об’єму (УО) і ЧСС. Співвідношення виглядає таким чином:
СВ = УО×ЧСС,
УО залежить від переднавантаження, післянавантаження і скоротливої здатності.
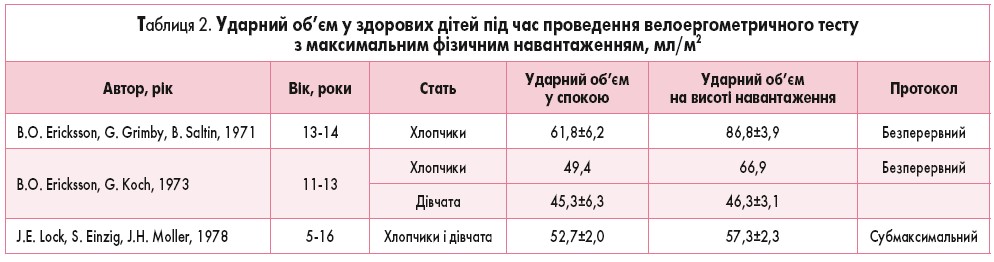
СВ збільшується майже лінійно під час тренування, одночасно зі збільшенням споживання кисню міокардом. Зазвичай у здорових дітей спостерігається збільшення СВ втричі при виконанні тесту з максимальним навантаженням (табл. 1).
Існує ряд неінвазивних методів для вимірювання СВ під час фізичного навантаження (T. Reybrouck et al., 1986), але за даними різних лабораторій результати різняться, оскільки дуже чутливі до методики дослідження (R.L. Washington, 1993).
У табл. 2 наведені значення для УО, отримані в трьох дослідженнях, в яких проводили велоергометрію здоровим дітям.
Інтерпретація змін АТ
АТ – це результат периферичного судинного опору і СВ. Циркуляторні зміни при переході від спокою до навантаження полягають у розширенні судин шкіри і м’язів, внаслідок чого зменшується периферичний судинний опір. СВ зазвичай збільшується більш суттєво, ніж зменшується опірність судин, у результаті чого САТ збільшується. ДАТ підвищується незначно, а у деяких здорових дітей навіть зменшується на піку навантаження.
Відсутність збільшення АТ або зниження САТ нижче від нормального рівня спокою є ознакою тяжкої серцевої дисфункції (J.T. Bricker, 1993).
Зниження АТ під час фізичних вправ відбувається, коли периферичний судинний опір знижується нормально, але серцева патологія обмежує здатність суб’єкта збільшувати СВ у відповідь на фізичне навантаження. Це може статися у дітей з аортальним стенозом або кардіоміопатією. Проте існують повідомлення про можливе падіння АТ на висоті фізичного навантаження і у здорових осіб.
САТ зростає паралельно з навантаженням. У дорослих допустимим є максимальний САТ на висоті навантаження не вище 220 мм рт. ст. Максимальний САТ у дітей рідко перевищує 200 мм рт. ст.; у хлопчиків він більший порівняно з дівчатами і збільшується з віком і розмірами тіла.
У більшості здорових дітей САТ повертається до попередніх значень протягом 6 хвилин фази відновлення, у деяких після проби залишається нижчим, ніж до проби, протягом декількох годин, що зумовлено низьким венозним поверненням крові внаслідок розширення периферичних судин.
Споживання кисню
Поглинання кисню (VO2) від початку навантаження швидко збільшується і на певному рівні досягає плато при заданому навантаженні. У дітей можливе десятикратне збільшення VO2 під час тренування, у дорослих – у 10-15 разів, у спортсменів – до 20 разів.
Споживання кисню тісно пов’язане з масою тіла, і коли VO2 індексується за масою тіла, різниця в споживанні кисню між хлопцями та дівчатами стає мінімальною. При виконанні різних дозованих навантажень і використанні різних протоколів показники максимального VO2 можуть різнитися (табл. 3).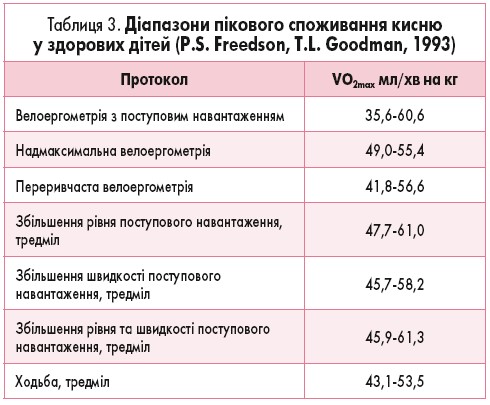
Вентиляційний анаеробний поріг
У здорових людей максимальні аеробні зусилля досягаються, коли серцево-судинна система досягає свого максимального потенціалу для постачання крові до м’язів, і СВ не може далі збільшуватися. Збільшується витрачання кисню тканинами, підвищується різниця між системним артеріальним і венозним вмістом кисню. При досягненні меж можливостей постачання кисню необхідну енергію починає забезпечувати анаеробний гліколіз, що призводить до підвищення рівня молочної кислоти у м’язах і плазмі крові. Таким чином, існує певна точка анаеробного порогу, коли починається використання працюючими м’язами анаеробного метаболізму як додаткового джерела енергії. У точці анаеробного порогу відбувається різке збільшення рівня лактату. Регулярне вимірювання лактату в крові не є доцільним. Паралельно збільшується рівень бікарбонату і СО2, що викликає рефлекс гіпервентиляції. Його виникнення ототожнюють з вентиляційним анаеробним порогом (ВАП). Він складає певний відсоток від VO2max.
ВАП був запропонований як більш чутливий маркер фітнесу, ніж споживання кисню, ЧСС або виконана робота при проведенні проб із дозованим фізичним навантаженням у дітей (табл. 4).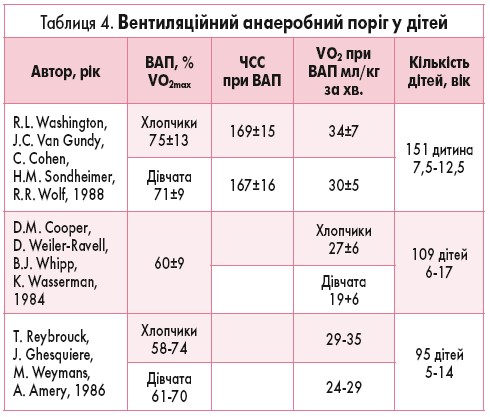
Процедури тестування
Вибір аргометра залежить від потреб користувача. Циклічні велоергометри зручні для лабораторій з обмеженим простором. Вони портативні й відносно тихі. Для дітей до 6 років використовуються спеціальні дитячі велоергометри (інша висота сидіння, кут керма, довжина педалі й розмір сідла). Для дітей старше 8 років можна використовувати велоергометрами для дорослих, де є можливість змінювати висоту сидіння, кут керма і відстань між сідлом і кермом.
При велоергометрії також зручно проводити радіонуклідне дослідження і стрес-ЕКГ.
Під час проб із дозованим фізичним навантаженням часто використовують портативні пульсоксиметри (надягаються на палець або вушну раковину) для визначення наявності та ступеня гіпоксемії.
У здорових дітей насичення киснем крові при фізичному навантаженні тримається на рівні більше 90%. Сатурація менше 90% під час тренування вважається патологічною реакцією на фізичне навантаження і виникає при легеневих, серцевих і серцево-судинних захворюваннях.
Для вимірювання концентрації кисню і вуглекислого газу використовують пневмотахографію та інші аналізатори.
Оцінювання гемодинамічних реакцій на навантаження
Для аналізу коливань АТ у відповідь на фізичне навантаження використання велоергометра є більш зручним порівняно з тредмілом, оскільки це дослідження виключає рухи передпліччя і дає можливість виміряти АТ під час фізичного навантаження з найменшими похибками.
Проба припиняється при досягненні серцевих скорочень 170/хв. або при появі клінічних ознак неадекватної переносимості фізичного навантаження.
Критерії припинення проби до досягнення ЧСС 170 уд./хв. у дітей:
- підвищення САТ більше 190 мм рт. ст., ДАТ – вище 95 мм рт. ст.;
- біль у ділянці серця;
- відмова пацієнта від подальшого проведення навантаження;
- поява ішемічних змін на ЕКГ.
Інтерпретація отриманих даних
Залежно від реакції АТ на навантаження виділяють наступні типи реакції:
- нормотонічна;
- гіпотонічна;
- гіпертонічна (систолічна, систоло-діастолічна, діастолічна);
- дистонічна.
Нормотонічний тип реакції на фізичне навантаження характеризується поступовим збільшенням АТ відповідно до потужності навантаження і поступовим поверненням до вихідних значень на 3-5-й хвилині періоду відновлення. Звичайно приріст САТ складає 70-75 мм рт. ст., ДАТ знижується або залишається на вихідному рівні, приріст ЧСС складає 85-90 уд./хв. Вважається адекватним підвищення САТ до 220 мм рт. ст. при виконанні навантажень високої потужності і зниження ДАТ до 40-60 мм рт. ст. Не можна вважати адекватним різкий стрибок АТ після виконання першої сходинки навантаження, навіть якщо на максимальному навантаженні АТ не перевищував 220 мм рт. ст. Відхиленням від норми є уповільнене зниження АТ у період після навантаження. У здорових людей вихідні показники ЧСС і АТ повинні відновитися до 5-6-й хвилині відпочинку.
Гіпотонічний тип реакції на фізичне навантаження характеризується зниженням ДАТ більше ніж на 30 мм рт. ст. Приріст САТ складає менше 60 мм рт. ст., ДАТ зростає, знижується або стабільний; приріст пульсового АТ менше 15% від вихідного; приріст ЧСС вище адекватного. До гіпотонічного типу можна віднести випадки, коли САТ на максимумі навантаження не підвищується більше 130 мм рт. ст. у жінок і понад 150 мм у чоловіків за умови виконання ними навантаження середнього і високого ступеня. Гіпотонічна реакція АТ нерідко зустрічається при ранній велоергометрії на тлі терапії b-блокаторами та інгібіторами АПФ, а також при низькій скорочувальній здатності міокарда на тлі постміокардитичного кардіосклерозу. Гіпотонічний тип характерний для детренованих осіб, пацієнтів із вегетативною дисфункцією за гіпотонічним типом.
Гіпертонічний тип реакції на фізичне навантаження полягає або в ізольованому підвищенні САТ більше 160-180 мм рт. ст. залежно від віку (систолічний варіант); або у підвищенні як САТ, так і ДАТ більше 160-180/80-100 мм рт. ст. залежно від віку, при цьому приріст САТ і ДАТ перевищує приріст ЧСС (систоло-діастолічний варіант)), або в ізольованому підвищенні ДАТ (діастолічний варіант). Останній вважається найбільш несприятливим внаслідок неадекватності гемодинамічних змін.
Швидке підвищення САТ і нерідко ДАТ, неадекватне потужності виконаного навантаження, є характерним для осіб із вихідною артеріальною гіпертензією.
Для гіпертонічного типу реакції характерний приріст САТ більше ніж на 70 мм рт. ст., нерідко він перевищує 220 мм рт. ст., особливо при виконанні навантажень низької та середньої потужності. Підвищення ДАТ вище вихідного рівня на 10-20 мм рт. ст. або в абсолютних цифрах більше 95 мм рт. ст., підвищення ЧСС звичайне. Найчастіше хворі з артеріальною гіпертензією починають пробу з підвищеними початковими цифрами САТ і ДАТ, так як він для них є «робочим». Як правило, збільшення АТ у таких пацієнтів становить менше 70 мм рт. ст., але реакцію АТ все ж слід вважати гіпертонічною. Для встановлення типу реакції вирішальне значення має перевищення на максимумі навантаження САТ 220 мм рт. ст., а ДАТ – 95 мм рт. ст., при цьому пацієнт виконує навантаження низької або середньої потужності: для чоловіків це навантаження менше 150 Вт, для жінок – менше 120-125 Вт.
N.L. Jones, керуючись тим, що САТ у здорових людей збільшується пропорційно зростанню потужності, запропонував формулу для розрахунку того, яким повинен бути САТ на висоті навантаження: САТmax=120±0,08×ПП, де ПП – порогова потужність, тобто потужність останньої сходинки навантаження у кгм/хв.
Провідною ознакою дистонічного типу реакції є великий пульсовий тиск. Приріст САТ, характерний для гіпертонічного типу, з досягненням показника 220-230 мм рт. ст., і значне зниження ДАТ нижче 40 мм рт. ст., іноді до нульового значення – «феномен нескінченного тону». Відновлювальний період уповільнений. Дистонічний тип реакції часто зустрічається у спортсменів, особливо за наявності у них будь-яких функціональних відхилень або при перетренованості. Дистонічний тип реакції АТ також характерний для нетренованих пацієнтів юного віку (14-25 років). Рівень САТ у нетренованих пацієнтів не досягає високих показників, тоді як у спортсменів він часто буває дуже високим – до 250 мм рт. ст.
У випадках, коли зміни АТ під час проби не можна вважати адекватними, але разом із тим показники АТ не вкладаються у будь-який конкретний тип, слід відмовитися від спроби його класифікувати і вказати у висновку: «Тип реакції АТ на навантаження визначити не вдається». Подібні варіанти нерідкі у випадках навантажувальних проб із низькою і дуже низькою пороговою потужністю (25-75 Вт).
У здорових дітей САТ при велоергометричній пробі змінюється пропорційно потужності навантаження. У зв’язку з цим його можна визначити за формулою, запропонованою N.L. Jones (1982): САТ=120±0,08×W, де W – потужність навантаження (кгм/хв.). В автоматичному режимі можна червоним кольором будувати криву для нормальної реакції АТ для конкретної дитини і синім – реальну ситуацію.
Оцінювання ЧСС
На приріст ЧСС можуть впливати багато факторів, крім лінійного зв’язку із розміром виконаної роботи. Висока ЧСС під час субмаксимальної проби або у період відновлення може пояснюватися порушенням регуляції судинного тонусу при вегетативній дисфункції, станами зі зниженим об’ємом циркулюючої крові, низьким периферичним судинним опором, тривалим постільним режимом, анемією. Хвилювання, пов’язане з відсутністю навичок педалювання, особливо в осіб із надмірною масою тіла, також сприяє неадекватно швидкому збільшенню ЧСС.
Проте неадекватна тахікардія може вказувати і на тяжке органічне ураження серця (постміокардитичний кардіосклероз, дилатаційну кардіоміопатію, недостатність кровообігу). Неадекватно низька ЧСС може бути пов’язана з фізичною тренованістю, лікарським фоном (бета-блокатори), синдромом слабкості синусового вузла. У такому випадку субмаксимальної ЧСС не вдається досягти до кінця 3-ї сходинки навантаження.
Раннє досягнення субмаксимальної ЧСС – одна з ознак зниженої толерантності до фізичного навантаження.
Зміни параметрів ЕКГ у ході фізичного навантаження в нормі:
- скорочення інтервалів PQ, QT відповідно до ЧСС;
- збільшення амплітуди Р-зубця;
- амплітуда зубця R у відведеннях V5-V6 може збільшуватися на початку фізичного навантаження, у подальшому вона нормалізується або зменшується;
- зубець Т – найлабільніший, його ізольовані зміни неспецифічні;
- зубець U збільшується;
- підйом сегменту ST при синдромі ранньої реполяризації шлуночків зменшується до ізолінії.
Приріст ЧСС повинен збільшуватися поступово зі зростанням потужності навантаження. Відновлення ЧСС до вихідних значень відбувається в нормі до 3-5-ї хвилини періоду відновлення. Прискорений приріст ЧСС при виконанні навантажувального тесту і тривале збереження тахікардії у відновному періоді може бути наслідком нетренованості або серцевої недостатності.
Показники фізичної працездатності та функціональних резервів міокарда
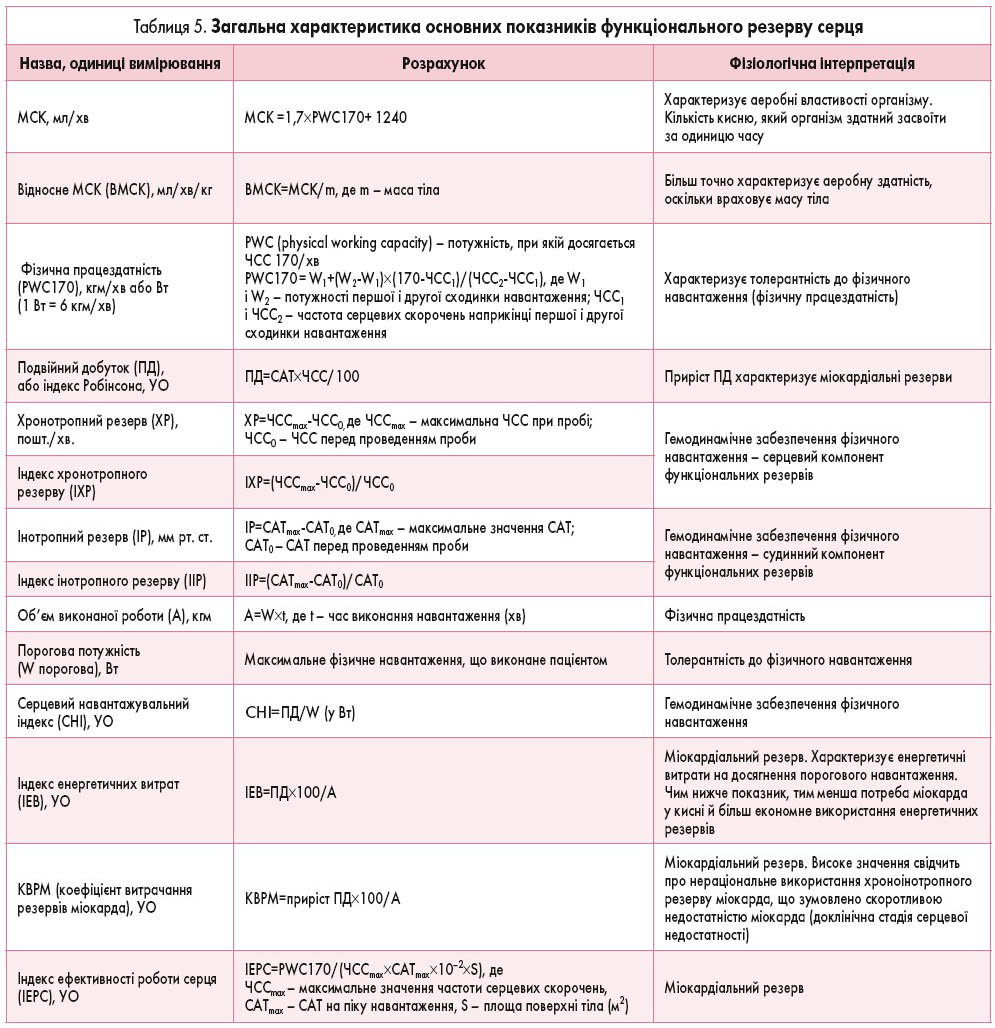
Найважливішим показником, що характеризує толерантність до фізичного навантаження, є показник максимального споживання кисню (МСК) (табл. 5).
МСК вважають основним критерієм фізичного здоров’я людини. Значення МСК характеризує потужність аеробного процесу, тобто кількість кисню, яку організм здатний засвоїти за одиницю часу (1 хвилину). Ця потужність залежить від двох факторів: функції киснетранспортної системи і здатності працюючих скелетних м’язів засвоювати кисень. У тренованих дорослих осіб МСК сягає 5-6 л/хв. Таким чином, МСК відображає суму резервних потужностей киснетранспортної системи.
Слід зазначити, що визначення МСК прямим методом практично неможливе, тому використовують розрахунки за різними формулами. Найбільш розповсюджена формула Карпмана, яка для осіб із невисоким ступенем тренованості має такий вигляд:
МСК=1,7×PWC170+1240.
Також застосовуються й інші розрахунки, зокрема із використанням номограми Астранда – Ріммінга. Знаючи потужність виконаної роботи і ЧСС, за номограмою можна визначити рівень МСК.
Метод прямого вимірювання кількості спожитого кисню під час навантаження – спіроергометрія – вимагає спеціальної апаратури (газоаналізаторів відкритого типу з автоматичним виміром поглинання кисню і виділення вуглекислого газу). Методика обтяжлива для пацієнта і персоналу і в практичній медицині поширення не отримала. Запропоновано непрямі методи оцінки споживання кисню з використанням номограм, таблиць та формул (номограми I. Аstrand, таблиці S. Fох, формули R. Вгuсе, J. Dеtrу, W. von Dоbеln, В.Л. Карпмана). Як номограми, так і розрахункові формули МСК мають певні похибки, пов’язані з недооцінкою того, що маса тіла пацієнта складається не тільки з м’язової маси, але й з жирового шару, який не поглинає кисень так активно, як працюють м’язи. Отже, в осіб із ожирінням розрахункове МСК буде завищеним, а фізична працездатність, як правило, знижена і не відповідає розрахунковому МСК.
Розбіжність між розрахунковим МСК і МСК, виміряним певним прямим методом, становить мінімум±10-15%.
МСК для максимальних і субмаксимальних тестів у мл/хв/кг за В.Л. Карпманом: [(1,7×W×6)+1240]/Р, де W – потужність останньої сходинки навантаження у Вт, Р – маса тіла у кг.
Формула не враховує вік пацієнта, який так само впливає на показник МСК: зі збільшенням віку МСК знижується.
Знаючи PWC170, можна розрахувати МСК і визначити рівень фізичного стану (РФС) людини. Залежно від того, як показник МСК у конкретного пацієнта відрізняється від нормативного, розрізняють 5 функціональних РФС. Встановлено, що розвиток хронічних соматичних захворювань відбувається на тлі зниження РФС до певного критичного показника. Так, при масовому обстеженні осіб із різним фізичним станом (Г.Л. Апанасенко, 1988) виявлено, що захворюваність зростала паралельно зниженню РФС. У групі обстежених із високим РФС (101% від норми МСК і вище) не виявлено хронічних соматичних захворювань; у групі з РФС вище середнього (91-100% від норми МСК) захворювання виявлено у 6% обстежених; у групі із середнім РФС (75-90%) різні хронічні захворювання спостерігалися у 25% обстежених. За цією методикою критичним для розвитку захворювань вважається середній РФС.
Встановлено, що пороговий показник МСК, який визначає нормальний рівень соматичного здоров’я, складає 42 мл/хв./кг для чоловіків і 35 мл/хв./кг для жінок.
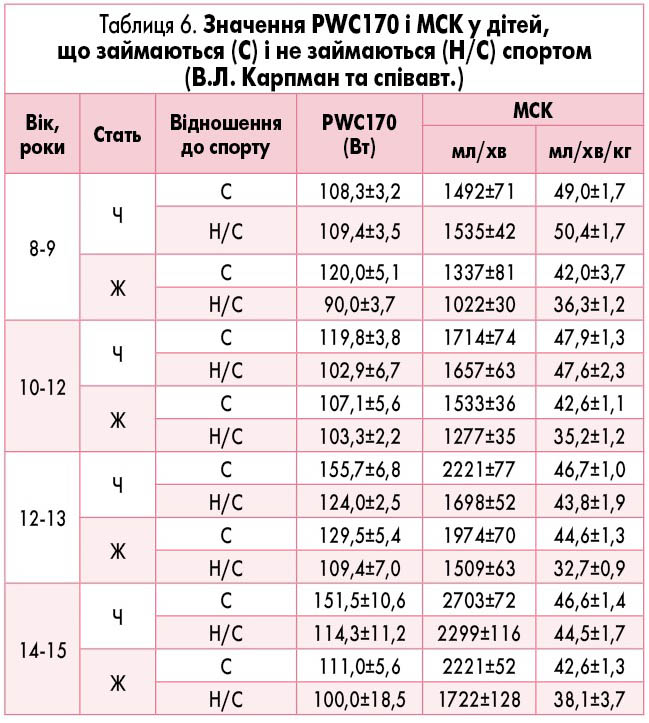 У дітей нормальні значення МСК різняться залежно від статі, віку і тренованості. Відомі декілька варіантів нормативних показників (табл. 6, 7).
У дітей нормальні значення МСК різняться залежно від статі, віку і тренованості. Відомі декілька варіантів нормативних показників (табл. 6, 7).
За МСК можна провести оцінку РФС. Для осіб молодше 30 років, згідно з К. Соорег (1970), дуже поганим РФС є при МСК менше 25 мл/хв./кг; поганим – при МСК у межах 25,0-33,7 мл/хв./кг; задовільним – при МСК 33,8-42,5 мл/хв./кг; добрим – при МСК 42,6-51,5 мл/хв/кг; відмінним – при МСК 51,6 і більше мл/хв./кг.
Фізична працездатність
T. Sjostrand показав залежність між МСК і найвищою працездатністю здорової людини і запропонував тест найвищої фізичної працездатності РWС170, що розраховується при ЧСС 170 уд./хв. В.Л. Карпман (1974) використовував цей тест для визначення фізичної працездатності у спортсменів. Методика проведення тесту у спортсменів (РWС170) або здорових тренованих людей наступна: виконується не менше 2-х сходинок навантаження, щоб досягти ЧСС 170 уд./хв. Потужність 2-ї сходинки, залежно від маси тіла, віку і статі, дорівнює 150-250 Вт, потужність 1-ї сходинки вдвічі менша.
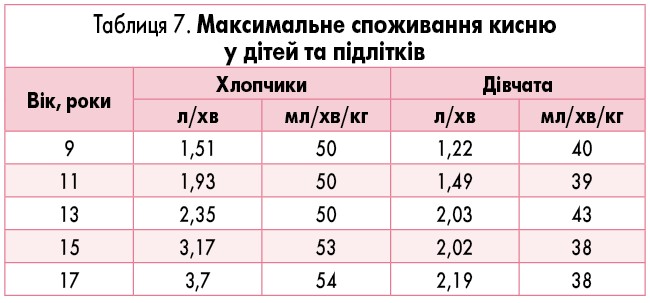 При визначенні PWC170 виконують не менше двох сходинок навантаження, щоб досягнути різниці ЧСС не менше 40 уд./хв., після чого розраховують PWC170 за формулою, представленою у таблиці 5.
При визначенні PWC170 виконують не менше двох сходинок навантаження, щоб досягнути різниці ЧСС не менше 40 уд./хв., після чого розраховують PWC170 за формулою, представленою у таблиці 5.
В осіб із кардіальною патологією для визначення фізичної працездатності досить досягти ЧСС 130 або 150 уд./хв. на 2-й сходинці, тобто провести тест РWС130 або РWС150.
Фізична працездатність може розраховуватися в одиницях потужності (Вт, м/хв./кг), а також у метаболічному еквіваленті (МЕТ). МЕТ відповідає споживанню кисня в кількості 3,5 мл на 1 кг маси тіла за 1 хвилину в умовах основного обміну (Д.М. Аронов, 1979).
МСК у МЕТ може бути розраховано за формулою:
МСК=(90+(3,44×W))×Р, де W – потужність останньої сходинки (Вт), Р – маса (кг).
У випадку, коли використовується стрес-система, що розраховує навантаження в МЕТ, можливий зворотний перерахунок у Вт:
МСК=(МЕТ×Р-90)/3,44.
У клінічній практиці прийнято вважати, що нормальна фізична працездатність здорових дітей складає 2-3 Вт/кг. При значеннях менше 2 Вт/кг говорять про знижену толерантність до фізичного навантаження, при більше 3 Вт/кг – про підвищену. Для оцінки фізичної працездатності у дітей різного віку можна користуватися наступними даними:
- 6-7 років – 1,0-1,5 Вт/кг;
- 8 років – 1,5-2,5 Вт/кг;
- 9-14 років – 2-3 Вт/кг;
- 15-17 років – 2,4-3,5 Вт/кг.
Крім показників МСК і PWC170, оцінка фізичної працездатності включає аналіз цілої низки гемодинамічних показників. Купер (1975) запропонував розраховувати хронотропний та інотропний резерви серця, Робінсон (1967) – індекс подвійного добутку.
Хронотропний резерв (ХР) розраховується за формулою:
ХР=ЧССmax-ЧСС0,
де ЧССmax – ЧСС останнього ступеня, ЧСС0 – вихідна.
Нормальний хронотропний резерв вкладає 75-90 поштовхів за хвилину. При синдромі слабкості синусового вузла він знижений.
Інотропний резерв (ІР) розраховується за формулою:
ІР=САТmax–САТ0,
де САТmax – САТ останньої сходинки, САТ0 – САТ вихідний.
У нормі ІР складає 70-75 мм рт. ст.
ІР відображає скоротливу здатність міокарда.
Подвійний добуток, або індекс Робінсона, у клінічній практиці прийнято вважати еквівалентом засвоєння кисню міокардом.
ПД=САТmax×ЧССmax/100,
де САТmax – САТ останньої сходинки, ЧССmax – ЧСС останньої сходинки.
Результат відображають в умовних одиницях (УО).
У дорослих чоловіків цей індекс дорівнює 290-310 УО.
Доведено, що величина подвійного добутку тісно корелює з МСК і фізичною працездатністю.
Коефіцієнт витрачання резервів міокарда (КВРМ) являє собою відношення приросту серцевого навантажувального індексу в процесі роботи до загального об’єму виконаної роботи. Верхня межа прийнятої норми КВРМ – 3 УО. Значення КВРМ більше 3,0 може розглядатися як прояв «нераціонального» витрачання хроноінотропного резерву міокарда, що спричинене початком скоротливої недостатності міокарда.
Індекс енергетичних витрат розраховується на одиницю виконаної роботи. У здорових осіб він складає 3,3±0,8 Од. У дорослих хворих із кардіальною патологією підвищується до 7,9±3,4 – 9,0±4,7 Од.
Аналіз аеробної працездатності міокарда
Для оцінювання аеробної здатності міокарда використовується МЕТ.
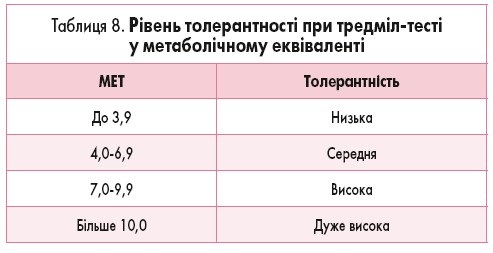 Толерантність оцінюється у Вт при велоергометрії і в МЕТ при тредміл-тесті (табл. 8).
Толерантність оцінюється у Вт при велоергометрії і в МЕТ при тредміл-тесті (табл. 8).
Толерантність до фізичного навантаження у дітей збільшується з віком, фізична працездатність у дівчат нижче, ніж у хлопчиків відповідного віку. У хлопчиків у порівнянні з дівчатами визначається менш виражена хронотропна реакція і більша інотропна відповідь на навантаження.
Тематичний номер «Педіатрія» №4 (55) 2020 р.