14 грудня, 2022
Стратегії запобігання інфекціям кровотоку, асоційованим із центральним катетером, у лікарнях невідкладної допомоги: оновлення 2022 року
Автори: Н. Буетті, доктор медицини, магістр наук, доктор філософії1,2, Дж. Маршалл, доктор медицини, магістр наук3,4, М. Дріс, доктор медицини, магістр наук5,6, М.Г. Факіх, доктор медицини, магістр громадського здоров’я7, Л. Хедавей, магістр педагогічних наук, ліцензована медсестра, бакалавр медсестринства, інфузійна медсестра8, Л.Л. Марагакіс, доктор медицини, магістр громадського здоров’я9, Е. Монсіс, доктор філософії, магістр управління бізнесом, ліцензована медсестра, сертифікований спеціаліст із запобігання інфекціям10,11, Ш. Новосад, доктор медицини, магістр громадського здоров’я12, Н.П. О’Грейді, доктор медицини13, М.Е. Рапп, доктор медицини14, Дж. Вулф, бакалавр медицини і бакалавр хірургії, доктор філософії, cтипендіат Королівського австралійського коледжу лікарів15,16, Д. Йоко, доктор медицини, магістр громадського здоров’я17, Л.А. Мермель, доктор остеопатичної медицини, магістр з управління ланцюгом постачань18,19
1Програма інфекційного контролю, Женевські університетські лікарні та медичний факультет, м. Женева, Швейцарія; 2 Паризький університет, м. Париж, Франція; 3Відділення інфекційних захворювань, Бернська університетська лікарня та Бернський університет, м. Берн, Швейцарія; 4Підрозділ інфекційних захворювань, кафедра медицини, Медична школа університету ім. Вашингтона, м. Сент-Луїс, шт. Міссурі, США; 5Лікарняна мережа «КрістіанаКер», м. Вілмінгтон, шт. Делавер, США; 6Медичний коледж ім. Сідні Кіммела при Університеті ім. Томаса Джефферсона, м. Філадельфія, шт. Пенсільванія, США; 7Лікарняна мережа «Асценшн Хелскер» та Медична школа Державного університету Вейна, м. Детройт, шт. Мічиган, США; 8Корпорація «Лінн Хедавей та партнери», м. Мілнер, шт. Джорджія, США; 9Медична школа Університету ім. Джонса Гопкінса, м. Балтімор, шт. Меріленд, США; 10Лікарня «Чілдренс Мерсі», м. Канзас-Сіті, шт. Міссурі, США; 11Медична школа Університету Міссурі в Канзас-Сіті, м. Канзас-Сіті, шт. Міссурі, США; 12Підрозділ сприяння якості у сфері охорони здоров’я, Центри з контролю та профілактики захворювань США, м. Атланта, шт. Джорджія, США; 13Національні інститути охорони здоров’я, м. Бетесда, шт. Меріленд, США; 14Медичний центр Університету Небраски, м. Омаха, шт. Небраска, США; 15Кафедра інфекційних захворювань, Дитяча дослідницька лікарня ім. Сент-Джуда, м. Мемфіс, шт. Теннессі, США; 16Кафедра педіатрії, Центр наук у сфері охорони здоров’я Університету Теннессі, м. Мемфіс, шт. Теннессі, США; 17Каліфорнійський університет у Сан-Франциско, м. Сан-Франциско, шт. Каліфорнія, США; 18Медична школа ім. Воррена Альперта Університету ім. Брауна, м. Провіденс, шт. Род-Айленд, США; 19Лікарня Род-Айленда, м. Провіденс, шт. Род-Айленд, США
Практичні рекомендації Американського товариства з епідеміології захворювань, асоційованих із наданням медичної допомоги (SHEA)/Американського товариства фахівців з інфекційних захворювань (IDSA)/Асоціації фахівців з інфекційного контролю та епідеміології (APIC)
Метою цього документа є наведення стислих практичних рекомендацій, розроблених для сприяння лікарням невідкладної допомоги у впровадженні та пріоритезації заходів запобігання інфекціям кровотоку, асоційованим із центральним катетером (ІКАЦК). У цьому документі оновлено Стратегії запобігання ІКАЦК у лікарнях невідкладної допомоги, опубліковані у 2014 р. [1]. Цей документ (експертна рекомендація) виданий за спонсорування Американського товариства з епідеміології захворювань, асоційованих із наданням медичної допомоги (SHEA). Це результат спільних зусиль, створений під керівництвом SHEA, Американського товариства фахівців з інфекційних захворювань (IDSA), Асоціації фахівців з інфекційного контролю та епідеміології (APIC), Американської асоціації лікарень (AHA) та Об’єднаної комісії, за значної участі представників низки організацій і товариств, екпертів у цій темі.
Ключові слова: інфекції кровотоку, центральний венозний катетер, відділення інтенсивної терапії, невідкладна допомога, профілактика
Резюме основних змін
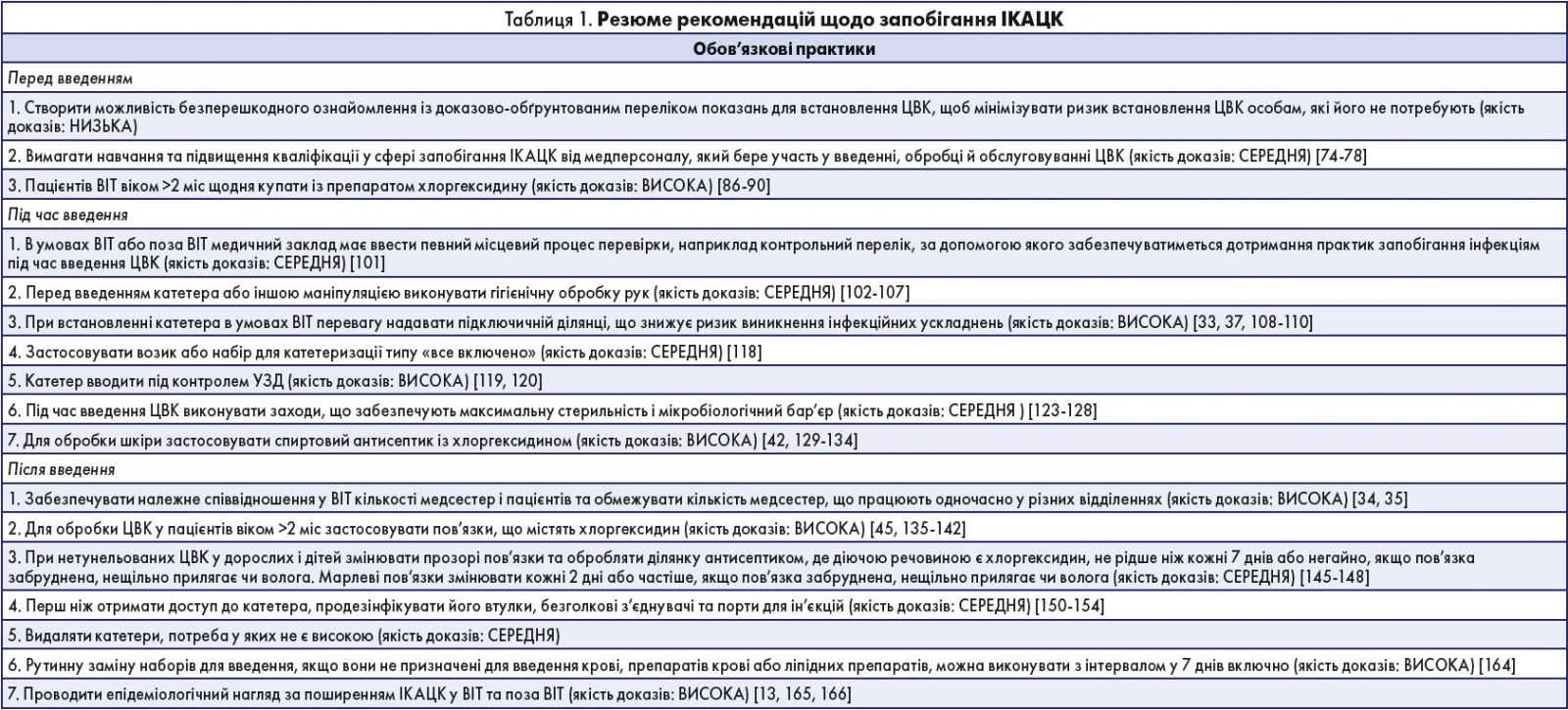
У цьому розділі перераховано основні зміни у Стратегіях запобігання інфекціям кровотоку, асоційованим із центральним катетером, у лікарнях невідкладної допомоги: оновлення 2014 р. [1], зокрема додані, видалені та змінені рекомендації. Рекомендації класифіковані на обов’язкові практики, які слід впровадити у всіх лікарнях невідкладної допомоги (у 2014 р. вони називались «основними практиками» і були перейменовані, щоб підкреслити їх важливість у лікарняних програмах запобігання інфекціям, асоційованих із наданням медичної допомоги) або додаткові підходи, які можна враховувати для застосування в окремих місцях і/або популяціях пацієнтів у межах лікарень, де після впровадження обов’язкових практик не досягнуто контролю за поширенням ІКАЦК (у 2014 р. це були «окремі підходи»). У табл. 1 наведено повне резюме рекомендацій, що містяться у цьому документі.
Обов’язкові практики
- Підключична вена вважається оптимальною ділянкою для введення центрального венозного катетера (ЦВК) в умовах відділення інтенсивної терапії (ВІТ); таке встановлення зменшує ризик інфекційних ускладнень. Попередня первинна рекомендація полягала в уникненні доступу до стегнової вени. Хоча це застереження досі чинне, його було замінено на стверджувальну рекомендацію, що передбачає залучення підключичної ділянки.
- Рекомендація вводити катетер під контролем ультразвукового дослідження (УЗД) підтверджена доказами вищої якості, ніж попередні; однак через методику цього втручання іноді неможливо дотриматись суворого контролю за стерильністю обладнання.
- Застосування пов’язок, що містять хлоргексидин, зараз вважають «обов’язковою практикою»; у минулому цю рекомендацію вказували у переліку окремих підходів, які слід застосовувати, лише якщо показники ІКАЦК залишаються високими, незважаючи на впровадження основних практик.
- Рутинну заміну наборів для введення, якщо вони не призначені для введення крові, препаратів крові або ліпідних препаратів, можна виконувати з інтервалом у 7 днів включно. Раніше такий інтервал не перевищував 4 дні.
Додаткові підходи
- Застосування антимікробної мазі на ділянці встановлення катетера, призначене для популяції пацієнтів, що отримують гемодіаліз, було перенесено до «додаткових практик», враховуючи, що цей метод показаний для конкретної популяції.
- Незважаючи на те що ефективність застосування ковпачків із антисептиком нещодавно підтверджена високодостовірними доказами, цей метод залишається «додатковою практикою», адже не переважає за ефективністю ручну дезінфекцію, обов’язкову практику.
- Підкреслено важливість залучення інфузійних бригад, що наведено у розділі «Додаткові підходи» (раніше цей пункт було віднесено до «Нез’ясованих питань»).
- У попередній версії цього розділу не було розглянуте безшовне закріплення катетерів.
Передбачуване застосування
Цей документ було розроблено відповідно до процесу, описаного у Посібнику з розробки настанов та експертних рекомендацій, виданих за спонсорування SHEA [2]. У жодній настанові чи експертній рекомендації неможливо передбачити всі клінічні ситуації, тому цей документ не може замінити індивідуальне клінічне рішення кваліфікованого фахівця.
Цей документ заснований на узагальненні доказів, теоретичного обґрунтування, сучасної практики, практичних міркувань, консенсусу групи авторів та врахування потенційної шкоди, де це можливо. Зведений перелік рекомендацій наведено поряд із відповідними обґрунтуваннями (див. табл. 1).
Розділ 1. Обґрунтування та викладення проблем
Тягар наслідків внутрішньолікарняних ІКАЦК
1. Збільшення тривалості стаціонарного лікування [3-6].
2. Підвищена вартість лікування. Скориговані змінні витрати на пацієнтів із ІКАЦК становили у середньому на 32 тис. доларів США (у доларах США 2010 р.) більше, ніж на пацієнтів без ІКАЦК [7].
3. Підвищення захворюваності та смертності [8].
Фактори ризику щодо виникнення ІКАЦК
1. Пацієнти із ризиком виникнення ІКАЦК у закладах невідкладної допомоги – це особи із встановленим ЦВК:
а) популяція ВІТ. Ризик виникнення ІКАЦК у пацієнтів ВІТ є високим. Причинами цього можуть бути часте введення численних катетерів [9, 10]; застосування конкретних видів катетерів, які майже завжди вводять виключно пацієнтам ВІТ і застосування яких асоційоване зі значним ризиком (наприклад, катетери легеневої артерії із провідниками катетерів); і те, що катетери зазвичай встановлюють в умовах невідкладного стану, доступ до них здійснюється щодня по кілька разів, а потреба в катетері існує протягом тривалого часу [11, 12];
б) популяція поза ВІТ. Хоча протягом останніх 20 років основна увага лікарів була спрямована на пацієнтів ВІТ, більшість ІКАЦК виникають у лікарняних відділеннях поза ВІТ або в амбулаторних пацієнтів [13-17].
2. Проводячи заходи із запобігання інфекціям та контролю за їх поширенням, слід охоплювати й інші вразливі популяції пацієнтів, зокрема осіб, які отримують через катетери гемодіаліз [18], інтраопераційних [19] та онкологічних пацієнтів [20].
3. Ризик виникнення інфекції пов’язаний не лише із ЦВК, а й із периферичними короткотривало встановленими катетерами [21], центральними венозними катетерами із периферичним введенням (ЦВКПВ), проміжними катетерами та периферичними артеріальними катетерами [22].
4. Незалежні фактори ризику щодо виникнення ІКАЦК (за матеріалами принаймні двох опублікованих досліджень) [23-45]:
а) тривала госпіталізація перед катетеризацією;
б) тривала катетеризація;
в) значна мікробна колонізація в ділянці введення;
г) значна мікробна колонізація втулки катетера;
ґ) багатопросвітні катетери;
д) використання кількох катетерів;
е) нейтропенія;
є) індекс маси тіла (ІМТ) >40 кг/м2;
ж) недоношеність (тобто недостатній гестаційний вік);
з) зменшене співвідношення між медсестрами і пацієнтами у ВІТ;
и) парентеральне харчування;
і) неналежна обробка катетера (наприклад, надмірні маніпуляції з катетером);
ї) переливання препаратів крові (у дітей).
Розділ 2. Передумови виявлення ІКАЦК
Методи епідеміологічного нагляду та визначення у сфері ІКАЦК
1. Застосовують зіставні методи епідеміологічного нагляду та визначення для можливості порівняння з еталонними даними.
2. Інформацію щодо належної методології епідеміологічного нагляду, зокрема відомості про забір зразків крові та епідеміологічні визначення у сфері ІКАЦК, можна знайти в Методологічному посібнику з безпеки пацієнта Національної мережі з безпеки охорони здоров’я (NHSN). Відповідний розділ посібника – це «Розділ 4. Випадок інфекції кровотоку (інфекція кровотоку, асоційована із центральним катетером, та інфекція кровотоку, не асоційована із центральним катетером)» [46]:
а) відповідно до останніх даних, достовірність результатів, отриманих між оцінювачами, щодо визначень NHSN нижча, ніж прогнозована [47-50]. Це також може вплинути на достовірність відповідних публічних звітів;
б) визначення епідеміологічного нагляду у сфері ІКАЦК за даними NHSN відрізняється від клінічного визначення для катетер-асоційованих інфекцій кровотоку (КАІК). На діагностику останніх інфекцій впливає багато факторів (наприклад, можливості лабораторії, як відбувалося видалення катетера та надання його наконечника для посіву) [51]. Наведені тут докази отримані за даними досліджень, де показниками результатів виступали показники ІКАЦК або КАІК; нижча точність діагностики ІКАЦК може впливати на достовірність доказів.
Розділ 3. Передумови запобігання ІКАЦК
Резюме існуючих настанов і рекомендацій
1. Кілька державних організацій, організацій у галузі громадського здоров’я та професійних організацій опублікували доказово-обґрунтовані рекомендації й/або посібники із впровадження у практику, що стосуються запобігання ІКАЦК, зокрема наведені нижче:
а) Консультативний комітет із практик інфекційного контролю у галузі охорони здоров’я (HICPAC), Центри з контролю та профілактики захворювань США (CDC) [52, 53];
б) Інститут удосконалення охорони здоров’я (IHI) [54];
в) Агентство з досліджень і якості у галузі охорони здоров’я, відділ Зробити медичну допомогу безпечнішою [55];
г) Американська педіатрична хірургічна асоціація, Комітет із результатів досліджень та клінічних випробувань [56];
ґ) Об’єднана комісія [57];
д) Асоціація фахівців із інфекційного контролю та епідеміології (APIC), Посібник із впровадження у практику заходів запобігання ІКАЦК [58];
е) Товариство медсестер у сфері інфузіології, Стандарти медсестринської практики у сфері інфузіології [59].
2. Рекомендації, наведені у цьому документі, стосуються ЦВК, крім випадків, коли у них зазначено інше. Ці рекомендації:
а) не класифіковані за типом катетера (наприклад, тунельованим, імплантованим, катетером із манжетою, катетером без манжети, катетером для діалізу);
б) можуть не застосовуватися повністю для запобігання інфекціям кровотоку, асоційованим із іншими внутрішньосудинними пристроями.
Вимоги до інфраструктури
Закладам, які здійснюють втручання, що сприяють виникненню ІКАЦК, слід мати наступні ресурси у відповідних місцях:
1) програму із запобігання інфекціям та контролю за їх поширенням, забезпечену відповідним персоналом, метою якої є виявлення пацієнтів, що відповідають визначенню ІКАЦК у сфері епідеміологічного нагляду;
2) персонал із запобігання інфекціям і, бажано, інформаційно-технологічні засоби для реєстрації та підрахунку днів, проведених із катетером, що виступають знаменником під час обчислення показників ІКАЦК, та пацієнто-днів, за допомогою яких підраховують показники утилізації ЦВК. Кількість днів, проведених із катетером, отримана за даними інформаційних систем, слід перевірити вручну, з допустимою похибкою не вище ±5% [60-62];
3) ресурси для забезпечення належного навчання і підвищення кваліфікації;
4) відповідне лабораторне забезпечення для своєчасної обробки зразків і звітування про результати у порядку, визначеному керівником програми епідеміологічного нагляду.
Розділ 4. Рекомендовані стратегії запобігання ІКАЦК
Перед введенням
1. Створити можливість безперешкодного ознайомлення із доказово-обґрунтованим переліком показань для встановлення ЦВК, щоб мінімізувати ризик встановлення ЦВК особам, яким він не потрібен (якість доказів: НИЗЬКА)
2. Вимагати навчання і підвищення кваліфікації у сфері запобігання ІКАЦК від медичного персоналу (МП), який бере участь у введенні, обробці й обслуговуванні ЦВК (якість доказів: СЕРЕДНЯ) [74-78]:
а) дотримуватися показань до застосування катетера, правил належного введення та обслуговування, враховувати ризик виникнення ІКАЦК і загальні стратегії запобігання інфекціям;
б) переконатися у тому, що весь МП, який бере участь у введенні катетера та його обслуговуванні, перед виконанням цих маніпуляцій пройшов навчальну програму з обов’язкових практик запобігання ІКАЦК [79, 80]. Корисним може бути періодичне повторне навчання з оцінюванням компетентності працівників [81];
в) періодично оцінювати знання МП та дотримання ним запобіжних заходів;
г) вимагати від усього МП, що бере участь у введенні ЦВК, пройти процес акредитації (у порядку, встановленому кожним закладом охорони здоров’я), щоб пересвідчитися у його компетентності перед допуском до самостійного введення ЦВК та обізнаності щодо асептичної техніки, необхідної для подальшого оцінювання стану катетера і його обслуговування;
ґ) проводити повторне навчання, якщо у закладі змінились елементи інфузійної системи, що вимагає зміни практики (наприклад, якщо у закладі відбулась заміна безголкового з’єднувача, що потребує відповідної зміни медсестринських навичок);
д) для належного введення катетера та його обслуговування використовувати симуляційне навчання (якщо це можливо) [82-85].
3. Пацієнтів ВІТ віком >2 міс щодня купати із препаратом хлоргексидину (якість доказів: ВИСОКА) [86-90]:
а) у лікарнях невідкладної допомоги тривалого перебування (ЛНДТП) щоденне купання із хлоргексидином можна вважати запобіжним заходом [91];
б) ефективність купання із хлоргексидином у пацієнтів поза ВІТ досі не з’ясована [92, 93]. За даними одного кластерного рандомізованого дослідження, після купання із хлоргексидином у досліджуваній популяції пацієнтів виявлено значне зниження бактеріємії, асоційованої з медичним пристроєм [93]; проте деяким із цих пацієнтів також було проведено деколонізацію від метицилін-резистентного Staphylococcus aureus, тому складно зробити однозначні висновки щодо дієвості купання із хлоргексидином, застосовуваного без інших заходів. За результатами кількох досліджень встановлено ефективність цього заходу серед дорослих гематолого-онкологічних пацієнтів; проте серед педіатричних пацієнтів у подібних умовах не виявлено аналогічного зниження рівня бактеріємії [94, 95]. Відповідно до отриманих результатів, слід уважно розглянути потенційні переваги й ризики цього заходу, зокрема підвищення медикаментозної резистентності та вартості медичної допомоги;
в) безпека та ефективність рутинного застосування купання із хлоргексидином серед немовлят віком <2 міс після пологів поки не вивчена [96]. Хоча небезпечні для життя травми шкіри, зумовлені хлоргексидином, реєстрували у немовлят дуже малого віку або в дуже недоношених немовлят, вони зазвичай виникають у немовлят із вагою при народженні <1000 г у постнатальному віці <7 днів і рідко з’являються у старших немовлят [97-99];
г) поширене застосування хлоргексидину може викликати зниження чутливості до нього, хоча клінічна значущість цього висновку належно не підтверджена [100].
Під час введення
1. В умовах ВІТ або поза ВІТ медичний заклад має ввести певний місцевий процес перевірки, наприклад контрольний перелік, за допомогою якого забезпечуватиметься дотримання практик запобігання інфекціям під час введення ЦВК (якість доказів: СЕРЕДНЯ) [101]:
а) переконуватися у дотриманні асептичної техніки та задокументовувати це:
i. для забезпечення оптимального дотримання практики введення можливе застосування контрольних переліків. Якщо їх застосовують, відповідні документи має заповнювати інша особа, ніж та, яка вводить катетер;
ii. спостереження за введенням ЦВК має здійснювати медсестра, лікар або інший МП, що пройшов відповідне навчання (див. вище), щоб забезпечити дотримання асептичної техніки;
iii. МП має бути уповноважений зупинити втручання, якщо виявлено порушення асептичної техніки.
2. Перед введенням катетера або іншою маніпуляцією виконувати гігієнічну обробку рук (якість доказів: СЕРЕДНЯ) [102-107]:
а) застовувати безводний спиртовий препарат або воду з милом:
i. застосування рукавичок не замінює гігієнічну обробку рук.
3. При встановленні катетера в умовах ВІТ перевагу віддавати підключичній ділянці, що знижує ризик виникнення інфекційних ускладнень (якість доказів: ВИСОКА) [33, 37, 108-110]:
а) в умовах поза ВІТ залежність між ризиком виникнення інфекції та різними ділянками введення досі не встановлена. Важливо розуміти, що в умовах невідкладного стану, з метою врятування життя пацієнта, потрібно забезпечити судинний доступ у якнайшвидший спосіб, що може вплинути на вибір ділянки для доступу;
б) у дітей і немовлят можна розглянути катетеризацію стегнової вени, якщо їм протипоказане втручання на ділянках верхньої частини тіла [111]. Тунельовані катетери стегнової вени з виходом назовні у зоні підгузника (у середині стегна) вважаються порівняно безпечним варіантом і забезпечують додаткове зниження інфекційного ризику [112, 113];
в) отримано суперечливі дані щодо залежності між інфекційними та неінфекційними ускладненнями й різними ділянками доступу для ЦВК короткотривалого встановлення [33]. Ризик і переваги при використанні різних ділянок для введення необхідно розглядати індивідуально, враховуючи можливі інфекційні та неінфекційні ускладнення [33]. Зокрема, це стосується пацієнтів, які на момент катетеризації отримують гемодіаліз або можуть потребувати його і у яких уникають введення через підключичну ділянку у зв’язку із ризиком стенозу;
г) у якості стратегії зниження ризику ІКАЦК не застосовують ЦВКПВ. У госпіталізованих пацієнтів ризик інфікування ЦВКПВ приблизно такий самий, як при застосуванні інших ЦВК [114]. Однак більшість ІКАЦК, зумовлених ЦВКПВ, реєструють поза ВІТ [115];
ґ) у якості альтернативи ЦВК для забезпечення короткотривалого судинного доступу все частіше застосовують проміжні катетери; за даними деяких обсерваційних досліджень встановлено, що ризик виникнення інфекції кровотоку при застосуванні проміжних катетерів є нижчим, ніж при застосуванні ЦВКПВ та ЦВК відповідно [117]. Необхідне проведення рандомізованих контрольованих досліджень, щоб порівняти ризик виникнення інфекцій кровотоку та інших ускладнень, асоційованих із цими пристроями.
4. Застосовувати возик або набір для катетеризації типу «все включено» (якість доказів: СЕРЕДНЯ) [118]:
а) возик або набір для катетеризації, який містить усі необхідні компоненти для асептичного введення катетера, має бути у всіх відділеннях, де вводять ЦВК, і до нього слід забезпечити безперешкодний доступ.
5. Катетер вводити під контролем УЗД (якість доказів: ВИСОКА) [119, 120]:
а) ультразвуковий контроль під час катетеризації внутрішньої яремної та стегнової вен знижує ризик виникнення неінфекційних ускладнень, асоційованих із встановленням ЦВК [121], однак застосування УЗД може призвести до порушення асептичної техніки [122];
б) не встановлено, чи знижує ризик інфекційних ускладнень введення катетера у підключичну вену під контролем УЗД.
6. Під час введення ЦВК виконувати заходи, що забезпечують максимальну стерильність і мікробіологічний бар’єр (якість доказів: СЕРЕДНЯ) [123-128]:
а) проводити заходи, що забезпечують максимальну стерильність і мікробіологічний бар’єр:
i. весь МП, що бере участь у процедурі введення катетера, має одягти маску, шапочку, стерильний халат і стерильні рукавички;
ii. під час введення катетера пацієнта необхідно накрити великою («на все тіло») стерильною накидкою;
б) цих заходів слід також дотримуватися під час заміни катетера через провідник;
в) за даними проспективного рандомізованого дослідження за участю хірургічних пацієнтів, не виявлено значної користі від заходів, які забезпечують максимальну стерильність і мікробіологічний бар’єр [126]; незважаючи на це більшість наявних даних свідчать про зниження інфекційного ризику після цього втручання.
7. Для обробки шкіри застосовувати спиртовий антисептик із хлоргексидином (якість доказів: ВИСОКА) [42, 129-134]:
а) перед введенням катетера наносити на ділянку введення спиртовий розчин хлоргексидину, що містить не менше 2% хлоргексидину глюконату:
i. перш ніж виконати прокол шкіри, слід дочекатись висихання антисептичного розчину;
ii. при катетеризації пацієнтів неонатального ВІТ антисептичну обробку шкіри спиртовим розчином хлоргексидину (що проводять для запобігання ІКАЦК) слід застосовувати, якщо прогнозована ефективність від препарату переважає потенційний ризик.
Після введення
1. Забезпечувати належне співвідношення у ВІТ кількості медсестер і пацієнтів та обмежувати кількість медичних сестер, що працюють одночасно в різних відділеннях (якість доказів: ВИСОКА) [34, 35]:
а) за даними обсерваційних досліджень встановлено, що у ВІТ, де МП працює з пацієнтами із ЦВК, необхідно підтримувати належне співвідношення між медсестрами й пацієнтами та мінімізувати кількість медсестер, що працюють одночасно у ВІТ та інших відділеннях.
2. Для обробки ЦВК у пацієнтів віком >2 міс застосовувати пов’язки, що містять хлоргексидин (якість доказів: ВИСОКА) [45, 135-142]:
а) не встановлено, чи існує додаткова користь від застосування пов’язки, що містить хлоргексидин, якщо пацієнту вже виконують щоденне купання із хлоргексидином, і навпаки (якість доказів: ВИСОКА) [45, 135-142];
б) не з’ясовано, чи знижує застосування пов’язки із хлоргексидином ризик виникнення інфекційних ускладнень при довготривалому перебуванні катетерів (наприклад, катетерів для гемодіалізу) у належно загоєних ділянках доступу [140, 143, 144];
в) у дітей віком <2 міс досі не досліджена можливість застосування пов’язки із хлоргексидином, особливо у дуже недоношених дітей або немовлят із низькою вагою при народженні [98].
3. При нетунельованих ЦВК у дорослих і дітей змінювати прозорі пов’язки та обробляти ділянку антисептиком, де діючою речовиною є хлоргексидин, не рідше ніж кожні 7 днів або негайно, якщо пов’язка забруднена, нещільно прилягає чи волога. Марлеві пов’язки змінювати кожні 2 дні або частіше, якщо пов’язка забруднена, нещільно прилягає чи волога (якість доказів: СЕРЕДНЯ) [145-148]:
а) менш часту зміну пов’язок, обґрунтовану клінічними показаннями, можна застосовувати у пацієнтів неонатальних ВІТ або в інших осіб, які мають високий ризик тяжких ускладнень, викликаних зміщенням катетера [149];
б) за наявності надмірної кровотечі або виділень із місця виходу катетера застосовувати марлеві пов’язки замість прозорих, поки виділення не зникнуть.
4. Перш ніж отримати доступ до катетера, дезінфікувати його втулки, безголкові з’єднувачі та порти для ін’єкцій (якість доказів: СЕРЕДНЯ) [150-154]:
а) перш ніж отримати доступ до втулок катетера, безголкових з’єднувачів чи портів для ін’єкцій, їх обробити механічно, енергійно протираючи препаратом хлоргексидину або 70% розчином спирту. Спиртовий розчин хлоргексидину може виявляти додаткову залишкову активність на відміну від спирту, а отже, є препаратом вибору для цієї процедури [155];
б) щоб зменшити рівень мікробного забруднення, застосовувати механічне протирання протягом щонайменше 5 сек [156, 157]. Не встановлено, чи таку тривалість дезінфекції можна поширити на обробку безголкових з’єднувачів, які не вивчали у відповідних дослідженнях;
в) контролювати належне виконання дезінфекції на рівні «втулка – з’єднувач – порт», оскільки в умовах стандартної практики колонізується приблизно половина цих компонентів катетера [152, 156, 158].
5. Видаляти катетери, потреба у яких не є високою (якість доказів: СЕРЕДНЯ):
а) потребу у продовженні внутрішньосудинного доступу оцінювати щодня під час мультидисциплінарних нарад. Видаляти катетери, що не є обов’язковими для лікування пацієнта. Зменшення утилізації ЦВК знижує ризик виникнення ІКАЦК [159]. Однак зменшене використання ЦВК може призвести до підвищеного застосування інших внутрішньосудинних катетерів, збільшуючи відповідний ризик інфікування;
б) ефективним заходом може бути проведення перевірок, під час яких визначають, чи регулярно видаляються ЦВК після їх застосування за призначенням [160, 161]. Знизити надмірне застосування ЦВК можна за допомогою і простих, і багатоетапних втручань [162, 163].
6. Рутинну заміну наборів для введення, якщо вони не призначені для введення крові, препаратів крові або ліпідних препаратів, можна виконувати з інтервалом у 7 днів включно (якість доказів: ВИСОКА) [164]:
а) досі не визначено оптимальний порядок заміни наборів для введення, які застосовують періодично.
7. Проводити епідеміологічний нагляд за поширенням ІКАЦК у ВІТ та поза ВІТ (якість доказів: ВИСОКА) [13, 165, 166]:
а) визначати специфічну для кожного відділення частоту ІКАЦК (наприклад, ІКАЦК на 1000 днів, проведених із катетером) і регулярно повідомляти ці дані працівникам відділень, лікарському і медсестринському персоналу, а також працівникам адміністрації лікарні, що контролюють роботу її підрозділів;
б) порівнювати частоту ІКАЦК із попередніми даними, визначеними для окремих відділень, і загальнодержавними показниками (тобто показниками NHSN) [167];
в) якщо є потреба, проводити аудит епідеміологічного нагляду для мінімізації відхилень достовірності між спостерігачами [48, 168].
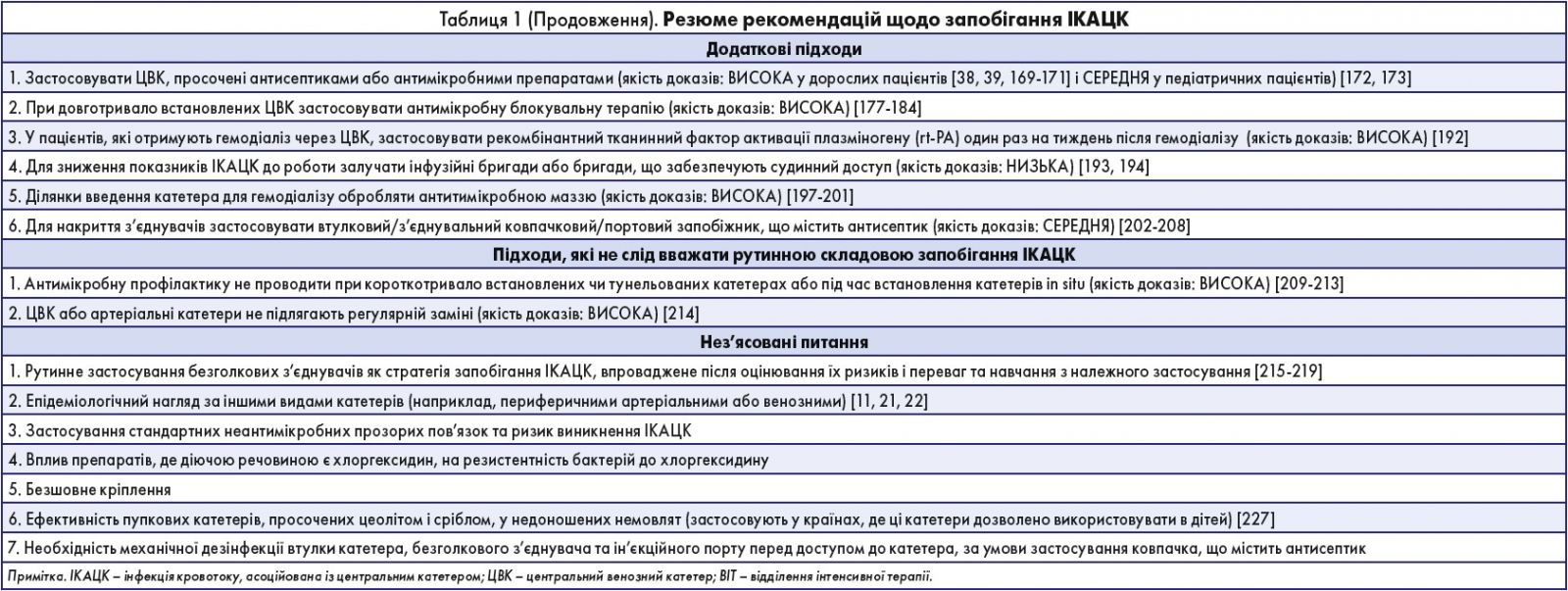
Додаткові підходи із запобігання ІКАЦК
На сьогодні застосовують кілька додаткових підходів. Перш ніж розглядати впровадження у практику будь-якого із цих підходів, слід провести оцінювання ризиків виникнення ІКАЦК, враховуючи ймовірність побічних явищ і потенційні витрати при застосуванні підходів. Потребу у відповідних технологічних втручаннях доцільно оцінювати, якщо показники ІКАЦК перевищують допустимі межі, встановлені для медичного закладу чи відділення. Ці додаткові підходи рекомендовано застосовувати в окремих місцях і/або популяціях пацієнтів у межах лікарні, де після впровадження обов’язкових стратегій запобігання ІКАЦК, зазначених вище, показники ІКАЦК надалі перевищують нормативні. Ці заходи можна не застосовувати, якщо в закладі постійно досягають поставлених цілей профілактики.
1. Застосовувати ЦВК, просочені антисептиками або антимікробними препаратами (якість доказів: ВИСОКА у дорослих пацієнтів [38, 39, 169-171] і СЕРЕДНЯ у педіатричних пацієнтів) [172, 173]:
а) ризик ІКАЦК можна знизити за допомогою деяких катетерів, представлених на ринку, зокрема катетерів, просочених антисептиками (наприклад, хлоргексидином/сульфадіазином срібла) й антимікробними препаратами (наприклад, міноцикліном/рифампіном). Такі катетери застосовують за наступних умов:
i. у лікарняних відділеннях або популяціях пацієнтів реєструють показники ІКАЦК, що перевищують цільові показники, встановлені закладом, незважаючи на дотримання обов’язкових практик із запобігання ІКАЦК. За деякими даними, застосування антимікробних ЦВК одночасно з іншими профілактичними заходами часто не впливає на ефективність профілактики, якщо у відділеннях, де лікуються пацієнти, уже досягнуто низької частоти ІКАКЦ [174, 175];
ii. пацієнти мають обмеження щодо венозного доступу й рецидиви ІКАЦК в анамнезі;
iii. пацієнти мають підвищений ризик виникнення тяжких ускладнень ІКАЦК (наприклад, пацієнти з нещодавно імплантованими внутрішньосудинними пристроями, зокрема протезом клапана серця або аортальним стентом);
б) необхідно спостерігати за пацієнтами на наявність побічних ефектів, наприклад анафілаксії [176];
в) багато досліджень, де вивчали катетери, просочені антимікробними препаратами, були виконані до впровадження у рутинну практику комплексів заходів із запобігання інфекціям. Досі не з’ясовано, чи впливає застосування таких катетерів на частоту ІКАЦК, враховуючи згадані умови.
2. При довготривало встановлених ЦВК застосовувати антимікробну блокувальну терапію (якість доказів: ВИСОКА) [177-184]:
а) «блоки» з антибіотиків та антисептиків створюють, заповнюючи просвіт катетера розчином антибіотика в концентрації, вищій за терапевтичну, та залишаючи там розчин, поки не виникне потреба в наступному доступі до втулки катетера. Дотримуючись цього підходу, можна знизити ризик виникнення ІКАЦК. Вибір оптимального антимікробного препарату або комбінації препаратів, їх концентрація та тривалість блокувальної терапії є предметом постійних досліджень. У зв’язку із загрозою виникнення резистентності мікроорганізмів, що зазнали дії препарату, таку профілактичну стратегію, як антимікробні «блоки», застосовують у наступних випадках:
i. у пацієнтів із довготривало встановленим катетером для гемодіалізу, що мають рецидиви ІКАЦК в анамнезі [185];
ii. у якості профілактики у пацієнтів, які мають обмеження щодо венозного доступу й рецидиви ІКАЦК в анамнезі;
iii. якщо пацієнти мають підвищений ризик виникнення тяжких ускладнень ІКАЦК (наприклад, пацієнти з нещодавно імплантованими внутрішньосудинними пристроями, зокрема протезом клапана серця або аортальним стентом).
б) щоб мінімізувати системний токсичний вплив препарату, після закінчення часу витримки антимікробний блокувальний розчин краще аспірувати, а не видаляти шляхом промивання [186-189]. Перед застосуванням етанолу слід ретельно зважити ймовірність вникнення побічних ефектів, викликаних етаноловими «блоками» [190, 191].
3. У пацієнтів, які отримують гемодіаліз через ЦВК, застосовувати рекомбінантний тканинний фактор активації плазміногену (rt-PA) один раз на тиждень після гемодіалізу (якість доказів: ВИСОКА) [192].
4. Для зниження показників ІКАЦК до роботи залучати інфузійні бригади або бригади, що забезпечують судинний доступ (якість доказів: НИЗЬКА) [193,194]:
а) за даними досліджень встановлено, що залучення інфузійної бригади/бригади, що забезпечує судинний доступ, яка відповідає за ввведення та обслуговування периферичних внутрішньовенних катетерів, знижує ризик виникнення інфекцій кровотоку [195]; проте лише у кількох дослідженнях вивчали вплив бригад із внутрішньовенної терапії на показники ІКАЦК [196].
5. Ділянки введення катетера для гемодіалізу обробляти антитимікробною маззю (якість доказів: ВИСОКА) [197-201]:
а) на ділянці введення катетера для гемодіалізу застосувуати «потрійний» поліспорин (якщо можливо) або мазь із повідон-йодом, якщо вони сумісні з матеріалом катетера;
б) інгредієнти мазей можуть взаємодіяти із хімічним складом деяких катетерів. Тому, щоб переконатися заздалегідь, що мазь не взаємодіятиме з матеріалом катетера, будь-який такий препарат наносять на ділянку введення/виходу катетера. Наприклад, мазі, що містять гліколь, не слід наносити на ділянки введення/виходу поліуретанових катетерів;
в) на ділянку введення катетера не слід наносити мупіроцинову мазь у зв’язку з ризиком виникнення резистентності до мупіроцину та потенційного пошкодження поліуретанових катетерів.
6. Для накриття з’єднувачів застосовувати втулковий/з’єднувальний ковпачковий/портовий запобіжник, що містить антисептик (якість доказів: СЕРЕДНЯ) [202-208]:
а) на даний момент не встановлено, чи існує потреба в рутинній дезінфекції з’єднувачів втулки й портів під час застосування втулкових/з’єднувальних ковпачкових/портових запобіжників, що містять антисептик.
Підходи, які не слід вважати рутинною складовою запобігання ІКАЦК
1. Антимікробну профілактику не проводити при короткотривало встановлених чи тунельованих катетерах або під час встановлення катетерів in situ (якість доказів: ВИСОКА) [209-213]:
а) системна антимікробна профілактика не рекомендована.
2. ЦВК або артеріальні катетери не підлягають регулярній заміні (якість доказів: ВИСОКА) [214]:
а) регулярна заміна катетера не рекомендована.
Нез’ясовані питання
1. Рутинне застосування безголкових з’єднувачів як стратегія запобігання ІКАЦК, впроваджене після оцінювання їх ризиків і переваг та навчання з належного застосування [215-219]:
а) у вжитку наявні численні відповідні пристрої, але поки що не встановлено, якою має бути оптимальна будова пристрою для запобігання інфекціям. Первинною метою безголкових з’єднувачів було запобігання травмам кінчиком голки під час періодичного застосування. Дані про їх використання під час безперервних інфузій відсутні. Застосування безголкових з’єднувачів із триходовими запірними кранами може підвищити ризик виникнення інфекції катетера [220]:
i. використання з’єднувачів для катетерів, покритих сріблом, може знижувати рівень мікробного забруднення у просвіті катетерів, розташованих ex vivo, та показники ІКАЦК. [221, 222]. Клінічні дані про їх використання обмежені, тому немає доказів про зниження інфекційного ризику при їх рутинному застосуванні або застосуванні інших антимікробних з’єднувачів для катетерів.
2. Епідеміологічний нагляд за іншими видами катетерів (наприклад, периферичними артеріальними або венозними катетерами) [11, 21, 22]:
а) периферичні артеріальні, периферичні венозні катетери короткотривалого встановлення та проміжні катетери не застосовують у більшості систем епідеміологічного нагляду, однак їх застосування асоційоване із ризиком виникнення інфекції кровотоку. При розробці майбутніх систем епіднагляду слід враховувати можливість спостереження за інфекціями, асоційованими із цими видами катетерів;
б) якщо розглянути додаткові втручання із запобігання інфекціям, що розробляють через загрозу підвищення частоти інфекцій, працівники лікарень можуть розширити свої програми епідеміологічного нагляду, включивши до них усі види катетерів, щоб оцінити весь масштаб проблеми.
3. Застосування стандартних неантимікробних прозорих пов’язок і ризик виникнення ІКАЦК:
a) за даними метааналізу, встановлено зв’язок між частотою ІКАЦК і застосуванням прозорої пов’язки; однак дослідження, що слугували джерелом інформації для метааналізу, у якому виявлено цей зв’язок, були низької якості [223].
4. Вплив препаратів, де діючою речовиною є хлоргексидин, на резистентність бактерій до хлоргексидину:
a) поширене застосування препаратів, де діючою речовиною є хлоргексидин (наприклад, застосування хлоргексидину під час купання, антисептичної обробки та накладання пов’язок), може сприяти зниженню чутливості до хлоргексидину [224]. Однак дослідження чутливості до хлоргексидину не стандартизоване. Клінічний вплив зниженої чутливості до хлоргексидину наразі не досліджений.
5. Безшовне кріплення:
a) вплив безшовних пристроїв фіксації на зниження ризику виникнення ІКАЦК не досліджений [225, 226].
6. Ефективність пупкових катетерів, просочених цеолітом і сріблом, у недоношених немовлят (застосовують у країнах, де ці катетери дозволено використовувати в дітей) [227]:
a) за даними одного рандомізованого дослідження висунуто припущення, що застосування пупкових катетерів, просочених антимікробними препаратами, є безпечним та ефективним у пацієнтів неонатальних ВІТ [228].
7. Необхідність механічної дезінфекції втулки катетера, безголкового з’єднувача та ін’єкційного порту перед доступом до катетера, за умови застосування ковпачка, що містить антисептик:
a) не встановлено, чи нанесення та зняття ковпачка, що містить антисептик, знижує ризик виникнення ІКАЦК так само ефективно, як і ручна дезінфекція. Необхідні подальші дослідження, у яких буде визначено, чи застосування такого ковпачка замінює потребу в ручній дезінфекції, яку проводять перед доступом до катетера.
Розділ 5. Показники продуктивності
Внутрішнє звітування
Ці показники продуктивності розроблені для поліпшення внутрішньолікарняних заходів із підвищення якості [229, 230] і можуть не входити до зовнішніх звітів.
Запропоновані тут показники процесу й результатів (табл. 2, 3) сформовані на підставі опублікованих рекомендацій, іншої тематичної літератури та особистої думки авторів. Показники процесу й результатів повідомляють керівницву лікарні, медсестринському персоналу та клініцистам, які лікують пацієнтів із ризиком виникнення ІКАЦК.
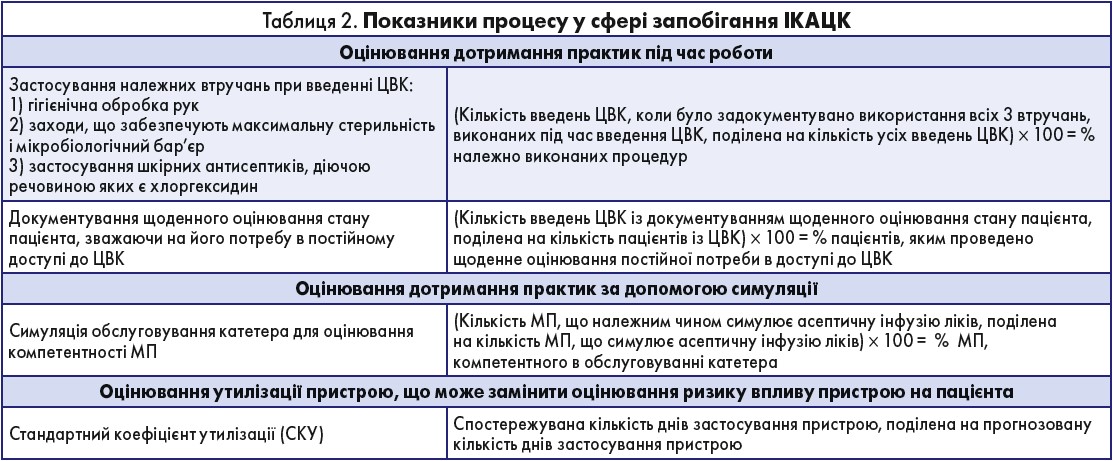
Показники процесу
1. Дотримання настанов щодо введення ЦВК відповідно до вимог, задокументованих у контрольному переліку для процедури введення:
а) оцінювання дотримання вимог контрольного переліку в усіх місцях лікарні, де вводять ЦВК (наприклад, ВІТ, відділення невідкладної допомоги, операційна, радіологічне відділення, загальнотерапевтичні відділення), і призначення для виконання цієї процедури МП, навченого працювати із ЦВК;
б) документування процедури за допомогою контрольного списку є частиною звітування, сприяє належному дотриманню всіх етапів процедури та виявляє прогалини, які необхідно усунути. Фахівці IHI надали зразок контрольного переліку при встановленні центрального катетера [231];
в) документування процедур введення ЦВК одночасно з дотриманням належної гігієнічної обробки рук, забезпеченням максимальної стерильності й мікробіологічного бар’єра та обробкою ділянки введення шкірними антисептиками, діючою речовиною яких є хлоргексидин:
i. чисельник: кількість введень ЦВК, коли було задокументовано застосування всіх втручань (гігієнічної обробки рук, забезпечення максимальної стерильності й мікробіологічного бар’єра та застосування шкірних антисептиків, діючою речовиною яких є хлоргексидин), виконаних під час введення ЦВК;
ii. знаменник: кількість усіх введень ЦВК;
iii. помножити на 100, щоб виразити показник у відсотках.
2. Дотримання документування щоденного оцінювання пацієнта, зважаючи на його потребу в постійному доступі до ЦВК:
а) визначають відсоток пацієнтів із ЦВК, у яких було задокументовано щоденне оцінювання стану:
i. чисельник: кількість пацієнтів із ЦВК, у яких задокументоване щоденне оцінювання стану;
ii. знаменник: кількість пацієнтів із ЦВК;
iii. помножити на 100, щоб виразити показник у відсотках.
3. Симуляція обслуговування катетера як альтернатива визначення компетентності МП [232, 233]:
i. чисельник: кількість МП, що належним чином симулює асептичну інфузію ліків;
ii. знаменник: кількість МП, що симулює асептичну інфузію ліків;
iii. помножити на 100, щоб виразити показник у відсотках.
4. Утилізацію пристрою можна оцінювати протягом певного часу, щоб оцінити будь-які зміни. Утилізацію можна порівнювати на рівні лікарні та відділення. Визначення цього показника може замінити оцінювання ризику впливу пристрою на пацієнта [234]. Стандартизований коефіцієнт утилізації (СКУ) – це показник NHSN, що враховує фактори на рівні закладу та місця проведення втручання, які можуть вплинути на застосування пристрою:
i. СКУ: спостережувана кількість днів застосування пристрою, поділена на прогнозовану кількість днів застосування пристрою (табл. 3).
Показники результатів
1. Показники ІКАЦК: застосовувати визначення NHSN:
а) чисельник: кількість ІКАЦК у кожному відділенні, що підлягали оцінюванню (із застосуванням визначень NHSN);
б) знаменник: загальна кількість днів, проведених із катетером, у кожному відділенні, що підлягали оцінюванню (із застосуванням визначень NHSN);
в) помножити на 1000, щоб виразити показник у кількості ІКАЦК на 1000 днів, проведених із катетером.
2. Коригування ризиків: стратифікувати показники ІКАЦК за типом відділення для пацієнтів [235-237]:
а) надавати порівняння показників з урахуванням попередніх даних і даних NHSN, якщо такі наявні [167];
б) застосовувати прСКІ NHSN, щоб оцінити показники ІКАЦК на рівні лікарні та відділення:
i. прСКІ: спостережувана кількість випадків ІКАЦК, поділена на прогнозовану кількість випадків ІКАЦК, з урахуванням фактичної кількості днів застосування пристрою;
в) розглядати заходи, що знижують ризик, асоційований із застосуванням пристрою, на рівні популяції пацієнтів. Стандартизований коефіцієнт інфікування популяції (пСКІ) [238] стосується обох показників застосування пристрою, прСКІ і СКУ, відображаючи обробку пристрою і втручання для зменшення його утилізації;
i. пСКІ: спостережувана кількість випадків ІКАЦК, поділена на прогнозовану кількість випадків ІКАЦК, з урахуванням прогнозованої кількості днів застосування пристрою.
Розділ 6. Впровадження стратегій запобігання ІКАЦК
Якість запобігання ІКАЦК залежить від рівня інтеграції найкращих практик щодо зниження ризику інфікування та розвитку культури лікарів, яка б сприяла такому впровадженню. Адміністрації лікарень мають впровадити технічні та соціально-адаптивні складові системи запобігання ІКАЦК, зокрема офіційне навчання медичного персоналу показанням до застосування пристроїв, їх встановленню та обслуговуванню, а також забезпечити регулярне оцінювання компетентності медичних працівників [244, 245].
Підготувала Анна Сакалош
За матеріалами: Buetti N., Marschall J., Drees M., Fakih M., Hadaway L., Maragakis L., … Mermel L. (2022). Strategies to prevent central line-associated bloodstream infections in acute-care hospitals: 2022 Update. Infection Control & Hospital Epidemiology, 43(5), 553-569. doi:10.1017/ice.2022.87.