28 грудня, 2024
Патологічна роль стресу в дисфункції осі «мікробіота – кишечник – мозок»: на що маємо впливати?
За матеріалами Школи інноваційної медицини «За межами стресу: розуміння та розв’язання тривожно-депресивних розладів»
 Тривожні розлади часто йдуть пліч-о-пліч із депресією. Це дуже стійка коморбідність, адже зазначені патології мають певні спільні патогенетичні механізми, що зумовлюють їхній тісний взаємозв’язок. За рахунок схожості клінічних проявів їх часто поєднують терміном «тривожно-депресивний розлад». Останній може супроводжуватися фізичними симптомами, тому пацієнти часто звертаються до відділень первинної медичної допомоги із соматичними, а не психологічними скаргами. Як розпізнати симптоми депресії та тривоги й сформувати індивідуальний план лікування хворого? Які найефективніші терапевтичні стратегії наразі використовують для задоволення потреб пацієнтів у контексті догляду за фізичним і психічним здоров’ям?
Тривожні розлади часто йдуть пліч-о-пліч із депресією. Це дуже стійка коморбідність, адже зазначені патології мають певні спільні патогенетичні механізми, що зумовлюють їхній тісний взаємозв’язок. За рахунок схожості клінічних проявів їх часто поєднують терміном «тривожно-депресивний розлад». Останній може супроводжуватися фізичними симптомами, тому пацієнти часто звертаються до відділень первинної медичної допомоги із соматичними, а не психологічними скаргами. Як розпізнати симптоми депресії та тривоги й сформувати індивідуальний план лікування хворого? Які найефективніші терапевтичні стратегії наразі використовують для задоволення потреб пацієнтів у контексті догляду за фізичним і психічним здоров’ям?
26 листопада в онлайн-форматі відбулася Школа інноваційної медицини «За межами стресу: розуміння та розв’язання тривожно-депресивних розладів», під час проведення якої учасники знайшли оптимальні відповіді на ці непрості запитання сучасності. В рамках заходу обговорювали такі актуальні теми, як тривога і стрес у пацієнтів з ішемічною хворобою серця, неврози та тривожно-депресивні розлади, тривожні розлади й вегетативні дисфункції у практиці лікаря, психічне здоров’я в надзвичайних ситуаціях, енергетичний метаболізм, управління стресом. Цікаву доповідь про патологічну роль стресу в дисфункції осі «мікробіота – кишечник – мозок» представила завідувачка кафедри неврології, психіатрії та фізичної реабілітації Приватного вищого навчального закладу «Київський медичний університет», головний науковий співробітник Центру інноваційних медичних технологій, доктор медичних наук, професор Оксана Олегівна Копчак.
На сьогодні надзвичайно важливим залишається пошук нових і безпечних стратегій профілактики та лікування нервово-психічних розладів. Останнім часом у дослідженнях усе більше уваги приділяють саме ролі мікробіому у виникненні тривоги, депресії та інших психічних розладів (рис. 1). Останніми роками в усьому світі та в нашій країні зокрема значно зросла кількість людей, які страждають через тривогу, депресію та інші психічні розлади. З’являється все більше доказової бази стосовно того, що деякі види мікробіому можуть чинити певний вплив на психічне здоров’я саме через вісь, яка зв’язує кишечник із мозком, отже, й впливати на зазначені психічні розлади.
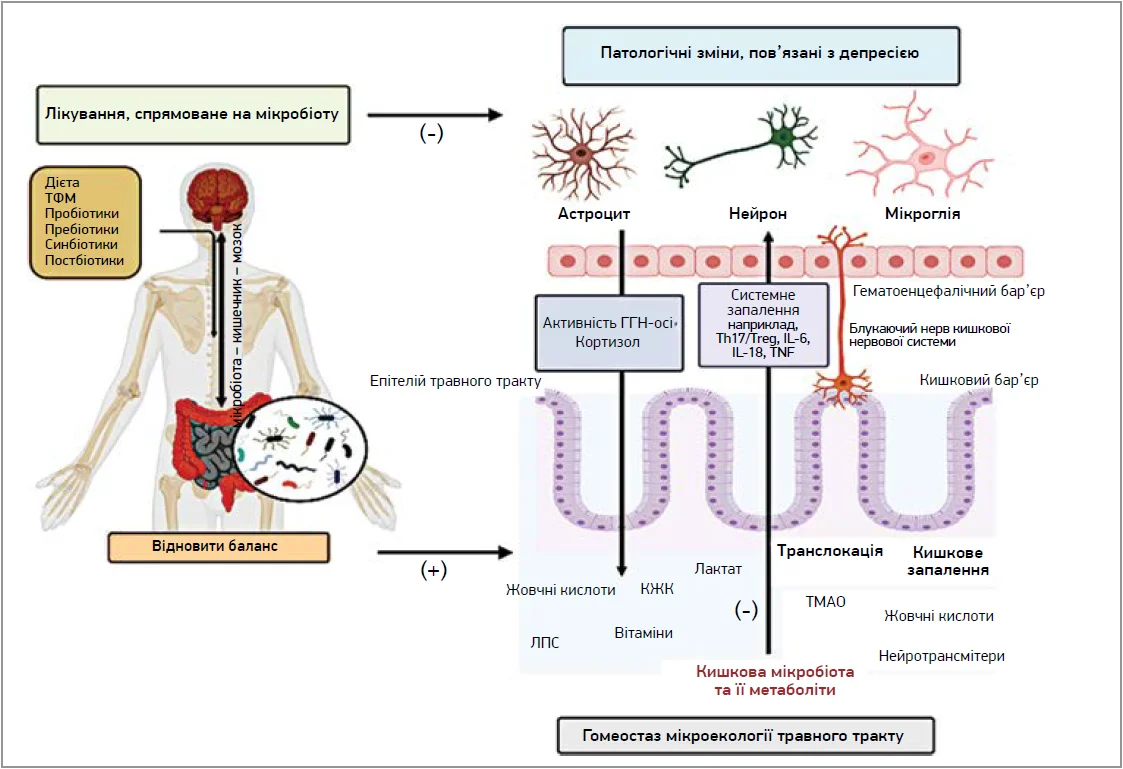 Рис. 1. Потенційна роль осі «мікробіота – кишечник – мозок» у патофізіології депресії та її терапії
Рис. 1. Потенційна роль осі «мікробіота – кишечник – мозок» у патофізіології депресії та її терапії
Відомо, що мікробіота виконує такі основні функції, як:
- захист від колонізації патогенними мікроорганізмами;
- зміцнення епітеліального бар’єра кишечника за рахунок вироблення секреторного імуноглобуліну А для обмеження проникнення патогенних мікроорганізмів;
- сприяння засвоєнню поживних речовин за рахунок метаболізму неперетравлюваних харчових сполук;
- забезпечення функціонування імунної та нейроендокринної систем.
Шкіра та слизові оболонки людини містять значну кількість мікроорганізмів, але кишечник є лідером за їхнім умістом, адже це найскладніша екосистема. Так, у кожної людини в кишечнику міститься ≈1,5 кг бактерій. Мікробіота кишечника в сотні разів перевищує кількість соматичних клітин у тілі людини. Кожна людина має не лише свій унікальний відбиток пальця, а й індивідуальний склад мікробіому; фактично він набувається людиною протягом усього життя. Не можна також залишити поза увагою кишкову (ентеральну) нервову систему, яка складається зі 100 млн нервових клітин; це 2-ге скупчення нейронів в організмі людини після головного мозку.
Вісь «мікробіота – кишечник» – двоспрямована система, в якій взаємозв’язок відбувається через нервові, гормональні, метаболічні та імунологічні шляхи:
- нервовий шлях: мікробіота впливає на нейрони ентеральної нервової системи, від яких імпульси передаються через блукаючий нерв до мозку;
- гормональний шлях: мікробіота впливає на формування стресового реагування через гіпоталамо-гіпофізарно-надниркову вісь. Це головна нейроендокринна система, відповідальна за адаптацію організму до стресу;
- метаболічний шлях: мікробіота в процесі своєї життєдіяльності виробляє нейромедіатори – серотонін, ГАМК, мелатонін, катехоламіни, гістамін, ацетилхолін;
- імунологічний шлях: мікробіота активує імунні клітини, які продукують запальні фактори – цитокіни, що беруть участь у патогенезі розладів настрою [1].
Способи впливу мікробіоти на функції мозку включають (рис. 2):
- блукаючий нерв – найдовший черепний нерв, який передає повідомлення між кишечником і мозком, стикаючись з багатьма органами між ними. Вважають, що це основний спосіб впливу мікробіоти на мозок;
- нейромедіатори – ГАМК, дофамін, серотонін, ацетилхолін, норепінефрин – синтезуються кишковими мікробами. В кишечнику міститься >90% загального серотоніну та 50% дофаміну;
- запалення: корисні бактерії захищають мозок від запалення, контролюючи рівні прозапальних цитокінів. Високий рівень останніх пов’язаний із розладами настрою, депресією, тривогою, зниженням пам’яті та мислення. Але виявлено, що деякі види та штами кишкових бактерій зменшують запалення, що сприяє зменшенню вираженості симптомів тривоги та депресії;
- захист: штами лактобацил і біфідобактерій діють як антиоксиданти, захищаючи клітини мозку від ушкодження вільними радикалами. Крім того, «корисні» бактерії запобігають надмірному зростанню «шкідливих» бактерій, які створюють токсичні побічні продукти [2].
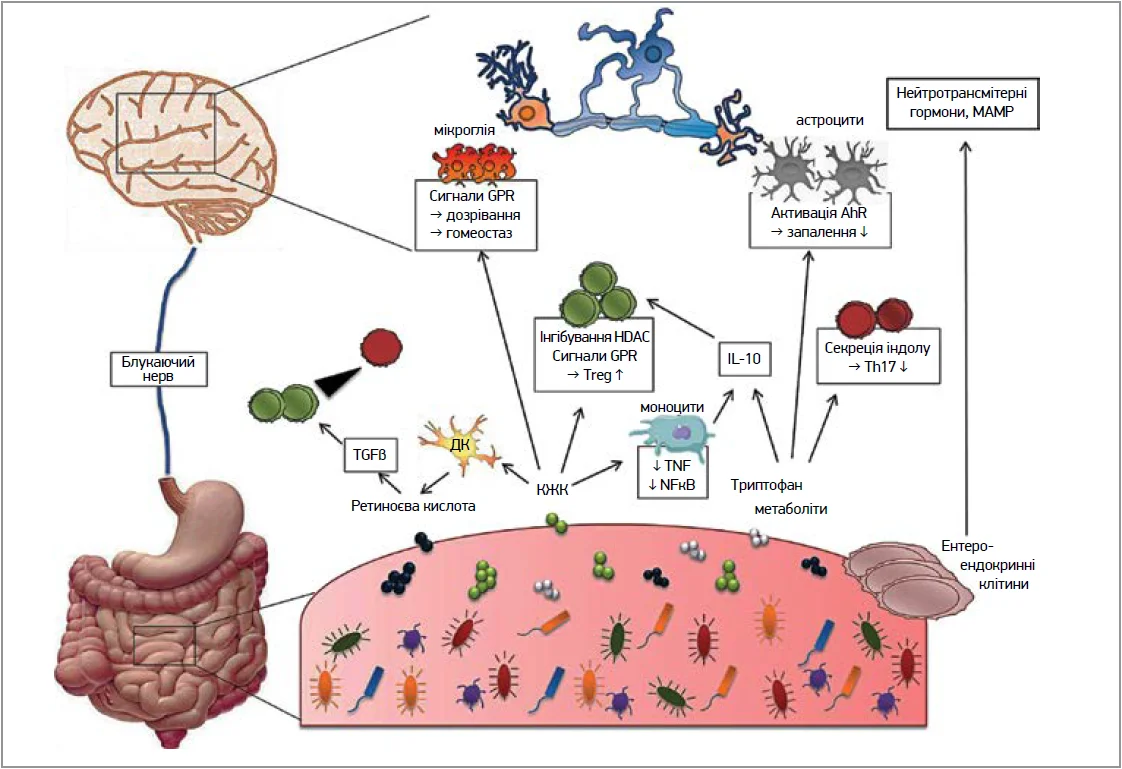 Рис. 2. Способи впливу мікробіоти на функції головного мозку
Рис. 2. Способи впливу мікробіоти на функції головного мозку
Роблячи висновок щодо двобічного функціонування між кишечником і мозком, доповідачка зазначила основні шляхи впливу.
Від мікробіоти кишечника до мозку: продукування, експресія та обіг нейромедіаторів (серотоніну, ГАМК) і нейротрофічного мозкового фактора, захист кишкового бар’єра й цілісності щільних з’єднань, модуляція сенсорних аферентів кишечника, бактеріальні метаболіти, регуляція імунітету слизової оболонки; від мозку до мікробіоти кишечника: зміна продукування слизу та біоплівки, моторики, проникності кишечника, імунної функції [3].
Вплив хронічного стресу та загроз зумовлює вивільнення адренокортикотропного гормона і кортизолу, а також підвищення активності симпатичної нервової системи. Активація останньої впливає на NF-κB в імунних клітинах, збільшує експресію прозапальних цитокінів (інтерлейкіну‑1, -6, фактора некрозу пухлини) і С-реактивного білка. В умовах хронічного впливу стресорів розвивається глюкокортикоїдна резистентність з виникненням прозапального алостатичного стану, що може сприяти розвитку психіатричних симптомів депресії та тривожних розладів через специфічну дію цитокінів на нейромедіаторні системи глутамату, кінуреніну, дофаміну, серотоніну в ділянках мозку, що лежать в основі регуляції емоцій та афекту, включаючи мигдалину, гіпокамп, острівець, медіальну префронтальну кору, передню поясну звивину.
Отже, хронічний стресовий процес сприймається організмом як загроза, тому відбувається активація гіпоталамо-гіпофізарно-надниркової осі з підвищенням вивільнення кортизолу. Останній, своєю чергою, потрапляючи до кишечника, зменшує щільність контактів між епітеліальними клітинами слизової оболонки. Водночас порушується кишечний бар’єр, що дозволяє бактеріям та їхнім метаболітам проникати до підслизової оболонки кишечника, де вони активують місцеву імунну систему. Активовані мастоцити, лімфоцити, своєю чергою, вивільняють запальні фактори – цитокіни, протеази, хемокіни, які спричиняють розвиток і посилення запалення. Запалення змінює перистальтику та секрецію кишечника, знижує вироблення муцину – захисного компонента кишкового бар’єра, змінюючи в такий спосіб місце існування мікробіоти, що зумовлює дисбактеріоз. Зміна складу мікробіоти спричиняє зменшення кількості бактерій, які синтезують нейромедіатори, необхідні для нормального функціонування головного мозку. Запальна реакція активує чутливі нейрони кишкової нервової системи, через волокна блукаючого нерва сигнали надходять до центральної нервової системи. Коли сигнали про запалення досягають мозку, гіпоталамус реагує на це як на нову загрозу, знову активується гіпоталамо-гіпофізарно-надниркова система, що спричиняє надмірне виділення наднирковими залозами кортизолу. Отже, патологічне хибне коло замикається [4].
Сьогодні з’являється все більше даних літератури щодо ролі мікробіому в розвитку неврологічних і психічних порушень. Зокрема, встановлено зв’язок між розвитком мігрені, шлунково-кишковими розладами та мікробіотою. Зміни симпатичної та парасимпатичної активності й профілю мікробіоти кишечника, опосередковані різними цитокінами, гормонами і нейромедіаторами, сприяють розвитку, посиленню тяжкості, збільшенню частоти нападів мігрені, захворювань шлунково-кишкового тракту (ШКТ) [5].
Останнім часом пре- та пробіотики стають центром уваги в лікуванні мігрені, оскільки мікробіота може впливати на функцію центральної нервової системи за допомогою різних механізмів. Зокрема, пребіотики можуть модулювати функцію нейронів, метаболічний вплив, імунні шляхи, а пробіотики – метаболічний, нейрональний, імунний шляхи, підвищують продукцію нейрохімічних сполук, а саме нейромедіаторів. Отже, все це позитивно позначається на функціонуванні осі «кишечник – мікробіота – мозок» і сприяє нормалізації функції головного мозку (рис. 1). Зменшується вплив неспецифічного запалення, проникність гематоенцефалічного бар’єра (ГЕБ), нормалізуються когнітивні функції та стан нервової системи загалом, що позитивно впливає на частоту і тяжкість нападів мігрені.
Також спостерігається, що мікробіомне різноманіття кишечника змінюється в пацієнтів із хворобою Альцгеймера та легкими когнітивними порушеннями (на відміну від здорових осіб). Синаптичний дефіцит (тобто втрата зв’язків між нервовими клітинами в мозку) є однією з основних патологічних ознак когнітивних порушень за хвороби Альцгеймера. Мікробіота кишечника взаємодіє з мозком через вироблення трьох коротколанцюгових жирних кислот (КЖК): ацетату, пропіонової кислоти, бутирату. Встановлено, що КЖК можуть полегшувати симптоми хвороби Альцгеймера зменшенням секреції прозапальних цитокінів, зниженням накопичення β-амілоїду, пригніченням оксидативного стресу, а також вироблення активних форм кисню, модулюючи вивільнення ацетилхоліну, зменшуючи надмірне фосфорилювання тау-протеїну, підвищуючи синаптичну пластичність та зменшуючи резистентність до інсуліну.
Доповідачка зупинилася на позитивних впливах кожної зазначеної КЖК. Так, ацетат знижує рівні прозапальних цитокінів (фактора некрозу пухлини й інтерлейкіну‑6) шляхом зменшення регуляції сигналізації р38 МАРК і NF-κB, підвищує концентрацію протизапального цитокіну інтерлейкіну‑4 підвищенням регуляції сигналізації TGF-β1. Пропіонова кислота проникає через ГЕБ, регулює збудливість, метаболізм нейронів, нейропластичність, підтримує життєздатність нейронів, має протизапальні властивості, чинить антимікробну активність проти патогенних бактерій, як-от Salmonella, запобігаючи в такий спосіб колонізації ШКТ. Своєю чергою, бутират зменшує утворення нейротоксичних агрегатів Аβ шляхом інгібування збірки пептидів Аβ‑40 і Аβ‑42, пригнічує експресію генів, пов’язаних із запаленням, знижує рівень тау-фосфорилювання, має здатність проникати через ГЕБ, активувати блукаючий нерв і гіпоталамус, опосередковано впливати на поведінку хазяїна, може зв’язуватися з рецепторами в ентероцитах, а також передавати сигнали до мозку через сигнальний шлях циклічного АМФ.
Модель патогенезу хвороби Паркінсона, що походить з кишечника та зумовлена запаленням, виглядає так: у сприйнятливої людини запальні тригери ініціюють імунні реакції в кишечнику, які згубно впливають на мікробіоту, підвищують проникність кишечника й індукують підвищену експресію та агрегацію αSyn. Синуклеїнопатія може передаватися з кишечника до мозку через блукаючий нерв, а хронічне запалення і проникність кишечника сприяють системному запаленню, яке здатне збільшити проникність ГЕБ. Запалення кишечника, системне запалення та патологія синуклеїну в мозку сприяють розвитку нейрозапалення, що зумовлює нейродегенерацію, характерну для хвороби Паркінсона.
Мікробіом кишечника також залучений до патогенезу низки автоімунних захворювань. Зокрема, дисбіоз мікробіоти в кишечнику є потенційним фактором ризику розвитку розсіяного склерозу (РС). Мікробіоту кишечника модулюють дієта, ожиріння, застосування антибіотиків, куріння. Результати нещодавніх досліджень продемонстрували, що пацієнти із РС мають інший склад мікробіоти кишечника порівняно зі здоровими особами. Відкритим залишається таке запитання: чи може зміна харчових звичок або фізіологічної флори кишок пробіотиками чи потенційна фекальна трансплантація мікробіоти сприяти зниженню ризику виникнення або тяжкості РС? Орієнтація на мікробіом кишечника може зумовити розробку нових терапевтичних стратегій. Так, результати клінічних випробувань довели, що фекальна мікробна трансплантація здатна покращити ходу в пацієнтів із РС [6].
Установлено, що певна мікробіота кишечника корелює із тривожністю. Показано, що пацієнти із тривожністю мали нижчий показник різноманітності мікробіоти кишечника. Декілька родів кишкової мікробіоти позитивно корелювали із тривожністю, а саме Prevotella, Lactobacillus, Sellimonas, Streptococcus та Enterococcus, тоді як деякі роди кишкової мікробіоти мали зворотну кореляцію із тривожністю, а це свідчить про те, що націленість на ці мікробіоми кишечника може бути перспективним підходом для профілактики тривожності.
Також установлено, що мікробіота кишечника в людей з депресією відрізняється за складом і чисельністю від такої здорових осіб. На рівні родини певні види кишкової мікробіоти позитивно корелювали з депресією, наприклад Paraprevotella, а деякі інші негативно пов’язувалися з депресією, наприклад Streptococcus та Gemella. Крім того, дисбактеріоз кишкової мікробіоти може бути вирішальним фактором у патогенезі депресії через вплив на експресію білків у тканинах, пов’язаних з віссю «кишечник – мозок».
У рандомізованому подвійному сліпому плацебо-контрольованому дослідженні було показано, що пробіотик Lactobacillus plantarum Р8 завдяки своїм прозапальним властивостям полегшує стрес і занепокоєння, водночас покращуючи пам’ять та когнітивні здібності в стресових умовах у дорослих. Отримані дані представили можливий природний підхід із використанням Lactobacillus plantarum для боротьби зі стресом і тривогою [7].
В іншому рандомізованому подвійному сліпому плацебо-контрольованому пілотному дослідженні вивчали вплив Lactobacillus plantarum РS 128 на депресію, симптоми та якість сну в хворих на безсоння (за власними оцінками). Результати показали значне зниження показників симптомів депресії, рівня втоми, активності мозкових хвиль і пробудження під час стадії глибокого сну. Поліпшення симптомів депресії пов’язувалося зі змінами в мозкових хвилях і підтримкою сну. Ці дані свідчать про таке: щоденне введення Lactobacillus plantarum РS 128 може сприяти зменшенню вираженості симптомів депресії, рівня втоми, коркового збудження та покращення якості сну на стадії глибокого сну [8].
Спікерка представила до уваги слухачів дієтичну добавку Церебро-Біотик від компанії Creo Pharm Promotion – комплекс живих нейротропних лактобактерій, розроблений для відновлення функцій мозку, емоційного балансу за рахунок впливу на мікробіоту кишечника та рівень бутирату в крові (рис. 3, 4).
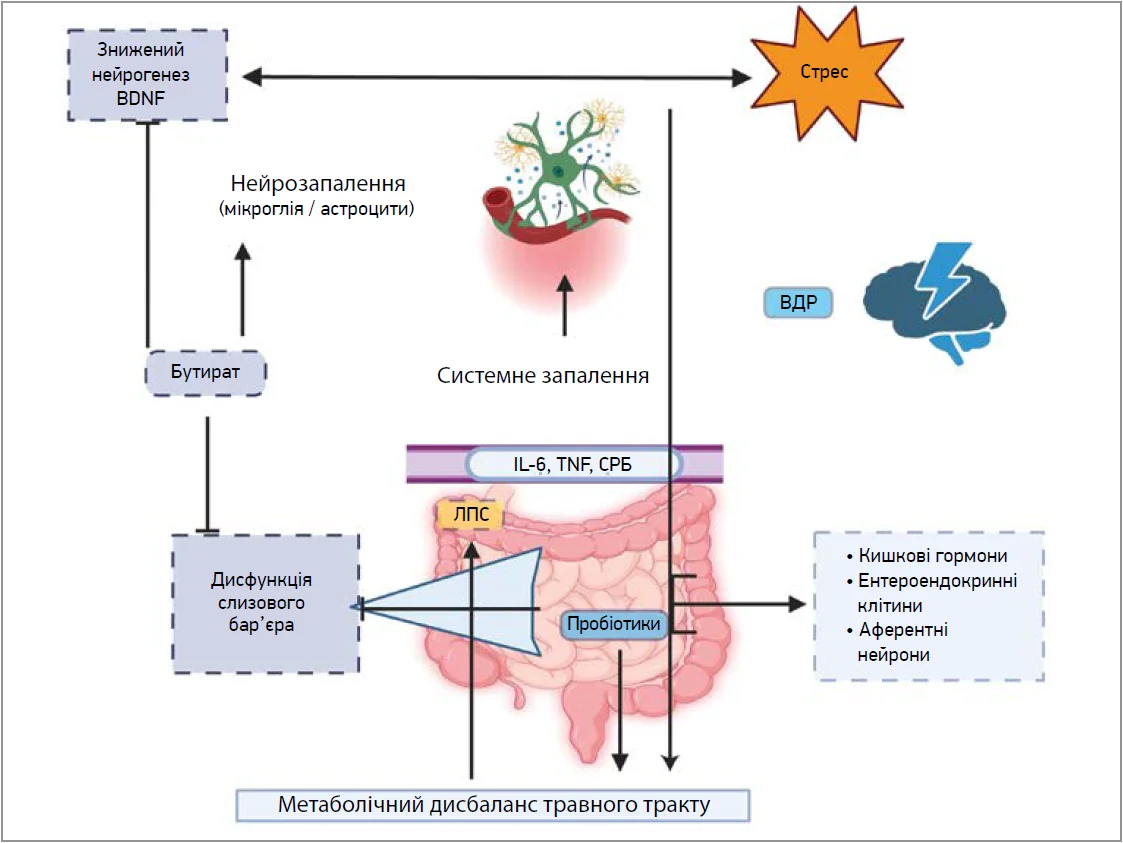 Рис. 3. Вплив мікробіоти на рівні бутирату, BDNF та функції головного мозку
Рис. 3. Вплив мікробіоти на рівні бутирату, BDNF та функції головного мозку
Примітка: ВДР – великий депресивний розлад.
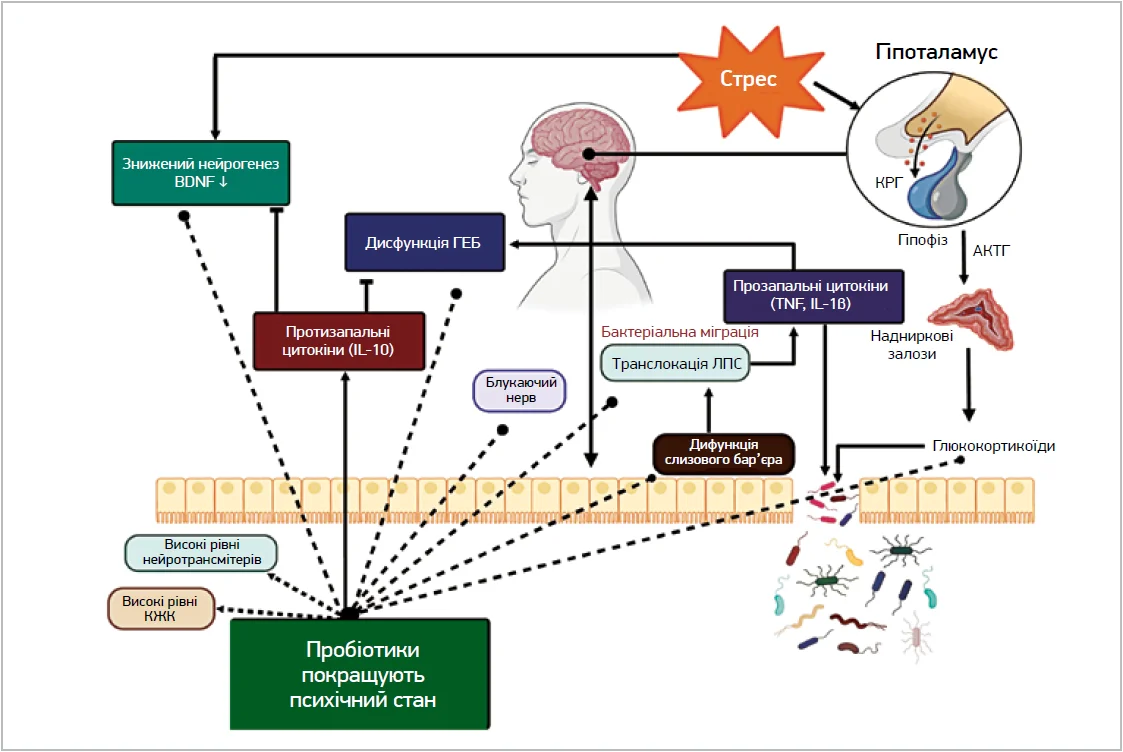 Рис. 4. Вісь «мікробіота – кишечник – мозок» і потенціал пробіотиків модулювати механізми депресії
Рис. 4. Вісь «мікробіота – кишечник – мозок» і потенціал пробіотиків модулювати механізми депресії
Патофізіологічний вплив комплексу Церебро-Біотик включає:
- участь у синтезі й метаболізмі нейротрансмітерів та їхніх попередників (ГАМК, дофаміну, ацетилхоліну);
- захист цілісності кишкового епітеліального бар’єра;
- регуляцію функції місцевого імунітету кишечника;
- зниження рівня прозапальних цитокінів і зменшення запалення кишечника;
- зменшення активності чутливих нейронів блукаючого нерва;
- регуляцію активності гіпоталамо-гіпофізарно-надниркової системи та зниження рівня гормона стресу (кортизолу).
Комплекс містить в 1 стіку 1 млрд корисних для психічного здоров’я лактобактерій та 400 МО вітаміну D. Так, Lactobacillus brevis виробляють нейромедіатори ГАМК і дофамін, впливаючи на настрій та розумову діяльність, а Lactobacillus plantarum – поліфосфатні гранули, а також ацетилхолін, крім того, Lactobacillus plantarum підсилює бар’єрну функцію кишечника, зменшує запалення. Церебро-Біотик відновлює баланс мікробіоти та нейромедіаторів, а також знижує рівень кортизолу і прозапальних цитокінів.
Питання ефективності пробіотиків тісно пов’язані з їхньою здатністю виживати в ШКТ. Доведено, що Lactobacillus виживали та приєдналися до епітелію краще, ніж інші пробіотики.
Церебро-Біотик може слугувати як ад’ювантна (додаткова) чи альтернативна опція при лікуванні депресії у пацієнтів, стійких до терапії селективними інгібіторами зворотного захоплення серотоніну. Крім того, Церебро-Біотик може покращувати когнітивні здібності незалежно від наявності чи відсутності депресії. Церебро-Біотик безпечний для вживання для людей з ослабленим імунітетом і тяжкохворих.
При застосуванні антидепресантів, як-от селективні інгібітори зворотного захоплення серотоніну, побічні ефекти виникають у 40-60% користувачів і пов’язані з підвищенням ризику смертності на 33%. Також застосування антидепресантів пов’язано зі стигмою. Людей, котрі приймають антидепресанти, суспільство сприймає як емоційно слабких і залежних від медикаментів, що сприяє тяжкості захворювання та поганому дотриманню лікування. Згідно з опитуванням, 77% депресивних пацієнтів вважають за краще приховувати застосування ними антидепресантів. Із вживанням комплексу Церебро-Біотик не пов’язані будь-які соціальні стигми, що може допомогти як альтернативне лікування депресії, тривоги та когнітивних порушень.
Список літератури знаходиться в редакції.
Підготувала Віталіна Хмельницька
РЕКЛАМА
Медична газета «Здоров’я України 21 сторіччя» № 22 (584), 2024 р


