4 серпня, 2024
Комбінована терапія іксазомібом, леналідомідом та дексаметазоном при рецидивній / рефрактерній множинній мієломі: аналіз клінічної практики
Рецидивна / рефрактерна (р/р) множинна мієлома (ММ) залишається серйозною проблемою онкогематології, характеризуючись високою резистентністю до лікування та несприятливим прогнозом. Сучасні підходи до терапії р/рММ включають використання імуномодулюючих препаратів, інгібіторів протеасом, моноклональних антитіл та їх комбінацій. Серед інгібіторів протеасом особливу увагу привертає іксазоміб – перший пероральний препарат цього класу, який демонструє високу ефективність, сприятливий профіль безпеки і зручність застосування, що робить його привабливим варіантом для лікування пацієнтів з р/рММ.
Комбінована терапія іксазомібом, леналідомідом і дексаметазоном (IRd) була схвалена для лікування р/рММ на підставі результатів дослідження TOURMALINE-MM1 [1]. Це дослідження продемонструвало вищі середню виживаність без прогресування (ВБП) і частоту об’єктивної відповіді (ORR) при застосуванні IRd порівняно з плацебо та леналідомідом і дексаметазоном (Rd).
У клінічній практиці пероральний шлях введення та сприятливий профіль безпеки роблять IRd придатною схемою для лікування літніх, ослаблених пацієнтів [2-4], які часто недостатньо представлені в клінічних дослідженнях [5, 6]. У низці обсерваційних досліджень [7-15] підтверджено ефективність IRd в умовах клінічної практики, незважаючи на більшу поширеність пацієнтів похилого віку і пацієнтів із попереднім лікуванням.
Однак зростає частка пацієнтів з ММ, які отримують схеми першої лінії на основі леналідоміду (Len) до прогресування, що зумовлює збільшення кількості Len-експонованих і Len-резистентних пацієнтів при першому рецидиві. Це порушує питання про доцільність лікування на основі Len у таких пацієнтів та оптимальне розміщення в рамках поточного терапевтичного сценарію [16, 17].
З огляду на це було проведено обсерваційний аналіз даних 106 пацієнтів з р/рММ, які отримували лікування IRd з січня 2017 по травень 2021 року в 21 центрі в Північній Італії. Метою дослідження була оцінка ефективності та безпеки IRd у реальній популяції, включаючи значну частку рефрактерних до Len пацієнтів (20,7%) і пацієнтів, які не зазнали впливу Len (36,8%). Особлива увага приділялася можливості повторного застосування повністю пероральної потрійної схеми IRd в осіб похилого віку, у яких слабкість і супутні захворювання обмежують терапевтичні можливості в умовах рецидиву / рефрактерності.
Методи
У дослідження було включено 106 пацієнтів із множинною р/рММ, які розпочали лікування IRd в рамках рутинної медичної допомоги. Дослідження мало ретроспективно-проспективний дизайн із 24-місячним періодом спостереження (до 31 травня 2023 р.).
Критерії включення: діагноз р/рММ, вік ≥18 років, щонайменше 2 послідовних цикли лікування IRd до 31 травня 2021 р., наявність даних про відповідь і письмова інформована згода. Медіана спостереження становила 38 міс.
Пацієнти перорально отримували іксазоміб (4 мг у 1-й, 8 та 15-й дні), дексаметазон (20 мг у 1-й, 8 та 15-й дні) та Len (25 мг у 1-21-й дні) кожного 28-денного циклу. Дози коригувалися відповідно до рекомендацій і наявності супутніх захворювань.
Відповідь на лікування оцінювалася дослідниками згідно з критеріями Міжнародної робочої групи з мієломи (IMWG) [18]. Безпека оцінювалася за повідомленнями про гематологічні та негематологічні побічні явища (ПЯ), які реєструвалися з використанням Загальноприйнятих термінологічних критеріїв для небажаних явищ (CTCAEs) версії 5.0.
Первинною кінцевою точкою була оцінка безпеки та ефективності лікування IRd. Вторинні кінцеві точки включали оцінку впливу різних факторів на результати лікування.
Дослідження проводилося відповідно до етичних принципів Гельсінської декларації [19].
Статистичний аналіз
Відповідь на терапію оцінювали за критеріями IMWG [18]. ВБП обчислювали з урахуванням досягнення принаймні часткової відповіді (PR). Час до кінцевих точок визначався як період від початку лікування до настання відповідної події.
ВБП оцінювали залежно від рецидиву / прогресування захворювання або смерті, тоді як загальну виживаність (ЗВ) визначали з урахуванням лише смерті. Для оцінки ВБП використовували метод Каплана – Меєра та криві відносної виживаності; порівняння між підгрупами проводили за допомогою логрангового тесту Мантеля – Кокса.
Напівпараметричний одновимірний аналіз регресії Кокса був проведений для виявлення прогностичних факторів, що впливають на ВБП. Статистично значущі змінні (p <0,05) були включені у багатовимірну модель Кокса, скориговану на вік, для підтвердження їх незалежного прогностичного значення.
Аналіз проводили за допомогою програми R (версія 4.1.3) [20]. Усі оцінки представлені з 95% довірчим інтервалом (ДІ). Статистична значущість була встановлена на рівні 5% для всіх аналізів.
Результати
Характеристики пацієнтів
У дослідження було включено 106 пацієнтів, які отримали щонайменше два цикли IRd. Причиною початку лікування було симптомне прогресуюче захворювання у 47% пацієнтів та біохімічний рецидив у 53% [21]. Основні характеристики пацієнтів наведені в таблиці 1. Середній вік становив 72,5 року, 34% пацієнтів були віком ≥75 років. У 54,7% оцінюваних пацієнтів виявлено цитогенетичні аномалії високого ризику. Медіана часу від встановлення діагнозу до початку лікування IRd дорівнювала 62 міс.
|
Таблиця 1. Характеристики пацієнтів на початку застосування IRd порівняно з популяцією в дослідженні TOURMALINEMM1 |
||
|
Характеристика |
Досліджувана популяція (n=106) |
TOURMALINEMM1 (n=722) |
|
Стать, n (%) |
||
|
Чоловіки |
46 (43,4) |
409 (57,0) |
|
Жінки |
60 (56,6) |
313 (43,0) |
|
Вік, n (%) |
||
|
Медіана, років |
72,5 |
66,0 |
|
≥75 |
36 (34) |
108 (15) |
|
<75 |
70 (66) |
614 (85) |
|
Статус за ECOG, n (%) |
||
|
≥2 |
9 (8,5) |
42/712 (6) |
|
Стадія за ISS, n (%) |
||
|
І |
26 (24,7) |
459 (64,0) |
|
ІІ |
38 (35,5) |
176 (24,0) |
|
ІІІ |
42 (39,8) |
87 (12,0) |
|
Стадія за RISS, n (%) |
||
|
І |
18/80 оцінюваних (22,5) |
Н/Д |
|
ІІ |
26/80 оцінюваних (32,5) |
Н/Д |
|
ІІІ |
36/80 оцінюваних (45,0) |
Н/Д |
|
Стадія за R2ISS, n (%) |
||
|
І |
17/72 оцінюваних (23,6) |
Н/Д |
|
ІІ |
13/72 оцінюваних (18,0) |
Н/Д |
|
ІІІ |
34/72 оцінюваних (47,2) |
Н/Д |
|
IV |
8/72 оцінюваних (11,2) |
Н/Д |
|
Цитогенетичний ризик, n (%) (дані недоступні у 24%) |
||
|
Стандартний ризик |
34/75 оцінюваних (45,3) |
415 (57) |
|
Високий ризик |
41/75 оцінюваних (54,7) |
137 (19) |
|
del17p |
19/75 оцінюваних (25,3) |
Н/Д |
|
Кліренс креатиніну, n (%) |
||
|
рШКФ >60 мл/хв |
81 (68,4) |
542 (73) |
|
рШКФ <60 мл/хв |
25 (31,6) |
169 (23) |
|
Попередні лінії лікування, n (%) |
||
|
1 |
42 (39,8) |
411 (61,0) |
|
2 |
23 (21,7) |
208 (29,0) |
|
≥3 |
41 (38,5) |
73 (10,0) (3 попередні лінії) |
|
Попередня терапія Len, n (%) |
61 (57,5) |
88/722 (12,0) |
|
Lenекспоновані, нерефрактерні |
39 (36,8) |
88/722 (12,0) |
|
Lenрефрактерні |
22 (20,7) |
0 |
|
Застосування Len безпосередньо перед IRd, n (%) |
16 (15,5) |
Н/Д |
|
Lenекспоновані, нерефрактерні |
9 (8,7) |
Н/Д |
|
Lenрефрактерні |
7 (6,8) |
0 |
|
Попередній прийом бортезомібу, n (%) |
83 (78,3) |
498 (69,0) |
|
Бортезомібекспоновані, нерефрактерні |
69 (65,1) |
486 (67,0) |
|
Бортезомібрефрактерні |
14 (13,2) |
12 (3,0) |
|
Попередня АТСК |
44,5 (42) |
411 (57) |
|
Високий цитогенетичний ризик визначається наявністю del(17p), та/або t(4;14), та/або t(14;16), та/або 1q gain/amp, виявлених за допомогою флуоресцентної гібридизації in situ. АТСК – аутологічна трансплантація стовбурових клітин; ECOG – Східна об’єднана група онкологів; рШКФ – розрахункова швидкість клубочкової фільтрації; ISS – Міжнародна система стадіювання; Н/Д – не доступно; RISS – переглянута Міжнародна система стадіювання; R2ISS, друга редакція Міжнародної системи стадіювання. |
||
Для 50,8% пацієнтів початкова доза Len становила 15 мг або менше. Антитромботичну профілактику отримували майже всі пацієнти.
Безпека
Найчастішими ПЯ були гематологічні, переважно 1-2 ступеня. Гематологічні ПЯ ≥3 ступеня зареєстровано у 26,4% пацієнтів. Негематологічні ПЯ ≥3 ступеня виникли у 24,5% пацієнтів, переважно інфекції (9,4%) та шлунково-кишкова токсичність (8,5%).
У пацієнтів віком ≥75 років частота ПЯ була подібною до такої у загальній популяції, за винятком вищої частоти тромбоцитопенії та висипу на шкірі ≥3 ступеня.
Припинення лікування через токсичність відбулось у 13,2% пацієнтів. Зниження дози препаратів через ПЯ ≥3 ступеня потребували 12,3% пацієнтів.
У пацієнтів віком ≥75 років частота припинення лікування через гематологічні ПЯ ≥3 ступеня була дещо вищою (5,5%). 48% пацієнтів цієї вікової групи отримували знижену початкову дозу Len.
Ефективність і виживаність
Відповідь на лікування представлена в таблиці 2. ORR становила 56,4%, у тому числі дуже хороша часткова або краща відповідь (≥VGPR) – 30% та повна відповідь (CR) – 11,2%. Серед пацієнтів, які зазнали впливу Len, але не були рефрактерними, ORR була подібною до такої у загальній популяції (54%), хоча і з нижчою ≥VGPR (25,6%). Рефрактерність до Len негативно впливала як на ORR (36,4%), так і на частоту ≥VGPR (27,3%).
|
Таблиця 2. Відповідь на лікування |
|
|
Показник |
Результат |
|
ORR, вся популяція (n=106) |
64 (56,4) |
|
Найкраща відповідь, вся популяція |
|
|
CR |
12 (11,2) |
|
≥VGPR |
20 (18,8) |
|
≥VGPR/CR |
32 (30) |
|
PR |
28 (26,4) |
|
MR/SD |
38 (35,8) |
|
PD |
8 (7,5) |
|
ORR у Lenекспонованих пацієнтів (n=61) |
29 (47,5) |
|
Найкраща відповідь VGPR/CR |
16 (26,2) |
|
ORR у Lenекспонованих, нерефрактерних пацієнтів (n=39) |
21 (54) |
|
Найкраща відповідь VGPR/CR |
10/39 (25,6) |
|
ORR у Lenрефрактерних пацієнтів (n=22) |
8/22 (36,4) |
|
Найкраща відповідь VGPR/CR |
6/22 (27,3) |
|
MR – мінімальна відповідь; PD – прогресування захворювання; |
|
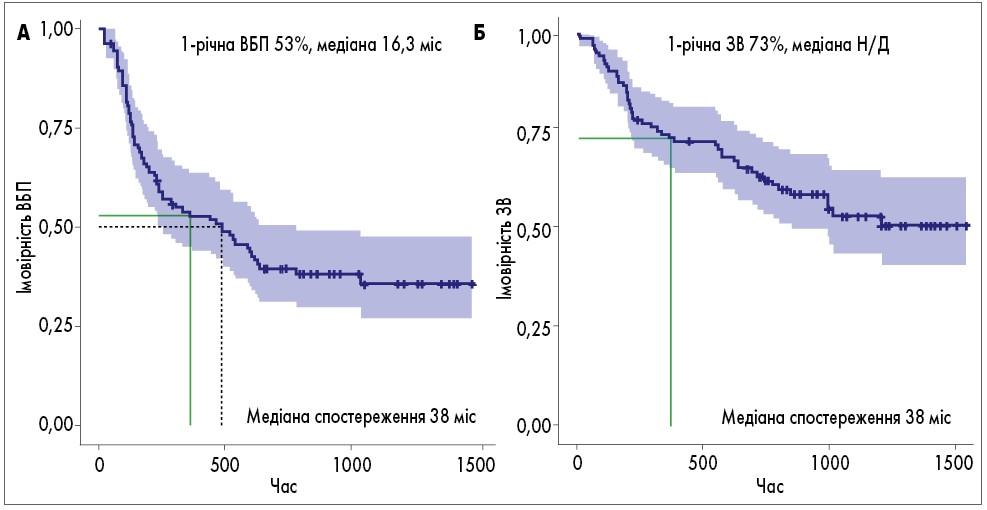
На момент аналізу 18,9% пацієнтів продовжували лікування, 81,1% припинили лікування IRd, в основному через прогресування захворювання (59,4%) і через токсичність (13,2%). До дати припинення лікування 43,3% пацієнтів померли, переважно від прогресування захворювання (28,3%). У 10,4% із них причиною смерті була токсичність, майже у всіх випадках – інфекції. У 2 пацієнтів причиною смерті стала тромбоемболія легеневої артерії та інфаркт міокарда відповідно. При медіані спостереження 38 міс медіана ВБП становила 16 міс, медіана ЗВ не досягнута, а 1-річна ЗВ – 73% (рис. 1).
Рис. 1. Криві Каплана – Меєра для ВБП (А) і ЗВ (Б) загальної досліджуваної популяції
Для виявлення прогностичних факторів, що впливають на ВБП, було проведено одновимірний і багатовимірний аналіз регресії Кокса. За даними одновимірного аналізу підгруп у пацієнтів, які отримували одну попередню лінію терапії та досягли ≥VGPR як найкращої відповіді, спостерігалася більша ВБП (21,2 проти 7,8 міс; відношення ризиків – ВР – 0,55; 95% ДІ 0,31-0,99; р=0,04) при тривалому часі (≥5 років) від встановлення діагнозу до початку застосування IRd (26,2 проти 7,6 міс; ВР 0,48; 95% ДІ 0,29-0,79; р=0,004) порівняно з рештою популяції, хоча і зі слабкою статистичною значущістю порівняно із загальною популяцією (16 міс).
Рефрактерність до Len мала сильний негативний прогностичний вплив, оскільки вона асоціювалася зі значно гіршою ВБП, ніж у пацієнтів, які не отримували Len раніше (4,6 міс – не досягнуто; ВР 2,45; 95% ДІ 1,27-4,71; р=0,007). Пацієнти, які зазнали впливу, але не були рефрактерними до схеми на основі Len безпосередньо перед використанням IRd, мали таку саму медіану ВБП, як пацієнти, котрі не отримували Len раніше (медіана ВБП 17,4 міс у пацієнтів, які не отримували Len раніше, 18 міс – які зазнали впливу Len, але не були рефрактерними, 4,2 міс у пацієнтів, котрі були рефрактерними до Len, безпосередньо перед прийомом IRd). Резистентні до бортезомібу пацієнти мали коротшу ВБП порівняно з пацієнтами, які зазнали впливу, але не були резистентними до бортезомібу (4,3 проти 18,0 міс; ВР 2,23; 95% ДІ 1,13-4,41; р=0,02).
Довша медіана ВБП спостерігалася у пацієнтів віком ≥70 років порівняно з <70 років (20,2 проти 7,7 міс; ВР 0,56; 95% ДІ 0,34-0,93; p=0,02), зокрема переважно в діапазоні від 70 до 74 років порівняно з молодшою віковою групою (26,0 проти 16,0 проти 7,4 міс у вікових групах ≥70-74, ≥75 та <70 років відповідно; p=0,04). Базові характеристики осіб віком >70 років були зіставними з показниками старшої вікової групи.
Серед пацієнтів віком ≥70 років частка осіб, які отримували Len раніше (55%), та рефрактерність до попереднього лікування (18,8%) відповідали загальному показнику популяції. Наявність ниркової недостатності (швидкість клубочкової фільтрації ≤60 мл/хв) може бути асоційована з тенденцією до скорочення ВБП (17,0 проти 8,5 міс; р=0,4). Медіана ВБП була більшою у пацієнтів зі стандартним цитогенетичним ризиком порівняно з пацієнтами з високим ризиком (21 проти 11 міс), проте різниця не була статистично значущою (р=0,3).
При аналізі впливу del17p не виявлено статистично значущої різниці медіани ВБП для пацієнтів з del17p або без неї (14,7 проти 17,4 міс; р=0,9). Крім того, не було достовірної різниці ВБП залежно від інтервалу (≥12 проти <12 міс) між останнім прийомом Len та IRd (8,2 проти 7,7 міс; р=1); початкової дози Len 25 мг проти <25 мг (8,0 проти 16,2 міс; p=0,4); стадії за ISS I-II проти III (16,2 проти 14,7 міс; p=1).
Модель стратифікації ризику при стандартному лікуванні наразі представлена переглянутою R-ISS, яка включає два додаткові прогностичні фактори: цитогенетичний ризик, оцінений за допомогою флуоресцентної гібридизації in situ (FISH), та рівень лактатдегідрогенази [22]. R2-ISS аналізує адитивну цінність кожної окремої ознаки ризику, включаючи приріст / ампліфікацію хромосоми 1q (1q+), який, як нещодавно з’ясувалося, є фактором поганого прогнозу [23]. Однак в умовах клінічної практики інформація про цитогенетику за допомогою FISH і, зокрема, про рівні 1q+ та лактатдегідрогенази, недоступна для відповідної частки пацієнтів, що обмежує підгруповий аналіз на основі R-ISS та R2-ISS до 80 та 72 пацієнтів відповідно.
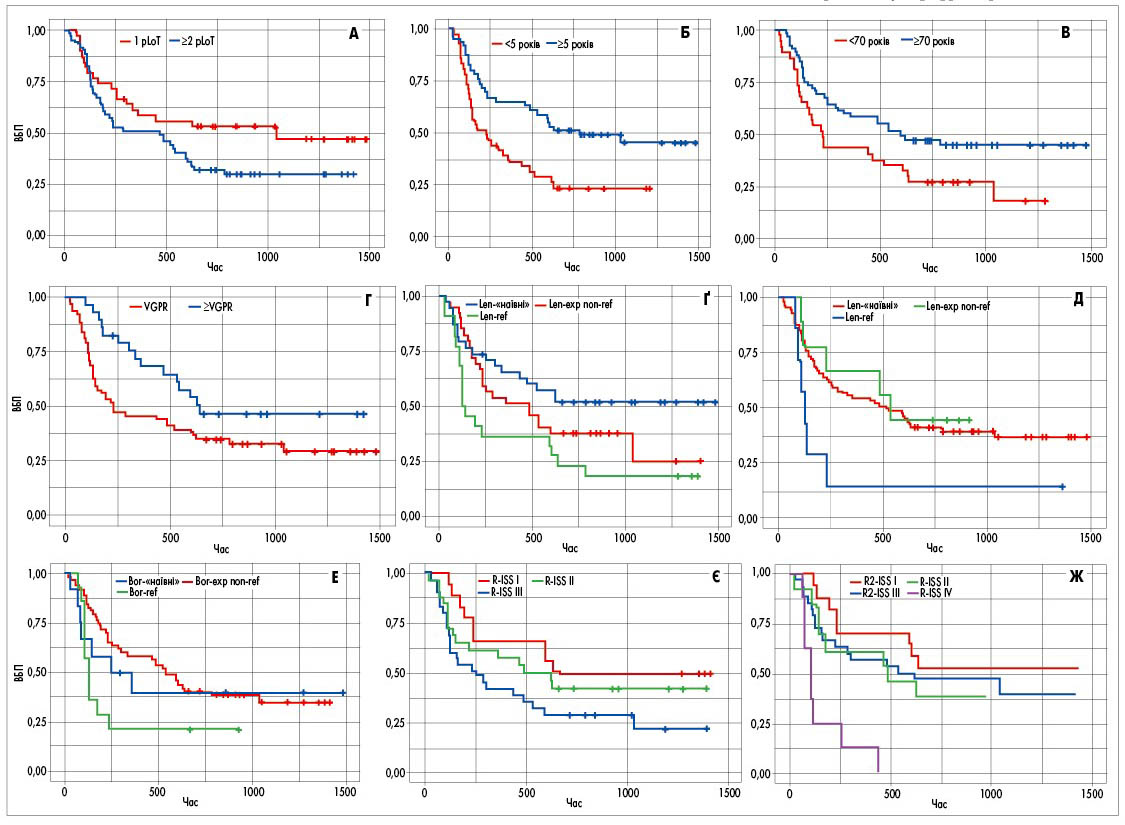
Одновимірний аналіз підгруп виявив статистично значущу різницю ВБП для пацієнтів з III проти I стадії за R-ISS (p=0,05) та IV проти I стадії за R2-ISS (p=0,0001). Однак невелика кількість випадків не дозволила проаналізувати незалежну прогностичну цінність цих параметрів у багатофакторному аналізі. Криві Каплана – Меєра щодо ВБП для вищезазначених факторів представлені на рисунку 2.
Рис. 2. Криві Каплана – Меєра для ВБП залежно від: А – кількості попередніх ліній терапії (pLoT): 1 проти ≥2 pLoT; Б – часу від встановлення діагнозу: <5 проти ≥5 років; В – віку: <70 проти ≥70 років; Г – найкращої відповіді: <VGPR проти ≥VGPR; Ґ – експозиції / рефрактерності до Len в будь-якій попередній лінії: Len-«наївні» проти Len-exp non-ref проти Len-ref; Д – експозиції / рефрактерності до Len безпосередньо перед застосуванням IRd: Len-«наївні» проти Len-exp non-ref проти Len-ref; Е – експозиції / рефрактерності до попереднього застосування бортезомібу; Є – R-ISS; Ж – R2-ISS
exp – експоновані; ref – рефрактерні; non-ref – нерефрактерні; Bor – бортезоміб.
У пацієнтів, які досягли ≥VGPR, порівняно з пацієнтами, які досягли <VGPR, спостерігалася перевага у виживаності як найкраща відповідь (1-річна ЗВ 82,4 проти 68,1%; р=0,02). І навпаки, у пацієнтів, які досягли менш ніж PR, 1-річна ЗВ становила лише 50%. Перевагу в 1-річній виживаності також спостерігали у пацієнтів із тривалим часом (≥5 років) від встановлення діагнозу до прийому IRd (80,9 проти 61,9%; р=0,07), відсутністю рефрактерності до попередньої терапії на основі Len (79,5 проти 52,2%; р=0,1), відсутністю цитогенетичних аномалій високого ризику (76,5 проти 65,5%; p=0,1).
Однорічна ЗВ у нерефрактерних до Len пацієнтів, які зазнали впливу Len, була подібною до такої у «наївних» пацієнтів (80%); аналогічно нерефрактерні до Len пацієнти, які зазнали впливу режиму на основі Len безпосередньо перед прийомом IRd, мали 100% 1-річну ЗВ, тоді як у рефрактерних до Len пацієнтів, які приймали препарат безпосередньо перед використанням IRd, вона становила 50%.
Подовжена ЗВ асоціювалася з високою якістю відповіді (≥VGPR) порівняно з пацієнтами, які досягли <VGPR (медіана ЗВ не досягнута, 39,5 проти 20,8 міс у пацієнтів, у яких отримано ≥VGPR, PR та <PR відповідно; p=0,002), віком 70-74 роки (медіана ЗВ не досягнута, 32,6 проти 39,5 міс у вікових групах 70-74, ≥75 і <70 відповідно; p=0,05) і часом ≥5 років від встановлення діагнозу до прийому IRd (медіана ВБП не досягнута проти 25,5 міс; p=0,07).
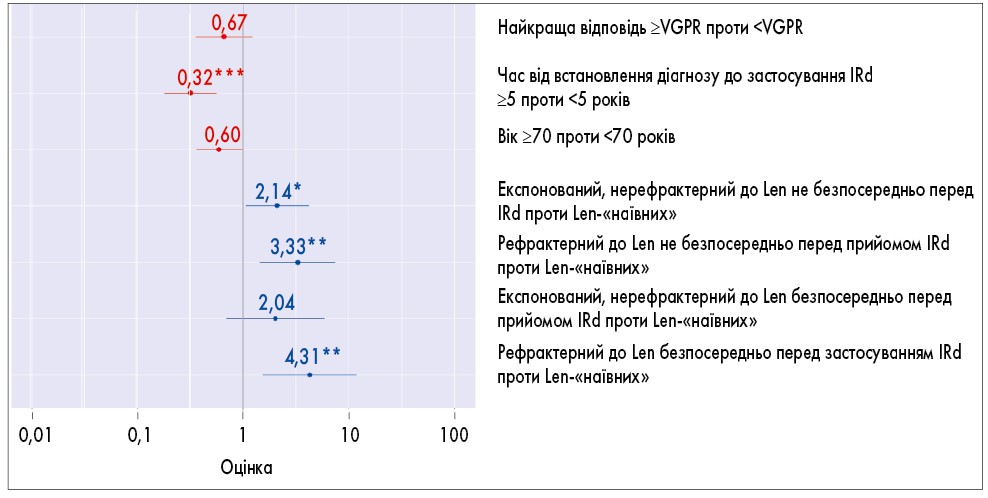
Усі змінні, які показали значущу прогностичну цінність (p <0,05) в однофакторному аналізі, були використані в багатофакторному аналізі (рис. 3). За даними багатофакторного регресійного аналізу Кокса, єдиними незалежними предикторами ВБП були вік ≥70 років (ВР 0,6; 95% ДІ 0,36-1,002; р=0,05), час від встановлення діагнозу ≥5 років (ВР 0,32; 95% ДІ 0,18-0,57; р=0,0001) та рефрактерність до Len як безпосередньо перед (ВР 4,31; 95% ДІ 1,56-11,94; р=0,004), так і не безпосередньо перед застосуванням IRd (ВР 3,33; 95% ДІ 1,46-7,61; р=0,004) порівняно з пацієнтами, які не отримували Len раніше. Вплив Len не безпосередньо перед IRd має слабку статистичну значущість як незалежний негативний предиктор (ВР 2,14; 95% ДІ 1,07-4,27; р=0,03).
Рис. 3. Багатофакторний аналіз змінних, що впливають на ВБП
*p<0,05; **p<0,01; ***p<0,001.
Висновки
У популяції пацієнтів з клінічної практики із несприятливими прогностичними характеристиками (старший вік, низький функціональний статус, високий цитогенетичний ризик, попередня експозиція та рефрактерність до Len) комбінація IRd забезпечувала нижчі ORR, частоту ≥VGPR і ВБП порівняно з дослідженням TOURMALINE-MM1. Проте профіль безпеки залишався сприятливим, без нових ПЯ.
Тривалий час від встановлення діагнозу до початку лікування IRd та вік ≥70 років незалежно асоціювалися зі сприятливими результатами. Рефрактерність до попередньої терапії Len виявилася сильним фактором негативного прогнозу, незалежно від часу введення препарату.
Наші дані підтверджують потенційну ефективність IRd у пацієнтів, чутливих до Len або з субоптимальною відповіддю на попередню терапію на його основі. Крім того, застосування IRd на ранніх лініях терапії може подолати несприятливий вплив цитогенетичних факторів високого ризику.
Таким чином, IRd може бути ефективною та безпечною комбінацією для окремих пацієнтів з р/рММ, які мають індолентний перебіг захворювання та повільну кінетику рецидиву, на ранніх етапах лікування, є чутливими до Len, незалежно від віку та цитогенетичного ризику.
Список літератури знаходиться в редакції.
Реферативний огляд Furlan A., Cea M., Pavan L. et al. A real-world retrospective-prospective analysis of efficacy and safety of combined ixazomib, lenalidomide, and dexamethasone in relapsed/refractory multiple myeloma: The northern Italy experience. Cancer Med. 2024 Apr; 13(7): e7071.
DOI: 10.1002/cam4.7071.
Підготувала Анна Сочнєва
Тематичний номер «Онкологія. Гематологія. Хіміотерапія» № 4 (90) 2024 р.