31 жовтня, 2024
Гостра мієлоїдна лейкемія: FLT3-ITD MRD як ключовий предиктор результатів лікування
Гостра мієлоїдна лейкемія (ГМЛ) – одне із найбільш агресивних і складних для лікування гематологічних злоякісних захворювань. Незважаючи на значні досягнення в розумінні молекулярних механізмів ГМЛ та розробку нових терапевтичних підходів, прогноз для багатьох пацієнтів залишається несприятливим. Особливо складною є проблема рецидивів, які часто виникають навіть після досягнення повної ремісії.
ГМЛ – гетерогенне захворювання, що виникає внаслідок послідовного накопичення специфічних драйверних мутацій у лейкемічній стовбуровій клітині [1]. FLT3-ITD (внутрішня тандемна дуплікація гена FLT3 [FMS-подібної тирозинкінази 3]) є однією з найпоширеніших генетичних молекулярних аномалій у пацієнтів із ГМЛ [2, 3]. Завдяки сучасним дослідженням було встановлено, що FLT3-ITD характеризує агресивний лейкемічний фенотип, асоційований з раннім рецидивом та гіршими результатами лікування [1-3].
Подальші докази підтвердили можливість покращення прогнозування результатів лікування через оцінку кінетики та глибини відповіді під час терапії за допомогою виявлення вимірюваної залишкової хвороби (measurable residual disease – MRD) [6]. Зараз виявлення MRD при FLT3-ITD ГМЛ здійснюється комбінацією багатопараметричної проточної цитометрії (MFC), полімеразної ланцюгової реакції в реальному часі (real-time quantitative PCR – RQ-PCR) для мутантного NPM1 та секвенування наступного покоління (next-generation sequencing – NGS) [7]. Попередні обмеження у виявленні FLT3-ITD MRD за допомогою RQ-PCR та NGS були пов’язані з різноманітністю специфічних для пацієнта FLT3-ITD включно з відмінностями в послідовності, положенні та довжині. Однак сучасні досягнення в технології секвенування дають змогу здійснювати точне молекулярне виявлення FLT3-ITD MRD [8-10].
Аналіз клональної еволюції виявив, що мутації пізньої події в активованих сигнальних генах, зокрема FLT3, часто мають субклональний характер і можуть проявляти нестабільність під час рецидиву у значної частини пацієнтів із ГМЛ – до 25% випадків [11-15]. Ця особливість потенційно обмежує застосування таких маркерів для виявлення MRD [16]. Незважаючи на важливість цього питання, систематичні дослідження щодо оцінки застосовності виявлення FLT3-ITD MRD як прогностичного біомаркера при ГМЛ залишаються обмеженими.
На всебічний аналіз впливу виявлення FLT3-ITD MRD за допомогою NGS на результати лікування було спрямоване дослідження T. Grob et al. (2023). До нього була залучена когорта пацієнтів із вперше діагностованою ГМЛ, які брали участь у багатоцентрових проспективних клінічних випробуваннях III фази HOVON, SAKK. Аналіз включає оцінку зв’язку FLT3-ITD MRD із різними встановленими вихідними та MRD-прогностичними маркерами.
Методи
Пацієнти та зразки
У дослідженні брав участь 161 пацієнт із вперше діагностованою FLT3-ITD ГМЛ із клінічних випробувань HOVON, SAKK. Усі пацієнти досягли повної ремісії (ПР; <5% бластних клітин у кістковому мозку) після двох циклів індукційної хіміотерапії. Зразки взяті при діагностиці та в ПР після двох циклів стандартної індукційної хіміотерапії [17-19].
Виявлення FLT3-ITD та мутантного NPM1 за допомогою цільового NGS
Статус FLT3-ITD та NPM1 оцінювався за допомогою капілярного аналізу та NGS. Для виявлення MRD використовувалось цільове глибоке секвенування. Межа виявлення FLT3-ITD MRD становила 0,001-0,01% [5, 20, 21].
MFC
Виявлення багатопараметричної проточної цитометрії (multiparameter flow cytometry – MFC) MRD проводилось згідно із рекомендаціями Європейської робочої групи з питань MRD мережі LeukemiaNet з порогом 0,1% у 138 пацієнтів [7]. Відсоток MRD визначався як кількість клітин з лейкемія-асоційованим імунофенотипом у загальному компартменті білих кров’яних клітин. Поріг між MRD та відсутністю залишкової хвороби на основі MFC був встановлений на рівні 0,1%. MFC MRD була проведена у 138 із 161 пацієнта з FLT3-ITD ГМЛ.
Статистичний аналіз
Первинною кінцевою точкою була кумулятивна частота рецидивів (cumulative incidence of relapse – CIR), вторинною – загальна виживаність (ЗВ), визначена як смерть від будь-якої причини. Були використані аналіз конкуруючих ризиків, метод Каплана - Меєра, логарифмічний ранговий критерій та модель пропорційних ризиків Кокса. Статистично значущим вважався p <0,05 [22, 23].
Результати
Виявлення FLT3-ITD при діагностиці, рецидиві та в ПР
Під час дослідження було проведено NGS-виявлення FLT3-ITD у когорті із 161 пацієнта з ГМЛ. Серед них 74 (46%) мали низькі алельні співвідношення FLT3-ITD, а 87 (54%) – високі. Аналіз супутніх генетичних аномалій показав, що найчастіше траплялися мутації в генах NPM1 (57%) та DNMT3A (47%).
FLT3-ITD MRD була виявлена у 47 із 161 (29%) пацієнта з ГМЛ, з медіаною частоти варіантних алелей 0,008% (діапазон 0,00031%-3,10%; табл. 1). Важливо зазначити, що FLT3-ITD MRD значно асоціювалася з аберантною цитогенетикою при діагностиці (35% FLT3-ITD MRD проти 19% без FLT3-ITD MRD; P = 0,040) та диким типом NPM1 (72% FLT3-ITD MRD проти 32% без FLT3-ITD MRD; P <0,001; табл. 1).
|
Таблиця 1. Характеристики пацієнтів із ГМЛ FLT3ITD за виявленням FLT3ITD MRD |
||||
|
Характеристика |
Без FLT3ITD MRD (n = 114) |
FLT3ITD MRD (n = 47) |
Всього (n = 161) |
P |
|
Вік |
|
|
|
0,247 |
|
медіана |
51 |
53 |
51 |
|
|
діапазон |
2366 |
1965 |
1966 |
|
|
Стать (%) |
|
|
|
0,863 |
|
чоловіки |
59 (52) |
23 (49) |
82 (51) |
|
|
жінки |
55 (48) |
24 (51) |
79 (49) |
|
|
Лейкоцити при діагнозі (%) |
|
|
|
0,069 |
|
≤100 ґ 109/л |
103 (90) |
37 (79) |
140 (87) |
|
|
>100 ґ 109/л |
11 (10) |
10 (21) |
21 (13) |
|
|
Класифікація ризику ELN 2017 (%) |
|
|
|
<0,001 |
|
сприятливий |
42 (37) |
4 (9) |
46 (28) |
|
|
проміжний |
51 (45) |
18 (38) |
69 (44) |
|
|
несприятливий |
21 (18) |
25 (53) |
46 (28) |
|
|
Індукційні цикли до ПР (%) |
|
|
|
<0,001 |
|
цикл I |
101 (89) |
26 (55) |
127 (79) |
|
|
цикл II |
13 (11) |
21 (45) |
34 (21) |
|
|
Консолідаційна терапія (%) |
|
|
|
0,075 |
|
відсутня |
14 (12) |
9 (19) |
23 (14) |
|
|
хіміотерапія |
14 (12) |
4 (9) |
18 (11) |
|
|
аутологічна ТГСК |
24 (21) |
3 (6) |
27 (17) |
|
|
алогенна ТГСК |
62 (55) |
31 (66) |
93 (58) |
|
|
Цитогенетика (%)* |
|
|
|
0,040 |
|
нормальний каріотип |
90 (81) |
30 (65) |
120 (76) |
|
|
аберантний каріотип |
21 (19) |
16 (35) |
37 (24) |
|
|
Мутації при діагнозі (%) |
|
|
|
|
|
FLT3 |
|
|
|
0,121 |
|
ITD, низьке співвідношення |
57 (50) |
17 (36) |
74 (46) |
|
|
ITD, високе співвідношення |
57 (50) |
30 (64) |
87 (54) |
|
|
NPM1 |
|
|
|
<0,001 |
FLT3-ITD MRD та результат
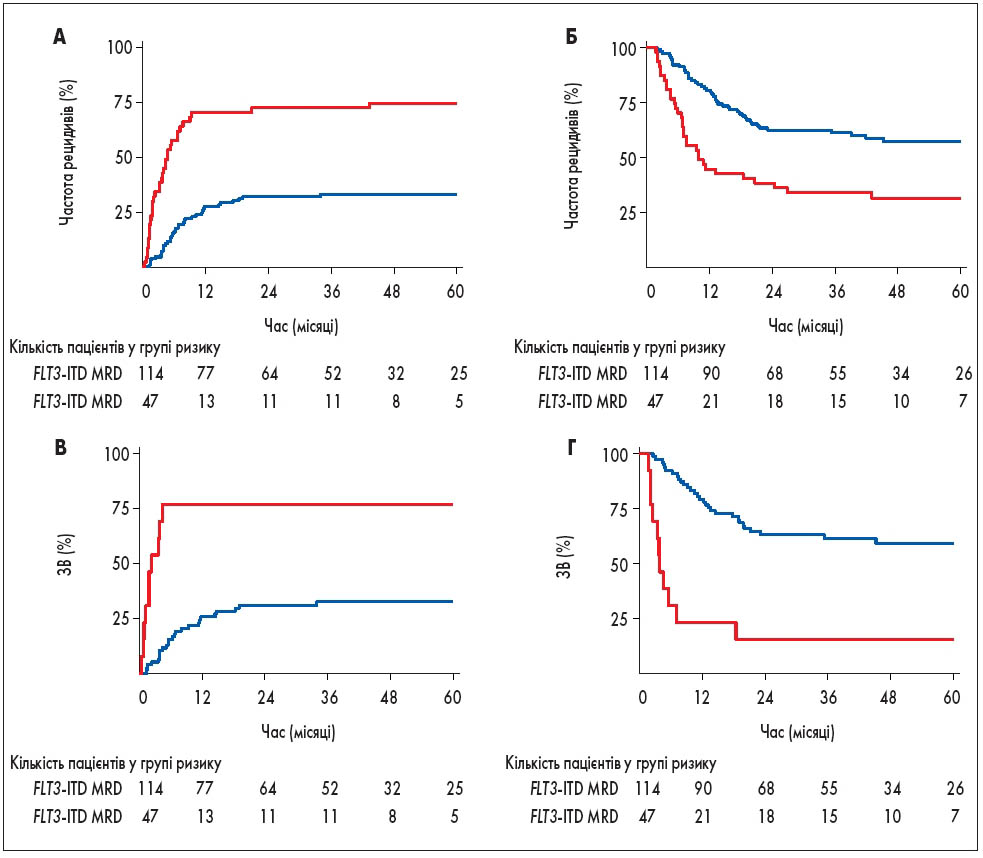
Аналіз показав, що FLT3-ITD MRD пов’язана із суттєво підвищеним ризиком рецидиву (4-річна CIR, 75% FLT3-ITD MRD проти 33% без FLT3-ITD MRD; HR 3,70; 95% довірчий інтервал [ДІ] 2,31-5,94; P<0,001) та зниженою ЗВ (4-річна ЗВ, 31% FLT3-ITD MRD проти 57% без FLT3-ITD MRD; коефіцієнт ризику [КР] 2,47; 95% ДІ 1,59-3,84; P <0,001) (рис. 1A, 1Б).
У підгрупі пацієнтів із мутантним NPM1 FLT3-ITD ГМЛ прогностична цінність FLT3-ITD MRD залишалася високою. Зокрема, 4-річна CIR становила 77% для пацієнтів із FLT3-ITD MRD проти 33% без FLT3-ITD MRD (КР = 4,87; 95% ДІ 1,92-12,3; P <0,001). Аналогічно 4-річна ЗВ була значно нижчою у пацієнтів із FLT3-ITD MRD (15%) порівняно з пацієнтами без FLT3-ITD MRD (59%) (КР = 5,36; 95% ДІ 2,65-10,8; P <0,001). Ці результати візуально представлені на рис. 1В та 1Г.
Рис. 1. Результати виживаності FLT3-ITD MRD: (A) частота рецидивів та (Б) ЗВ FLT3-ITD ГМЛ згідно з FLT3-ITD MRD у ПР (n = 161); (В) частота рецидивів та (Г) ЗВ згідно з FLT3-ITD MRD у пацієнтів із мутантним NPM1 FLT3-ITD ГМЛ (n = 91)
У багатофакторному аналізі FLT3-ITD MRD продемонструвала незалежне прогностичне значення щодо рецидиву (КР 3,55; 95% ДІ 1,92-6,56; P <0,001) та ЗВ (КР 2,51; 95% ДІ 1,42-4,43; P=0,002; табл. 2). Статус мутації NPM1 та алельне співвідношення FLT3-ITD при діагностиці втратили свою прогностичну цінність при врахуванні FLT3-ITD MRD. Розмір клону FLT3-ITD MRD, виражений частотою варіантних алелей у ремісії, безпосередньо корелював із ризиком рецидиву.
|
Таблиця 2. Багатофакторний аналіз прогностичних факторів для рецидиву та ЗВ |
||||
|
Характеристика |
Частота |
ЗВ |
||
|
|
HR (95% ДІ) |
P |
HR (95% ДІ) |
P |
|
FLT3ITD MRD (виявлення / без виявлення) |
3,55 (1,92 до 6,56) |
<0,001 |
2,51 (1,42 до 4,43) |
0,002 |
|
Вік (10 років) |
1,05 (0,86 до 1,29) |
0,621 |
1,20 (0,97 до 1,49) |
0,087 |
|
Лейкоцити при діагнозі (>100 ґ 109/л / ≤100 ґ 109/л) |
2,96 (1,73 до 5,07) |
<0,001 |
1,89 (1,05 до 3,43) |
0,035 |
|
Мутація NPM1 при діагнозі (мутантний / дикий тип) |
1,21 (0,68 до 2,16) |
0,522 |
1,30 (0,75 до 2,23) |
0,348 |
|
Співвідношення FLT3ITD при діагнозі (високе / низьке) |
1,76 (1,00 до 3,09) |
0,050 |
1,60 (0,96 до 2,67) |
0,070 |
|
Кількість циклів до ПР (два цикли / один цикл) |
1,84 (1,10 до 3,09) |
0,020 |
1,73 (0,98 до 3,06) |
0,058 |
FLT3-ITD MRD та алогенна трансплантація
Дослідження 93 пацієнтів, яким було проведено алогенну трансплантацію, показало, що FLT3-ITD MRD асоціювалася з гіршими результатами, незалежно від режиму кондиціонування. Із них 30 пацієнтів отримали мієлоаблативне кондиціонування (МАК), а 63 – кондиціонування зниженої інтенсивності (КЗІ). Хоча загальний ризик рецидиву був нижчим у трансплантованих пацієнтів, наявність FLT3-ITD MRD все ще асоціювалася з підвищеною частотою рецидивів та гіршою виживаністю. Прогностична цінність FLT3-ITD MRD була порівнянною в групах МАК та КЗІ (P = 0,858), але ризик рецидиву був нижчим у пацієнтів із FLT3-ITD MRD ГМЛ, які отримали МАК.
Виявлення MRD за допомогою мутантного NPM1 та MFC
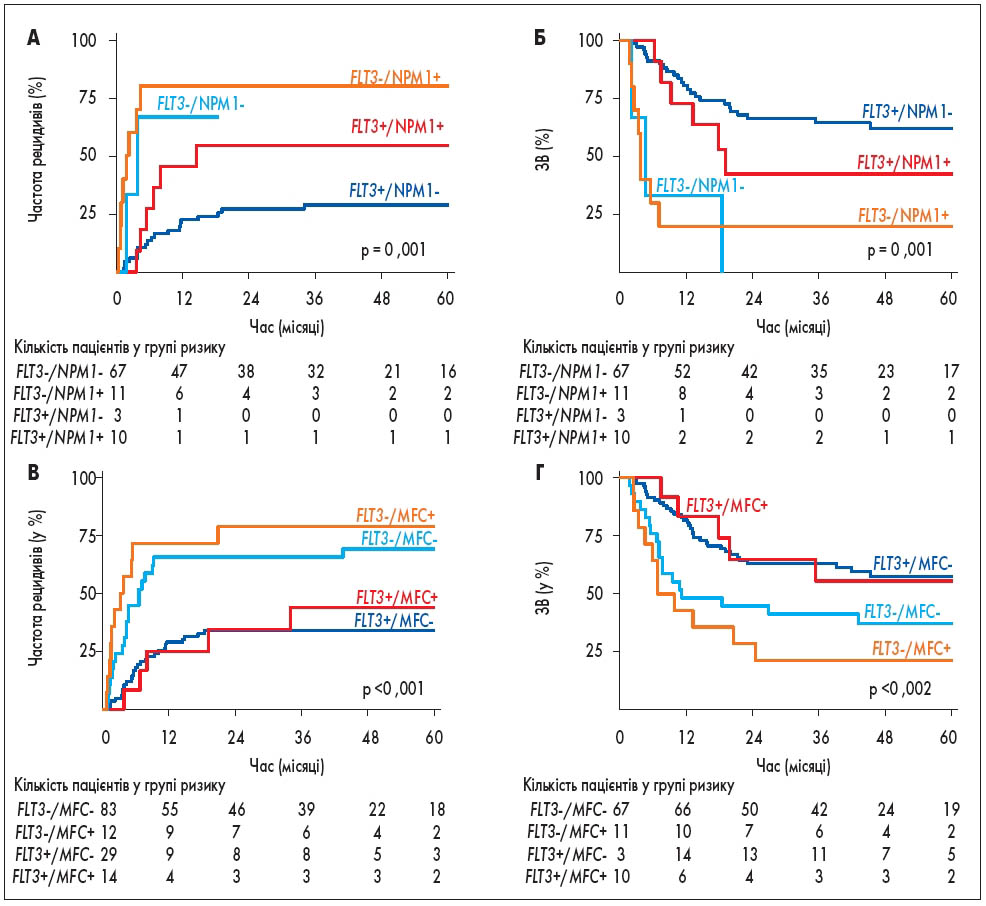
Порівняння FLT3-ITD MRD з іншими методами виявлення MRD проводилось у 91 пацієнта для мутантного NPM1 та 138 пацієнтів для MFC. Результати показали, що FLT3-ITD MRD мала вищу прогностичну цінність порівняно з мутантним NPM1 MRD та MFC MRD (рис. 2). FLT3-ITD MRD значно асоціювалася з високим ризиком рецидиву та несприятливою ЗВ незалежно від статусу мутантного NPM1 MRD або MFC MRD. Цікаво, що підвищений ризик рецидиву та гірша виживаність спостерігалися у пацієнтів із ГМЛ без FLT3-ITD MRD, але з персистуючим мутантним NPM1 MRD, хоча ця асоціація не досягла статистичної значущості (P = 0,081 та P = 0,236 відповідно).
Рис. 2. Результати виживаності FLT3-ITD MRD та MRD на основі мутантного NPM1 і МПЦ: (A) частота рецидивів та (Б) ЗВ FLT3-ITD MRD із мутантним NPM1 MRD у комбінації (n = 91); (В) частота рецидивів та (Г) ЗВ і FLT3-ITD MRD, і МПЦ MRD (n = 138)
Висновок
Це дослідження демонструє значущість виявлення FLT3-ITD MRD для прогнозування результатів лікування пацієнтів із ГМЛ. Виявлення FLT3-ITD MRD методом NGS у ПР виявилося сильним незалежним прогностичним фактором рецидиву та ЗВ, перевершуючи за своєю прогностичною цінністю інші загальноприйняті маркери включно зі статусом мутації NPM1 та алельним співвідношенням FLT3-ITD при діагностиці.
Результати дослідження вказують на стабільність FLT3-ITD під час рецидиву у більшості пацієнтів із ГМЛ, що підтверджує клінічну користь FLT3-ITD як маркера MRD. Виявлено, що лейкемічні клони із залишковими FLT3-ITD мають високий вплив на ризик рецидиву, навіть порівнюючи з персистуючим мутантним NPM1.
Дослідження також продемонструвало прогностичну цінність FLT3-ITD MRD у контексті алогенної трансплантації, незалежно від режиму кондиціонування. Це підкреслює важливість моніторингу FLT3-ITD MRD для ухвалення рішень щодо післятрансплантаційного ведення пацієнтів.
Порівняння з іншими методами виявлення MRD засвідчило перевагу FLT3-ITD MRD над мутантним NPM1 MRD та MFC у прогнозуванні рецидиву та виживаності.
Реферативний огляд Grob T. et al Prognostic Value of FLT3-Internal Tandem Duplication Residual Disease in Acute Myeloid Leukemia. J Clin Oncol. 2023.Feb 1;41(4). doi: 10.1200/JCO.22.00715.
Підготувала Анна Сочнєва
MAT-UA-XOS-2024-00002
Тематичний номер «Онкологія. Гематологія. Хіміотерапія» № 5 (91) 2024 р.