25 жовтня, 2024
Гострий риносинусит. Уніфікований клінічний протокол первинної та спеціалізованої медичної допомоги
Уніфікований клінічний протокол первинної та спеціалізованої медичної допомоги
Проблема гострих запальних захворювань верхніх дихальних шляхів (ВДШ), гострого риносинуситу (ГРС) зокрема, є однією з найактуальніших у сучасній клінічній медицині. Останніми роками спостерігають зростання частоти захворювань носа і приносових пазух, що проявляється збільшенням як абсолютних (захворюваності та поширеності), так і відносних (частка в структурі оториноларингологічної патології) показників. В Україні поширеність гострих ринітів, риносинуситів та ринофарингітів сягає 489,9 випадку на 10 тис. населення, а захворюваність – 5-15 випадків на 1 тис. населення залежно від сезону. Такі хворі становлять 60-65% амбулаторних пацієнтів лікарів-отоларингологів.
Уніфікований клінічний протокол первинної та спеціалізованої медичної допомоги (УКПМД) призначений забезпечити організацію надання медичної допомоги пацієнтам із ГРС на всіх етапах медичної допомоги для своєчасного виявлення, профілактики та лікування ГРС.
І. Паспортна частина
Діагноз: Гострий риносинусит
Коди стану або захворювання. НК 025:2021 «Класифікатор хвороб та споріднених проблем охорони здоров’я»:
J01 Гострий синусит
J01.0 Гострий верхньощелепний синусит
J01.1 Гострий фронтальний синусит
J01.2 Гострий етмоїдальний синусит
J01.3 Гострий сфеноїдальний синусит
J01.4 Гострий пансинусит
J01.8 Iнший гострий синусит
J01.9 Гострий синусит, неуточнений
При ідентифікації збудника необхідно зазначати додатковий код (В95-В97).
ІІ. Загальна частина
Більшість звернень пацієнтів із проблемами, пов’язаними з інфекціями ВДШ (ІВДШ) можуть бути класифіковані як звичайна застуда, що визначається як гострий вірусний РС (ГВРС) із тривалістю симптомів <10 днів (але менше 12 тиж). Якщо симптоми посилюються через 5 днів або тривають понад 10 днів, але <12 тиж, тоді це – гострий післявірусний РС. Невелика частка ГРС спричинена бактеріями та визначається за наявністю щонайменше трьох із п’яти симптомів/ознак: безбарвні слизові виділення; гострий локальний біль (переважно однобічний); гарячка (температура тіла >38 °C); підвищення рівня С-реактивного білка / ШОЕ; погіршення наявних симптомів.
За наявності в пацієнта супутньої патології враховують взаємний обтяжувальний вплив патологічних процесів і, відповідно, планують тактику ведення пацієнта. У такому разі обсяг і порядок проведення діагностичних процедур і методів лікування може відрізнятися від вимог цього протоколу.
ІІІ. Основна частина
Первинна медична допомога
Діагностика
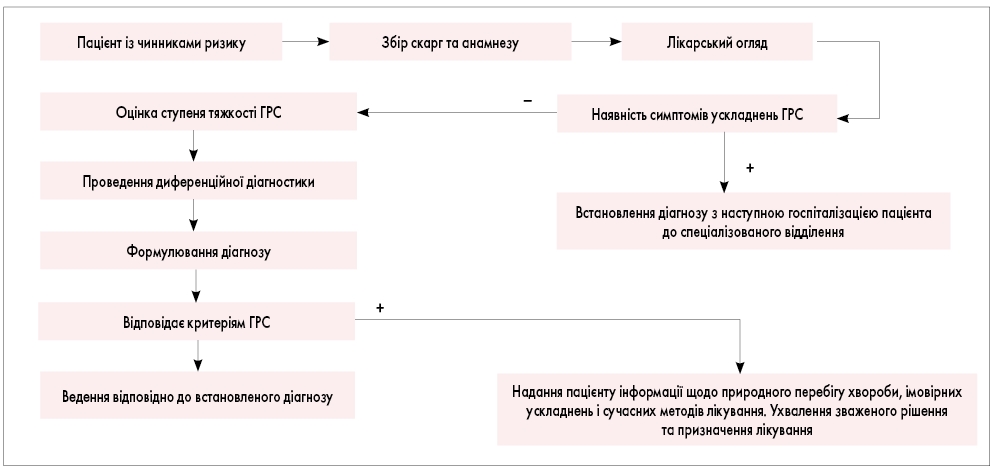
Положення протоколу. Діагноз ГРС встановлюють на підставі клінічних даних, анамнезу, наявності симптомів та ознак захворювання, даних фізикального обстеження, диференційної діагностики, з урахуванням суб’єктивної оцінки тяжкості хвороби самим пацієнтом згідно з алгоритмом (рис. 1).
Рис. 1. Алгоритм первинного обстеження пацієнта з підозрою на ГРС
За наявності тривожних ознак, що можуть вказувати на супутню патологію, ризик тяжкого перебігу захворювання та розвиток ускладнень лікування, пацієнт має бути скерований до закладу охорони здоров’я (ЗОЗ), що надає спеціалізовану медичну допомогу.
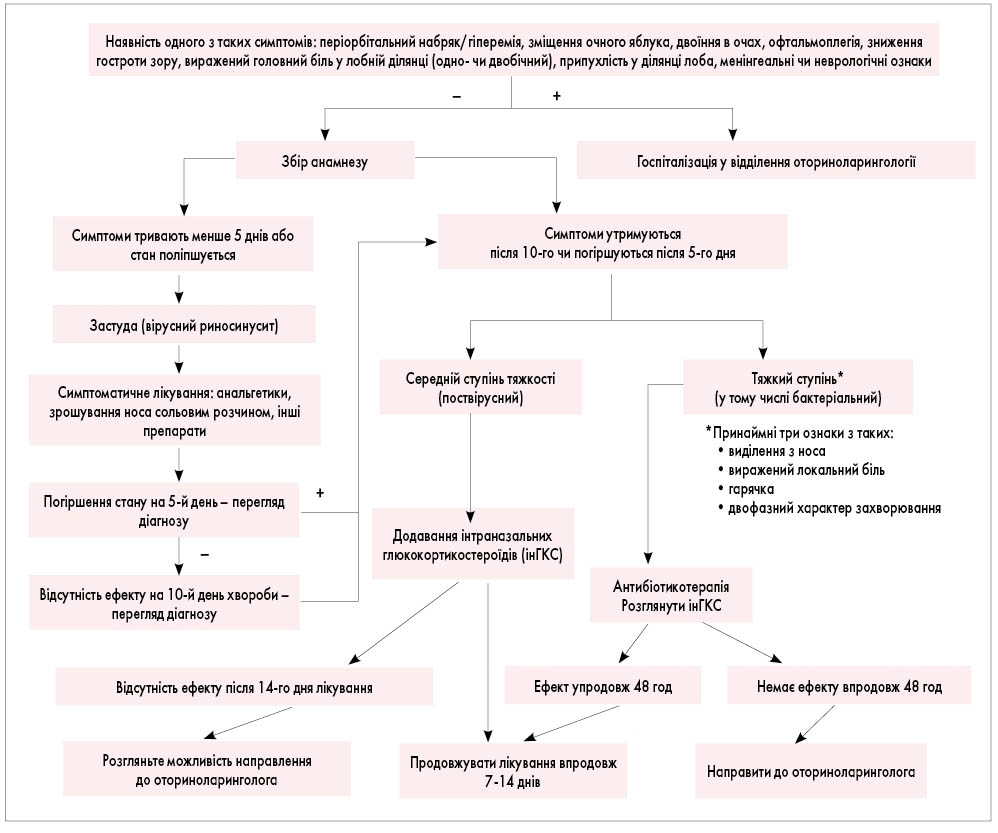
Алгоритм ведення пацієнтів (дорослих і дітей) із ГРС лікарями, які надають первинну медичну допомогу, наведено на рисунку 2.
Рис. 2. Алгоритм ведення дорослих і дітей із ГРС лікарями, які надають первинну медичну допомогу
У пацієнтів із рецидивним ГРС треба враховувати наявність анатомічних аномалій латеральної та медіальної стінок носа, обтурації хоан аденоїдною тканиною або одонтогенних джерела інфекції.
Обґрунтування. ГРС є поширеною проблемою, точну частоту виникнення якої важко визначити. Захворюваність на ГВРС (звичайна застуда) дуже висока. Є дані, що дорослі переносять від 2 до 5 епізодів, а школярі – від 7 до 10 епізодів ГВРС (застуди) на рік.
Рецидивний ГРС визначається в разі розвитку ≥4 епізодів на рік з інтервалами без симптомів. Кожен епізод має відповідати критеріям гострого післявірусного (або бактеріального) риносинуситу. За американськими рекомендаціями – бактеріального.
Вірусний риносинусит (або звичайна застуда) – це гострий риніт, спричинений респіраторними вірусами, такими як риновірус, респіраторно-синцитіальний вірус, вірус грипу, коронавірус, вірус парагрипу, аденовірус та ентеровірус. При цьому на риновірус і коронавірус припадає приблизно 50% діагностики ГВРС у дорослих.
ГРС діагностують за гострим початком із розвитком типових симптомів, як-от: закладеність носа, виділення з носа, біль або тиснення в ділянці обличчя і погіршення нюху.
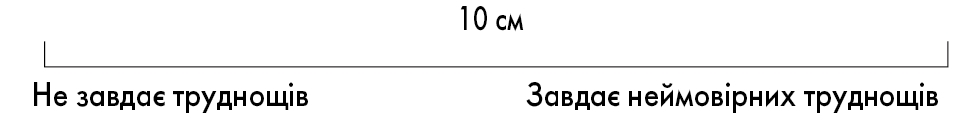
В умовах первинної медичної допомоги ГРС діагностують на підставі симптоматики без детального обстеження ЛОР-органів або візуалізації. ГРС визначають за наявності відповідних симптомів протягом 12 тижнів. Рекомендований метод оцінки тяжкості симптомів передбачає використання візуальної аналогової шкали (ВАШ), що має вигляд 10-сантиметрового відрізку, на якому пацієнт ставить оцінки від 1 до 10 (див. панель).
Панель
Візуальна аналогова шкала оцінки тяжкості хвороби в дорослих (від 18 років)
Для оцінки загального ступеня тяжкості за ВАШ (відрізок 10 см) пацієнта просять указати на шкалі суб’єктивне відчуття того, наскільки симптоми риносинуситу завдають йому труднощів. Пацієнту пояснюють, що початок відрізка (ліворуч) відповідає гарному, а кінець (праворуч) – найгіршому стану. Водночас пацієнт не має знати шкалу інтерпретації тяжкості. Після того як пацієнт зробив оцінку свого стану, лікар проводить інтерпретацію самооцінки ступеня тяжкості: легкий (0-3 см), помірний (3-7 см) і тяжкий (7-10 см).
Оцінка за ВАШ >5 см впливає на якість життя пацієнта.
Симптоми ГРС неспецифічні, тому необхідно проводити диференційну діагностику з низкою інших станів, зокрема вірусною інфекцією ВДШ (ІВДШ), алергічним ринітом (АР), захворюваннями зубощелепної системи, рідкісними спадковими хворобами, синдромом болю в ділянці обличчя, васкулітом, гострим інвазивним грибковим риносинуситом, назальною ліквореєю.
Необхідні дії
Обов’язкові
У пацієнта з ознаками гострої респіраторної інфекції проводять оцінку відповідності клінічної картини критеріям ГРС, та за результатами оцінки призначають необхідні обстеження, наведені на рисунку 1.
Пацієнти з тривалістю епізоду ГРС >4 тиж мають отримати консультацію лікаря-отоларинголога /лікаря – отоларинголога дитячого для виключення супутньої патології.
Пацієнти з рецидивним ГРС мають бути скеровані на консультацію до лікаря-отоларинголога / лікаря-отоларинголога дитячого для виключення анатомічних аномалій внутрішньоносових структур.
Пацієнтам із ГРС, яким антибактеріальна терапія призначається більш як 3 рази протягом року, мають бути скеровані на консультацію до лікаря-отоларинголога / лікаря-отоларинголога дитячого для проведення забору біологічного матеріалу для мікробіологічного дослідження з метою проведення диференційної діагностики з одонтогенною інфекцією, імунодефіцитним станом або виключення патології інших органів.
Лікування
Положення протоколу. ГРС є захворюванням, при якому одужання в більшості випадків відбувається без активної фармакотерапії; деякі випадки ГРС потребують патогенетичного та симптоматичного фармакологічного лікування. Інколи ГРС трансформується в бактеріальний ГРС (ГБРС) і потребує лікування антибактеріальними лікарськими засобами.
У разі виявлення тривожних ознак, що можуть вказувати на наявність супутньої патології, ризик тяжкого перебігу захворювання та розвиток ускладнень, лікування призначає лікар-отоларинголог / лікар – отоларинголог дитячий.
Обґрунтування. Щодо симптоматичного лікування ГРС, є дані про недоцільність застосування інГКС для полегшення симптомів звичайної застуди, тобто ГВРС. Їх можуть призначати, коли зменшення симптомів гострого післявірусного риносинуситу вважається необхідним. Антигістамінні препарати (АГП) виявляють обмежений короткостроковий (1-й і 2-й дні захворювання) позитивний вплив на вираженість загальних симптомів у дорослих, але не в середньо- і довгостроковій перспективі. Багаторазові дози деконгестантів можуть чинити незначний позитивний вплив на суб’єктивні показники закладеності носа в дорослих зі звичайною застудою (ГВРС).
Назальне зрошення сольовим розчином, можливо, має переваги в полегшенні симптомів гострих ІВДШ. Крім того, відомо, що парацетамол може сприяти полегшенню закладеності носа та ринореї, але не деяких інших симптомів застуди (у тому чилсі болю у горлі, загального нездужання, чханням і кашлю). Інші нестероїдні протизапальні препарати (НПЗП) можуть допомогти послабити дискомфорт або біль, спричинені звичайною застудою. Застосування комбінації АГП, аналгетиків і деконгестантів має загальну перевагу в зменшенні симптомів захворювання в дорослих і дітей старшого віку.
Рутинне застосування антибіотиків при ГВРС не рекомендується, оскільки відсутні докази їхньої користі в разі звичайної застуди, до того ж вони спричиняють значні побічні ефекти, якщо їх призначають у разі вірусної етіології захворювання. Антибіотики ефективні в пацієнтів із симптомами та ознаками, які вказують на ГБРС.
Регулярні фізичні вправи середньої інтенсивності можуть позитивно впливати на профілактику звичайної застуди.
Необхідні дії
Обов’язкові
Патогенетичне та симптоматичне лікування ГРС здійснюють за необхідності, відповідно до наявної клінічної картини і стану пацієнта, призначають такі лікарські засоби: аналгетики, НПЗП, сольові розчини для інтраназального застосування, деконгестанти, інГКС, препарати комплексної дії.
Антибіотикотерапію призначають емпірично тим пацієнтам, які відповідають критеріям ГБРС, або з тяжким перебігом хвороби.
Призначення антибактеріальних лікарських засобів здійснюють згідно з чинними галузевими стандартами у сфері охорони здоров’я.
Пацієнту необхідно надавати інформацію щодо ГРС, хронічного РС (ХРС), алергічних захворювань і негативних наслідків, до яких може призвести неналежне лікування, необхідності уникання або зменшення впливу чинників ризику, що сприяють розвитку ГРС, на основі інформації для пацієнта.
Спеціалізована медична допомога
Діагностика
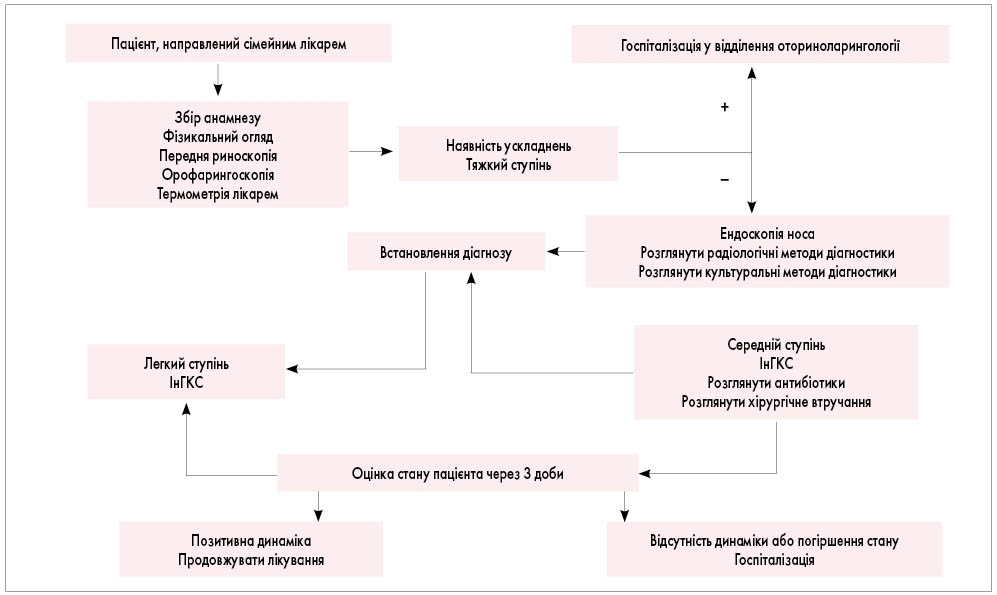
Положення протоколу. Діагноз ГРС встановлюють на підставі клінічних даних, анамнезу, наявності симптомів та ознак захворювання, даних об’єктивного обстеження ЛОР-органів, диференційної діагностики, з урахуванням суб’єктивної оцінки тяжкості хвороби самим пацієнтом згідно з алгоритмом (рис. 3).
Рис. 3. Алгоритм амбулаторного ведення дорослих і дітей із ГРС оториноларингологом
За наявності тривожних ознак, що можуть вказувати на супутню патологію, ризик тяжкого перебігу захворювання та розвиток ускладнень лікування, пацієнт має бути скерований до ЗОЗ, що надає спеціалізовану стаціонарну медичну допомогу.
У пацієнтів із рецидивним ГРС потрібно брати до уваги наявність анатомічних аномалій латеральної та медіальної стінок порожнини носа, обтурації хоан аденоїдною тканиною або можливих одонтогенних джерел інфекції. У клінічно складних випадках, у разі рецидивних і нетипових ГРС, ускладнень діагностика потребує проведення додаткових обстежень.
Обґрунтування. Вірусний РС (або звичайна застуда) – це запалення слизової оболонки носа та навколоносових пазух, спричинене респіраторними вірусами, такими як риновірус, респіраторно-синцитіальний вірус, вірус грипу, коронавірус, вірус парагрипу, аденовірус та ентеровірус. При цьому на риновірус і коронавірус припадає приблизно 50% випадків встановлення діагнозу ГВРС у дорослих.
ГРС діагностують за гострим початком типових симптомів, таких як закладеність носа, виділення з носа, біль або тиснення в ділянці обличчя і погіршення нюху. Рекомендований метод оцінки тяжкості симптомів передбачає використання ВАШ, що має вигляд 10-сантиметрового відрізку, на якому пацієнт виставляє оцінки від 1 до 10 (див. панель).
Симптоми ГРС неспецифічні та можуть перекриватися низкою інших станів, від яких його треба відрізняти: ІВДШ, АР, захворюваннями зубощелепної системи, рідкісними спадковими хворобами, синдромом болю в ділянці обличчя, васкулітом, гострим інвазивним грибковим РС, назальною ліквореєю.
ГБРС є поширеним у відділеннях інтенсивної терапії (чинниками ризику стають назогастральні зонди, механічна вентиляція, ушкодження імунних механізмів і положення лежачи), інфекція може вражати декілька пазух, і для підтвердження діагнозу та визначення лікування може знадобитися проведення КТ, а пункція пазухи може надати важливу діагностичну мікробіологічну інформацію.
Пацієнти зі зниженим імунітетом схильні до ускладнень ГБРС та потребують детальнішої діагностики; грибковий РС є серйозною хворобою з високими показниками летальності та частоти ускладнень, що потребує швидкого встановлення діагнозу та лікування, яке може передбачати радикальну хірургію або функціональну ендоскопічну синус-хірургію (ФЕСХ), діагноз зазвичай є гістопатологічним, тому в разі сумнівів доцільними є ранні ендоскопічні дослідження з відкритою біопсією.
Необхідні дії
Обов’язкові
У пацієнта з ознаками гострої респіраторної інфекції лікар проводить оцінку на предмет відповідності клінічної картини критеріям ГРС та обстежує відповідно до алгоритму первинного обстеження пацієнта з підозрою на ГРС (див. рис. 1).
У пацієнта, направленого лікарем загальної практики – сімейним лікарем із діагнозом рецидивний ГРС, проводять оцінку щодо наявності анатомічних порушень, які створюють сприятливі умови для рецидивів. З пацієнтом обговорюють можливі шляхи усунення таких чинників, на підставі чого приймають зважене рішення.
Направленим лікарем загальної практики – сімейним лікарем пацієнтам, яким антибактеріальну терапію призначають більш як 3 рази протягом року, проводять диференційну діагностику з одонтогенною інфекцією, імунодефіцитним станом або виключення патології інших органів.
Діагностичні заходи охоплюють: збір скарг, збір анамнезу захворювання, спеціальне фізикальне ЛОР-обстеження, мікробіологічне дослідження зразка біологічного матеріалу (за відсутності результату дослідження), диференційний діагноз.
У клінічно складних випадках, при рецидивних або нетипових ГРС, за наявності ускладнень відповідно до клінічної ситуації проводять додаткові обстеження, необхідні для встановлення діагнозу.
Додаткові методи обстеження: радіологічні (КТ, МРТ; за неможливості проведення КТ або МРТ – рентгенотомографія приносових пазух), визначення рівня С-реактивного білка, ШОЕ, оцінка прохідності носових шляхів, оцінка функції нюху.
Під час лікування в ЗОЗ, що надає спеціалізовану медичну допомогу, необхідно виявити осередок хронічного запалення і, за його наявності, призначити відповідне лікування.
Лікування
Положення протоколу. ГРС є захворюванням, при якому одужання в більшості випадків відбувається без активної фармакотерапії; деякі випадки ГРС потребують патогенетичного та симптоматичного лікування. Інколи ГРС трансформується в бактеріальний ГРС і потребує лікування антибактеріальними лікарськими засобами.
Лікування клінічно складних випадків, рецидивних і нетипових риносинуситів або ускладнень передбачає комплексний підхід з урахуванням тяжкості стану та супутньої патології, яка впливає на носове дихання.
Обґрунтування. Щодо симптоматичного лікування ГРС, є дані про недоцільність застосування інГКС для полегшення симптомів звичайної застуди; вони можуть призначатись, коли зменшення симптомів гострого післявірусного РС вважають необхідним. АГП виявляють обмежений короткостроковий (1-й і 2-й дні захворювання) позитивний вплив на вираженість загальних симптомів у дорослих, але не в середньо- і довгостроковій перспективі. Багаторазові дози деконгестантів можуть чинити незначний позитивний вплив на суб’єктивні показники закладеності носа в дорослих зі звичайною застудою. Назальне зрошення сольовим розчином, можливо, має переваги в полегшенні симптомів гострих ІВДШ. Крім того, відомо, що парацетамол може сприяти полегшенню закладеності носа та ринореї, але не інших симптомів застуди (у тому числі болю у горлі, загального нездужання, чхання і кашлю). НПЗП можуть допомогти послабити дискомфорт або біль, спричинені звичайною застудою. Деякі препарати комплексної дії показали свою ефективність при вірусному та післявірусному РС, застосування комбінації АГП, аналгетиків і деконгестантів мають деяку загальну перевагу в дорослих і дітей старшого віку.
Рутинне застосування антибіотиків при ГВРС не рекомендується, оскільки відсутні докази користі антибіотиків при звичайній застуді. Антибіотики ефективні в пацієнтів із симптомами та ознаками, які вказують на ГБРС. Бактеріальна інфекція може виникати при ГРС, але в більшості випадків антибіотики мало впливають на перебіг хвороби.
Регулярні фізичні вправи середньої інтенсивності можуть стати хорошою профілактикою звичайної застуди і бути корисними.
Необхідні дії
Обов’язкові
Патогенетичне та симптоматичне лікування ГРС призначають за необхідності, відповідно до наявної клінічної картини і стану пацієнта шляхом призначення лікарських засобів: аналгетики, НПЗП, АГП, розчини натрію хлориду для інтраназального застосування, деконгестанти, фітопрепарати з доведеною ефективністю, інГКС.
Антибіотикотерапію призначають емпірично пацієнтам, які відповідають критеріям ГБРС, або з тяжким перебігом хвороби.
Антибактеріальні лікарські засоби призначають згідно з чинними галузевими стандартами у сфері охорони здоров’я.
Неефективність емпіричної антибактеріальної терапії; тяжкий перебіг ГРС із загрозою виникнення ускладнень; наявність ускладнень, ГБРС у пацієнтів з імуносупресією є показаннями для пункції синусів.
Наявність у пацієнта ускладнень ГРС є показаннями до проведення хірургічних утручань, таких як функціональні ендоскопічні втручання на приносових пазухах, трепанопункція лобної пазухи, гайморо- фронтоетмоїдосфенотомія.
За необхідності хірургічного лікування перевагу віддають малоінвазивним органозберігальним методикам.
Пацієнту необхідно надавати інформацію про ГРС, ХРС, алергічні захворювання та негативні наслідки, до яких може призвести неналежне лікування цих захворювань, необхідність уникнення або зменшення впливу чинників ризику, що сприяють розвитку ГРС, на основі інформації для пацієнта.
ІV. Опис етапів медичної допомоги
Чинники ризику розвитку риносинуситів
Чинниками ризику є: активне та пасивне куріння; вдихання подразнювальних речовин; порушення анатомічної будови структур порожнини носа та приносових пазух (викривлення носової перегородки, атрезія хоан, аденоїдні вегетації, гіпоплазія синусів, пухлини, сторонні тіла, бульозна деформація середньої носової раковини), захворювання, пов’язані з порушенням мукоциліарного кліренсу; ІВДШ, імунодефіцити, муковісцидоз, атопія, АР, БА, одонтогенні інфекції, стоматологічні втручання, аномальна вологість повітря в приміщенні, зміни клімату, психічні розлади, тривога і депресія.
Діагностика
ГРС діагностують на підставі гострої появи типових симптомів, до яких належать закладеність носа, виділення з порожнини носа, біль або тиснення у ділянці обличчя, зниження або втрата нюху.
Оцінка має враховувати загальну клінічну картину (табл.).
|
Таблиця. Клінічні критерії діагностики |
||||
|
Термін |
Визначення |
Симптоми/ознаки |
Тривалість хвороби |
|
|
ГРС* (у дорослих) |
Раптова поява двох або більше симптомів, один з яких великий |
Великі (основні) симптоми |
Малі (додаткові) симптоми |
До 4 (12) тижд. |
|
Закладеність/обструкція носа |
Біль і/або відчуття тисненняу в проєкції приносових пазух |
|||
|
Виділення з носа (переднє або заднє затікання) |
Зниження або втрата нюху |
|||
|
ГРС* (у дітей) |
Раптова поява двох або більше симптомів, один з яких великий |
Закладеність/обструкція носа |
Біль в проєкції пазухи, головний біль |
До 4 (12) тижд. |
|
Виділення з носа (переднє або заднє затікання) |
Кашель |
|||
|
ГВРС (у дорослих і дітей) |
ГРС тривалістю до 10 днів, за умови відсутності погіршення симптомів після 5го дня від початку захворювання |
Дивись ГРС |
До 10 днів |
|
|
Гострий поствірусний РС (у дорослих і дітей) |
Погіршення симптомів після 5го дня від початку захворювання або стійкість симптомів після 10го дня від початку захворювання |
Дивись ГРС |
Від 5 (10) днів до 12 тижд. |
|
|
ГБРС |
Діагностують за наявності щонайменше трьох із таких симптомів/ознак |
Виділення з порожнини носа (переважно з одного боку) і одночасна наявність слизових чи гнійних виділень у носовій порожнині (при риноскопії) |
До 12 тижд. |
|
|
ГБРС |
Діагностують за наявності щонайменше |
Значний локальний біль (переважно однобічний) |
До 12 тижд. До 12 тижд. |
|
|
Гарячка (>38°C) |
||||
|
Підвищення ШОЕ/рівня С реактивного білка** |
||||
|
Двофазність захворювання (погіршення після першої, легшої, фази захворювання) |
||||
|
Дивись ГРС |
||||
|
Гострий |
Наявність щонайменше чотирьох задокументованих епізодів ГРС, за умови, що кожний із цих епізодів тривав не менш ніж 7 днів |
Дивись ГРС |
До 12 тижд. |
|
|
*Якщо епізод ГРС триває довше чотирьох тижнів, лікар повинен усвідомлювати, що має справу з нетиповим перебігом хвороби, тому спрямовує свої зусилля на пошук імовірної фонової причини такого перебігу хвороби (наприклад, порушення архітектоніки носової порожнини та приносових пазух, захворювання лімфоїдного глоткового кільця, одонтогенні процеси, імунодефіцитні стани, метаболічні хвороби тощо). **Ці лабораторні тести проводять лише у клінічно складних випадках, у разі рецидивних або нетипових риносинуситів, ускладнень. |
||||
Скарги
Основними скаргами є: закладеність носа; виділення з порожнини носа чи постназальне затікання; відчуття тиснення, переповнення та болю в ділянці проєкції пазухи; загальна слабкість; зниження чи втрата нюху; відчуття закладеності у вухах; зубний біль, що віддає у верхню щелепу; біль у горлі.
Збір анамнезу захворювання
В анамнезі захворювання має бути така інформація: чи мають місце постійні виділення з носа (чи кашель) і впродовж якого часу; чи був зазначений двофазний характер захворювання – початок захворювання з ІВДШ, потім поліпшення стану з наступним погіршенням (виділення з порожнини носа, кашель чи гарячка); наявність тяжких симптомів, як-от гарячка ≥38 °C та гнійні виділення з порожнини носа більш як 3 дні поспіль; дані щодо перенесених травм, ІВДШ, алергії (АР), БА, імунодефіцитів; куріння і пасивного куріння.
Іншими ознаками є: гнійні виділення з порожнини носа; наявність гнійного секрету в порожнині носа; слабка відповідь на деконгестанти та АГП; односторонній біль над проєкцією пазухи.
Про те, що це може бути ГБРС, свідчать: однобічний біль у ділянці обличчя та зубний біль у проєкції верхньої щелепи, поєднання однобічних виділень із порожнини носа з болем (переважно з одного боку) (табл.).
Фізикальне обстеження
Обов’язковий огляд охоплює: обстеження та пальпацію щелепно-лицевої зони, огляд ротоглотки та зубів, за можливості – передню риноскопія.
Гарячка не має діагностичного значення, але температура тіла >38 °C може вказувати на тяжкість хвороби та необхідність проведення активнішого лікування.
До типових симптомів та ознак ГРС належать: закладеність носа; виділення (гнійні виділення не є ознакою ГБРС, оскільки спостерігаються і при ГВРС) з порожнини носа; біль чи тиснення в ділянці обличчя; зниження чи втрата нюху. Іншими симптомами можуть також бути: набряк і гіперемія слизової оболонки порожнини носа чи набряк тканин над залученою пазухою; наявність носового слизу чи гною, що стікає по задній стінці глотки; кашель, гугнявість; підвищена больова чутливість (під час пальпації) над проєкцією пазух чи підвищена больова чутливість щоки чи верхніх зубів (при перкусії); ознаки залучення підшкірної клітковини в ділянці орбіти, екзофтальм чи порушення окорухових функцій; ригідність потиличних м’язів; неприємний запах із рота; гарячка (не є діагностичною ознакою).
На користь ГРС (як у дорослих, так і в дітей) можуть свідчити (окремо або в поєднанні з попередніми ознаками) риноскопічні (у тому числі ендоскопічні) дані: слизово-гнійні виділення (переважно із середнього носового ходу) і/або набряк чи обструкція носового ходу слизом (переважно середнього). Окрім того, про цю патологію (як у дорослих, так і в дітей) можуть свідчити (окремо або в поєднанні з попередніми ознаками) зміни на КТ: зміни слизової оболонки в остеомеатальному комплексі (ОМК) і/або пазухах.
Рецидивний ГРС в анамнезі (у дорослих) не є ознакою бактеріальної етіології ГРС.
Додаткові методи обстеження
Додаткові методи обстеження потрібно розглядати в клінічно складних випадках, при рецидивних або нетипових риносинуситах, ускладненнях, зокрема у відділеннях реанімації та інтенсивної терапії (чинниками ризику є назогастральні зонди, штучна вентиляція легень, пошкодження імунних механізмів і положення лежачи). До цих методів належать: бактеріологічне обстеження (мазки, змиви, аспірат), радіологічні методи обстеження (КТ, МРТ; за неможливості проведення КТ або МРТ – рентгенотомографія приносових пазух), визначення рівня С-реактивного білка, ШОЕ, оцінка прохідності носових шляхів (проба з ваткою; за можливості – проведення ринопневмоманометрії), оцінка функції нюху. Рівень С-реактивного білка >10 мг/л та ШОЕ >10 мм/год свідчать на користь гострого бактеріального синуситу.
Симптоми ускладнень гострого риносинуситу
За наявності ознак ускладнень ГРС пацієнта впродовж 3 год направляють/госпіталізують до відділення оториноларингології. До цих симптомів належать: періорбітальний набряк чи гіперемія, екзофтальм, двоїння в очах, офтальмоплегія, зниження гостроти зору, виражений одно- чи двобічний головний біль, набряк м’яких тканин обличчя, менінгеальні ознаки, неврологічна симптоматика, втрата свідомості.
Ступінь тяжкості
Ступінь тяжкості перебігу ГРС визначає лікар відповідно до клінічної картини та результатів обстеження пацієнта.
Ступінь тяжкості будь-якого із симптомів ГРС чи загального стану в дорослого пацієнта, у ситуаціях, коли пацієнт не погоджується з оцінкою ступеня тяжкості, визначеною лікарем, оцінює сам пацієнт за допомогою одного з методів: ВАШ (відрізок 10 см) або оцінюючи свій симптом як «відсутній», «легкий», «помірний» чи «тяжкий».
Обтяжуючими симптомами в дітей, що свідчать про тяжкість захворювання, є: респіраторний дистрес-синдром (має симптоми обструкції ВДШ, утруднене ковтання, вдихання стороннього тіла в анамнезі), психічні розлади (втрата апетиту, порушення свідомості); знижений діурез чи наявність блювання, що призводить до дегідратації; головний біль чи ригідність потиличних м’язів, що може вказувати на менінгіт; висип; біль у горлі >5 днів поспіль; симптоматика коклюшу.
Цю інформацію враховують під час встановлення діагнозу та прийняття рішення щодо тактики лікування.
Диференційний діагноз
Диференційний діагноз проводять із назофарингітом, аденоїдитом, АР, мігренню, наявністю сторонніх тіл у носовій порожнині, патологією зубів. У складних випадках треба проводити диференційну діагностику з рідкісними станами: ураження центральної нервової системи, патологія кісток черепа, синдром болю в ділянці обличчя, васкуліт, інвазивний грибковий синусит, назальна лікворея.
Деякі симптоми можуть вказувати на неінфекційний риніт, наприклад: свербіж у ділянці очей, носа, рота, піднебіння, вух; водянисті виділення з порожнини носа, чхання, закладеність носа, постназальне затікання слизу.
Лікування
Патогенетичне та симптоматичне лікування гострого риносинуситу
Використовують НПЗП, інтраназальні та пероральні ГКС, сольові розчини для носа, інші препарати; пероральні та топічні деконгестанти, препарати комплексної дії; антибіотикотерапія може бути використана в разі підтвердженої бактеріальної інфекції.
Антибактеріальні лікарські засоби
Антибіотикотерапію призначають емпірично тим пацієнтам, чиї симптоми відповідають критеріям ГБРС.
Призначення антибактеріальних лікарських засобів із профілактичною метою за наявності в пацієнта тяжких супутніх хвороб, що супроводжуються імунодефіцитними станами (наприклад, муковісцидоз), здійснюється згідно з чинними галузевими стандартами у сфері охорони здоров’я.
Хірургічне лікування
Показання для пункції синусів: неефективність емпіричної антибактеріальної терапії; тяжкий перебіг ГРС із загрозою виникнення ускладнень; наявність ускладнень, ГБРС у пацієнтів з імуносупресією; за неможливості проведення ФЕСХ у пацієнтів з ускладненнями.
Наявність у пацієнта ускладнень ГРС є показаннями до проведення хірургічних утручань, таких як дренуючі функціональні ендоскопічні втручання на приносових пазухах, трепанопункція лобної пазухи, гайморо-фронтоетмоїдосфенотомія.
Ускладнення ГРС
Ускладнення виникають украй рідко – приблизно 3 на 1 млн пацієнтів упродовж року. Це приблизно 1 на 12 тис випадків ГРС у дітей та 1 на 36 тис – у дорослих. Частота ускладнень не залежить від застосування антибіотиків. За частотою вони розподіляються таким чином: очні – 60-75%, внутрішньочерепні – 15-20%, кісткові – 5-10%.
Очні ускладнення: реактивний набряк та абсцес повік, набряк клітковини та флегмона очниці, субперіостальний та інтраорбітальний абсцес.
Внутрішньочерепні ускладнення: епідуральний або субдуральний абсцес, абсцес головного мозку, менінгіт, енцефаліт, тромбоз верхнього сагітального та кавернозного синусів.
До кісткових ускладнень належить остеомієліт кісток лицевого черепа.
Дата перегляду протоколу: 2028 рік.
Подано у скороченні.
Текст адаптовано та уніфіковано відповідно до стандартів Тематичного випуску Медичної газети «Здоров’я України».
Електронна версія документа за посиланнями: http://www.moz.gov.ua та https://www.dec.gov.ua
Призначення антибактеріальних препаратів при гострому риносинуситі відповідно до сучасного підходу протидії розвитку антибіотикорезистентності
 Антибіотикорезистентність (АБР) визнано загрозою для глобального здоров’я, яка щороку спричиняє мільйони смертей в усьому світі. Невідповідне та надмірне використання антибіотиків (АБ) зумовлює підвищення стійкості мікробних збудників і негативно впливає на ефективність цих дуже важливих лікарських засобів. Завдяки Глобальному плану дій щодо АБР Всесвітня організація охорони здоров’я (ВООЗ) працює над поліпшенням нагляду за резистентністю до протимікробних препаратів і скороченням нераціонального використання АБ.
Антибіотикорезистентність (АБР) визнано загрозою для глобального здоров’я, яка щороку спричиняє мільйони смертей в усьому світі. Невідповідне та надмірне використання антибіотиків (АБ) зумовлює підвищення стійкості мікробних збудників і негативно впливає на ефективність цих дуже важливих лікарських засобів. Завдяки Глобальному плану дій щодо АБР Всесвітня організація охорони здоров’я (ВООЗ) працює над поліпшенням нагляду за резистентністю до протимікробних препаратів і скороченням нераціонального використання АБ.
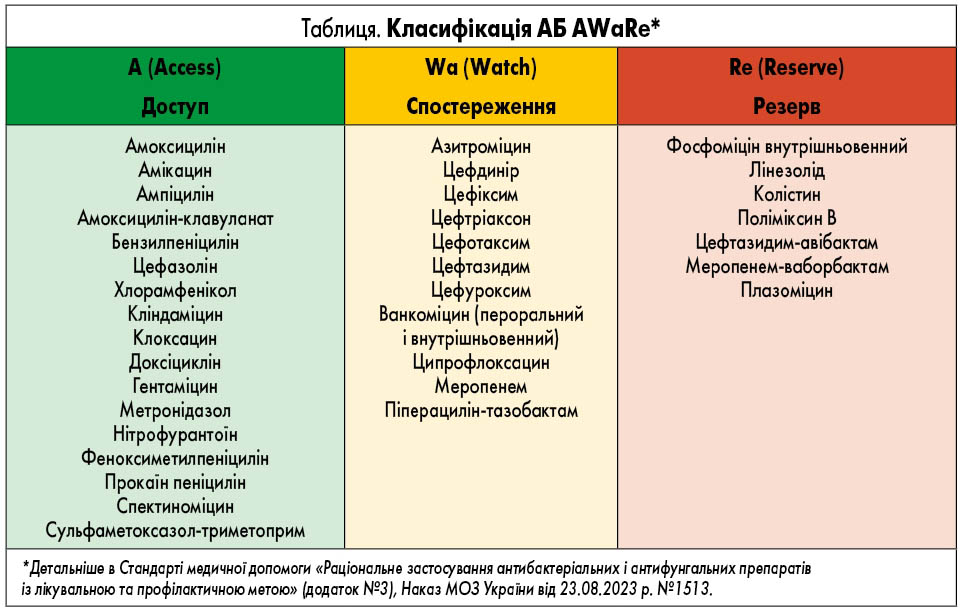
Сьогодні всі національні системи охорони здоров’я відчувають потребу у високоякісних інформаційних джерелах задля поліпшення адекватного призначення АБ. Щоб задовольнити цю потребу, ВООЗ застосувала прагматичний підхід до розробки практичних рекомендацій з емпіричного використання АБ. Цей документ був опублікований 2022 р. в книзі ВООЗ AWaRe (Access, Watch, Reserve), у межах якої подано стислі, засновані на доказах рекомендації щодо вибору АБ, доз, шляхів уведення та тривалості лікування понад 30 найпоширеніших клінічних інфекцій у дітей і дорослих на етапі як первинної, так і спеціалізованої медичної допомоги. Усі наведені в книзі рекомендації щодо антибіотикотерапії відповідають класифікації АБ ВООЗ AWaRe [1].Нагадаємо, що у 2017 р. Комітет експертів ВООЗ із вибору та використання основних лікарських засобів представив медичній спільноті нову класифікацію АБ – AWaRe: групи Access (Доступу), Watch (Спостереження), Reserve (Резерву).
Група доступу – Access: АБ, активні проти широкого спектра поширених чутливих патогенів, які також демонструють нижчий потенціал формування резистентності, ніж АБ інших груп. Вибрані АБ групи Access рекомендовані як основні препарати першого або другого вибору для емпіричного лікування.
Група спостереження – Watch: АБ, які мають вищий потенціал формування резистентності. Ця група охоплює більшість найпріоритетніших засобів серед критично важливих протимікробних препаратів для медицини людини і/чи АБ, які мають відносно високий ризик резистентності. Вибрані АБ групи спостереження рекомендовані як основні варіанти емпіричного лікування першого або другого вибору для обмеженої кількості специфічних інфекцій.
Група резерву – Reserve: АБ та класи АБ, які потрібно використовувати для лікування підтверджених або підозрюваних інфекцій, спричинених мультирезистентними мікроорганізмами. АБ резервної групи треба розглядати наостанок [2].
Представники класів АБ, які увійшли до груп нової класифікації, наведені в таблиці.
Щодо лікування гострого риносинуситу відповідно до оновлених даних книги AWaRe (2022), він може бути запідозрений за наявності симптомів протягом 10 днів без полішення або в разі значного погіршення симптомів після нетяжкого перебігу на початку. Відповідно, якщо постає питання про призначення антибактеріальної терапії, препаратом вибору є амоксицилін, який демонструє активність проти Streptococcus pneumoniae як до найбільш імовірного збудника гострого бактеріального синуситу і належить до групи А (Access) згідно з новою класифікацією АБ [3].
Література
- https://www.who.int/publications/i/item/9789240062382
- https://phc.org.ua/kontrol-zakhvoryuvan/infekciyniy-kontrol/administruvannya-amp/aware
- The WHO AWaRe (Access, Watch, Reserve) antibiotic book, 2022, р. 61.
Тематичний номер «Педіатрія» № 4 (75) 2024 р.