8 серпня, 2024
Терапія алергійного риніту: місце пероральних антигістамінних препаратів у сучасних міжнародних рекомендаціях
Алергійна захворюваність постійно зростає, що є важливою проблемою сучасної медицини та охорони здоров’я. Алергійні захворювання (АЗ), які зазвичай тривають протягом більшої частини життя пацієнтів, уражують від 10 до 50% населення у країнах із високим рівнем доходу і майже 1 млрд людей в усьому світі. За даними Всесвітньої організації охорони здоров’я (ВООЗ), стрімке зростання поширеності АЗ та астми в останні десятиліття пов’язане також зі змінами клімату, зокрема з глобальним потеплінням, і забрудненням довкілля. Зазначені чинники безпосередньо впливають на тяжкість симптомів, що робить АЗ та астму типовим прикладом хронічних захворювань унаслідок екологічного забруднення [1].
Алергійний риніт (АР) є найпоширенішим АЗ. Згідно з останніми епідеміологічними дослідженнями, які було проведено в Польщі в 2017-2018 рр., на АР страждає 46,4% населення віком від 6 до 18 років [2], що демонструє збільшення захворюваності майже на 15-20% порівняно з результатами досліджень ECAP (Epidemiology of Allergic Diseases in Poland – Епідеміологія алергійних захворювань у Польщі), завершених у 2008 р. [3, 4]. Наприклад, ситуація із захворюваністю на АР у Північній Америці така: у Канаді на АР страждає 1 людина з 5 осіб [5], а в США станом на 2021 рік 1 із 4 (25,7%) дорослих має сезонний АР [6]. Чітка тенденція до зростання захворюваності спостерігається передусім серед молоді, а чинником, який сприяє поширеності цієї патології, є погані екологічні умови. Такі речовини, як озон, діоксид сірки та азоту, тверді часточки, особливо PM 2,5 (particulate matter, усі часточки діаметром до 2,5 мкм), сигаретний дим, продукти згоряння біомас і палива в печах, вихлопні гази автомобілів (особливо дизельних двигунів) та інші забруднювачі повітря, можуть значно посилювати симптоми АР, хоча і не є безпосередніми чинниками його розвитку. Згідно з останніми дослідженнями, ранній вплив забрудненого повітря сприяє розвитку АР. До того ж зміни клімату внаслідок глобального потепління призводять до зміни сезонності пилкування рослин: розширення зон і посилення пилкування в сезон, а екстремальні погодні явища збільшують потенціал алергенів або призводять до масивного їх викиду. Експерти ВООЗ дійшли висновку, що криза здоров’я, зумовлена АЗ, чітко пов’язана зі змінами клімату та погіршенням стану довкілля [7].
Сучасна класифікація і фенотипи АР
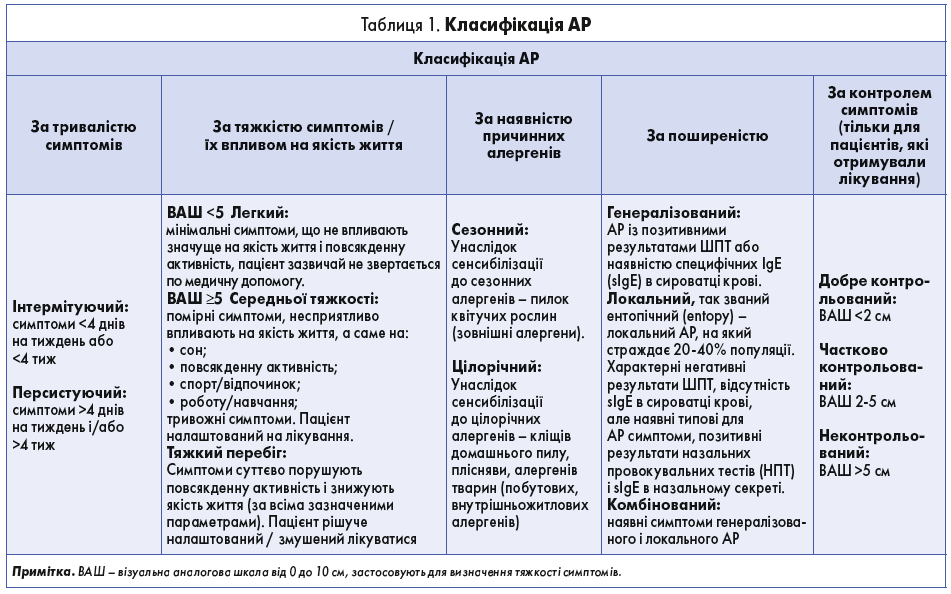
Класифікація АР ґрунтується на його специфічних фенотипах [8]. Основні принципи класифікації наведено в таблиці 1 [9, 10-17]. Mullol та співавт. вказують, що АР також можна класифікувати за віковими фенотипами (таким чином, можна виділити АР у дітей та АР в осіб похилого віку) або за наявною коморбідністю (АР із бронхіальною астмою, АР з алергійним кон’юнктивітом, АР з атопічним дерматитом) [8].
Також Eguiluz та співавт. [18] запропонували термін «dual allergic rhinitis – DAR» – подвійний (комбінований) АР (КАР); під цим терміном розуміють співіснування генералізованого і локального АР в одного пацієнта, зазначений фенотип є одним з останніх серед описаних фенотипів АР. У таких пацієнтів спостерігають симптоми цілорічного риніту, назальної алерген-специфічної реактивності як до багаторічних, так і до сезонних алергенів, а також позитивні результати шкірних прик-тестів (ШПТ) лише із сезонними алергенами. Тобто в пацієнтів із КАР можуть спостерігатися два типи назальної реактивності до різних алергенів, один з яких підтверджується наявністю IgE, а інший – без виявлення алерген-специфічного IgE (sIgE) в шкірі або сироватці крові [19].
Іншим фенотипом, який потрібно розглядати в першу чергу, оскільки він може бути складним із точки зору як діагностики, так і терапії, є змішаний риніт, коли АР співіснує з неалергійним ринітом [9, 10-17].
Алгоритми лікування АР
Лікування АР зазвичай потребує індивідуального підходу до пацієнта з урахуванням характеру і вираженості симптомів, віку, а також супутніх АЗ, таких як астма, атопічний дерматит, та іншої, особливо хронічної, патології.
Основні принципи терапії АР [11, 12] є незмінними з часів перших редакцій рекомендацій ARIA (Allergic Rhinitis and Its Impact on Asthma, Алергійний риніт і його вплив на астму):
- уникнення алергенів і подразників – рекомендується, коли це можливо;
- фармакотерапія – безпечна, ефективна, проста у використанні, швидкодіюча;
- алерген-специфічна імунотерапія (АСІТ) – ефективний метод як лікування, так і профілактики АР (здатна змінити природний перебіг захворювання), завжди проводиться фахівцем-алергологом;
- навчання пацієнтів – завжди рекомендується.
Однак резюме публікації Bousquet та співавт. 2020 року продемонструвало, що пацієнти погано дотримуються рекомендацій і лікарських настанов, часто вдаються до самолікування, зазвичай приймають ліки на вимогу, коли вже з’являються симптоми, і навпаки – переривають лікування, коли симптоми зникають. У разі значної вираженості і тяжкості симптомів, коли останні стають нестерпними та неконтрольованими, пацієнти починають приймати ліки щодня, збільшують дози препаратів або додають нові. Цікаво, що пацієнти, які самі є лікарями, поводяться так само, як і пацієнти з АР без медичної освіти [20]. Саме тому особливе місце в сучасному лікуванні будь-яких захворювань посідає прецизійна (персоніфікована) медицина – медична модель, спрямована на адаптацію медичної допомоги до індивідуальних потреб кожного пацієнта. Її концепт можна сформулювати одним реченням: відповідне лікування для конкретного пацієнта в потрібний час. Прецизійна медицина все частіше визнається як спосіб оптимізації медичної допомоги пацієнтам, і як наслідок – акцент змістився на поліпшення рівня контролю захворювання, підвищення задоволеності пацієнтів і збільшення ефективності профілактичних заходів. Часто клінічні настанови не відображають потреб пацієнтів або реального життя, а тому пацієнти не дотримуються їх достатньою мірою, про що було сказано вище [7].
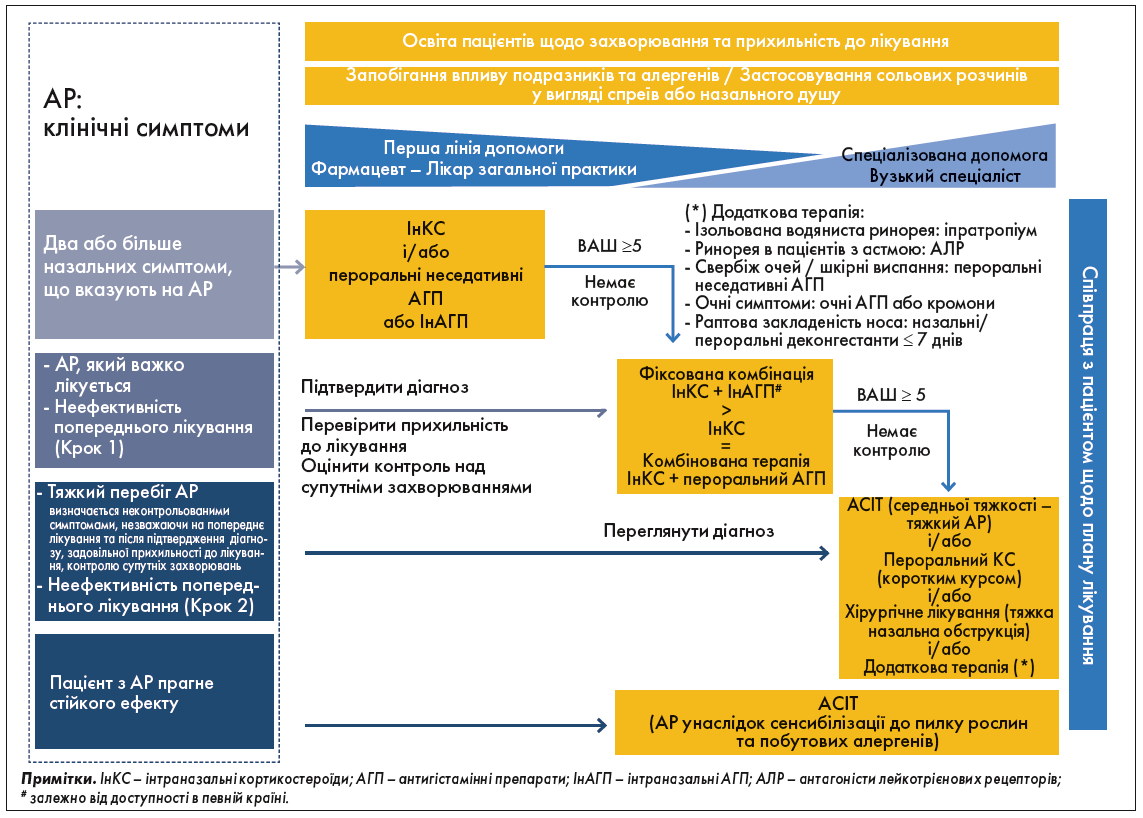
Однією з нових ініціатив, спрямованих на поліпшення лікування АР на всіх рівнях, є рекомендації EUFOREA – Європейський форум із досліджень та освіти в галузі алергології та захворювань дихальних шляхів (European Forum for Research and Educationin Allergy and Airway Diseases). Починаючи з 2020 року, у співпраці з міжнародними організаціями та експертами щодо запальних захворювань дихальних шляхів, EUFOREA публікує базові алгоритми ведення пацієнтів з АР та риносинуситами, ураховуючи потреби та вподобання пацієнтів (рис.) [21-25].
Рис. Алгоритм лікування АР відповідно до рекомендацій EUFOREA [23]
Еволюція лікування АР і стале місце АГП в міжнародних рекомендаціях
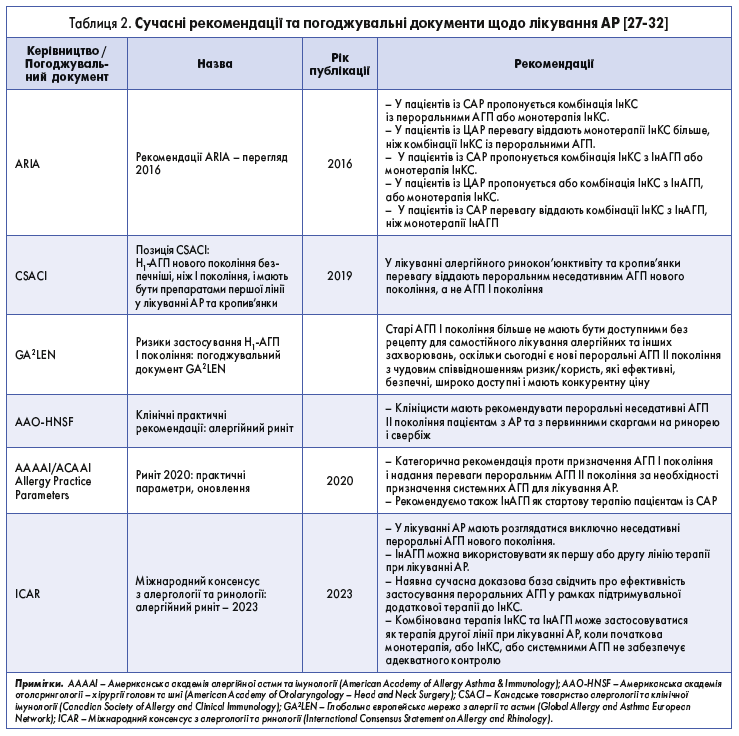
Як показано в таблиці 2, використання Н1-АГП ІІ покоління настійно рекомендується як перша лінія лікування АР [26].
Левоцетиризин у лікуванні АР: антигістамінна і протизапальна ефективність
Отже, як було продемонстровано, пероральні АГП не втрачають своїх позицій у лікуванні АР протягом багатьох років, і безумовну перевагу віддають саме новим неседативним представникам АГП ІІ покоління, зокрема левоцетиризину, лоратадину, цетиризину, біластину, дезлоратадину, фексофенадину – вони блокують периферичні Н1-рецептори, не проникають крізь гематоенцефалічний бар’єр, що запобігає виникненню побічних ефектів із боку ЦНС у вигляді сонливості; до того ж більшість із них, окрім антигістамінного ефекту, має протизапальні властивості. [27]. Так, левоцетиризин [33]:
- інгібує алерген-індуковану експресію молекули VCAM‑1, судинну проникність і міграції еозинофілів у шкіру;
- впливає на експресію VCAM‑1 та проникність судин через 6 год після застосування, впливає на міграцію еозинофілів на пізній стадії;
- пригнічує експозицію еозинофілів, індуковану природним алергеном, а також нейтрофілів, IL‑4 та IL‑8 у пацієнтів із сезонним АР (САР);
- значно ефективніший у порівнянні з плацебо щодо зменшення вираженості симптомів АР та рівнів маркерів запалення.
Багато досліджень продемонстрували, що левоцетиризин є ефективним засобом лікування АР [34]; метааналіз підтвердив позитивний вплив левоцетиризину на назальну обструкцію, причому значне поліпшення спостерігали вже через 2 год після початку лікування і ефект зберігався при тривалому лікуванні [35]. Як відомо, закладеність носа є найбільш складним для лікування симптомом і традиційно вважали, що АГП не надто ефективні в його купіруванні. Проведений всебічний огляд [36], у рамках якого вивчали в тому числі вплив левоцетиризину на закладеність носа, продемонстрував, що левоцетиризин є ефективним проти закладеності носа, більше того, значне поліпшення можна спостерігати вже через 2 год після прийому препарату, і ефект зберігається впродовж усього періоду лікування левоцетиризином.
Довготривале дослідження ефективності левоцетеризину при АР, що тривало більш як 6 міс, у понад 500 пацієнтів із персистуючим АР, з використанням критеріїв ARIA, показало, що довготривала терапія левоцетиризином, порівняно з плацебо, значно зменшувала вираженість симптомів захворювання, починаючи з першого тижня лікування і протягом усього 6-місячного періоду терапії [37].
Інше дослідження ефективності левоцетиризину в пацієнтів із цілорічним АР (ЦАР), метою якого було порівняння ефективності левоцетиризину при безперервному лікуванні та застосуванні його за потреби в дозі 5 мг 1 раз на добу протягом 6-місячного періоду терапії. Це дослідження підтвердило попередні висновки про те, що таке лікування є ефективним незалежно від того, чи застосовується воно безперервно чи за потреби, про що свідчить суттєве зниження середнього щотижневого та щомісячного сумарного балу за шкалою 4 симптомів (чхання, ринорея, свербіж носа та очей) порівняно з вихідним рівнем [38]. Однак у довгостроковій перспективі, починаючи з 4-го міс, безперервний режим лікування виявився значно ефективнішим за режим «на вимогу». Це можна пояснити тим, що безперервний режим лікування є активним не лише за наявності клінічних симптомів, а й при мінімально персистуючому запаленні [39-41].
Також встановлено, що АГП підвищують безпеку АСІТ і можуть впливати на її результат завдяки імунорегуляторним ефектам. Повідомлялося, що левоцетиризин зменшує побічні ефекти при збільшенні дози імунотерапії отрутою медоносної бджоли, не впливаючи на її ефективність щодо модуляції природного перебігу алерген-специфічної імунної відповіді, а також впливає на експресію гістамінових рецепторів і продукування цитокінів (IL‑10) алерген-специфічними Т-клітинами [42].
Висновки
Сучасні неседативні АГП ІІ покоління зберігають своє місце препаратів першої лінії для лікування АР та кропив’янки, є ефективними, доступними, мають прекрасний профіль безпеки, можуть використовуватися в комбінації з іншими методами лікування для кращого контролю алергійної патології, а також є зручним інструментом фахівця в еру прецизійної медицини.
Серед неседативних АГП ІІ покоління левоцетиризин впевнено посідає своє місце, демонструючи ефективність завдяки високій спорідненості до Н1-гістамінових рецепторів, протизапальній активності щодо компонентів запальної реакції, а також доведений профіль безпеки і хорошу переносимість, що робить левоцетиризин препаратом вибору для лікування як АР, так і іншої алергійної патології.
Список літератури – у редакції.
Підготувала Анна Артюх

Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 2 (67) 2024 р.