9 серпня, 2024
Тонзиліти і тонзилоліти: діагностика і лікування
Тонзиліт, або запалення мигдаликів, становить приблизно 0,4% амбулаторних відвідувань у США. Зазвичай причиною захворювання є вірусна інфекція [1-3], передача збудника відбувається повітряно-крапельним шляхом від пацієнтів із гострим тонзилітом або, у рідкісних випадках, – через безсимптомних носіїв [3]. Тонзилоліти, так звані камені в мигдаликах, можуть бути наслідком рецидивного тонзиліту, хоча точна причина їх появи залишається нез'ясованою.
Тонзиліти
Мигдалики розташовані в латеральних відділах ротоглотки між передньою, піднебінно-язиковою, дужкою і задньою, піднебінно-глотковою, дужкою. У 70-95% випадків причиною тонзиліту є вірусна інфекція. Найпоширеніші вірусні збудники – риновірус, респіраторно-синцитіальний вірус, аденовірус і коронавірус. Менш поширеними етіологічними агентами є вірус Епштейна–Барр, цитомегаловірус, вірус гепатиту А та краснухи. Бактеріальні інфекції, спричинені бета-гемолітичним стрептококом групи А (GABHS, group A beta-hemolytic streptococcus), є причиною тонзиліту в 5-15% дорослих і в 15-30% пацієнтів віком від 5 до 15 років. Вірусна етіологія частіше спостерігається в дітей молодше 5 років, а GABHS рідко вражає дітей молодше 2 років [2].
Клінічна картина
Гострий тонзиліт – це запальний процес тканин мигдаликів, що може виникати ізольовано або як складова фарингіту [4]. Найпоширенішими симптомами захворювання є лихоманка, ексудат на мигдаликах, біль у горлі та збільшення і болючість передньошийних лімфовузлів [5]. Також виникають одинофагія і дисфагія, особливо в разі набряку мигдаликів. При фізикальному огляді мигдалики, як правило, можуть бути збільшеними або еритематозними, що обмежує візуалізацію задньої частини ротоглотки. Тонзилярний ексудат зазвичай жовтого або білого кольору [2]. Згідно із сучасними даними, наявність петехій на піднебінні асоціюється з фарингітом і тонзилітом, спричиненим GABHS, і може бути більш важливою прогностичною ознакою, ніж наявність тонзилярного ексудату [7].
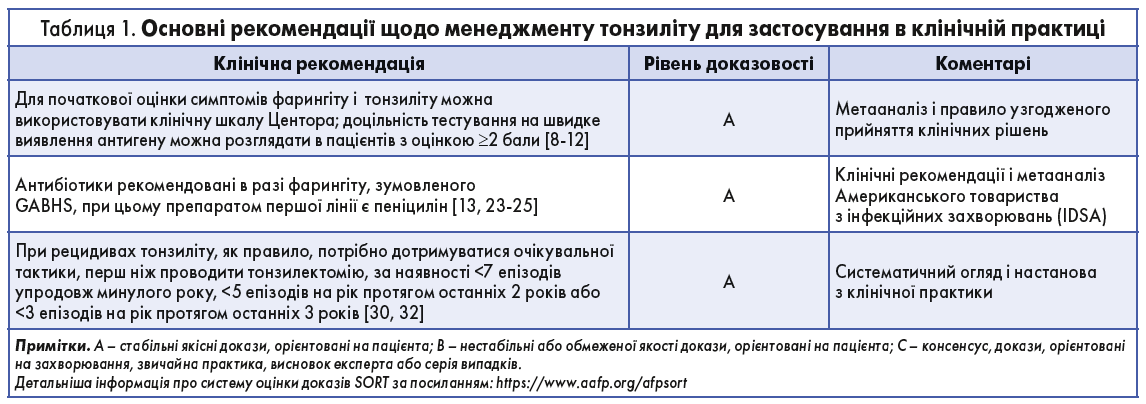
Рекомендації щодо менеджменту тонзиліту наведено в таблиці 1.
Діагностика
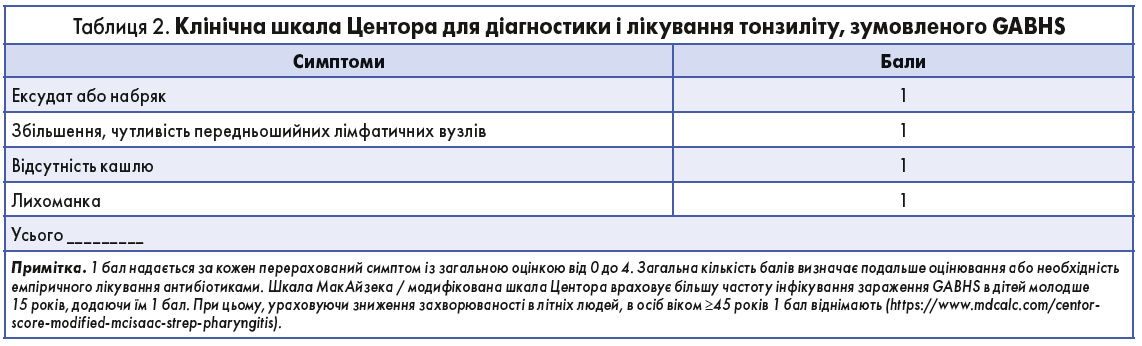
Диференційна діагностика тонзиліту передбачає такі захворювання, як фарингіт, ретрофарингеальний абсцес, епіглотит, паратонзилярний абсцес та інфекції підщелепного простору (ангіна Людвіга) [2]. Важливо диференціювати фарингіт і тонзиліт, зумовлений GAВHS, від інших бактеріальних і вірусних причин захворювання через ризик ускладнень GAВHS-інфекцій [4]. Фізикального огляду ротоглотки для проведення диференціації недостатньо, тому для діагностики й оцінки лікування інфекцій ротоглотки рекомендовано використовувати клінічну шкалу оцінки Центора (табл. 2 [8, 9]).
Клінічна шкала Центора була розроблена в 1981 р. на основі дослідження із залученням 286 дорослих із відділення невідкладної допомоги [8, 10]. Друга клінічна шкала, МакАйзека / модифікована шкала Центора (https://www.mdcalc.com/centorscore-modified-mcisaac-strep-pharyngitis), була розроблена в 1998 р. на основі дослідження із залученням 621 дитини та дорослого з 49 громад в Онтаріо (Канада) [8]. Ця оцінка враховує вік пацієнта, оскільки GABHS-інфекції поширеніші в пацієнтів молодшого віку. З огляду на незначні розміри вибірки в дослідженні, обидві системи оцінки пройшли широкомасштабну перевірку [8]. Метааналіз, в якому порівнювали дві клінічні шкали в установі первинної медичної допомоги, виявив, що вони подібні за ефективністю [9].
Шкала Центора допомагає виключити стрептококовий фарингіт і має обмежену позитивну прогностичну цінність для визначення наявності GABHS-інфекції [9]. У настанові, опублікованій у 2001 р., Американська колегія терапевтів і Центри з контролю та профілактики захворювань рекомендували не продовжувати діагностику чи лікування при оцінці за шкалою Центора 0 або 1 [11]. Згідно з рекомендаціями, тестування на швидке виявлення антигену проводять у пацієнтів, які мають оцінку 2 бали, призначаючи лікування лише в разі позитивного результату тесту. Якщо оцінка становить 3 або 4 бали, рекомендовано дві можливі стратегії: виконати швидке тестування на виявлення антигену й лікувати лише пацієнтів із позитивними результатами або розпочати емпіричне лікування антибіотиками (АБ) без тестування. У рекомендаціях Американської колегії терапевтів і Центрів із контролю та профілактики захворювань щодо лікування гострих респіраторних інфекцій 2016 року не розглядається тестування пацієнтів з оцінкою за шкалою Центора <3 балів [12].
У настановах IDSA 2012 року лікування АБ рекомендовано лише пацієнтам із позитивним результатом експрес-тесту на виявлення антигену [13]. Це узгоджується з висновками нещодавнього метааналізу про те, що емпіричне призначення антибіотикотерапії пацієнтам з оцінкою за шкалою Центора ≥3 бали може призводити до зайвого прийому АБ у значній частці випадків [9].
Існує декілька лабораторних тестів, які можна використовувати для діагностики фарингіту і тонзиліту, щоб допомогти диференціювати GABHS-інфекцію від інших причин.
Експрес-тест для виявлення антигену має три характеристики, що роблять його рекомендованим тестом першої лінії для виявлення GABHS-інфекції: недорогий, легкий у виконанні (спеціальна підготовка не потрібна) і швидкий (результати зазвичай доступні менш ніж за 10 хв) [13, 14]. Для тесту використовують зразки мазків із мигдаликів і задньої частини ротоглотки.
Є три типи експрес-тестів для визначення антигену: латекс-аглютинація, імуноферментний аналіз та імунохроматографічний аналіз [15]. Спочатку були розроблені тести на основі латексної аглютинації, але сьогодні їх не використовують у клінічній практиці через низьку чутливість і погано визначені кінцеві точки [13, 15].
Імуноферментні методи є тестами ІІ покоління, саме їх найширше використовують у клінічній практиці. Імунохроматографічні методи – це тести ІІІ покоління, вони чутливіші в порівнянні з імуноферментним аналізом, але їх використання обмежене через високу вартість [15].
Експрес-тести для виявлення антигену є специфічними (від 88% до 100%), однак їхня чутливість за результатами різних досліджень значно варіює (від 61% до 99%), а також є ймовірність отримання хибно-негативних результатів [4, 15].
Посів із горла вважають золотим стандартом діагностики тонзиліту, спричиненого GABHS [16, 17]. Це дослідження проводять за допомогою взяття мазка із задньої частини ротоглотки і мигдаликів. Далі взятий зразок культивують, зазвичай на чашці Петрі з агаром з 5% овечої крові. Культуральний метод дає можливість ідентифікувати інші патогени та перевірити чутливість до АБ у разі опасінь щодо розвитку резистентності. Недоліками посіву з горла є часовий проміжок до отримання результатів (зазвичай від 24 до 48 год), що може призвести до затримки діагностики та лікування, а також неможливість відрізнити нову активну інфекцію від носійства [16]. Відповідно до найновіших рекомендацій IDSA, резервний посів після негативного результату експрес-тесту на виявлення антигену треба проводити в дітей і підлітків (віком від 5 до 15 років), але він не є обов’язковим для дорослих пацієнтів через нижчу захворюваність на фарингіт, спричинений GABHS, і виключно низький ризик ревматичної лихоманки в цій популяції [13].
Для діагностики GABHS-інфекцій також доступні тести на основі ампліфікації нуклеїнових кислот. Вони дають змогу виявити послідовності нуклеїнових кислот, специфічні для GABHS. Хоча тести з ампліфікацією нуклеїнових кислот мають вищу чутливість, ніж експрес-тести на виявлення антигену, висока вартість перешкоджає їх широкому використанню замість посіву з горла [16].
Ще одним діагностичним підходом є визначення титрів антистрептококових антитіл, які отримують зі зразка периферичної крові. Найчастіше оцінюють титри антистрептолізину О й антидезоксирибонуклеази B (анти-ДНКази B). Визначення цих титрів є доцільним для діагностики нещодавно перенесеної стрептококової інфекції в пацієнтів з ознаками та симптомами, що свідчать про постстрептококові ускладнення, такі як ревматична лихоманка або постстрептококовий гломерулонефрит, але ці ускладнення рідко спостерігають у країнах із високим рівнем доходу [17]. Титри антистрептолізину О й анти-ДНКази В починають зростати не раніше ніж через тиждень після гострої стрептококової інфекції та досягають піку приблизно через 3-6 і 6-8 тиж відповідно. У рекомендаціях Всесвітньої організації охорони здоров’я та IDSA наголошено, що визначення антистрептококових титрів, у тому числі антистрептолізину-О та антитілам до ДНКази В, не є рекомендованим для первинної діагностики гострого фарингіту [13, 17].
У пацієнтів із тяжчою інфекцією, у тому числі з нестабільними показниками життєдіяльності, вираженою інтоксикацією, утрудненим ковтанням, нездатністю приймати препарати перорально або тризмом, може виникнути необхідність у проведенні візуалізаційних методів дослідження [2]. Комп’ютерна томографія з контрастуванням є найліпшим способом візуалізації для оцінки серйозних ускладнень, таких як абсцеси, епіглотит або синдром Лем’єра (рідкісне ускладнення тонзиліту із септичним тромбофлебітом тонзилярної та внутрішньої яремної вен).
Лікування
У більшості випадків гострий тонзиліт минає самостійно і рідко призводить до госпіталізації [18]. Оскільки гострий тонзиліт часто має вірусну етіологію, лікування передусім є підтримувальним і полягає в знеболенні за допомогою нестероїдних протизапальних препаратів, а також у підтриманні оптимального рівня гідратації [19]. Було продемонстровано, що кортикостероїди зменшують біль та прискорюють одужання, тому їх можна розглядати ще одним варіантом терапії. У разі призначення кортикостероїдів рекомендовано застосовувати таку схему: одноразова доза дексаметазону внутрішньом’язово або перорально (10 мг для дорослих; 0,6 мг/кг, максимум 10 мг, у дітей) [20]. Дослідження рослинних лікарських засобів не виявили стійких переваг [21, 22].
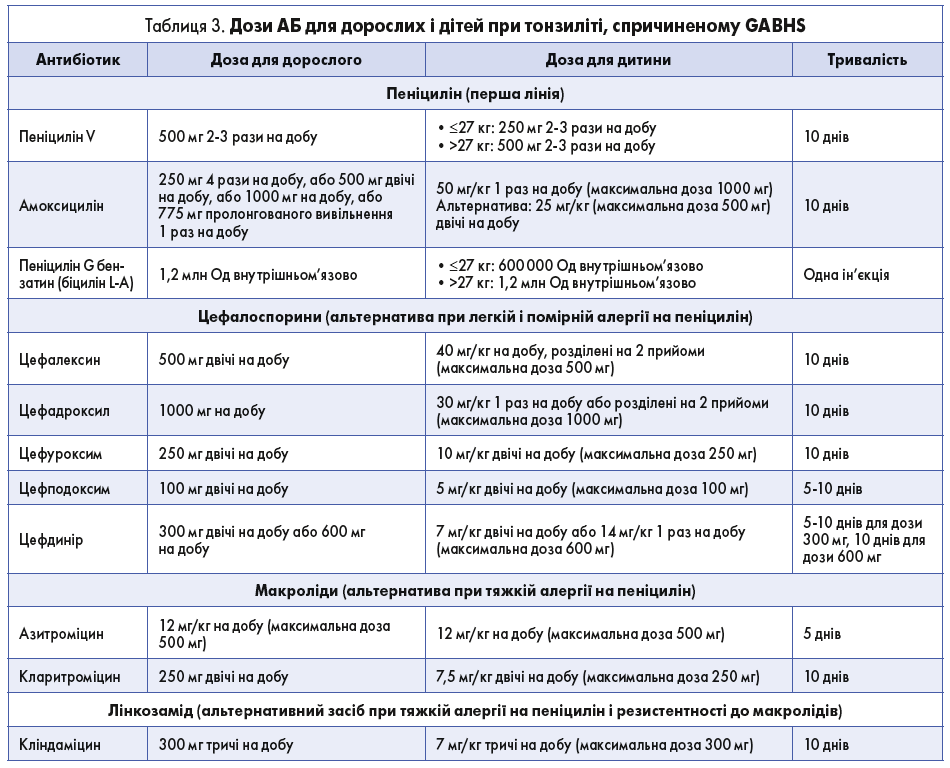
Якщо в пацієнта виявлено позитивні результати тесту на GABHS-інфекцію, рекомендовано призначати антибіотикотерапію, при цьому препаратом першої лінії є пеніцилін [13, 23-25]. У таблиці 3 підсумовано варіанти антибіотикотерапії в дорослих і дітей [13, 23, 24, 26].
За наявності в анамнезі реакції на пеніциліни для виявлення пацієнтів із низьким ризиком розвитку алергії на ці препарати лікарі можуть використовувати шкалу PEN-FAST (алергія на пеніцилін ≤5 років тому, анафілаксія / ангіоневротичний набряк, тяжка шкірна побічна реакція та лікування, необхідне для епізоду алергії) [27]. У пацієнтів зі встановленою алергією на пеніцилін лікування макролідом або цефалоспорином виявилося так само ефективним, як і пеніциліном (рис.) [13, 28].
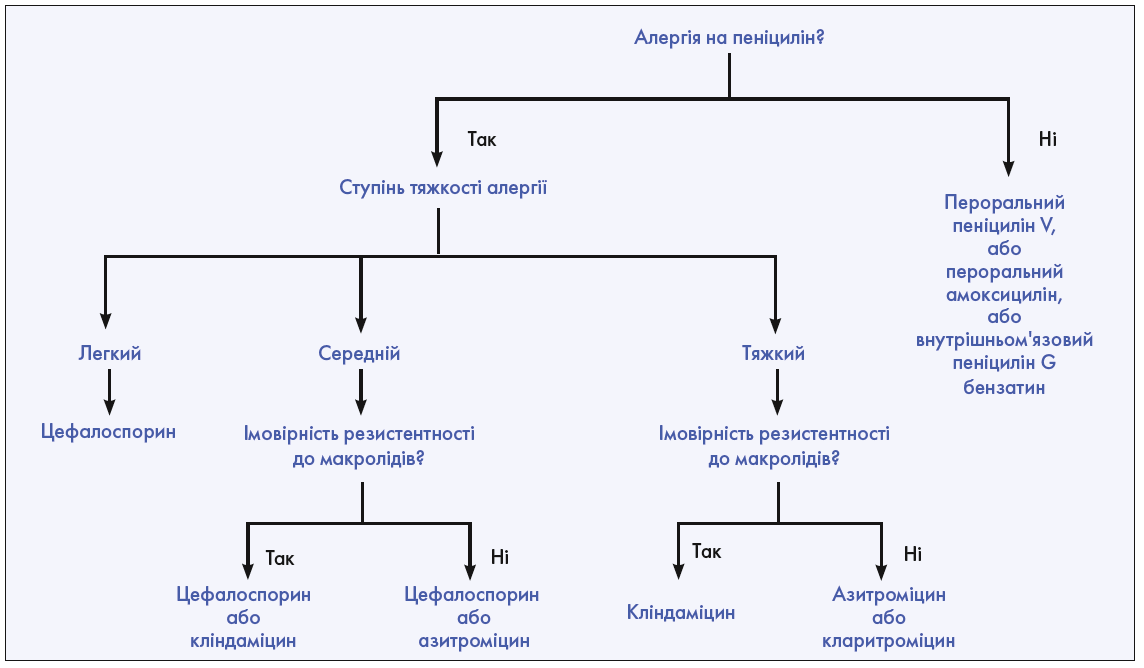 Рис. Вибір антибактеріальної терапії при тонзиліті, спричиненому GABHS
Рис. Вибір антибактеріальної терапії при тонзиліті, спричиненому GABHS
Хоча результати метааналізу свідчать про те, що лікування дітей цефалоспоринами замість пеніциліну призводить до значно вищих показників бактеріологічного і клінічного вилікування, нещодавно опублікований Кокранівський огляд виявив сумнівні докази того, що існують клінічно значущі відмінності між класами антибіотиків у дорослих і дітей [13, 24, 28].
Незважаючи на те що АБ зменшують тривалість симптомів, ефект від їх прийому незначний. Кокранівський огляд показав скорочення тривалості симптомів на 16 год при лікуванні за допомогою АБ [25]. Найбільшою їх перевагою є профілактика гнійних і негнійних ускладнень [29].
Лікування рецидивного тонзиліту (тобто ≥5 епізодів упродовж року) передбачає очікувальну тактику або хірургічне лікування за допомогою тонзилектомії [4]. Американська академія отоларингології – хірургії голови та шиї визначає критерії для прийняття рішень щодо хірургічного лікування, які схвалені Американською академією сімейних лікарів [30, 31].
Вичікувальна тактика наполегливо рекомендується, якщо було зафіксовано менше 7 епізодів за останній рік, менше 5 епізодів на рік за останні 2 роки або менше 3 епізодів на рік за останні 3 роки. Було продемонстровано, що тонзилектомія забезпечує переважно короткострокові переваги, такі як зменшення кількості пропусків у школі та кількість днів із болем у горлі, причому ці переваги через рік зменшуються [30, 32].
Ускладнення
Гнійні й негнійні ускладнення тонзиліту в економічно розвинених країнах є нечастими, можуть розвиватися у вигляді абсцесу, гострого гломерулонефриту, ревматичної лихоманки і скарлатини [2].
Паратонзилярний абсцес – це скупчення гною між м’язом-констриктором глотки та капсулою мигдалика [33]. Симптомами цього ускладнення є лихоманка, біль у горлі, дисфагія, тризм і приглушений гугнявий голос [34]. При огляді лікар може спостерігати гіперемований набряклий мигдалик. Найчастішим ускладненням стрептококового тонзиліту є паратонзилярний абсцес [33]. Хоча ці два стани клінічно відрізняються, лікування тонзиліту за допомогою АБ зменшує ризик розвитку абсцесу [35]. Лікування паратонзилярного абсцесу передбачає призначення комбінації кортикостероїдів, АБ і дренування [34].
Постстрептококовий гломерулонефрит є імуноопосередкованим захворюванням, що спричинюється нефритогенними штамами GABHS. Прояви можуть варіювати від безсимптомної мікроскопічної гематурії до нефротичного синдрому з набряком, гіпертензією, гострим ураженням нирок, підвищенням рівнів маркерів запалення та низьким рівнем комплементу. Найчастіше хворіють діти, тоді як літні люди мають гірший прогноз. У більшості пацієнтів симптоми спонтанно зникають із відновленням функції нирок. Хоча АБ не впливають на перебіг захворювання, вони можуть зменшити передачу інфекції [36].
Ревматична лихоманка – запальне імунне захворювання, яке виникає після інфікування GABHS. Поширеність тонзиліту в країнах із низьким рівнем доходів становить 5,7 на 1 тис випадків [36]. Захворювання вражає кілька систем органів, але найчастіше зумовлює мігруючий артрит великих суглобів. Приблизно в 50% пацієнтів спостерігають ураження серця, що проявляється патологією клапанів, причому найчастіше уражується саме мітральний клапан [36]. Пацієнтам призначають АБ для ерадикації GABHS і специфічну терапію для ураженої системи органів [37].
Скарлатина характеризується дифузними еритематозними висипаннями, що бліднуть, супроводжуються утворенням папул і схожі на шліфувальний папір. Як правило, висипання спочатку з’являються в ділянках згинів кінцівок і поширюються по всьому тілу, зазвичай охоплюючи долоні й підошви, і згодом лущаться. Скарлатина є результатом шкірної реакції уповільненого типу на гнійний екзотоксин, що його виробляє Streptococcus pyogenes. Лікування скарлатини таке саме, як стандартне лікування тонзиліту без специфічного лікування власне висипань [38].
Тонзилоліти
Тонзилоліти, або тонзилярні камені, являють собою кальцифіковані залишки їжі, клітинний детрит і мікроорганізми у глибоких інвагінаціях на поверхні мигдаликів [39]. Тонзилоліти розміром <5 мм спостерігають часто, а >5 мм – доволі рідко [40]. Точний механізм розвитку тонзилітів вивчений недостатньо, але він може бути пов’язаний із рецидивами тонзиліту [39].
Клінічні прояви
Тонзилоліти можуть розвиватися безсимптомно, якщо вони невеликі, і можуть мати вигляд мінералізованих білих або жовтих відкладень у глибоких криптах мигдаликів [41]. Симптоми охоплюють рецидивний біль у горлі, неприємний запах із рота, відчуття стороннього тіла в горлі, одинофагія та охриплість голосу [39].
Діагностика
Тонзилоліти зазвичай діагностують лише під час фізичного огляду. Якщо діагноз сумнівний, особливо якщо камінь не виступає над поверхнею мигдаликів або великий, застосовують комп’ютерну томографію ротоглотки, що дає можливість виявити рентгеноконтрастне кальцифіковане циліндричне або кругле ураження в тонзилярній тканині або ямці [42]. Панорамні рентгенограми також можна використовувати для виявлення тонзилолітів [43].
Лікування
Тактика в разі тонзилолітів очікувальна. Галітоз можна усунути за допомогою регулярного чищення зубів і полоскання горла солоною водою. У рідкісних випадках тонзилоліти потребують хірургічного втручання, якщо вони занадто великі, щоб минути самостійно [39, 42, 44].
Ускладнення
Ускладнення тонзилолітів виникають рідко, вони описані в літературі як повідомлення про окремі випадки. Великі тонзилоліти можуть спричинити стиснення та зміщення прилеглих структур і некроз здавленої тканини [45].
Реферативний огляд статті Kelly Lacy Smith et al. Tonsillitis and Tonsilloliths: Diagnosis and Management, Am Fam Physician. 2023; 107(1):35-41.
Підготувала Дарина Павленко
Повну версію дивіться: https://www.aafp.org/pubs/afp/issues/2023/0100/tonsillitis-tonsilloliths.html
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 2 (67) 2024 р.