4 грудня, 2024
Алгоритми в алергології: діагностика, патогенез і лікування хронічної спонтанної кропив’янки
Хронічною вважають кропив’янку, яка триває більш ніж 6 тиж; її поділяють на два різновиди: індуковану і хронічну спонтанну кропив’янку (ХСК). Індукована кропив’янка часто зумовлена пусковим тригером, переважно фізичним, і зазвичай характеризується інтермітуючим перебігом, але загальна тривалість симптомів може охоплювати багато років. Ангіоневротичний набряк, що в більшості випадків пов’язаний із ХСК, уражає обличчя, кінцівки, зовнішні статеві органи, губи, язик і, рідко, глотку, але в жодному випадку не гортань, тобто ризик розвитку асфіксії зведений до нуля. Патологія тісно пов’язана з аутоімунітетом, найбільш вивченою ланкою якого є є антитіла IgG до IgE-рецептора, що перехресно зв’язують незайняті IgE-рецептори опасистих клітин і базофілів, тим самим активуючи ці клітини і зумовлюючи секрецію гістаміну, лейкотрієнів, цитокінів і хемокінів [1]. Активується комплемент, і вивільнення компонента C5a посилює секрецію опасистих клітин [2]. Існує й інший варіант – коли пацієнти мають IgE-антитіла до великої кількості аутоантигенів, у тому числі до тиреопероксидази та інтерлейкіну-24, хоча досі не з’ясовано, які з них є патогенними [3].
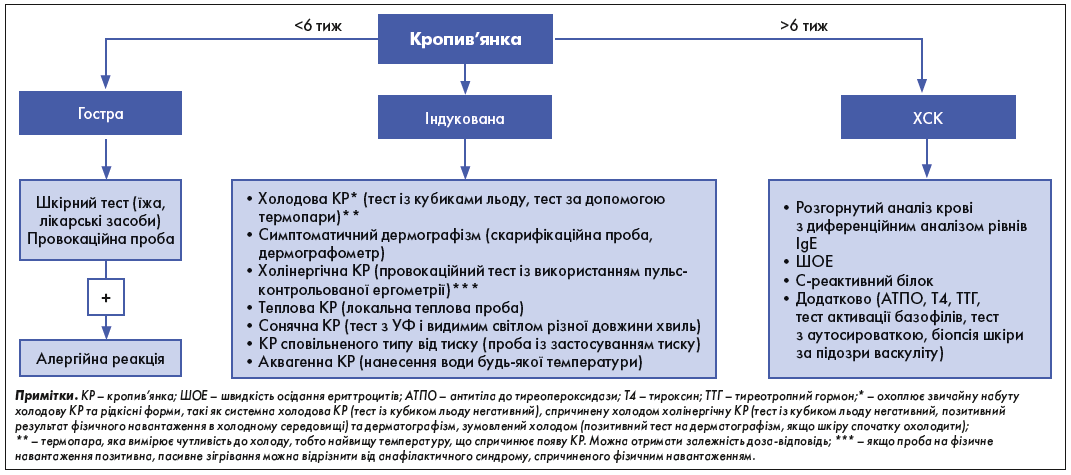
Хронічна спонтанна кропив’янка найчастіше характеризується хронічним перебігом, наявністю уртикарних уражень упродовж більшості днів на тиждень і відсутністю екзогенної причини. Алгоритм діагностики ХСК продемонстрований на рисунку 1.
Рис. 1. Діагностичний підхід у разі кропив’янки
Крім ангіоневротичного набряку можуть виявлятися й інші аутоімунні розлади. Найпоширенішим є тиреоїдит Хашимото. Антитиреоїдні антитіла (тобто IgG до мікросомального антигену і IgG до тиреоглобуліну) наявні у 25% пацієнтів незалежно від функціонального стану щитоподібної залози. Загальний IgE у цій популяції підвищений, хоча значно меншою мірою, ніж у разі астми чи атопічного дерматиту. Можуть також спостерігатися низькі або дуже низькі рівні IgE – у таких пацієнтів анти-IgE-терапія омалізумабом меньш ефективна [4].
Окрім вивільнення медіатора запалення опасистими клітинами та базофілами також відбувається активація зовнішнього каскаду коагуляції без зв’язку з тромбозом, при цьому фактор Ха і тромбін здатні безпосередньо розщеплювати С5 з вивільненням С5а, тим самим зумовлюючи як анафілатоксичну активність, так і хемотаксис [5].
Взаємодія фактора Ха і тромбіну з PAR-рецепторами може безпосередньо підвищувати проникність судин, окрім продуктів секреції опасистих клітин. Стимуляція ендотеліальних клітин, наприклад, гістаміном призводить до секреції ендотеліальними клітинами цитокінів і хемокінів (як і опасисті клітини), а також урокінази або тканинного активатора плазміногену. Останні ферменти перетворюють плазміноген на плазмін, а розщеплення фібрину призводить до підвищення рівня D-димеру при цьому захворюванні. Однак воно не є специфічним для ХСК.
ХСК супроводжується утворенням не некротичних периваскулярних інфільтратів навколо дрібних венул шкіри, що містять різну кількість нейтрофілів і значну – еозинофілів, базофілів, моноцитів і Т-лімфоцитів [6]. Серед останніх переважають CD4+ і Th2>Th1.
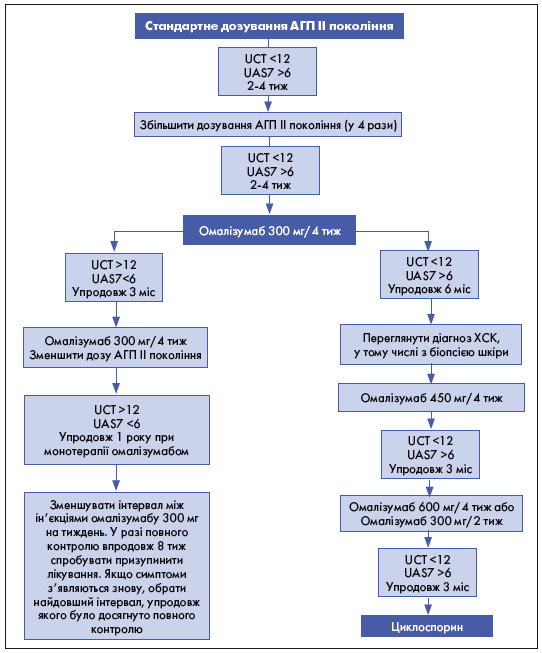
Як показано на рисунку 2, для терапії ХСК рекомендовані високі дози антигістамінних препаратів (АГП), омалізумаб і циклоспорин [7]. Наразі вивчають різноманітні засоби з новими механізмами дії, такі як інгібітори секреції опасистих клітин і/або їх дозрівання, націлені на тирозинкіназу Брутона та c-kit відповідно. Є також багато інших. Оскільки частота неефективності АГП наближується до 50%, другим «кроком» є початок прийому омалізумабу, ефективність якого становить 65-70% від решти (разом вони забезпечують успішність лікування у понад 80% пацієнтів) [8].
Рис. 2. Алгоритм лікування ХСК за допомогою АГП ІІ покоління
Цей алгоритм спрямований на повний контроль ХСК на основі міжнародних рекомендацій. Повний контроль визначається за тестом контролю кропив’янки (Urticaria Control Test, UCT) >12 і показником активності кропив’янки 7 (Urticaria Activity Score 7, UAS7) <6 при лікуванні омалізумабом, у 65-70% пацієнтів вдається досягти бальної оцінки ≤6, а в 40-50% – ремісії (тобто оцінка – нуль) [11].
У пацієнтів із частковою відповіддю на омалізумаб можна спробувати дозу 450 або 600 мг (а не 300 мг) щомісяця або вводити 300 мг кожні 2 тиж до переходу на циклоспорин, який потребує моніторингу артеріального тиску та функції нирок кожні 4-6 тижнів. Також розглядається можливість поєднання омалізумабу з низькою дозою циклоспорину. Припинення лікування відбувається відповідно до встановлених протоколів на основі висновку експерта. Час повторної оцінки запропоновано на підставі думки авторів [12].
За відсутності відповіді третім рекомендованим препаратом є циклоспорин, ефективний у майже 70% пацієнтів [9]. Зі зменшенням рівня IgE знижується кількість IgE-рецепторів, таким чином елімінується антиген, на який реагують IgG-аутоантитіла, і пригнічуються перехресні реакції. Циклоспорин пригнічує Т-лімфоцити в інфільтраті та секрецію базофілами і опасистими клітинами в результаті впливу на кальциневрин.
Оскільки частота ефекту плацебо при випробуванні препаратів зазвичай становить 25%, більшість лікарських засобів, що їх використовували раніше, сьогодні не рекомендовані: або відсоток успіху був занадто низьким, або дослідження не були належним чином засліплені, або в них було задіяно недостатню когорту пацієнтів. До згаданих медикаментів належать H2-АГП, антагоністи лейкотрієнових рецепторів, сульфасалазин, метотрексат, гідроксихлорохін і дапсон [10].
Список літератури – у редакції.
Реферативний огляд статті Allen P. Kaplan et al. Algorithms in allergy: Diagnosis, pathogenesis, and treatment of chronic spontaneous urticaria, Allergy. 2024;00:1-3.
Підготувала Дарина Павленко
Повну версію дивіться: https://onlinelibrary.wiley.com/doi/10.1111/all.16113
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 3 (68) 2024 р.