20 травня, 2024
Діабетична ретинопатія під час вагітності
 Наприкінці минулого року відбулася онлайн-конференція «Школа ендокринолога», присвячена актуальним проблемам й основним сучасним тенденціям у діагностиці та лікуванні ендокринологічної патології. Чималу увагу було приділено питанням профілактики та терапії ускладнень цукрового діабету (ЦД), зокрема діабетичній ретинопатії (ДР). Про особливості ведення пацієнток із ДР під час вагітності розповіла лікар-офтальмолог науково-консультативного відділу амбулаторно-профілактичної допомоги хворим з ендокринною патологією ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України» (м. Київ), кандидат медичних наук Катерина Миколаївна Тронько, представивши клінічний випадок із власної практики.
Наприкінці минулого року відбулася онлайн-конференція «Школа ендокринолога», присвячена актуальним проблемам й основним сучасним тенденціям у діагностиці та лікуванні ендокринологічної патології. Чималу увагу було приділено питанням профілактики та терапії ускладнень цукрового діабету (ЦД), зокрема діабетичній ретинопатії (ДР). Про особливості ведення пацієнток із ДР під час вагітності розповіла лікар-офтальмолог науково-консультативного відділу амбулаторно-профілактичної допомоги хворим з ендокринною патологією ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України» (м. Київ), кандидат медичних наук Катерина Миколаївна Тронько, представивши клінічний випадок із власної практики.
Спікерка нагадала, що ДР – це ураження сітківки очного яблука, яке виникає унаслідок загального ураження судин при ЦД; є одним із найтяжчих його ускладнень. Сьогодні ЦД посідає перше місце в світі серед загальних захворювань, що спричиняють втрату зору в пацієнтів віком 20-74 роки. Щороку реєструють ≈15 млн випадків повної або значної втрати зору внаслідок ЦД.
Ризик розвитку та прогресування ДР тісно пов’язаний із тривалістю діабету та рівнем глікемічного контролю. Іншим важливим чинником, що підвищує швидкість прогресування ретинопатії, є вагітність. Дослідження The Diabetes in Early Pregnancy (DIEP) показало, що 10,3% жінок із ЦД 1 типу мали прогресування ретинопатії під час вагітності.
Розрізняють низку чинників, які можуть сприяти прискоренню розвитку або прогресування ДР під час вагітності:
- ступінь ретинопатії на початку вагітності (жінки зі вже наявною ретинопатією на момент зачаття мають вищий ризик її прогресування під час вагітності);
- поганий контроль діабету (високий рівень глюкози в крові, що не контролюється, може прискорювати прогресування ретинопатії);
- тривалість діабету (жінки, які тривалий час хворіють на діабет (зокрема, >10 років), мають вищий ризик розвитку ретинопатії);
- швидка нормалізація глюкози крові (швидке зниження високого рівня глюкози, як і значні коливання глікемії, можуть сприяти прогресуванню ретинопатії, тому важливо підтримувати стабільний рівень глюкози в крові);
- артеріальна гіпертензія (високий кров’яний тиск може посилювати ушкодження судин сітківки);
- нефропатія (ушкодження нирок, що інколи може спостерігатися у вагітних із діабетом, також може бути показником вищого ризику прогресування ретинопатії);
- пізні терміни вагітності (деякі дослідження показали, що ризик прогресування ретинопатії збільшується в ІІІ триместрі вагітності);
- анемія (низький рівень гемоглобіну в крові може також сприяти прогресуванню ретинопатії).
Прогресування ретинопатії можуть спричиняти й інші механізми, пов’язані з фізіологічними змінами під час вагітності. Насамперед це гормональний механізм. Протягом вагітності спостерігається підвищення рівня пролактину й інших гормонів, як-от плацентарний гормон росту, гіпофізарний гормон росту, інсуліноподібний фактор росту-1, збільшення концентрації яких здатне сприяти прогресуванню проліферативної ДР (ПДР) та деяких інших захворювань.
Під час вагітності відбувається значна перебудова гемодинаміки. Зокрема, спостерігається збільшення загального об’єму крові, що підвищує частоту серцевих скорочень і знижує резистентність периферичних судин. Серцевий викид при цьому може зростати на ≈40%, що зумовлює підвищення кровотоку в сітківці, розвиток ушкоджень судинної стінки. Особливо несприятливою ситуацією вважають швидку нормалізацію глікемії за підвищеного артеріального тиску.
Жорсткий контроль нормоглікемії під час вагітності часто спричиняє різке зниження рівня глюкози в крові судин сітківки та розвиток ішемії. Це сприяє підвищенню проникності судин сітківки для білків плазми; на очному дні з’являється значна кількість «ватних» ексудатів. Якщо при цьому спостерігається підвищена концентрація плазмових факторів росту при відповідній схильності (наявність мікроаневризм, геморагій), картина стану очного дна може різко погіршитися.
Далі доповідачка розповіла про власний випадок ведення вагітної пацієнтки із ДР.
Клінічний випадок
Анамнез життя
Жінка, 20 років, за професією секретар, вагітна 11 тиж (перша вагітність). Страждає на міопію із 15 років. Спадковий анамнез за ендокринною патологією не обтяжений. Курить. За пів року до вагітності звернулася до офтальмолога щодо підбору окулярів. Офтальмологічне обстеження не проводилося. Пацієнтку спочатку скеровано на консультацію до офтальмолога.
Консультація офтальмолога
Vis 0D=0,5 із sph-l, OD=1,0
Vis 0S=0,5 із sph-l, OD=1,0
Внутрішньоочний тиск (ВОТ) 0D=17 мм рт. ст.; 0S=16 мм рт. ст.
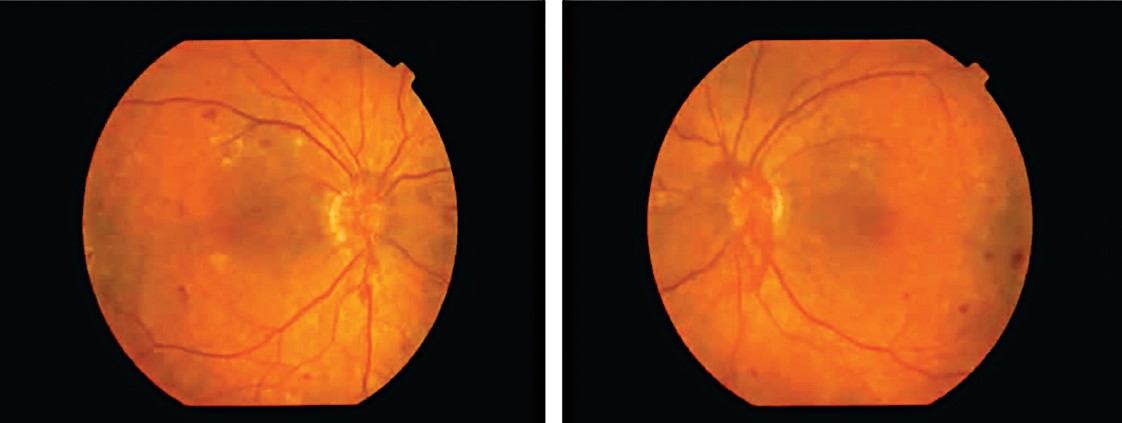
Під час проведення діагностики очного дна спостерігалася проліферація судин диска зорового нерва (рис. 1). Макулярний набряк відсутній. Помітні поодинокі крововиливи та тверді ексудати.
Рис. 1. Діагностика очного дна
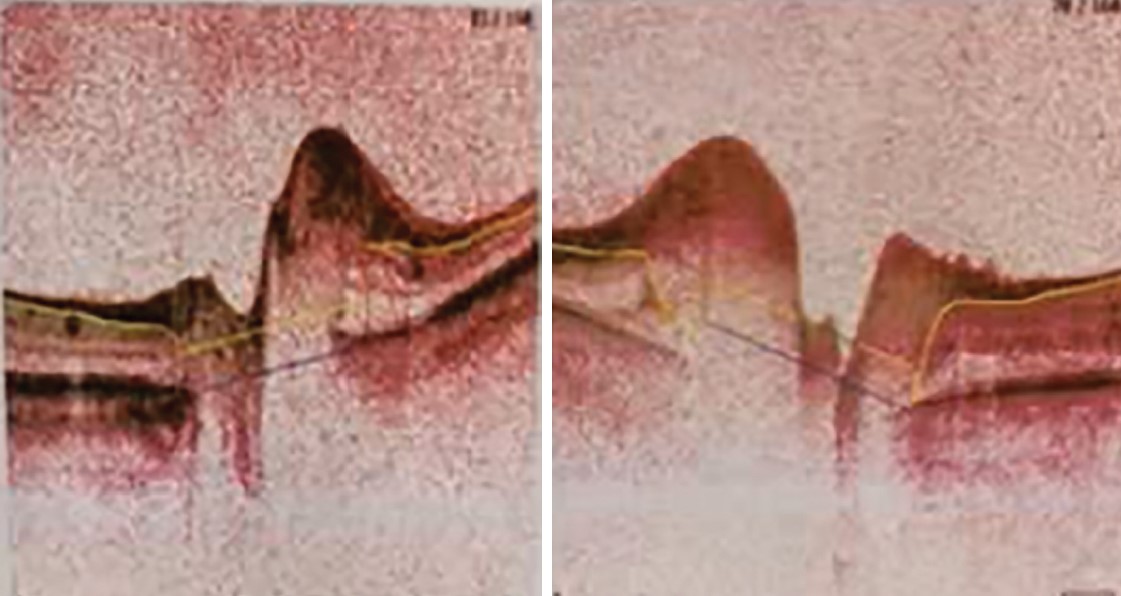
Під час проведення оптичної когерентної томографії зорових нервів спостерігається набряк у ділянках дисків зорових нервів за рахунок неоваскуляризації (рис. 2). Поля зору в межах норми
Рис. 2. Оптична когерентна томографія зорових нервів
Діагноз: початкова ускладнена катаракта обох очей. ДР, проліферативна стадія, неоваскулярна геморагічно-ексудативна форма III ст. тяжкості обох очей.
Рекомендовано: повторний огляд офтальмологом після 16-го тижня вагітності. Консиліум за участю офтальмолога, ендокринолога та акушера-гінеколога для рішення щодо тактики подальшого лікування. Розглянути можливість проведення панретинальної лазерної коагуляції. Лазерну коагуляцію сітківки одного ока було проведено на 13-му тижні вагітності. Одразу після лазерної коагуляції виник крововилив у склоподібне тіло, гемофтальм.
Катерина Миколаївна зазначила, що у випадку із цією пацієнткою було допущено низку помилок як на етапі планування вагітності, так і під час подальшого її перебігу.
Як має бути?
До зачаття
Під час першого прийому необхідно провести обстеження очей з розширенням зіниць (якщо цього не зроблено протягом останніх 6 міс). Жорсткий контроль рівня глікемії слід відтермінувати до проведення офтальмологічного обстеження.
Прийом статинів і препаратів, які блокують ренін-ангіотензинову систему, слід припинити до зачаття або на першому антенатальному прийомі, якщо вагітна їх усе ще продовжує приймати. Глікемію в тих жінок, котрі мають виражену непроліферативну ДР (НДР) або ПДР до зачаття, потрібно знижувати поступово до майже нормального рівня протягом 6 міс.
Слід наголосити на важливості контролю факторів ризику до та під час вагітності, а також на підтриманні цільового рівня глікованого гемоглобіну якнайближче до нормальних значень.
Варто обговорити можливість відтермінування вагітності до лікування та стабілізації очного захворювання.
У випадках діабетичного макулярного набряку (ДМН) слід дотримуватися звичайних показань та лікування. Якщо існує потреба в призначенні анти-VEGF‑терапії або тріамцинолону, необхідно порадити контрацепцію за 1 міс до лікування, під час і протягом 3 міс після останнього лікування.
Під час вагітності
Варто провести обстеження сітківки на першому антенатальному візиті з краплями тропікаміду та цифровим зображенням (якщо цього не зроблено протягом останніх 3 міс) (рекомендації NICE).
Обстеження сітківки слід розглядати на 28-му тижні, якщо перше обстеження було нормальним (рекомендації NICE, RCO та ICO).
Оцінку сітківки потрібно провести на 16-20-му тижнях, якщо при першому візиті було виявлено будь-які ознаки ДР (рекомендації NICE, RCO та ICO).
Обстеження сітківки необхідно проводити якнайшвидше після зачаття та в І триместрі (рекомендації ААО, РРР та ADA).
Тих жінок, у котрих немає НДР або вона мінімальна, необхідно оцінювати в І та ІІІ триместрах; тих, у кого наявна легка ретинопатія, – кожного триместра; тих, хто має ПДР від помірної до вираженої, – щомісяця (ADA).
ДР не має бути протипоказанням для швидкого контролю рівня глюкози в крові в тих, у кого спостерігається високий рівень глікованого гемоглобіну на ранніх стадіях вагітності (рекомендації ADA, NICE, RCO та ICO).
Лазерне лікування слід розглядати для запобігання втраті зору перед вагітністю та в тих, хто має високий ризик ПДР (упродовж 4 тиж), ДМН, що уражає центр зорового нерва (фокальна або панретинальна лазерна коагуляція може проводитися в ІІ та ІІІ триместрі вагітності, а також після пологів), виражену НДР (якщо лише одне око) під час вагітності (рекомендації ADA).
Застосування анти-VEGF‑терапії та тріамцинолону під час вагітності слід уникати через їхню тератогенність.
ДР не має розглядатися як протипоказання до природних пологів. Однак у жінок із нелікованою ПДР природні пологи можуть пов’язуватися з ризиком кровотечі до сітківки та склоподібного тіла, тому доцільно розглядати можливість кесаревого розтину в співпраці з акушером та офтальмологом (рекомендації ADA, NICE, RCO та ICO).
Жінкам, у яких під час вагітності діагностували НДР, варто рекомендувати регулярний контроль протягом щонайменше 6 міс після пологів і загалом до 1 року після пологів (ADA, RCO).
Після пологів
Обстеження сітківки із розширенням зіниць слід розглядати через 1-2 міс після пологів у жінок із лікованим або нелікованим ДМН, а також у тих, у кого спостерігалася легка, помірна чи виражена НДР під час вагітності. Спостереження необхідно продовжувати до 12 міс після пологів. Подальше лікування та спостереження мають плануватися з урахуванням результатів останніх досліджень.
Підготував В’ячеслав Килимчук
Медична газета «Здоров’я України 21 сторіччя» № 7 (568), 2024 р