21 березня, 2017
Бронхиальная астма: история изучения и борьбы

Бронхиальная астма (БА) (от др.-греч. ασθμα – «тяжелое дыхание, одышка, удушье») – это хроническое воспалительное заболевание дыхательных путей, вследствие которого нарушается нормальное дыхание, так как из-за воспаления, отека и образования мокроты возникает обструкция дыхательных путей. Согласно определению Глобальной стратегии лечения и профилактики бронхиальной астмы (GINA) БА – это «хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы. Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля, особенно по ночам и ранним утром. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности обструкции дыхательных путей в легких, которая часто бывает обратима либо спонтанно, либо под действием лечения».
По определению экспертов ВОЗ, БА – «хроническое заболевание, основой причиной которого является воспалительный процесс в дыхательных путях с участием разнообразных клеточных элементов, включая тучные клетки, эозинофилы и Т-лимфоциты. У предрасположенных лиц этот процесс приводит к развитию генерализованной бронхиальной обструкции различной степени выраженности, полностью или частично обратимой спонтанно или под влиянием лечения. Воспалительный процесс вызывает также содружественное усиление ответа дыхательных путей в виде бронхиальной обструкции на различные внешние и внутренние стимулы».
В настоящий момент от БА в мире страдают около четверти миллиарда человек, в среднем ежегодно она уносит до полумиллиона жизней. Давайте же познакомимся с этим одновременно знакомым и незнакомым заболеванием поближе.
История болезни
Первым зафиксированным больным БА в истории был персонаж гомеровской «Илиады» Махаон, страдавший от периодических приступов затрудненного дыхания. Лекари рекомендовали бедняге (тоже, к слову, врачу-хирургу) носить на шее амулет из янтаря – это не помогло, и Махаон погиб, пусть и не от астмы. Тем не менее «рождение» болезни состоялось – равно как и первый из способов борьбы с ней.
Следующим в этой цепочке исследователей астмы стал Геродот, который в своем труде «История в девяти книгах» предположил, что между приступами удушья и временем года существует тесная взаимосвязь. От слепого древнегреческого литератора и почтенного «отца истории» труднейшая обязанность победить БА перешла к профессиональному, как сказали бы сейчас, врачу Гиппократу. Великий лекарь описал в своей «Corpus Hippocraticum» хронические приступы «удушья» (подарив заболеванию его название – астма), добавив к «махаоновским» новые симптомы: затруднения, сопровождающиеся сильным сердцебиением (говоря, видимо, о «сердечной астме»), и заболевание дыхательных путей с выделением вязкой мокроты. Кроме того, Гиппократ описал вынужденное «выпрямленное» положение больного во время приступов удушья – ортопноэ (др. -греч. ορθοπνοια).
В отличие от не очень сведущего в медицинских делах Гомера, Гиппократ сумел найти к болезни действенный подход, создав первое эффективное средство борьбы с БА. Определив причиной ее появления холод и сырость, он рекомендовал вдыхать дым, который дает при сжигании трава эфедры. Эфедра («хвойник») – род кустарников класса «гнетовые», единственный род своего семейства «хвойниковые», или «эфедровые», – стала прообразом ингаляционной терапии, а «эфедрин», который входит в ее состав, ограниченно используется для лечения БА и по сей день.
После Гиппократа греками были выделены три формы астмы: легкая хроническая форма – диспноэ (др. -греч. δυσπνοια), тяжелая, сопровождающаяся приступами, – астма и тяжелая с приступами и усилением удушья в лежачем положении – ортопноэ.
Другой выдающийся греческий врач Аретей Каппадокийский, трудившийся в I веке до н.э., в своем сочинении «О причинах и симптомах хронических болезней» описал две формы болезни, сопровождающейся затруднением дыхания, отметив, что одна из них, характеризующаяся ортопноэ, связана с болезнью сердца; вторая же, провоцируемая холодным влажным воздухом и сопровождающаяся спастическим затруднением дыхания и хрипами, является заболеванием легких. Развитие первой формы провоцируют физические нагрузки, второй – влажный или холодный климат. Античный врач указывал на то, что, хотя мужчины заболевают БА гораздо реже, чем женщины, у них она протекает значительно тяжелее и чаще приводит к смертельному исходу. Наиболее легко, указывал Аретей, с астмой борются дети, чьи шансы на выздоровления намного выше, чем у взрослых.
Его классификация, подразделившая БА на две формы (сердечную и бронхиальную), стала «классической» и «общеупотребительной» на долгие годы.
«Отец фармакологии», римский (греческого происхождения) врач Клавдий Гален развил в своей работе «О затруднениях дыхания» идеи Аретея и даже ставил эксперименты (правда, неудачные), пытаясь изучить механизм возникновения астмы и причины, вызывающие приступы удушья.
Переведенные в начале XI века на латинский язык труды великого персидского (иранского) врача Авиценны (Ибн Сина) стали основой для подготовки медиков в средневековой Италии, распространяясь оттуда по Европе. В своем труде «Канон врачебной науки» Авиценна солидаризовался с Гиппократом в оценке БА как хронической болезни, сопровождающейся приступами удушья.
Следующим этапом в истории изучения БА стала европейская эпоха Возрождения, решительно ставившая вопросы, закрытые ранее для обсуждения. Тело человека, его здоровье было как раз одним из таких табу, вновь открытым Ренессансом для изучения.
В первой половине XVI века итальянскому ученому (математику, инженеру, медику и даже астрологу) Джероламо Кардано удалось избавить английского епископа от БА, прописав ему в качестве лечения диету, физические упражнения и замену пуховой перины, на которой спал епископ, подстилкой из обычной ткани. Епископ выздоровел, а методы борьбы с недугом обогатились новыми средствами.
В XVII веке голландским врачом Гельмонтом были описаны приступы астмы, появляющиеся при вдыхании пыли, дыма и при употреблении рыбы, «жаренной на масле». Он предположил, что астма – это болезнь, протекающая в легких. Гельмонт отошел от спастической теории возникновения БА и выделил собственные две формы затрудненного дыхания: «мокрую», сопровождающуюся отхаркиванием «флегмы», и «сухую».
Примерно тогда же английский врач Томас Сиденхем назвал среди причин астмы «засоренность» бронхов. Только через сто лет после этого в изучении БА появились новые подвижки: в середине XVIII века немецкие ученые Куршман и Лейден систематизировали и описали клинические проявления БА, выделив ряд случаев внезапного удушья в отдельную болезнь. И все же век «просвещенного абсолютизма» и «торжества разума» не смог полностью раскрыть тайны возникновения БА – технический уровень медицины того времени был еще, к сожалению, прискорбно низок. Более того, среди ученых от медицины того времени не было понимания особенностей астмы, по всей видимости, приступы кашля не выделялись ими в отдельную болезнь.
В эти годы лечение астмы состояло из привычного европейским медикам кровопускания (в том числе и с помощью пиявок), а также «шпанских мушек». Единственной подвижкой стало предположение английского анатома Джона Хантера о том, что приступы астмы возникают в результате сокращения мышц бронхов.
В XIX веке БА продолжала оставаться в тени других, более «насущных» проблем медицины. Можно выделить следующие этапы в изучении этого заболевания: во Франции и России почти одновременно выходят труды Лаэннека и Мудрова, в которых причиной БА называется невроз; американский врач Эберли высказывает мнение о значительной роли наследственности в причинах возникновения заболевания; российский ученый Сокольский называет среди предикторов воспалительный процесс в бронхах.
Первая половина XX века не стала временем, когда проблематика БА привлекла к себе много внимания, она все еще «меркла» на фоне остальных проблем медицины – уровень заболеваемости, согласно статистике того времени, составлял менее 1% среди населения планеты.
В начале века произошло становление аллергической теории БА, авторами которой стали российские ученые Голубев и Манойлов. Эти разработки были поддержаны и развиты американским физиологом Мелтцем. Теории предшествовал труд австрийского врача-педиатра фон Пирке, который предложил термин «аллергия» для обозначения иммунных реакций, сопровождающихся не защитой, а повреждением организма. К этому же периоду относится и первое задокументированное применение адреналина в лечении БА. В организме человека обнаружено химическое вещество, снимающее приступы БА, которое назвали адреналин. Впоследствии это вещество было синтезировано искусственным путем и применялось некоторое время как основное лекарственное средство для лечения астмы.
Проблема БА приобрела острый характер со второй половины XX века, после Второй мировой войны. Почему? Среди причин такого неприятного прогресса упоминаются как глобальные изменения к худшему в экологии и возросший уровень жизни, приводящий к малой физической активности жителей «благополучных стран», так и широкое распространение антибиотиков – точнее нерациональное их применение, вызывающее переход состояния болезни из острой в хроническую.
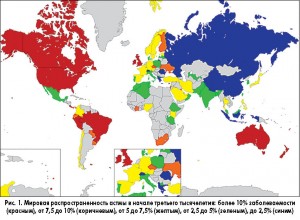
Так или иначе, но медицинская статистика говорит нам о том, что со второй половины 80-х гг. XX века кривая роста заболеваемости БА неуклонно ползет вверх, вплоть до сегодняшнего дня. В некоторых европейских странах за последнюю четверть века число заболевших БА увеличилось в несколько раз! В то же время не все европейские страны являют собой столь печальную картину: если в Италии заболеваемость на рубеже тысячелетий составила около 13%, то в Германии этот показатель неизменно остается на уровне 5%. В то же время возможно каждый десятый житель Земли перенес это заболевание на себе – статистика, к сожалению, не может дать однозначного ответа, окончательное значение варьирует от 4 до 10%. Тем не менее очевидно, что проблема БА для человечества надолго перешла в разряд хронических.
Лицом к лицу
Что может спровоцировать возникновение и развитие БА? Ученые выделяют целый ряд факторов риска.
Наследственный фактор – серия клинико-генеалогических анализов доказала, что у каждого третьего пациента БА носит наследственный характер. В клинической практике известны случаи астмы у детей, матери которых были больны астмой, равно как и случаи в нескольких поколениях одной и той же семьи. Подобный тип заболевания получил название атопической БА, то есть имеющей аллергический наследственный характер. При атопической БА риск того, что у ребенка пациента будет аналогичный диагноз, составляет 20-30%, а если больны оба родителя, – то и 75%.
Экологический фактор – не менее чем у 5-6% заболевших БА была вызвана неблагоприятной экологической ситуацией (например, повышенной влажностью или ядовитыми испарениями).
Профессиональный фактор – вредные газы или испарения (например, моющие средства или аэрозоли, применение которых дает пятую часть новых заболеваний БА в Евросоюзе), пассивно вдыхаемые при определенного рода трудовой деятельности. Тяжесть профессиональной астмы, как правило, определяется продолжительностью заболевания и выраженностью симптомов, не зависит от возраста и пола.
Кроме того, необходимо указать, что немалую роль в провокации заболевания играет лишний вес. Так, у детей, страдающих ожирением, риск заболеть увеличивается вдвое. В то же время употребление продуктов животного происхождения, богатых жирами, белками и углеводами, связано с тяжелым течением заболевания и частыми обострениями, тогда как продукты растительного происхождения, соки, богатые витаминами, клетчаткой, антиоксидантами, способствуют более легкому течению болезни.
БА чаще всего проявляется заложенностью в грудной клетке, хрипами, кашлем и одышкой (удушьем).
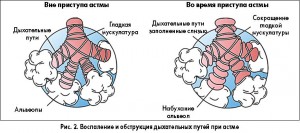
Удушье – один из наиболее «популярных» симптомов БА, ставший своего рода «визитной карточкой» болезни. Заболевший делает короткий вдох и мгновением спустя – продолжительный мучительный выдох, сопровождаемый дистанционными хрипами. Симптом сопровождается вынужденной позой больного, зачастую в сидячем положении, опираясь руками о стол – плечевой пояс приподнят, грудная клетка приобретает цилиндрическую форму. Дыхание происходит с участием вспомогательной мускулатуры грудной клетки, плечевого пояса, брюшного пресса. Межреберные промежутки расширены, втянуты и расположены горизонтально. Перкуторно определяется коробочный легочный звук, смещение вниз нижних границ легких, экскурсия легочных полей едва определяется.
Приступу удушья может предшествовать аура приступа, проявляющаяся чиханием, кашлем, ринитом, крапивницей, сам приступ может сопровождаться кашлем с небольшим количеством стекловидной мокроты, также мокрота может отделяться в конце приступа. При аускультации определяется ослабленное дыхание, сухие рассеянные хрипы. Сразу же после кашлевых толчков слышно увеличение количества свистящих хрипов, как в фазе вдоха, так и на выдохе, особенно в задненижних отделах, что связано с секрецией мокроты в просвет бронхов и ее пассажем. Количество хрипов уменьшается по мере отхождения мокроты, и дыхание из ослабленного становится жестким.
Хрипы могут отсутствовать у больных с тяжелыми обострениями вследствие тяжелого ограничения воздушного потока и вентиляции. В период обострения отмечаются также цианоз, сонливость, затруднения при разговоре, тахикардия. Вздутая грудная клетка является следствием повышенных легочных объемов – необходимо обеспечивать «расправление» дыхательных путей и раскрытие мелких бронхов. Сочетание гипервентиляции и бронхиальной обструкции значительно увеличивает работу дыхательных мышц.
Между приступами у больных может не наблюдаться никаких признаков болезни. В межприступный период у пациентов чаще всего выявляются свистящие хрипы при аускультации, подтверждающие наличие остаточной бронхиальной обструкции. Иногда (и порой одновременно с выраженной обструкцией бронхов) свистящие хрипы могут отсутствовать или обнаруживаться только во время форсированного выдоха.
Особым клиническим вариантом является кашлевой вариант астмы, при котором единственным проявлением заболевания является кашель. Этот вариант чаще распространен у детей, наиболее выраженные симптомы обычно отмечаются в ночное время при частом дневном отсутствии симптомов. Важность в диагностике имеет исследование вариабельности показателей функции дыхания или бронхиальной гиперреактивности, а также эозинофилия мокроты. Кашлевой вариант астмы следует различать с эозинофильным бронхитом, при котором отмечаются кашель и эозинофилия мокроты, однако показатели функции дыхания и бронхиальная реактивность остаются в норме.
При БА, вызванной физическими усилиями, у некоторых больных единственным триггером приступа является физическая активность. Приступ обычно развивается через 5-10 мин после прекращения нагрузки и редко – во время самой нагрузки. Пациенты иногда отмечают длительный кашель, который самостоятельно проходит в течение 30-45 мин. Приступы чаще провоцируются бегом, имеет значение при этом вдыхание сухого холодного воздуха. В пользу диагноза БА может говорить прекращение приступа после ингаляции β2-агонистов или предотвращение симптомов благодаря ингаляции β2-агонистами до нагрузки.
БА традиционно классифицируется по этиологическим признакам (на экзогенную, при которой приступы вызываются при воздействии на дыхательные пути аллергена, поступающего из внешней среды или же вызваны наследственно-обусловленной предрасположенностью к аллергическим реакциям; эндогенную, провоцирующую приступы такими факторами, как инфекция, физическая нагрузка, холодный воздух, психоэмоциональные раздражители; смешанного генеза, когда приступы возникают как при воздействии на дыхательные пути аллергена, так и при влиянии перечисленных выше факторов) и стратификации тяжести (критерии отражены в современных руководствах по ведению пациентов с БА).
Кроме того, существует несколько особых форм, таких как: рефлюкс-индуцированная, аспириновая, БА физического усилия, профессиональная астма и ночная астма.
Если говорить об осложнениях, возможных при заболевании БА, то речь, в первую очередь, пойдет о пневмотораксе, эмфизематозных нарушениях легких и острой дыхательной недостаточности.
Борьба с врагом
В начале 90-х гг. XX века под эгидой ВОЗ была создана международная организация под названием «Глобальная инициатива по борьбе с астмой» (Global Initiative for Asthma). В эту организацию вошли выдающиеся врачи и ученые в области лечения БА из многих стран мира.
В результате деятельности GINA (и в немалой мере – успешного развития доказательной медицины) на свет появился доклад «Глобальная стратегия лечения и профилактики БА». В нем впервые был представлен всесторонний план лечения БА, направленный на снижение инвалидизации и частоты преждевременной смерти от этого заболевания, а также рекомендации, позволяющие пациентам вести полноценную и активную жизнь. В первом докладе GINA была разработана программа развития взаимодействия между врачами, лечебными учреждениями и официальными инстанциями с целью распространения информации о подходах к лечению и для того, чтобы обеспечить внедрение результатов научных исследований в стандарты лечения БА. На основе доклада рабочей группы были подготовлены рекомендации, ставшие основной современных протоколов лечения БА.
При первых же признаках БА больному необходимо пройти обследование у врача-пульмонолога, который собирает подробную информацию о течении и длительности болезни, условиях работы и проживания, вредных привычках пациента и проводит полное клиническое обследование: порой приступы астмы трудно отличить от проявлений других заболеваний. В диагностике БА помогает спирометрия (исследование функции легких) и пикфлуометрия (измерение максимальной скорости выдоха).
Лабораторные методы при диагностике БА сегодня включают анализы крови и мокроты. Рентгенография и компьютерная томография легких помогут исключить наличие инфекции, других поражений дыхательных путей, хронической недостаточности кровообращения или попадания инородного тела в дыхательные пути. Также следует провести исследование у аллерголога при помощи кожных тестов с различными аллергенами и/или современного теста «Фадиатоп». Это необходимо для того, чтобы определить, что именно может провоцировать приступ.
В борьбе с этим недугом следует уяснить, что БА – это хроническое заболевание, требующее ежедневного лечения. К сожалению, даже при 100% успешности лечения современное состояние медицины не дает возможности полностью излечить хроническую астму – на сегодняшний день это невозможно.
Для лечения БА используются симптоматические препараты, влияющие только на гладкую мускулатуру бронхиального дерева и снимающие приступ, и препараты базисной противовоспалительной терапии, воздействующие на механизм заболевания, посредством которых пациенты контролируют астму. Симптоматические препараты, действие которых направлено на восстановление бронхиальной проходимости и снятие бронхоспазма, – это бронхолитики или бронходилататоры. К ним относятся и так называемые препараты скорой помощи для быстрого снятия приступа удушья.
Препараты базисной противовоспалительной терапии, действие которых направлено на подавление аллергического воспаления в бронхах, – это топические глюкокортикостероиды, кромоны, антилейкотриеновые препараты и холиноблокаторы. Они назначаются для длительной профилактики обострений астмы и не оказывают быстрого, мгновенного эффекта. Противовоспалительные препараты воздействуют на основную причину симптомов болезни – воспаление в бронхах. Подавляя его, эти препараты приводят к снижению частоты и силы приступов, а в конечном итоге – к полному их прекращению. Интересно наблюдать за борьбой фармацевтических производителей, непрерывно совершенствующих устройства для доставки лекарственных средств. Появляющиеся «революционные» сообщения об изобретении нового вида ингалятора достаточно быстро охлаждаются конкурирующими производителями, утверждающими, что устройство их фирмы как минимум не уступает им. Примечательно, что споры об устройствах давно обогнали по накалу дискуссии о самих действующих веществах, которых в последние годы появляется не так уж и много. Впрочем, сфера терапии БА является лакомым куском для фарм-производителей, ведь хронический характер заболевания делает пациента постоянным и очень дорогим «клиентом». Несколько охлаждает амбиции фармацевтических производителей широкое внедрение аллерген-специфической иммунотерапии (АСИТ), результаты которой при известных аллергенах позволяют на долгие годы забыть о проявлениях БА и, что немаловажно, избежать расширения спектра аллергенов.
Следует сказать и о профилактике БА, способной при незначительных усилиях со стороны хронического пациента значительно повысить качество жизни. Необходимо тщательно следить за чистотой дома, устраняя все аллергены (такие как бытовая пыль, пылевые клещи или шерсть животных), стремиться избегать никотинового дыма, автомобильных газов и прочих факторов, способных спровоцировать приступ болезни. Простейшие физические нагрузки в большинстве случаев помогут улучшить работу легких и сердца, благотворно влияя на общее состояние пациента.
БА относится к тому виду хронических заболеваний, борьбу с которым необходимо вести не только лечащему врачу, но и, в первую очередь, пациенту. Только их общими усилиями можно достичь прогресса в борьбе с этой стремительно нарастающей медицинской проблемой человечества. И хотя говорить о полной победе над БА пока не приходится, все же в наших силах сделать так, чтобы коварная болезнь не смогла лишить пациента возможности вести полноценную жизнь.
Подготовил Роман Меркулов