20 березня, 2018
Опыт применения питавастатина у пациентов со стабильной ишемической болезнью сердца с сопутствующим сахарным диабетом 2 типа
 По данным официальной статистики, в 2013 году в Украине насчитывалось более 8 млн пациентов с ишемической болезнью сердца (ИБС). Этот показатель, безусловно, завышен и связан с недостаточной объективизацией диагноза ИБС. Принимая во внимание данные эпидемиологических исследований, проведенных в Украине, и распространенность стабильной ИБС в странах Европы, в настоящее время в нашей стране должно насчитываться около 4 млн (10-12%) пациентов с ИБС. По результатам Фремингемского исследования, частота развития нефатального инфаркта миокарда (ИМ) и смерти среди таких пациентов в течение 2 лет составляет 14,3 и 5,5% у мужчин и 6,2 и 3,8% у женщин даже при использовании современных методов лечения (фармакотерапия, хирургическая и интервенционная реваскуляризация миокарда).
По данным официальной статистики, в 2013 году в Украине насчитывалось более 8 млн пациентов с ишемической болезнью сердца (ИБС). Этот показатель, безусловно, завышен и связан с недостаточной объективизацией диагноза ИБС. Принимая во внимание данные эпидемиологических исследований, проведенных в Украине, и распространенность стабильной ИБС в странах Европы, в настоящее время в нашей стране должно насчитываться около 4 млн (10-12%) пациентов с ИБС. По результатам Фремингемского исследования, частота развития нефатального инфаркта миокарда (ИМ) и смерти среди таких пациентов в течение 2 лет составляет 14,3 и 5,5% у мужчин и 6,2 и 3,8% у женщин даже при использовании современных методов лечения (фармакотерапия, хирургическая и интервенционная реваскуляризация миокарда).
Основные принципы медикаментозного лечения пациентов со стабильной ИБС сохраняются без существенных изменений в течение последних двух десятилетий. Поскольку главной причиной сердечно-сосудистых (СС) осложнений и смерти при ИБС является атеротромбоз коронарных артерий, основные терапевтические вмешательства должны быть направлены на предупреждение дестабилизации атеросклеротической бляшки и последующего тромбоза. Первая задача в настоящее время решается применением липидоснижающих, вторая – антитромбоцитарных препаратов.
Препаратами выбора для снижения уровня холестерина (ХС) у пациентов с ИБС остаются статины. Механизм их действия связан с обратимой блокадой фермента ГМГ-КоА-редуктазы, который обеспечивает внутриклеточный синтез ХС в печени. Уменьшение содержания ХС в клетках печени вызывает увеличение рецепторного захвата ХС липопротеинов низкой плотности (ЛПНП) из крови и, вследствие этого, снижение его уровня. Таким образом, наблюдается снижение уровня общего холестерина (ОХ) за счет снижения уровня ХС ЛПНП, которые являются основными контролируемыми показателями и основной терапевтической целью липидоснижающей терапии.
В последних европейских рекомендациях по диагностике, профилактике и лечению дислипидемии целевой уровень ХС ЛПНП для пациентов очень высокого кардиоваскулярного риска (которыми являются пациенты с ИБС и/или сахарным диабетом (СД) 2 типа с поражением органов-мишеней) составляет <1,8 ммоль/л. Уровень ОХ определяют как цель терапии, если другие анализы провести невозможно. Поскольку в реальной практике в Украине не всегда определяют уровень ХС ЛПНП, в отечественных рекомендациях дополнительно ввели целевой показатель для ОХ – <4,0 ммоль/л. При невозможности достичь вышеуказанных целевых цифр рекомендуемое снижение этих показателей составляет 50% от исходного уровня. Данные рекомендации обусловлены результатами многочисленных клинических исследований, в которых достижение целевых уровней ассоциировалось с максимальным снижением риска развития СС-осложнений и улучшением прогноза пациентов с ИБС и СД. Так, в метаанализе 16 исследований с участием более 34 тыс. пациентов очень высокого риска, принимавших статины, показано снижение риска общей смертности на 16% и частоты больших СС-событий на 26%. В большинстве случаев монотерапии статинами достаточно для достижения целевых показателей липидного обмена. При этом необходимо помнить, что при первичном назначении любого из статинов, независимо от стартовой дозы, уровень ХС ЛПНП снижается примерно на 30-35%. Последующее двукратное повышение дозы препарата приводит к дополнительному снижению контролируемых показателей лишь на абсолютные 6% («правило шести»).
Согласно данным ряда исследований низкий показатель ХС липопротеинов высокой плотности (ЛПВП) – значимый независимый предиктор риска развития ИБС и ее осложнений, а его повышение на каждый 1 мг/дл (0,03 ммоль/л) потенциально снижает этот риск на 2-3%. Однако на сегодняшний день целевые значения ХС ЛПВП не определены и этот показатель не отнесен к первичным целям гиполипидемической терапии. В европейских рекомендациях по лечению дислипидемий (2011) впервые представлены таблицы для определения суммарного кардиоваскулярного риска (SCORE), модифицированные в зависимости от уровня ХС ЛПВП. Согласно этим шкалам пациенты с уровнем ХС ЛПВП 0,8 ммоль/л относятся к категории более высокого риска.
Повышение уровня ХС ЛПВП остается сложной задачей. Благоприятное воздействие на этот показатель оказывают физическая активность, диетический режим, нормализация массы тела, низкие дозы алкоголя. Среди липидоснижающих препаратов наибольший эффект в отношении ЛПВП отмечен у никотиновой кислоты. Статины и фибраты примерно в одинаковой степени и очень ограничено влияют на этот показатель, повышая его в среднем от 6 до 14%. Целенаправленное воздействие на увеличение синтеза ХС ЛПВП препаратами, ингибирующими белок – переносчик эфиров ХС (СЕТР), не подтвердили эффективность в клинической практике.
Большое внимание уделяется влиянию статинотерапии на показатели углеводного обмена и возникновение новых случаев СД. Так, по данным метаанализа 13 исследований (n=91 140), применение статинов сопровождалось увеличением риска развития СД на 9% (относительный риск 1,09; 95% доверительный интервал 1,02-1,17). Таким образом, лечение статинами 255 пациентов в течение 4 лет приводило к развитию одного дополнительного случая СД. Риск был выше в исследованиях с участием более пожилых пациентов.
Данные другого метаанализа, в котором оценивалось действие различных статинов и их доз на возникновение СД (17 исследований, n=113 394), свидетельствуют, что разные типы и дозы статинов проявляют различную эффективность в отношении увеличения частоты возникновения СД. Розувастатин чаще, чем правастатин и аторвастатин, приводил к возникновению СД.
Появление питавастатина в перечне доступных для назначения статинов обеспечивает врачам новые возможности лечения пациентов высокого и очень высокого СС-риска, в том числе с риском развития СД (метаболический синдром), а также наличием СД.
Питавастатин представляет собой новый мощный синтетический ингибитор ГМГ-КоА-редуктазы четвертого поколения с уникальной структурой молекулы, которая включает в себя группу циклопропила и обеспечивает улучшенную фармакокинетику, увеличение системной биодоступности, высокий уровень пероральной абсорбции. Препарат, по данным разных авторов, способен наиболее эффективно повышать ХС ЛПВП на 10-30%, особенно у пациентов с низким его исходным уровнем (<40 мг/дл). При этом воздействие на уровень ХС ЛПНП, а также стабилизация и регресс атеросклеротических бляшек сопоставимы с таковыми при использовании аторвастатина или розувастатина. Также питавастатин отличается нейтральным влиянием на метаболизм глюкозы, низким риском лекарственных взаимодействий и высоким профилем безопасности.
Питавастин обладает умеренной липофильностью, способностью хорошо абсорбироваться и наивысшей в своей группе биодоступностью (>60%), что позволяет использовать меньшие дозы для достижения таких же эффектов, как и при применении высоких доз других статинов. Питавастатин транспортируется в печень несколькими носителями и связывается с белками плазмы крови более чем на 99%. Благодаря синтетической циклопропильной группе препарат незначительно метаболизируется в гепатоцитах по системе цитохрома P450 CYP2C9, а не CYP3A4 с образованием неактивных метаболитов. В результате питавастатин выводится из организма в неизмененном виде с желчью и поглощается в тонком кишечнике. Этот процесс объясняет более высокую биодоступность питавастатина по сравнению с большинством других ингибиторов ГМГ-КоА-редуктазы и способствует большей продолжительности действия. Также ни питавастатин, ни его основной метаболит не оказывают ингибирующего действия на ферменты CYP, а ингибиторы CYP3A4 не влияют на концентрацию питавастатина. Таким образом, питавастатин имеет минимальные взаимодействия с лекарствами и продуктами питания, что особенно важно при лечении пациентов с СС-заболеваниями, вынужденных принимать несколько препаратов одновременно.
По данным японского исследования J-PREDICT (n=1269), назначение питавастатина в дозе 1-2 мг/сут пациентам высокого риска на протяжении 6 лет приводило к снижению заболеваемости СД на 18% по сравнению с контрольной группой (модификация образа жизни).
Согласно результатам исследования LIVES (более 20 тыс. пациентов с гиперхолестеринемией, которые получали питавастатин на протяжении до 2 лет) целевые уровни ХС ЛПНП у пациентов с низким, средним и высоким СС-риском были достигнуты у 88,2; 82,7 и 66,5% пациентов соответственно. Также продемонстрирован положительный эффект препарата на уровень гликозилированного гемоглобина (HbA1С) у 1200 из 5000 пациентов с СД: за двухлетний период лечения питавастатином уровень HbA1C у них постепенно снизился на 0,28%. Дополнительный анализ исследования LIVES у пациентов с СС-заболеванием и хронической болезнью почек показал, что увеличение скорости клубочковой фильтрации (+5,4 мл/мин/1,73 м2) регистрировалось после 2 лет лечения питавастатином.
В исследовании CIRCLE у пациентов с острым коронарным синдромом (ОКС) отмечена лучшая выживаемость в группе питавастатина по сравнению с группами аторвастатина и правастатина. По данным исследования JAPANACS, в котором сравнивали эффективность питавастатина 4 мг/сут и аторвастатина 20 мг/сут у пациентов с ОКС, отмечено практически одинаковое влияние этих препаратов на снижение уровня ХС ЛПНП (-36,2±19,5 и -35,8±22,9%) и уменьшение объема атеросклеротической бляшки (на 18,1±14,2 и 16,9±13,9% соответственно).
Интересные данные получены в исследовании OPTIMAL, в котором изучалось влияние терапии питавастатином в течение 9 мес на морфологию коронарных бляшек (содержание липидов, толщина фиброзной покрышки) на основании результатов оптической когерентной томографии, внутрисосудистого ультразвукового исследования (IVUS), метода интегрированного обратного рассеивания ультразвука (IB-IVUS). Показано, что применение питавастатина у пациентов со стабильной ИБС обеспечило значимый регресс атеросклеротических бляшек, а также привело к их стабилизации путем снижения липидного содержимого и увеличения толщины фиброзной капсулы.
Данные последних исследований показывают, что возраст не оказывает клинически значимого влияния на фармакокинетику питавастатина. Препарат имеет достаточную эффективность и хорошую переносимость у пожилых пациентов.
Целью нашего исследования было оценить эффективность и безопасность влияния питавастатина на липидный профиль и уровень HbA1C у пациентов с ИБС и сопутствующим СД 2 типа, которые до включения в исследование не принимали липидоснижающую терапию или не достигли целевых уровней липопротеинов при назначении других статинов.
Критерии включения в исследование – возраст ≤75 лет, верифицированная ИБС и/или атеросклероз другой локализации с сопутствующим СД 2 типа (исходный уровень HbA1С не выше 9%). В исследование не включались лица с гиперчувствительностью к питавастатину в анамнезе; заболеваниями печени в активной фазе (повышение уровня общего/прямого билирубина, АСТ, АЛТ), болезнями почек в активной фазе; хронической почечной недостаточностью; пациенты с ИМ или нестабильной стенокардией в сроке менее 4 нед до начала исследования; наличием других сопутствующих заболеваний, способных повлиять на результаты исследования.
Исследуемый препарат (ИП) – питавастатин в дозе 4 мг 1 р/сут на протяжении 3 мес. На сегодняшний день в Украине зарегистрирован питавастатин (торговое название – Ливазо, производитель – европейская фармацевтическая группа «Рекордати» со штаб-квартирой в г. Милан, Италия) в дозах 1, 2 и 4 мг.
Первичной конечной точкой для оценки эффективности препарата были показатели ОХ, ХС ЛПНП, триглицеридов (ТГ), вторичной – уровень ХС ЛПВП.
Безопасность препарата оценивали через 3 мес его применения по динамике показателей глюкозы крови, HbA1С, трансаминаз (АЛТ и АСТ), а также возникновению побочных реакций / нежелательных явлений в группах пациентов.
В исследование были включены 40 пациентов с ИБС и СД 2 типа, которые проходили обследование и лечение в отделении атеросклероза и ишемической болезни сердца ГУ «ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины».
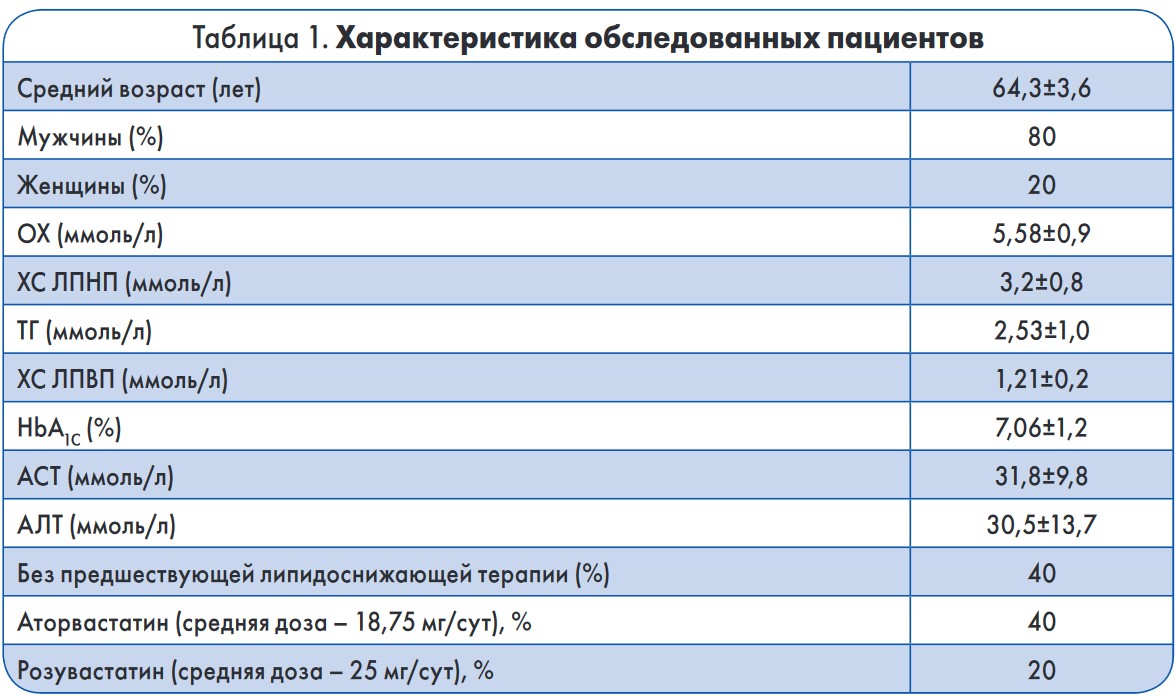
Клиническая характеристика и результаты скрининга включенных в исследование пациентов представлены в таблице 1.
Четырнадцать скринированных пациентов не были включены в исследование: у 4 был выявлен уровень HbA1С >9%, 10 обследованных имели целевые уровни ОХ и ХС ЛПНП (из них 30% принимали аторвастатин в средней дозе 27 мг/сут и 70% – розувастатин в средней дозе 17,1 мг/сут).
После 3 мес терапии препаратом Ливазо в дозе 4 мг/сут в общей группе пациентов отмечено снижение уровней ОХ на 20% (р<0,001), ХС ЛПНП – на 28% (р<0,005), ТГ – на 12%. При этом отмечалась его хорошая переносимость: уровни трансаминаз существенно не отличались до и через 3 мес после назначения препарата. Не было выявлено достоверных изменений в показателях глюкозы крови и HbA1С (рис.). Что касается ХС ЛПВП, то отсутствие динамики показателя согласно нашим данным, по-видимому, связано с тем, что в исследование были включены пациенты с практически нормальным исходным его уровнем. По данным литературы, наибольший эффект питавастатина на показатель ХС ЛПВП наблюдается у пациентов с его исходно низким значением.
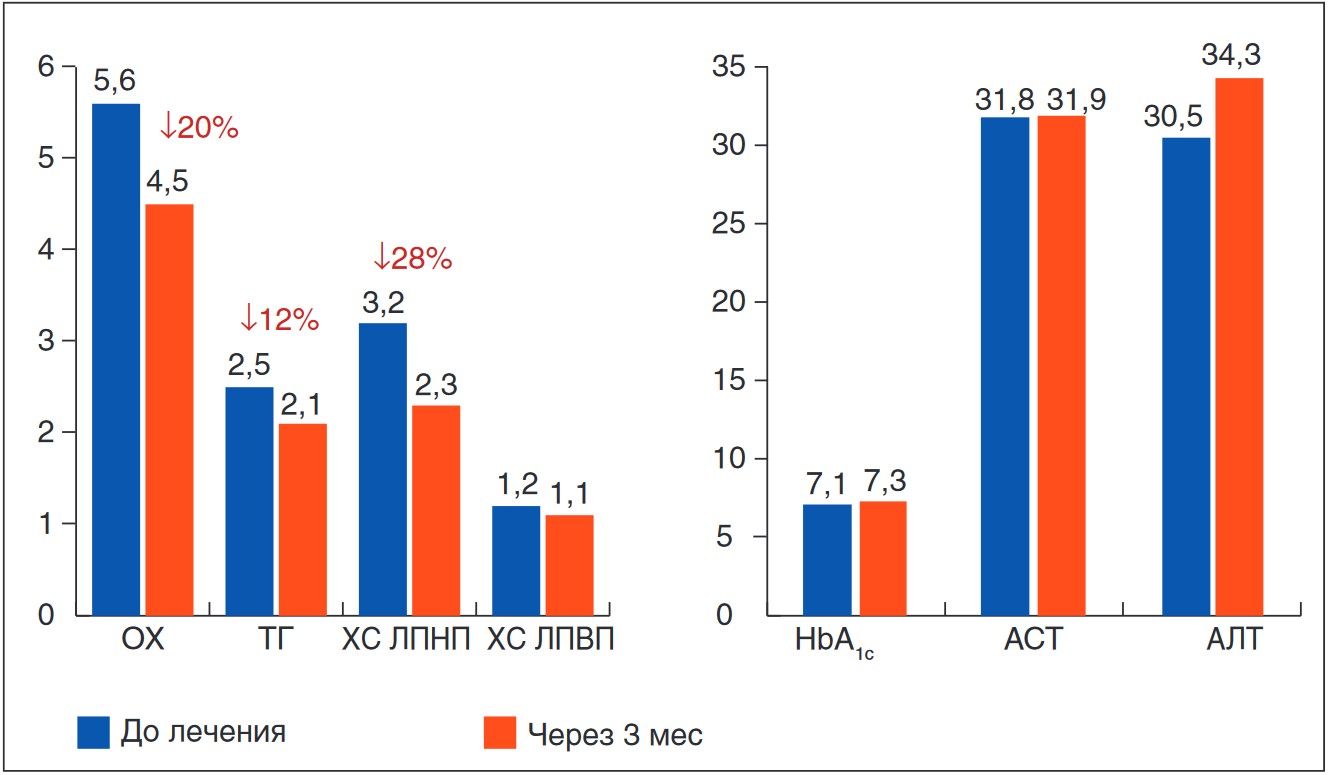 Рис. Эффективность и безопасность 3-месячного применения питавастатина в общей группе пациентов
Рис. Эффективность и безопасность 3-месячного применения питавастатина в общей группе пациентов
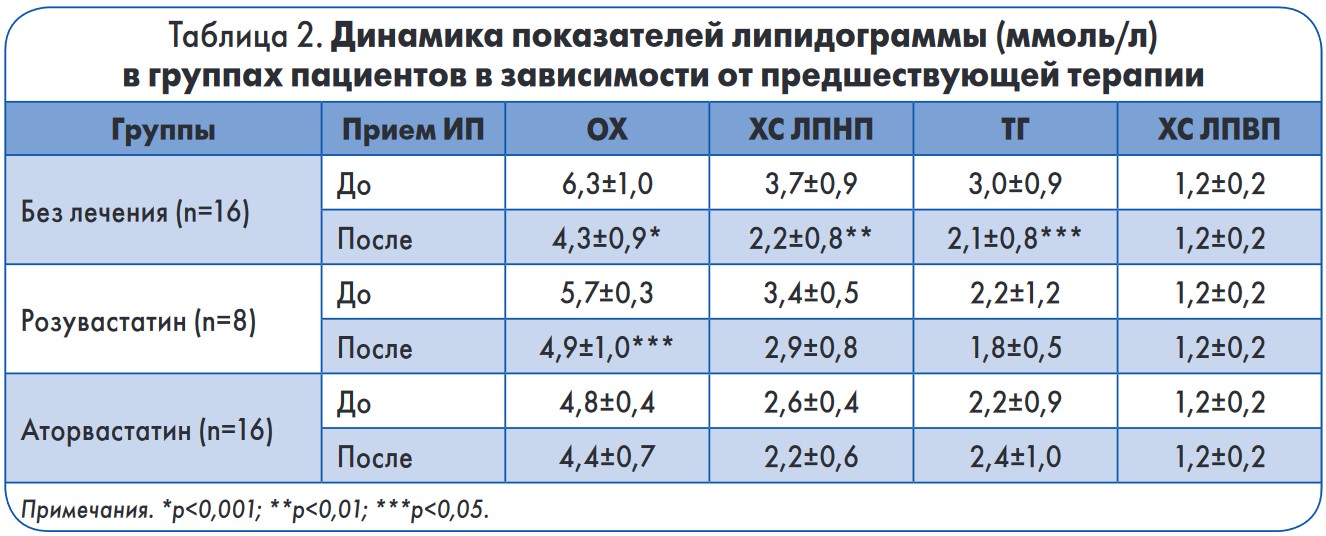
При оценке динамики показателей липидограммы в группах пациентов в зависимости от предшествующей терапии получены следующие данные (табл. 2): исходные уровни показателей липидного профиля (ОХ, ХС ЛПНП и ТГ) были наиболее высокими у пациентов, которые не получали предварительную липидоснижающую терапию (6,3; 3,7 и 3,0 ммоль/л соответственно). У пациентов, принимавших ранее розувастатин (средняя доза – 25 мг/сут), – 5,7; 3,4 и 2,2 ммоль/л; аторвастатин (средняя доза – 18,75 мг/сут) – 4,8; 2,6 и 2,2 ммоль/л соответственно. После 3 мес приема питавастатина в дозе 4 мг/сут у нелеченных ранее пациентов отмечено наиболее выраженное достоверное снижение уровней ОХ на 32% (р<0,001), ТГ – на 30% (р=0,05), ХС ЛПНП – на 41% (р<0,005). В группе розувастатина выявлено достоверное снижение ОХ на 14% (р=0,003), ХС ЛПНП – на 15% (р=0,3), ТГ – на 18% (р=0,5). У пациентов в группе аторвастатина исходные показатели холестеринового обмена были наиболее низкими. После приема питавастатина в течение 3 мес у них отмечено снижение уровней ОХ на 8% и ХС ЛПНП на 15% (р<0,2). Уровень ТГ в данной группе при приеме ИП был несколько выше (на 9%), чем до его назначения (табл. 2).
Следует отметить, что целевых уровней ОХ и ХС ЛПНП (<4,0 и <1,8 ммоль/л или снижение этих показателей на >50% от исходного уровня) достигли: в общей группе – 40% обследованных, в группе без предшествующей терапии – 75%, в группе аторвастатина и розувастатина – по 25% пациентов.
В настоящее время в развитых странах большинство пациентов с установленным диагнозом ИБС (до 80-95%) принимают статины.
Однако по ряду причин целевые уровни показателей липидограммы (прежде всего ОХ и ХС ЛПНП) при их применении достигаются далеко не всегда. В ряде случаев это связано с плохой переносимостью конкретных препаратов, межлекарственным взаимодействием с другими препаратами либо субъективными причинами со стороны врача и пациента. Исследования последних лет позволяют считать, что только агрессивная тактика назначения статинов в высоких дозах может обеспечить эффективное снижение этих показателей.
В ближайшем будущем ожидаются результаты многоцентровых клинических исследований, которые помогут сформировать более полное представление о возможностях лечения пациентов высокого СС-риска, связанных с применением питавастатина. Однако уже сегодня можно сказать, что появление препарата Ливазо является новым шагом в развитии статинотерапии, который поможет решить многие проблемные вопросы, в том числе связанные с лечением пациентов с СД или высоким риском его развития.
Питавастатин – препарат, способный обеспечить достижение основных целей гиполипидемической терапии и улучшение приверженности пациентов к лечению за счет эффективности и хорошей его переносимости, в том числе в случаях, когда использование статинов ограничивается наличием метаболических нарушений.
Доказано положительное влияние питавастатина на уровни глюкозы и HbA1С у пациентов с СД. В нашем исследовании эти показатели достоверно не изменялись, по-видимому, в связи со сравнительно небольшим количеством пациентов и продолжительностью наблюдения.
Выводы
1. Питавастатин в дозе 4 мг/сут в течение 3 мес достоверно снижал показатели ОХ и ХС ЛПНП у пациентов с ИБС и сопутствующим СД, которые ранее не принимали липидоснижающую терапию или не достигали целевого уровня ХС при назначении малых и средних доз аторвастатина (18,8 мг/сут) и розувастатина (25 мг/сут). В группах с предшествующей статинотерапией целевые уровни ХС были достигнуты в 25% случаев, у пациентов без предшествующего назначения статинов – в 75%.
2. Выявлена хорошая переносимость питавастатина: ни один пациент не отказался от приема препарата из-за возникновения каких-либо нежелательных явлений. Показано отсутствие достоверного влияния на уровни трансаминаз (АЛТ и АСТ), показателей глюкозы крови, HbA1С.
Список литературы находится в редакции.
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 1 (56) лютий 2018 р.