21 березня, 2018
Комбинация эналаприла и гидрохлортиазида: современная классика

Сердечно-сосудистые заболевания (ССЗ) являются основной причиной смерти во всем мире. По прогнозам Всемирной организации здравоохранения (ВОЗ), в 2030 г. от ССЗ умрет около 23,6 млн человек. Пациенты с ССЗ и лица с высоким риском нуждаются в раннем выявлении и оказании помощи путем консультирования и при необходимости приема лекарственных средств (ВОЗ, 2015).
Снижение бремени ССЗ: роль ингибиторов АПФ
ССЗ являются тяжелым бременем для экономики всех стран мира, особенно если речь идет о странах с низким и средним уровнем дохода. В условиях отсутствия системы страховой медицины наличие ССЗ способствует снижению уровня жизни пациентов из-за высоких расходов собственных средств на медицинскую помощь. Многие пациенты с ССЗ умирают в самые продуктивные годы жизни.
Для уменьшения распространенности ССЗ эксперты ВОЗ определили ряд «наиболее выгодных» или высокоэффективных с точки зрения затрат мероприятий, практически осуществимых даже в условиях низкой обеспеченности ресурсами. В перечень мер, которые могут осуществляться для снижения распространенности ССЗ на общенациональном уровне, входят: борьба против курения; меры по снижению потребления алкоголя, продуктов с высоким содержанием жиров, сахара и соли; строительство пешеходных и велосипедных дорожек для повышения уровня физической активности; популяризация спорта; обеспечение правильного питания детей в школах.
Первичная СС-профилактика должна быть ориентирована на лиц со средним или высоким уровнем СС-риска или тех, у кого имеются отдельные серьезные факторы риска, такие как артериальная гипертензия (АГ) и гиперхолестеринемия.
Для вторичной профилактики ССЗ у лиц с уже имеющимися заболеваниями, включая сахарный диабет (СД), необходимо проведение лечения с использованием лекарственных средств, важное место среди которых занимают ингибиторы ангиотензинпревращающего фермента – ИАПФ (ВОЗ, 2015).
Следует отметить, что ИАПФ применяются в кардиологии начиная с 70-х гг. прошлого века, и в настоящее время они прочно занимают позицию препаратов первого ряда для лечения АГ, ишемической болезни сердца (ИБС) и хронической сердечной недостаточности (ХСН).
В многочисленных клинических исследованиях ИАПФ продемонстрировали высокую антигипертензивную эффективность, кардио-, нейро- и нефропротективные свойства, независимо от степени влияния на артериальное давление (АД). К важнейшим классовым характеристикам ИАПФ относится их метаболическая нейтральность. ИАПФ не влияют на углеводный, липидный и пуриновый обмены, что значительно расширяет круг пациентов, которым эти препараты могут быть назначены на длительное время без дополнительного риска (А.Г. Евдокимова, М.В. Ложкина, 2013).
В 1975 г. первый представитель ИАПФ каптоприл произвел настоящую революцию в кардиологии, продемонстрировав высокую эффективность при АГ, в том числе при резистентности к терапии другими препаратами. Спустя 5 лет был синтезирован эналаприл, характеризующийся более длительным блокированием АПФ и лучшим профилем безопасности.
Несмотря на новые разработки в области лечения АГ, эналаприл прочно удерживает позиции золотого стандарта ИАПФ. Он обладает лучшими классовыми свойствами ИАПФ: обеспечивает оптимальный суточный профиль АД и защиту органов-мишеней от повреждающего воздействия АД, увеличивает продолжительность и качество жизни пациентов с ИБС и ХСН, а также замедляет развитие СС-осложнений у пациентов с СД.
Механизм действия эналаприла
Основной системный эффект эналаприла – блокирование АПФ, что, в свою очередь, приводит к уменьшению содержания в плазме крови ангиотензина ІІ и, как следствие, к периферической вазодилатации, уменьшению секреции альдостерона, повышению концентрации калия и активности ренина в плазме крови, а также снижению АД (P.A. Todd, R.C. Heel, 1986).
К гемодинамическим последствиям этих изменений можно отнести повышение сердечного выброса, снижение периферического сосудистого сопротивления, конечного диастолического давления. При длительном применении эналаприл уменьшает степень гипертрофии миокарда левого желудочка (ЛЖ) и замедляет темпы его дилатации, предотвращая прогрессирование СН. Кроме того, он уменьшает выраженность внутриклубочковой гипертензии, замедляет развитие гломерулосклероза и снижает риск развития почечной недостаточности – ПН (Д.В. Преображенский и соавт., 1997). Эналаприл относится к липофильным пролекарствам с преимущественно почечной элиминацией. Поступая в организм в неактивной форме, он биотрансформируется в печени и превращается в активное вещество эналаприлат, липофильность которого примерно в 2,5 раза ниже, чем у эналаприла (А.Г. Евдокимова, М.В. Ложкина, 2013).
Таким образом, механизм действия эналаприла наряду с выраженным гипотензивным эффектом обеспечивает такие клинические эффекты, как снижение пред- и постнагрузки на миокард, предотвращение и обратное развитие ремоделирования сердца и сосудов. Эналаприл не оказывает существенного влияния на минутный объем и частоту сердечных сокращений.
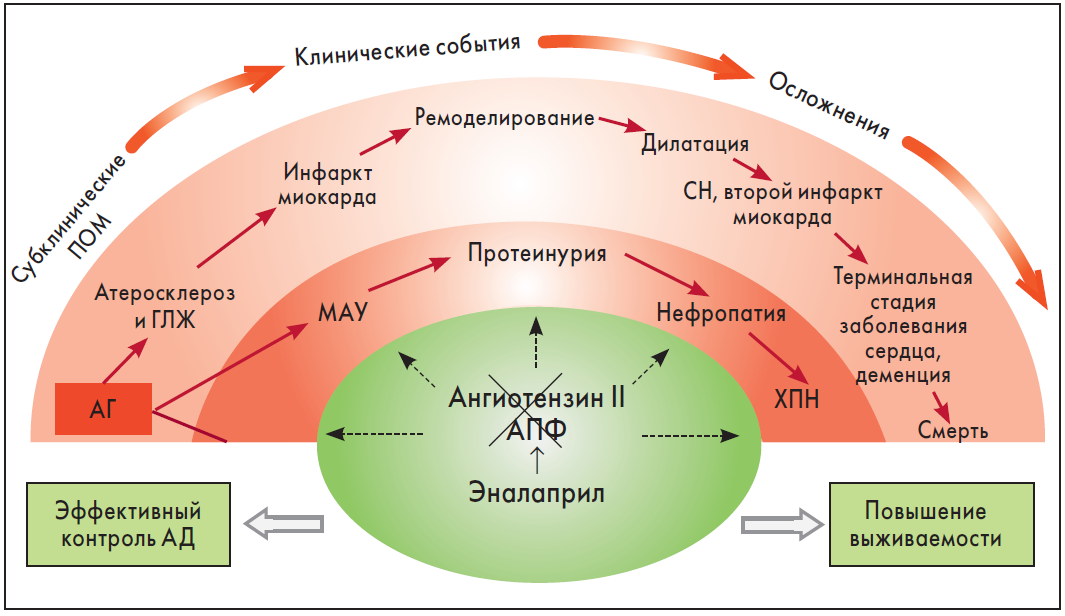
Эналаприл имеет широкий перечень показаний к применению, который включает АГ, ХСН, бессимптомную систолическую дисфункцию ЛЖ со сниженной фракцией выброса – ФВ (А.Г. Евдокимова, М.В. Ложкина, 2013). Таким образом, пользу от терапии эналаприлом могут получить пациенты, находящиеся на разных этапах СС-континуума (рис.).
Рис. Эффекты ингибирования образования ангиотензина II и блокады каскада последствий нейрогуморальной дисрегуляции под влиянием эналаприла прослеживаются на всех этапах СС-континуума
Примечания. ПОМ – поражение органов-мишеней; ГЛЖ — гипертрофия левого желудочка; МАУ – микроальбуминурия; ХПН — хроническая почечная недостаточность.
Эналаприл в лечении ССЗ
Артериальная гипертензия
Эналаприл оказывает дозозависимый антигипертензивный эффект в течение 24 ч после однократного перорального приема. Максимальное снижение АД достигается через 6-8 ч после приема препарата (R.O. Davies, 1984). Для стабильного контроля АГ в течение суток достаточно однократного приема эналаприла в дозе 20 мг (средняя доза эналаприла, которая чаще всего применяется в клинической практике).
Применение эналаприла при неосложненной АГ основывается на надежной доказательной базе: его эффективность и безопасность, а также благоприятное влияние на СС-прогноз продемонстрированы в многочисленных исследованиях, в том числе сравнительных.
В крупном клиническом рандомизированном исследовании ANBP2 (6083 больных, длительность наблюдения – 4,1 года) антигипертензивный эффект эналаприла сравнивали с эффектом диуретика гидрохлортиазида – ГХТЗ (R.B. Palmieri et al., 2003). Эффект препаратов оказался сопоставимым (среднее снижение систолического/диастолического АД составило 26/12 мм рт. ст. в обеих группах), однако в группе эналаприла за 4 года наблюдения совокупная частота СС-осложнений и случаев смерти была на 11% ниже.
Следует отметить, что АГ у больных СД встречается в 2 раза чаще, чем в общей популяции. У пациентов с АГ, развившейся на фоне СД, ИАПФ являются препаратами первой линии, что связано с их способностью предотвращать развитие диабетической нефропатии. Кроме того, доказано, что применение эналаприла может предотвращать макрососудистые осложнения СД, которые чаще всего и становятся причиной смерти у этих больных.
В рандомизированном двойном слепом плацебо-контролируемом исследовании ABCD (Appropriate Blood pressure Control in Diabetes), посвященном влиянию интенсивного и умеренного снижения АД с помощью нисолдипина и эналаприла у пациентов с АГ на фоне СД 2 типа, было показано достоверное снижение частоты развития инфаркта миокарда (ИМ) в группе эналаприла по сравнению с нисолдипином при сопоставимом снижении уровня АД (R.O. Estacio et al., 1998).
Помимо положительного влияния эналаприла на прогноз у пациентов с СД, получено множество подтверждений его эффективности в снижении инсулинорезистентности периферических тканей, замедлении прогрессирования метаболических нарушений и предупреждении новых случаев СД (H. Tezcan, 2003).
Ретроспективный анализ исследования SOLVD (Studies of Left Ventricular Dysfunction) продемонстрировал, что в группе больных, принимавших эналаприл, частота развития СД составила только 5,9%, а в группе плацебо – 22,4% (р<0,0001). Наиболее выраженное снижение риска развития диабета отмечалось в субпопуляции больных с нарушением толерантности к глюкозе (6,1-7,0 ммоль/л): на фоне приема эналаприла частота развития СД составила 3,3%, тогда как в группе плацебо – 48% (р<0,0001) (E. Vermes et al., 2003).
Таким образом, применение эналаприла для лечения АГ на фоне метаболического синдрома или СД, а также при диабетической нефропатии полностью обосновано с точки зрения доказательной медицины.
Ишемическая болезнь сердца
Применение ИАПФ в ранние сроки развития ИМ с подъемом сегмента ST у пациентов со сниженной ФВ ЛЖ (≤40%) или признаками СН в раннем периоде ИМ способствует снижению риска смерти в первые 30 дней после события. Согласно европейским рекомендациям по ведению пациентов с острым коронарным синдромом с элевацией сегмента ST (2012) терапию ИАПФ показано начинать в первые 24 ч острого ИМ у пациентов с признаками СН, дисфункцией ЛЖ, диабетом или инфарктом передней локализации: класс рекомендации І (настоятельно рекомендовано), уровень доказательств А (высший).
ИАПФ рекомендованы для длительного применения у пациентов с ИМ с подъемом сегмента ST и признаками СН как жизнеспасающие препараты. Эналаприл – один из представилей группы, который обладает убедительной доказательной базой, демонстрирующей его эффективность в лечении таких больных. Установлено, что препарат обладает антиишемическим эффектом, препятствует ремоделированию миокарда, замедляет развитие фиброза (Н.В. Стуров, 2011).
Назначение эналаприла в течение первых 24 ч от начала развития клиники ИМ с признаками нарушения сократимости способствует увеличению ФВ ЛЖ (S.G. Foy et al., 1994), сокращению зоны инфаркта и предотвращает дилатацию полости ЛЖ (S.P. Schulman, 1995).
Хроническая сердечная недостаточность
Назначение ИАПФ является стандартным подходом в лечении больных ХСН, и эналаприл входит в перечень препаратов, рекомендованных к применению Европейским обществом кардиологов (P. Ponikowski et al. ESC Task Force, 2016). ИАПФ показан всем симптомным пациенам с ХСН со сниженной ФВ дополнительно к бета-блокатору в целях снижения частоты повторных госпитализаций и риска смерти: класс рекомендации І (настоятельно рекомендовано), уровень доказательств А (высший).
Эффекты эналаприла при ХСН хорошо изучены; препарат назначается в дозах 5-40 мг в сутки (стартовая доза, рекомендованная ESC, – по 2,5 мг 2 раза в сутки) для улучшения качества жизни и прогноза пациентов.
В исследовании SOLVD prevention (Studies of Left Ventricular Dysfunction Prevention) назначение эналаприла в дозе 2,5-20 мг в сутки в дополнение к базисной терапии у пациентов с асимптомной дисфункцией ЛЖ способствовало значительному улучшению прогноза.
За трехлетний период наблюдения в группе эналаприла было зафиксировано достоверное (р<0,001) снижение частоты случаев смерти вследствие прогрессирования недостаточности кровообращения на 29% (SOLVD Investigators, 1992).
Включение эналаприла в схему лечения пациентов с ХСН II-III функционального класса по NYHA приводило к достоверному снижению уровня общей смертности на 16% по сравнению с плацебо, в основном за счет снижения частоты случаев смерти вследствие прогрессирования ХСН (SOLVD Investigators, 1991). Помимо этого, в группе эналаприла отмечалась более низкая частота развития мерцательной аритмии (5,4 против 24% в группе плацебо).
В рандомизированном двойном слепом плацебо-контролируемом исследовании CONSENSUS с использованием эналаприла была впервые продемонстрирована способность ИАПФ снижать летальность больных с тяжелой ХСН (IV функционального класса). Суточную дозу эналаприла в составе комбинированной терапии ХСН, включавшей сердечные гликозиды и диуретики, титровали от 2,5 до 40 мг. В первые 6 мес эналаприл снижал смертность на 40% относительно плацебо (p=0,002), в течение 1 года – на 31% (р=0,001) (The Consensus Trial Study Group, 1987). В дальнейшем всем пациентам, которые приняли участие в исследовании, было рекомендовано принимать эналаприл. В ходе продленного наблюдения за больными через 8 мес выживаемость в группах плацебо и эналаприла составила 32 и 48% соответственно (p=0,001), а спустя 2 года после завершения исследования – 21 и 30% (p=0,006) (K. Swedberg et al., 1990). Десять лет спустя снова было изучено состояние пациентов, наблюдавшихся в исследовании CONSENSUS. Установлено, что на протяжении 10 лет общее снижение риска смерти под влиянием эналаприла составило 30%. Было рассчитано, что эналаприл достоверно увеличивал продолжительность жизни при тяжелой ХСН в 1,5 раза (K. Swedberg et al., 1999).
В исследованиях украинских ученых продемонстрировано, что кардио- и ренопротективный эффекты эналаприла при ХСН развиваются уже в первые недели терапии (В.А. Визир, А.Е. Березин, 2002; Коломиец и соавт., 2002).
Органопротекторные свойства эналаприла
Вазопротекторный эффект эналаприла реализуется за счет уменьшения выраженности эндотелиальной дисфункции (вследствие повышения выработки эндотелийрелаксирующего фактора NO); антипролиферативного и антитромбоцитарного эффектов; усиления эндогенного фибринолиза.
Показано, что на фоне приема эналаприла уменьшается толщина комплекса интима-медиа сонных артерий, которая признана независимым фактором риска развития СС-событий и инсульта (N. Hosomi et al., 2001).
Исследование по изучению кардиопротекторных эффектов эналаприла у больных АГ выявило достоверное снижение индекса массы миокарда ЛЖ на 39% (p<0,001), а также улучшение его сократительной способности в виде увеличения ФВ (p<0,05). Помимо этого, снижался риск развития ХСН, что сопровождалось снижением риска развития желудочковых аритмий и улучшением общего клинического прогноза (J.R. Gonzales-Juanately et al., 1998).
Результаты исследования PRESERVE (Prospective Randomized Enalapril Study Evaluating Regression of Ventricular Enlargement) свидетельствуют о том, что у больных АГ и гипертрофией ЛЖ прием эналаприла в дозе 20 мг 1 раз в сутки (59% пациентов принимали комбинацию эналаприла с ГХТЗ) обеспечивает не только надежный контроль АД, но и обратное развитие гипертрофии миокарда (R.B. Devereux et al., 1996).
Показано, что применение эналаприла в составе комплексной терапии мышечной дистрофии Дюшенна способствует восстановлению сократительной способности миокарда (E. Cinteza et al., 2017).
Исследования, подтвердившие нефропротективные свойства ИАПФ, были выполнены с эналаприлом в популяции высокого риска поражения почек – у больных СД 2 типа. Так, применение эналаприла в дозе 10 мг в сутки у данной категории пациентов с нормальным уровнем АД и микроальбуминурией за 7 лет наблюдения привело к снижению риска развития нефропатии на 42% относительно группы плацебо (р<0,001). В группе плацебо отмечался прогрессирующий рост альбуминурии; уровень креатинина плазмы крови (маркера ПН) за 7 лет вырос на 16%, а в группе эналаприла данные показатели не изменились (M. Ravid et al., 1996).
Комбинированная терапия: эналаприл + ГХТЗ
Преимущества комбинированного лечения АГ определяются различными механизмами действия препаратов, взаимным потенцированием и суммированием их эффектов, что ускоряет достижение целевого уровня АД и обеспечивает его длительный контроль. Это особенно важно для пациентов высокого кардиоваскулярного риска, у которых необходимо как можно раньше добиться устойчивого контроля АД. Применение антигипертензивных комбинаций позволяет снизить дозу каждого из компонентов, что улучшает переносимость лечения и повышает приверженность больных к терапии. К тому же определенные комбинации позволяют нивелировать нежелательные эффекты каждого из компонентов (D.S. Wald et al., 2009).
В соответствии с действующими европейскими рекомендациями по лечению АГ наиболее рациональными комбинациями являются блокаторы ренин-ангиотензиновой системы (РАС) в сочетании с диуретиками или антагонистами кальция (G. Mancia et al., 2013). Препаратами выбора при этом являются тиазидные или тиазидоподобные диуретики.
Как известно, тиазидные диуретики используются в клинической практике дольше, чем все другие классы антигипертензивных препаратов, – с конца 50-х гг. прошлого века. Доказано, что тиазидные диуретики предупреждают развитие СС-осложнений и в особенности инсульта у больных АГ (Д.В. Преображенский и соавт., 2004). У пациентов с АГ тиазидные диуретики доказано предотвращают сердечно-сосудистые осложнения.
Комбинация тиазидного диуретика и ИАПФ воздействует на два основных патофизиологических механизма АГ, устраняя задержку натрия и воды и уменьшая активацию РАС. Два разных компонента терапии – ИАПФ и диуретик не только усиливают антигипертензивное действие, но и нивелируют побочные эффекты друг друга: ИАПФ уменьшает потери калия, вызванные диуретиком, а диуретик снижает риск развития гиперкалиемии, которая может возникать на фоне приема блокаторов РАС.
В Украине на протяжении многих лет используется ГХТЗ – диуретик с обширной доказательной базой в кардиологии. ГХТЗ оказывает умеренный диуретический эффект, снижает объем циркулирующей крови, содержание в стенке сосудов ионов натрия и ее чувствительность к влиянию сосудосуживающих факторов. Низкие дозы ГХТЗ обеспечивают снижение АД примерно у 50% пациентов, тогда как увеличение дозы препарата до 25 мг в сутки может повысить эффективность терапии еще на 20%. В дозе 25-50 мг в сутки ГХТЗ способствует снижению АД у 80-90% больных (M.E. Emst, M. Moser, 2010).
Комбинация двух «классических» представителей группы ИАПФ и группы тиазидных диуретиков – эналаприла и ГХТЗ – сегодня по-прежнему актуальна. На украинском рынке присутствует фиксированная комбинация этих препаратов в оптимальных дозировках (10 мг эналаприла + 25 мг ГХТЗ) – препарат Берлиприл Плюс. На многочисленные преимущества фиксированных антигипертензивных комбинаций указывается в современных рекомендациях по лечению АГ: такой подход позволяет повысить приверженность пациентов к лечению, упрощает терапию, исключает самостоятельную отмену препаратов или изменение их дозировок.
Эналаприл как эталонный ИАПФ
Эналаприл является одним из самых изученных представителей своего класса, обладает доказанной эффективностью в снижении АД и способностью улучшать прогноз и качество жизни больных на всех этапах СС-континуума – от неосложненной АГ до терминальной стадии ХСН. Именно поэтому эналаприл включен в список важнейших лекарственных средств ВОЗ, где он фигурирует сразу в двух категориях – как антигипертензивное средство и как средство для лечения ХСН (http://www.who.int/medicines/publications/essentialmedicines/en). При этом интерес к эналаприлу исследователей и клиницистов не только не ослабевает, но и остается на самом высоком уровне: в базе данных PubMed за 2017 г. эналаприлу посвящено 168 научных публикаций (для сравнения: каптоприлу – 147, лизиноприлу – 68, рамиприлу – 60 и т. д.) (US National Library of Medicine National Institutes of Health; http://www.ncbi.nlm.nih.gov/pubmed).
Выводы
- Применение комбинированной терапии АГ позволяет воздействовать на различные звенья патогенеза заболевания, добиться адекватного снижения АД и уменьшить риск развития СС-осложнений.
- Назначение фиксированной комбинации эналаприла и ГХТЗ является одним из рациональных путей повышения приверженности пациентов к лечению вследствие упрощения схемы терапии.
- Объединение классических препаратов, хорошо зарекомендовавших себя в клинической практике, – важное условие обеспечения современных стандартов лечения пациентов с ССЗ.
Подготовила Александра Демецкая
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 1 (56) лютий 2018 р.