3 жовтня, 2018
Лікування стабільних форм хронічного обструктивного захворювання легень: поточні рекомендації та нереалізовані потреби
Хронічне обструктивне захворювання легень (ХОЗЛ) часто зустрічається в щоденній роботі лікаря первинної ланки і є суттєвим фінансовим тягарем для пацієнтів, їхніх сімей та суспільства. Хоча задишка, кашель, свистячі хрипи, відчуття стискання грудної клітки та/або відхаркування мокротиння є типовими симптомами ХОЗЛ, деякі пацієнти звертаються до лікаря з менш очевидних причин, як-от: вимушений сидячий спосіб життя внаслідок швидкої втомлюваності та обмеження фізичних можливостей. І фармакологічне, і нефармакологічне лікування ХОЗЛ може зменшити симптоми, коригувати коморбідні стани, запобігти загостренням, покращити якість життя хворих і толерантність до фізичних навантажень.
Пацієнти з ХОЗЛ потребують лікування, яке ґрунтується на симптомах, анамнезі та їхніх власних цілях, з регулярним контролем, що має на меті виявлення потреби в посиленні чи припиненні терапії, а також консультації пульмонолога. Лікарі первинної ланки ведуть близько 80% пацієнтів з ХОЗЛ. Це дає можливість залучати хворих до визначення цілей лікування та створення індивідуальних терапевтичних планів, що покращує комплаєнс, який у пацієнтів із ХОЗЛ зазвичай є низьким, і, відповідно, поліпшує прогноз.
Поточні рекомендації з лікування ХОЗЛ
І рекомендації Глобальної ініціативи з ХОЗЛ (GOLD), і вказівки Фундації ХОЗЛ радять застосовувати індивідуалізоване лікування, що має ґрунтуватися на ретельній оцінці симптомів (в тому числі їхньої динаміки) та/або змін частоти загострень з метою вчасної ескалації терапії. Фенотипи ХОЗЛ (перебіг із частими загостреннями, хронічний бронхіт, синдром перехресту астми та ХОЗЛ – СП
А/ХОЗЛ) також мають бути враховані при виборі лікування.
Стратегія GOLD (2017)
Рекомендації GOLD (2017) засновані на спрощеному підході, за якого дихальні симптоми та характеристики загострень дозволяють розподілити пацієнтів на категорії GOLD A, В, С та D (GOLD A – слабко виражені симптоми, низька частота загострень; GOLD B – сильно виражені симптоми, низька частота загострень; GOLD C – слабко виражені симптоми, висока частота загострень; GOLD D – сильно виражені симптоми, висока частота загострень).
Проведення спірометрії після інгаляції бронходилататора дозволяє підтвердити діагноз ХОЗЛ за умов співвідношення об’єму форсованого видиху за 1-шу секунду та форсованої життєвої ємності легень (ОФВ1/ФЖЄЛ) <0,7 та визначає рівень обмеження потоку повітря залежно від відсотка прогнозованого ОФВ1 (1 – ≥80%; 2 – 50-79%; 3 – 30-49%; 4 – <30%). Повторне проведення спірометрії дозволяє виявити осіб зі швидким зниженням функції легень, яких слід направити на консультацію до пульмонолога.
Нефармакологічне лікування
Припинення куріння та легенева реабілітація є головними аспектами лікування ХОЗЛ, причому перший фактор характеризується найбільшим впливом на природний перебіг цієї хвороби. Нікотинзамісна терапія, а також вареніклін і бупропіон збільшують імовірність успішної відмови від куріння на тривалий час.
Легеневу реабілітацію, яка включає вправи, навчання пацієнта, модифікацію способу життя, слід розглядати як важливу складову лікування пацієнтів з ХОЗЛ. Така реабілітація рекомендована всім особам з ХОЗЛ ступенів B-D за GOLD (постбронходилататорне співвідношення ОФВ1/ФЖЄЛ <0,70 та ОФВ1 <80% від прогнозованого). Кокранівський огляд, присвячений легеневій реабілітації при ХОЗЛ (2015), який включав 65 рандомізованих контрольованих досліджень за участю 3822 осіб, дозволив зробити висновки, що цей метод зменшує задишку та втомлюваність; своєю чергою, це призводить до статистично достовірного покращення функціонального стану, підвищення толерантності до навантажень та якості життя. Таким чином, включення легеневої реабілітації до плану лікування може забезпечити додаткові переваги.
Показано, що довготривала оксигенотерапія покращує виживаність у пацієнтів з ХОЗЛ та тяжкою гіпоксемією в спокої (визначеною як парціальний тиск кисню в артеріальній крові (PaO2) ≤55 мм рт. ст. чи рівень сатурації оксигемоглобіну (SpO2) ≤88%), тому GOLD рекомендує її певним пацієнтам. Однак не існує клінічних доказів, що демонстрували б зменшення смертності внаслідок оксигенотерапії у пацієнтів зі стабільними формами ХОЗЛ та помірною десатурацією киснем артеріальної крові (PaO2 56-59 мм рт. ст. чи SpO2 88-90%) у спокої або при фізичному навантаженні.
Дослідження LOTT (Long-Term Oxygen Treatment Trial), у якому вивчався вплив довготривалої кисневої терапії у 738 пацієнтів з ХОЗЛ та помірною десатурацією у спокої (SpO2 89-93%) чи при фізичному навантаженні (SpO2 ≥80% при ≥5 хв навантаження та <90% при ≥10 с навантаження), встановило, що довготривала оксигенотерапія не подовжує час до смерті чи першої госпіталізації з приводу ХОЗЛ.
У Кокранівському огляді (2016) Ekstrom і співавт. надали докази помірної сили, що кисень може зменшити задишку при застосуванні під час фізичного навантаження у пацієнтів з ХОЗЛ з помірною гіпоксемією та без гіпоксемії, однак не покращує якість життя, пов’язану зі станом здоров’я. Якщо не зрозуміло, коли і в якому режимі призначати оксигенотерапію, слід проконсультуватися з пульмонологом.
Фармакологічне лікування
У нещодавньому оновленні рекомендацій GOLD повідомляється про розбіжність між функціональним станом легень і вираженістю симптомів у пацієнтів з ХОЗЛ. Хоча в цих рекомендаціях лікарську тактику обирають на основі тяжкості симптомів та ризику загострень, автори підтверджують роль спірометрії у встановленні діагнозу, оцінці прогнозу та виборі нефармакологічного лікування.
Ступені GOLD A-D визначають початок лікування та модифікацію його із часом, включно з ескалацією чи деескалацією, наприклад, припинення застосування інгаляційних кортикостероїдів (ІКС) в осіб з нечастими загостреннями або в тих, у кого загострення продовжуються, незважаючи на лікування ІКС. Слід також розглянути припинення прийому другого бронходилататора тривалої дії в пацієнтів, у яких рівень задишки не зменшився після переходу з монотерапії на лікування двома препаратами. Оскільки ХОЗЛ є прогресуючим захворюванням, варто зауважити, що визначити рівень покращення симптомів досить складно, а після деескалації терапії вираженість симптомів може повернутися до попереднього рівня. Залежно від ступеня за GOLD лікування є таким.
- Пацієнти групи GOLD A: стартове лікування бронходилататором короткої чи тривалої дії.
- Пацієнти групи GOLD B: стартове лікування одним антагоністом мускаринових рецепторів тривалої дії (АМТД) чи β2-агоністом тривалої дії (БАТД). Якщо симптоми (задишка) є важкими при початку лікування чи утримуються на тлі застосування одного бронходилататора тривалої дії, рекомендований прийом комбінації АМТД з БАТД.
- Пацієнти групи GOLD C: стартове лікування АМТД (АМТД є препаратами вибору, оскільки більш виражено запобігають загостренням, ніж БАТД) з ескалацією до комбінації АМТД + БАТД при подальшій появі загострень. Може бути розглянутий також перехід на ІКС + БАТД, хоча йому не слід надавати перевагу у зв’язку з імовірним ризиком розвитку пневмонії.
- Пацієнти групи GOLD D: стартове лікування АМТД + БАТД; у пацієнтів з анамнезом чи результатами обстежень, що свідчать про СП А/ХОЗЛ чи підвищену кількістю еозинофілів, перевага може надаватися ІКС + БАТД (однак слід пам’ятати про ризик пневмонії). У разі збереження симптомів чи продовження загострень слід розглянути можливість переходу на потрійну терапію ІКС + АМТД + БАТД.
Ступені ХОЗЛ за GOLD є цінним інструментом у виборі стартової терапії та визначенні подальшої тактики. Стартова терапія може забезпечити достатній контроль хвороби у деяких пацієнтів, але прогресування захворювання та персистенція симптомів часто вимагають ескалації лікування. Остання повинна ґрунтуватися на змінах у функціональному стані та вираженості симптомів, які можна оцінити шляхом відповідного опитування чи проведення спеціальних тестів, наприклад тесту з 6-хвилинною ходьбою.
Хорошим прикладом зручного інструмента оцінки функціонального стану є також модифікована шкала задишки Ради медичних досліджень (mMRC dyspnea scale). Оцінка має поєднуватися з відповідним подальшим спостереженням і порівнянням клінічної картини захворювання та її впливу на життєдіяльність пацієнта з вихідними показниками. Під час контрольних візитів слід також перевірити, чи правильно пацієнт користується інгаляційним пристроєм.
Регулярна оцінка стану здоров’я пацієнта важлива для забезпечення оптимальної лікарської тактики. Тест оцінки ХОЗЛ (COPD Assessment Test, CAT) є коротким простим опитувальником, який заповнює пацієнт. CAT дозволяє лікарю отримати необхідну інформацію стосовно тяжкості хвороби та її впливу на стан пацієнта. Регулярне застосування цього тесту протягом тривалого часу дозволяє моніторувати зміни функціонального стану та симптомів пацієнта.
Хоча CAT дозволяє передбачити загострення ХОЗЛ, він не пристосований для виявлення коморбідних станів, наприклад тривожності, порушень сну та депресії, які часто залишаються невиявленими. У зв’язку із цим лікар має бути насторожений стосовно зазначених станів і проводити відповідний скринінг (депресія – опитувальник PHQ‑2; тривожність – опитувальник GAD‑7; остеопороз – визначення мінеральної щільності кісток).
Лікар повинен приймати рішення стосовно часу та способу ескалації лікування не тільки за частотою загострень, а й за додатковими параметрами (відсутність покращення, зростання вираженості симптомів, погіршення функціонального стану). Наприклад, додавання другого бронходилататора рекомендовано пацієнту групи GOLD B, у якого продовжується задишка на тлі прийому одного бронхорозширювального засобу, а також пацієнту групи GOLD C із персистуючими загостреннями, незважаючи на монотерапію БАТД чи АМТД.
Для пацієнтів зі значною вираженістю симптомів (оцінка за mMRC ≥2, за CAT – ≥10) та частими (≥2/рік) загостреннями чи щонайменше одним загостренням на рік, що призводить до госпіталізації (тобто для пацієнтів групи GOLD D), першою лінією терапії є комбінація АМТД і БАТД. Нещодавнє дослідження показало, що поєднане застосування АМТД і БАТД краще запобігає загостренням, ніж комбінація ІКС + БАТД, а також зменшує їх вираженість, хоча у зв’язку з обмеженнями цього дослідження (критерії виключення, висока частка припинення участі в дослідженні) узагальнювати його висновки не варто.
Комбінацію ІКС і БАТД можна розглядати як вибір для лікування стійких загострень у деяких пацієнтів групи GOLD С та як першу лінію терапії у хворих групи GOLD D з астмоподібними симптомами чи високим рівнем еозинофілів у крові. У разі збереження симптомів на тлі прийому АМТД + БАТД можна розглянути можливість призначення потрійної терапії ІКС + АМТД + БАТД.
Слід контролювати правильність прийому ІКС, оскільки лікування цими засобами може підвищувати ризик розвитку пневмонії, а також асоціюватися з іншими побічними ефектами (кандидоз порожнини рота, якого можна уникнути шляхом полоскання рота після інгаляції; захриплість голосу; легка поява синців).
При цьому вживання ІКС не асоціюється з підвищенням смертності, а дослідження Crim і співавт. (2017) показало, що ризик пневмонії на тлі застосування ІКС порівняно з використанням плацебо в пацієнтів з помірним обмеженням току повітря та високим ризиком кардіоваскулярних захворювань не зростає. Тому лікарю слід ретельно зважити ризики та переваги ІКС в кожного окремого пацієнта з ХОЗЛ.
Комбінації ІКС і БАТД часто необґрунтовано призначаються в клінічній практиці, в тому числі пацієнтам з низьким ризиком загострень. Деескалація лікування шляхом припинення застосування ІКС можлива в пацієнтів, які приймають ІКС + АМТД + БАТД та мають <2 загострень/рік, а також хворим, у яких, незважаючи на терапію ІКС, продовжують відзначатися загострення. Застосування системних стероїдів при стабільних формах ХОЗЛ не рекомендоване.
На будь-якій стадії ХОЗЛ пацієнти можуть отримати перевагу, якщо їх направлять до пульмонолога для подальшої оцінки стану. Причинами для цього кроку можуть бути невпевненість у діагнозі, тяжке ХОЗЛ, оцінка потреби в оксигенотерапії, направлення на легеневу реабілітацію, ХОЗЛ в осіб віком до 40 років, у яких може відзначатися дефіцит α1-антитрипсину. Направлення пацієнтів зі значною емфіземою чи іншими супутніми хворобами легень дозволяє обрати хворих для хірургічних втручань (пересадка легень, хірургічні втручання з метою зменшення об’єму легень (ХВЗОЛ) тощо).
Пацієнти з ХОЗЛ можуть отримати певні переваги від сумісного ведення лікарем первинної ланки та пульмонологом. Наприклад, лікар первинної ланки може потребувати керівництва пульмонолога в лікуванні пацієнтів з тяжкими формами хвороби, вимоги до лікування яких є більш складними. Своєю чергою, пульмонологи можуть бути недостатньо обізнаними із частими коморбідними станами ХОЗЛ (наприклад, тривожністю та депресією), що обумовлює потребу в підтримці сімейного лікаря.
Хірургічні та бронхоскопічні втручання
Хірургічні та бронхоскопічні втручання потенційно можуть забезпечити значущі переваги ретельно відібраним пацієнтам з емфіземою. Наприклад, при ХВЗОЛ проводять резекцію частини легень з метою зниження надмірної повітряності, що покращує функцію легень та зменшує частоту загострень у пацієнтів з важкою емфіземою. У певних пацієнтів такі втручання можуть відтермінувати смерть, однак вони здатні збільшити ризик летального наслідку в осіб з низьким ОФВ1 та гомогенною емфіземою чи дуже низькою дифузійною ємністю легень для монооксиду вуглецю.
Технології нехірургічних бронхоскопічних втручань продовжують покращуватися. Вони були створені для досягнення результатів, аналогічних таким ХВЗОЛ, але на тлі меншої захворюваності, та для забезпечення можливості втручання у хворих з гетерогенною чи гомогенною емфіземою і значною надмірною повітряністю легень, рефрактерною до лікування. З
окрема, застосування односпрямованих ендобронхіальних клапанів та обручів для зменшення об’єму легень забезпечує значне покращення якості життя, підвищення толерантності до фізичного навантаження, поліпшення функції легень певних контингентів пацієнтів з тяжкою емфіземою. Інші види лікування, наприклад нанесення біологічного герметика з метою колапсу обраних ділянок легень з утворенням рубцевої тканини і зменшенням об’єму легені, чи парова терапія, при якій гаряча водяна пара індукує запальну відповідь у вигляді фіброзу й ателектазу і, відповідно, зменшення об’єму легені, ще перебувають в стадії розробки. Вибір хірургічного чи нехірургічного методу лікування потребує консультації пульмонолога.
У пацієнтів з дуже тяжким ХОЗЛ без значущої коморбідності вдалим варіантом лікування може бути трансплантація легень. Ця процедура покращує якість життя, але не збільшує його тривалість. Проведення пересадок легені обмежене відсутністю донорів, високою вартістю та ймовірними ускладненнями.
Рекомендації Фундації ХОЗЛ
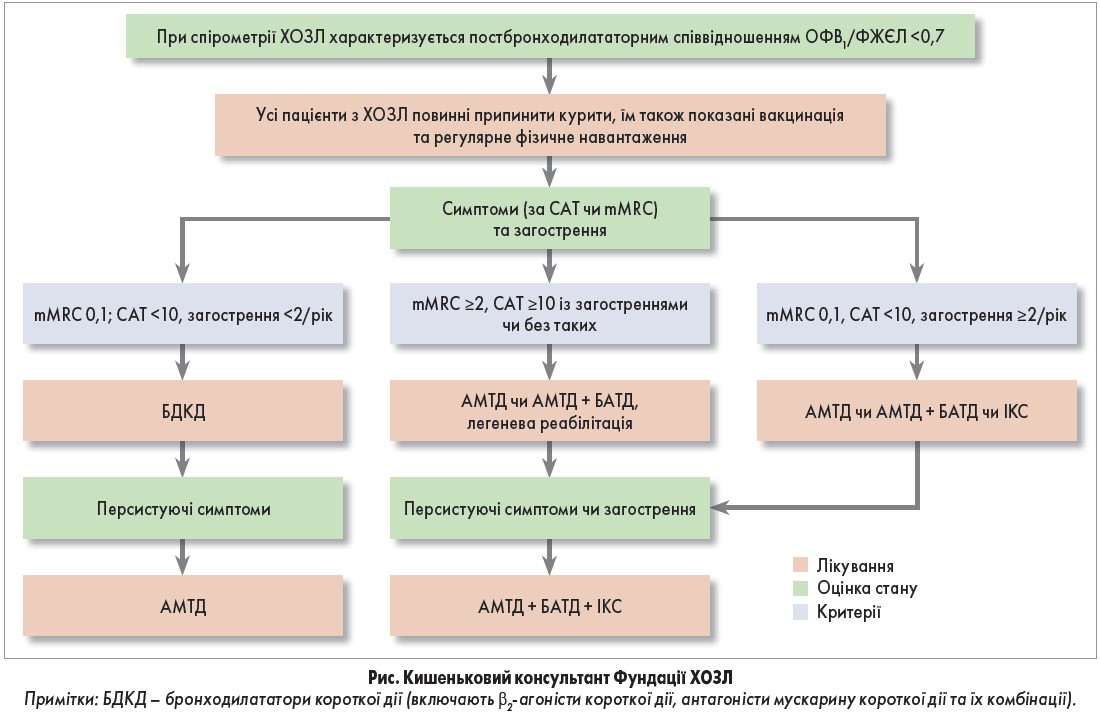
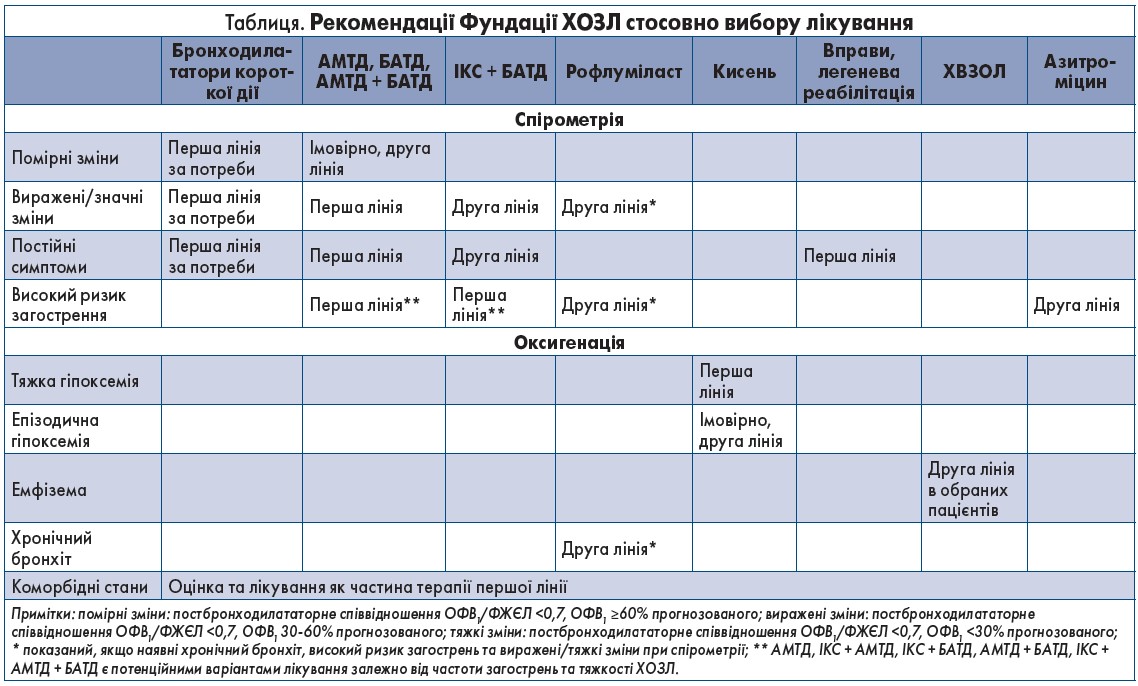
Ці рекомендації стосовно першої та другої лінії терапії ґрунтуються на діагнозі та оцінці тяжкості хвороби за показниками спірометрії, симптомами, ризиком загострень, станом оксигенації, наявністю емфіземи, хронічного бронхіту чи коморбідності. Загалом настанови Фундації ХОЗЛ відповідають рекомендаціям GOLD, хоча й мають певні відмінності (табл., рис.).
Згідно з рекомендаціями Фундації ХОЗЛ нормальні результати спірометрії не виключають наявності хронічного бронхіту, емфіземи чи інших легеневих хвороб. Тому, крім помірних, виражених та тяжких відхилень у результатах спірометрії, в цих рекомендаціях виокремлюють 2 спірометричні типи: пацієнти з нормальними результатами спірометрії та пацієнти зі співвідношенням ОФВ1/ФЖЄЛ >0,7 та ОФВ1 <80% від прогнозованого.
Важливість лікування коморбідних станів
Серед пацієнтів з ХОЗЛ поширені коморбідні стани, які часто важко розпізнати у зв’язку з різноманітною природою та відсутністю розуміння їх причин. Крім того, пацієнт може не зважати на симптоми супутніх хвороб чи не повідомити про це лікарю. Лікар, своєю чергою, може вважати ці симптоми побічними ефектами препаратів для лікування ХОЗЛ.
Відсутність належного лікування коморбідних станів може підвищувати ризик госпіталізації і загострення, погіршувати прогноз, збільшувати захворюваність, зменшувати прихильність до лікування, створювати більше навантаження на пацієнта, його родичів та систему охорони здоров’я. Часті коморбідні стани за умов ХОЗЛ включають серцево-судинні хвороби, м’язово-скелетні розлади, метаболічний синдром, тривожність/депресію, остеопороз, рак легень, серцеву недостатність.
Цінність ефективного лікування коморбідних станів для покращення прогнозу та прихильності до терапії ХОЗЛ добре задокументована. Наприклад, персоналізоване лікування хворих на ХОЗЛ з тривожністю та/або депресією може зменшити як симптоми душевних розладів, так і наслідки ХОЗЛ.
Коморбідні стани можуть негативно впливати на прихильність до фармакотерапії ХОЗЛ. Так, депресія є широковідомим фактором ризику низького комплаєнсу. Пацієнти з множинними нелікованими чи неконтрольованими супутніми патологічними станами також гірше відповідають на легеневу реабілітацію. Таким чином, лікування коморбідних станів украй важливе.
Моніторинг стану пацієнтів
Пацієнти з ХОЗЛ потребують регулярного спостереження, оскільки функція легень з часом поступово погіршується навіть за умов найкращого можливого лікування та догляду. Слід ретельно стежити за динамікою симптомів, обмеженням життєдіяльності, прогресуванням хвороби з метою модифікації терапії (за потреби) та виявлення будь-яких ускладнень чи коморбідних станів. Для моніторингу рекомендуються оцінка симптомів та застосування вищезазначених опитувальників при кожному візиті.
Нереалізовані потреби
Гіподіагностика ХОЗЛ все ще має місце: так, у США лише 50% осіб з порушеною функцією легень повідомили про формальне встановлення діагнозу ХОЗЛ. Втрачається можливість ранньої діагностики ХОЗЛ, хоча 85% пацієнтів із цим захворюванням консультуються на первинній ланці медичної допомоги з приводу симптомів з боку нижніх відділів дихальної системи протягом 5 років до встановлення їм діагнозу. Ці хворі мали б стати кандидатами для подальшої оцінки виявлених симптомів, в тому числі за допомогою спірометрії.
Початок лікування на ранніх стадіях ХОЗЛ потенційно здатен покращити пов’язану зі здоров’ям якість життя та сповільнити прогресування хвороби за допомогою таких стратегій, як припинення куріння. В практичному аспекті для покращення ранньої діагностики слід застосовувати відповідні опитувальники та за клінічною картиною виявляти кандидатів для проведення спірометрії – найбільш надійного методу ідентифікації пацієнтів із ХОЗЛ. І рекомендації GOLD, і настанови Фундації ХОЗЛ акцентують на важливості оцінки симптомів для прийняття терапевтичних рішень.
Уваги також потребують погана прихильність пацієнтів до лікування та неадекватний моніторинг стану хворих. Два дослідження, що аналізували прихильність до продовження лікування (refill adherence) у пацієнтів з ХОЗЛ та астмою у Швеції, показали, що лише 28-29% призначеного лікування триває понад 80% призначеного часу. Американське дослідження за участю 5504 хворих, яким було призначено комбінацію флутиказону пропіонату та сальметеролу, виявило, що більше половини учасників тільки 1 раз протягом року дослідження придбали наступну упаковку призначеного засобу після закінчення першої.
Крім того, причиною поганого комплаєнсу може бути неправильне користування інгалятором, яке має місце у ≥50% пацієнтів із ХОЗЛ. Це обумовлює важливість регулярного контролю техніки інгаляції. Крім поганої прихильності до лікування, помилки в користуванні інгалятором також асоціюються з підвищеною частотою тяжких загострень ХОЗЛ, більшим ризиком госпіталізації, поганим контролем хвороби.
Чинниками, що впливають на правильність користування інгалятором, є вік, рівень освіти, дизайн пристрою, вартість ліків, точність інструкції для користування та якість навчання, проведеного лікарем. Для покращення прихильності до лікування можуть також застосовуватися електронні пристрої для моніторингу, системи повідомлень та додатки до мобільних пристроїв.
Підтримувальне лікування є важливим складником ведення пацієнтів з ХОЗЛ. Однак хворі на ХОЗЛ часто надають перевагу засобам, результат дії яких вони чітко відчувають, що може погіршувати прихильність до підтримувального лікування, оскільки такі засоби зменшують кількість загострень та сповільнюють погіршення функції легень, не впливаючи безпосередньо на самопочуття пацієнта.
Тому лікарю первинної ланки слід пояснити хворому, що вплив підтримувального лікування не буде помітним одразу, однак у перспективі така терапія супроводжується сприятливими тривалими наслідками, як-от: зниження вираженості симптомів, покращення якості життя, зниження ризику загострень. Цю інформацію слід нагадувати при кожному візиті. Пацієнти з помірно тяжким чи стабільним перебігом ХОЗЛ мають відвідувати лікаря раз на півроку, натомість хворі з тяжким ХОЗЛ, частими загостреннями або після недавньої госпіталізації – кожні 2-4 тижні.
Висновки
Встановлення особистих цілей лікування здатне покращити спілкування пацієнта і лікаря та заохотити їх до тривалої співпраці з метою покращення комплаєнсу і прогнозу. Регулярний моніторинг симптомів, загострень і коморбідних станів шляхом застосування спеціальних опитувальників, а також ретельний контроль прихильності та технік інгаляції є основою ведення пацієнтів з ХОЗЛ. Нещодавні оновлення рекомендацій GOLD та Фундації ХОЗЛ наголошують на важливості двох ключових моментів, таких як оцінка симптомів на початку лікування та прийняття рішень стосовно ескалації терапії. Нефармакологічне лікування (припинення куріння, легенева реабілітація) рекомендоване на всіх стадіях ХОЗЛ паралельно з фармакотерапією.
Список літератури знаходиться в редакції.
Стаття друкується в скороченні.
Yawn B., Kim V. Treatment Options for Stable Chronic Obstructive Pulmonary Disease: Current Recommendations and Unmet Needs. Cleveland Clinic Journal of Medicine 2018 February; 85 (suppl 1): S28-S37.
Переклала з англ. Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 17 (438), вересень 2018 р.