4 жовтня, 2018
Роль правильного діагнозу та вибору тактики лікування в запобіганні ускладнень захворювання
Випадки з клінічної практики
 При будь-якому захворюванні надзвичайно важливе значення має правильне та своєчасне встановлення діагнозу, а отже, правильно вибрана тактика лікування – це запорука успіху повного одужання пацієнта. Проте лікарі першого – третього рівнів медичної допомоги часто спостерігають помилки, що призводять до серйозних ускладнень. Останні потребують термінового перегляду діагнозу, коригування терапії та навіть хірургічного втручання. Найчастіше такі помилки пов’язані з некоректним діагнозом та недотриманням протоколів лікування.
При будь-якому захворюванні надзвичайно важливе значення має правильне та своєчасне встановлення діагнозу, а отже, правильно вибрана тактика лікування – це запорука успіху повного одужання пацієнта. Проте лікарі першого – третього рівнів медичної допомоги часто спостерігають помилки, що призводять до серйозних ускладнень. Останні потребують термінового перегляду діагнозу, коригування терапії та навіть хірургічного втручання. Найчастіше такі помилки пов’язані з некоректним діагнозом та недотриманням протоколів лікування.
Розглянемо кілька випадків на прикладі досить простої на перший погляд патології, що має тенденцію до високої частоти самостійного одужання, – гострого середнього отиту (ГСО).
Актуальність
Проблема гострих запальних захворювань верхніх дихальних шляхів, зокрема ГСО, є однією з найактуальніших у сучасній клінічній медицині. Останніми роками спостерігається зростання частоти захворювань вуха, що проявляється збільшенням як абсолютних (захворюваності та поширеності), так і відносних (частка в структурі отоларингологічної патології) показників. В Україні допомогу хворим на ГСО надають оториноларингологи, лікарі загальної практики, педіатри. Лікарі загальної практики – сімейної медицини здебільшого першими контактують з пацієнтами з ГСО [3].
Хворі на гострий отит становлять близько 14% серед усіх пацієнтів, що звертаються з приводу ЛОР-патології. У структурі ЛОР-захворюваності зазначена патологія посідає друге місце після гострих риносинуситів (ГРС), частка яких становить 25% [2].
ГСО – запальний процес, що охоплює слизову оболонку всіх повітроносних порожнин середнього вуха: барабанної порожнини, клітин соскоподібного відростка та слухової труби. Зазвичай виникає як коморбідний процес на тлі ГРС (здебільшого вірусного).
Актуальність ГСО зумовлена насамперед наявністю інтенсивного болю у вусі, який є клінічним синдромом, що проявляється нестерпними відчуттями у вусі та призводить до вираженого зниження якості життя пацієнтів [1].
Діагностика
Запорука успіху в лікуванні – ретельна діагностика та адекватна фармакотерапія препаратами з доведеною ефективністю не лише ГСО, а й коморбідних захворювань, на тлі яких розвивається отит. Найчастіше спостерігаються ГРС й алергічний риніт.
Діагноз ГСО встановлюється на підставі клінічних даних (скарги пацієнта, анамнез, симптоми та ознаки хвороби, дані огляду), а також на основі суб’єктивного оцінювання тяжкості хвороби самим пацієнтом.
У хворих на рецидивуючий середній отит слід брати до уваги стан верхніх дихальних шляхів, носоглотки, алергологічний та імунологічний статус, наявність вад розвитку лицевого черепа, наявність секреторного отиту між рецидивами, епідеміологічний анамнез [3].
Основними об’єктивними методами дослідження є отоскопія (найголовніший), отомікро- та отоендоскопія (якщо є можливість). Серед додаткових методів обстеження може бути загальний аналіз крові, аудіометрія, тимпанометрія, КТ, МРТ і т. д.
Важливе місце у встановленні діагнозу ГСО мають скарги пацієнта: специфічні (оталгія, зниження слуху) та неспецифічні (гарячка, дратівливість, зниження апетиту тощо). Проте найвиразнішим симптомом є, безперечно, сильний вушний біль.
Слід зауважити, що більшість сучасних протоколів лікування ГСО, а також експерти міжнародної групи Кокранівського співробітництва [5, 6] акцентують увагу лікарів саме на необхідності адекватного знеболення.
Зазначено, що «адекватне знеболення на початковій стадії ГСО є важливим для результату лікування» та «пізніший початок знеболення може сприяти стійкості больової реакції й призвести до тривалого дискомфорту».
Як лікують ГСО в Україні
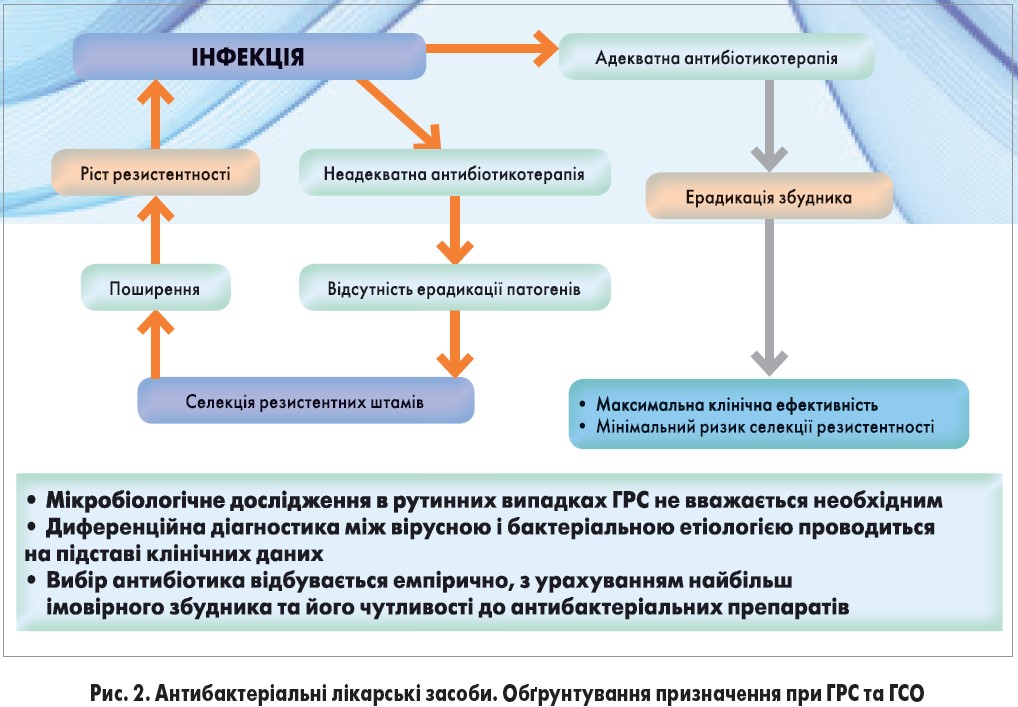
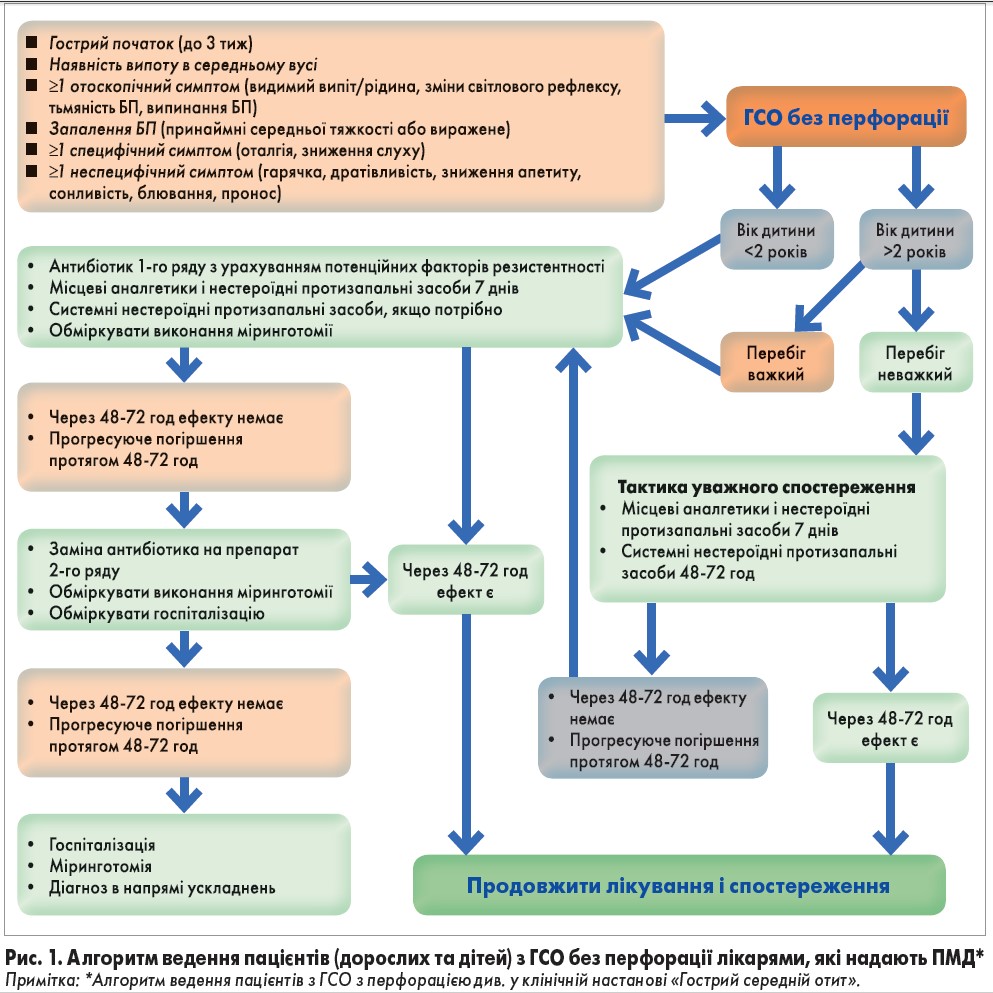
Вибір тактики лікування ГСО в Україні (рис. 1) регламентується відповідною клінічною настановою надання медичної допомоги [3] і умовно поділяється на:
- симптоматичне лікування (знеболення);
- обрання тактики уважного спостереження чи антибіотикотерапії.
 Щодо симптоматичного лікування, то основними засобами, що впливають як на процес запалення, так і на механізм болю, є ненаркотичні аналгетики та нестероїдні протизапальні препарати системної дії. Терапія вказаними засобами досить широко використовується в практиці, однак їхня дія уповільнена [2].
Щодо симптоматичного лікування, то основними засобами, що впливають як на процес запалення, так і на механізм болю, є ненаркотичні аналгетики та нестероїдні протизапальні препарати системної дії. Терапія вказаними засобами досить широко використовується в практиці, однак їхня дія уповільнена [2].
З приводу комплексного впливу на механізм запалення та формування больового синдрому, то важливим і необхідним є використання протизапальних препаратів з топічною дією, зокрема комбінації лідокаїну та феназону. Лідокаїн пригнічує практично всі нервові імпульси, у тому числі больові, та в кілька разів ефективніший, ніж інші анестетики [10]. Як свідчать результати низки експериментальних досліджень, місцева знеболювальна дія лідокаїну більш інтенсивна та тривала в комплексі з феназоном [11].
Французький препарат Отипакс®, який використовується при перших ознаках ГСО – болю у вусі, був першим у світовій практиці та добре себе зарекомендував. Комбінація феназону з лідокаїном, що входить до складу Отипаксу, забезпечує швидкий, виражений та тривалий знеболювальний ефект при ГСО без перфорації барабанної перетинки (БП).
Вже через кілька хвилин після інстиляції зменшується біль та гіперемія БП. Існує багаторічний досвід використання Отипаксу в пацієнтів з ГСО різних вікових категорій (як у дітей від 1 місяця, так і в дорослих). Зазначене свідчить про високий рівень безпечності Отипаксу, що досягається завдяки високій локальній концентрації активних інгредієнтів за відсутності системної дії [2].
У певних випадках лікар може обрати тактику уважного спостереження, що полягає у відтермінованій антибіотикотерапії, а саме призначенні симптоматичного лікування і спостереженні за пацієнтом протягом 48 год. Зазвичай, окрім симптоматичного лікування, рекомендують антибіотики. При супутньому риносинуситі лікар також може призначити відповідну терапію.
Труднощі етіологічного лікування ГСО очевидні, оскільки вірусна інфекція є актуальною лише в перші години (рідше дні) захворювання. У зв’язку з цим противірусні засоби використовують лише в разі тяжкого перебігу захворювання (в перші години (дні). Етіологічне лікування небактеріальних форм ГСО не потребує призначення системних антибіотиків, оскільки використання останніх для профілактики бактеріальних інфекцій заборонено! Крім того, встановлено, що антибіотики практично не впливають на больовий синдром [1].
Антибактеріальна терапія ГСО не забезпечує симптоматичне полегшення болю в перші 24 год терапії, і навіть після 3-7 днів може спостерігатися постійний біль у 30% дітей віком до 2 років [7].
При лікуванні ГСО досить часто практикується місцеве застосування антибіотиків у вигляді вушних крапель з антибактеріальним компонентом [8]. Ефективність такого лікування сумнівна, особливо при неперфоративному середньому отиті. Антибіотики, що входять до складу цих крапель, через неперфоровану БП не потрапляють до порожнини середнього вуха [9].
 Особливу увагу варто звертати на вибір антибіотикотерапії, оскільки саме на цьому етапі ми спостерігаємо значну кількість помилок.
Особливу увагу варто звертати на вибір антибіотикотерапії, оскільки саме на цьому етапі ми спостерігаємо значну кількість помилок.
Насамперед потрібно впевнитись у 100% необхідності призначення антибактеріального препарату (рис. 2). Якщо відповідь позитивна, то варто керуватися згаданою вище клінічною настановою надання медичної допомоги при ГСО [3] та уніфікованим протоколом лікування ГРС [12] (з якого найчастіше починається ГСО). Перевагу слід надавати терапії 1-ї лінії (таблиця).
Антибіотикотерапія призначається емпірично тим пацієнтам, які відповідають критеріям для бактеріального гострого риносинуситу (БГРС) або тим, які мають тяжкий перебіг хвороби [12].
Можливі ускладнення
Загальноприйнятий курс лікування ГСО становить 10 днів. Якщо лікар не задоволений станом пацієнта після 10-го дня терапії, сумнівається в правильному діагнозі / супутніх патологіях, потрібно скерувати хворого для отримання допомоги у вищі ланки.
Симптоми, на наявність яких потрібно особливо звернути увагу:
- сильний нестерпний вушний біль (симптоматична терапія не допомагає);
- набряк біля вуха;
- нудота, блювання;
- сильний головний біль;
- запаморочення, порушення рівноваги;
- асиметрія обличчя.
Ускладнення ГСО трапляються дуже рідко, але вони серйозні та можуть загрожувати життю. Запалення може поширитися в межах вискової кістки – може виникнути запалення соскоподібного відростка (мастоїдит), ураження лицевого нерва, гнійне запалення лабіринту внутрішнього вуха (лабіринтит). Запалення також може перейти в порожнину черепа і тоді може розвинутися менінгіт чи абсцес мозку. Надзвичайно рідко отит є причиною сепсису [3].
Нижче ми наведемо два клінічних випадки, коли рання та більш точна діагностика, і, як наслідок, більш ретельно підібране лікування могли запобігти серйозним ускладненням.
Клінічний випадок 1
Важливість встановлення точного діагнозу на початку хвороби
Пацієнт В., жінка, 24 роки. Звернулася в Дніпропетровську обласну клінічну лікарню ім. Мечникова у відділення мікрохірургії вуха 27.03.2018. зі скаргами на біль у правому вусі, зниження слуху.
 Анамнез. Захворіла ГРЗ 28.02.2018, температура тіла – до 37,2 °C. Не лікувалася, антибіотики не приймала близько 2 років. На 6-й день стан погіршився, відзначалося підвищення температури тіла до 38,5 °C, звернулася до отоларинголога. На рентгенограмі – ознаки двостороннього гаймориту. Встановлено діагноз: гострий двосторонній риносинусит. Рекомендовано лікування амбулаторно: цефтріаксон 1,0 внутрішньом’язово 5 днів, сольові промивання носа. Стан покращився.
Анамнез. Захворіла ГРЗ 28.02.2018, температура тіла – до 37,2 °C. Не лікувалася, антибіотики не приймала близько 2 років. На 6-й день стан погіршився, відзначалося підвищення температури тіла до 38,5 °C, звернулася до отоларинголога. На рентгенограмі – ознаки двостороннього гаймориту. Встановлено діагноз: гострий двосторонній риносинусит. Рекомендовано лікування амбулаторно: цефтріаксон 1,0 внутрішньом’язово 5 днів, сольові промивання носа. Стан покращився.
20.03.2018 – погіршення стану. Скарги на підвищення температури тіла до 38,5 °C, сильний біль у правому вусі, зниження слуху (раніше вуха не боліли). Звернулася в ЛОР-відділення.
Об’єктивно. Отоскопія: виражена гіперемія та випинання БП. Ніс: дихання вільне, виділень немає (рис. 3).
Діагноз лікаря отоларингологічного відділення: гострий правосторонній середній отит.
Виконано широкий парацентез, під тиском отримано гній. Рекомендовано офлоксацин, рифаміцин вушні краплі, щоденний аспіраційний туалет вуха.
27.03.2018 – погіршення стану. З’явилися сильне запаморочення, нудота, блювота, горизонтально-ротаторний ністагм 2 ст. у хворе вухо.
Об’єктивно. Соскоподібний відросток звичайний, безболісний, у слуховому проході помірне гнійне виділення, парацентезний отвір 1,5×3 мм функціонує. Ліки потрапляють у ротоглотку.
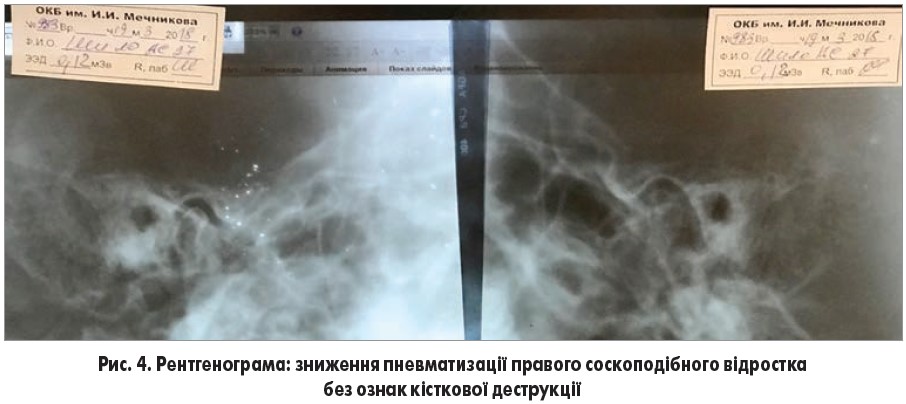
На рентгенограмі – зниження пневматизації правого соскоподібного відростка без ознак кісткової деструкції (рис. 4).
Пацієнта переведено до відділення мікрохірургії вуха з діагнозом: гострий гнійний середній отит. Отогенний лабіринтит. Стан після парацентезу БП справа.
 28.03.2018 проведено трепанопункції соскоподібного відростка в області верхівки з дренуванням (рис. 5). При промиванні отримано каламутну гнійну рідину, яка виходила через парацентезний отвір.
28.03.2018 проведено трепанопункції соскоподібного відростка в області верхівки з дренуванням (рис. 5). При промиванні отримано каламутну гнійну рідину, яка виходила через парацентезний отвір.
Результат. Після пункції соскоподібного відростка стан значно покращився. Запаморочення, ністагм зменшилися одразу після процедури. Треба зауважити, що проведення пункції соскоподібного відростка в цьому випадку було проміжним методом, враховуючи клінічну картину та відсутність деструкції кісткових клітин на рентгенограмі. Якщо результату не було б досягнуто, пацієнту рекомендувалася б сануюча операція – антромастоїдотомія.
У відділенні хвора отримувала цефоперазон/сульбактам 2 р/день упродовж 7 днів, дезінтоксикаційну терапію. 07.04.2018 виписана з відділення в задовільному стані під спостереження отоларинголога за місцем проживання.
Коментар. У зазначеному випадку ми бачимо кілька помилок, пов’язаних зі встановленням діагнозу та фармакотерапією. На первинній ланці внутрішньом’язові антибіотики цефалоспоринового та фторхінолонового ряду не є препаратами вибору. Слід зазначити, що антибіотиком вибору при бактеріальному риносинуситі є амоксицилін/клавуланат. Отже, неправильно встановлений діагноз та призначене лікування спричинило розвиток ускладнення захворювання.
Клінічний випадок 2
Важливість вчасного початку лікування та вибору стартової терапії
Пацієнт М., 4 роки. Потрапив у дитяче ЛОР-відділення Дніпропетровської клінічної лікарні № 8 15.04.2018 зі скаргами на зниження слуху, гноєтечу з правого вуха, біль у вусі, підвищення температури тіла до 38 °C.
Анамнез. Дитина захворіла 20.03.2018, коли з’явилися скарги на біль у правому вусі, зниження слуху, нежить. Звернулися до педіатра.
Діагноз педіатра: ГРЗ. Гострий середній отит.
 Призначено азитроміцин, парацетамол у суспензії, оксиметазолін краплі назальні. Стан покращився.
Призначено азитроміцин, парацетамол у суспензії, оксиметазолін краплі назальні. Стан покращився.
01.04.2018 – погіршення стану, коли відновилася болючість у правому вусі. До лікаря не зверталися. Приймали парацетамол. 05.04.2018 з’явилися гнійні виділення з вуха. 07.04.2018. звернулися до отоларинголога.
Діагноз отоларинголога поліклініки: гострий гнійний перфоративний середній отит. Призначено ципрофлоксацин вушні краплі, амоксицилін 500 мг 2 р/день, ібупрофен у суспензії. 12.04.2018 з’явилося випинання вушної раковини, болючість у завушній ділянці. Направлено до стаціонару. 15.04.2018 каретою ШМД доставлено в приймальне відділення КЗ «ДГКБ № 8» ДОР.
Об’єктивно. При огляді спостерігаються випинання правої вушної раковини, у завушній області гіперемія, набряклість, зона флуктуації (рис. 6).
При пальпації – різка болючість. При отоскопії – слуховий прохід звужений, рясне гнійне виділення. Після аспіраційного туалету відзначається нависання задньої стінки слухового проходу, БП гіперемована, набрякла, перфорована в передньому квадранті. Менінгеальних ознак не виявлено.
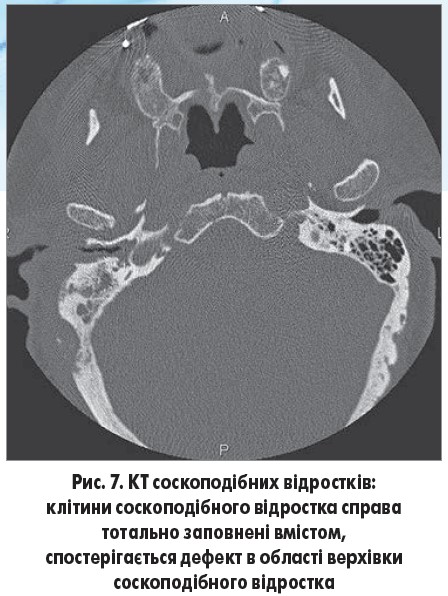 Отримано консультацію невропатолога, проведено КТ соскоподібних відростків: клітини соскоподібного відростка справа тотально заповнені вмістом, спостерігається дефект в області верхівки соскоподібного відростка (рис. 7).
Отримано консультацію невропатолога, проведено КТ соскоподібних відростків: клітини соскоподібного відростка справа тотально заповнені вмістом, спостерігається дефект в області верхівки соскоподібного відростка (рис. 7).
Діагноз отоларинголога стаціонару: гострий гнійний середній отит. Мастоїдит. Субперіостальний абсцес справа.
15.04.2018 у відділенні під загальною анестезією проведено операцію: антромастоїдотомія, широкий парацентез правої БП (інтраопераційно: в області верхівки соскоподібного відростка – дефект кісткової стінки. Під час антромастоїдотомії клітини соскоподібного відростка заповнені гнійними виділеннями з розплавленням кісткових стінок. Усі порожнини сановано. Рана ушита, в область антруму встановлено дренаж).
У відділенні пацієнт отримував цефтріаксон/сульбактам, рифаміцин вушні краплі, дезінтоксикаційну, протизапальну терапію, промивання антромастоїдальної порожнини через дренаж, щоденний аспіраційний туалет вуха.
Результат. Дренаж, шви видалені на 7-му добу. Пацієнта виписано з відділення 25.04.2018 в задовільному стані.
Коментар. У цьому випадку ми також бачимо декілька помилок, пов’язаних з призначенням антибактеріальних препаратів. Азитроміцин не є антибіотиком першої ланки. Також слід звернути увагу на недостатню стурбованість батьків. У дитини почалася гноєтеча з вуха 05.04.2018, але до лікаря звернулися лише 07.04.2018. Направлення до стаціонару було видано 12.04.2018, проте дитина потрапила до стаціонару каретою ШМД лише 15.04.2018.
Висновки
Незважаючи на те що ГСО у дорослих та дітей – це стан, при якому часто настає спонтанне одужання, встановлення діагнозу основної та супутніх патологій потребує уважності, а непомічені симптоми або недостатня діагностика можуть докорінно погіршити перебіг захворювання.
На підставі наведених клінічних випадків можна зробити такі висновки:
- у лікуванні важливо дотримуватися протоколів та обирати препарати з доказовою базою, щоб уникнути непередбачених ускладнень;
- при підозрі на ускладнення необхідно звертатися до вищих ланок медичної допомоги.
У разі відхилення від бажаного результату лікар має адаптувати подальшу тактику обстеження та терапії залежно від варіанта перебігу.
Такий підхід до лікування є універсальним та прийнятним як для оториноларингологів, так і для спеціалістів загальної практики – сімейної медицини, педіатрів як лікарів першого контакту для хворих на ГСО.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 17 (438), вересень 2018 р.