17 січня, 2019
Сучасна концепція лікування бактеріальних риносинуситів
За матеріалами науково-практичної конференції з міжнародною участю, 1-2 жовтня, м. Львів
У перші дні жовтня Львів гостинно зустрічав учасників щорічної традиційної осінньої конференції Українського наукового медичного товариства лікарів-оториноларингологів з міжнародною участю «Сучасні досягнення в оториноларингології». У рамках заходу з тематичними доповідями виступили вітчизняні науковці та фахівці з Італії, Болгарії, Іспанії, Латвії, Німеччини, Єгипту. Присутні також мали можливість оглянути виставку медичного обладнання та літератури.
Багатогранна наукова програма конференції включала питання діагностики, консервативного та хірургічного лікування основних захворювань ЛОР-органів запального, алергійного, пухлинного та іншого ґенезу в дітей і дорослих.
 На пленарному засіданні, присвяченому захворюванням верхніх дихальних шляхів, особливу увагу слухачів привернув виступ завідувача кафедри оториноларингології Національного медичного університету ім. О. О. Богомольця (м. Київ), доктора медичних наук, професора Юлії Валеріївни Дєєвої, присвячений системній антибактеріальній терапії при гострих риносинуситах.
На пленарному засіданні, присвяченому захворюванням верхніх дихальних шляхів, особливу увагу слухачів привернув виступ завідувача кафедри оториноларингології Національного медичного університету ім. О. О. Богомольця (м. Київ), доктора медичних наук, професора Юлії Валеріївни Дєєвої, присвячений системній антибактеріальній терапії при гострих риносинуситах.
Згідно із сучасними рекомендаціями антибіотик слід обирати емпірично, орієнтуючись на спектр дії препаратів та імовірних збудників захворювань. Припинення росту бактерій у результаті адекватного антибактеріального лікування має наслідком зменшення запального набряку слизової оболонки носа, а отже, покращення дренування порожнини носа і приносових пазух. Таким чином, етіотропна терапія забезпечує ліквідацію симптомів захворювання.
Сучасний препарат вибору для антибіотикотерапії будь-якого захворювання повинен відповідати кільком критеріям: мати виражені бактерицидні/бактеріостатичні властивості, сприятливу фармакокінетику та фармакодинаміку, відмінний профіль безпеки і бути зручним у використанні. На думку професора Ю. В. Дєєвої, останні два фактори є особливо важливими, оскільки всі сучасні антибіотики є достатньо потужними, проте саме зручність і безпека прийому дозволяють досягти прихильності пацієнтів до лікування і забезпечити виконання пацієнтом повного курсу лікування.
Спектр збудників гострого бактеріального риносинуситу включає Streptococcus pneumoniae (42% випадків), Haemophilus influenzae (25,4%), Streptococcus pyogenes (6, 9%), Moraxella catarrhalis тощо. Інша флора (анаероби) є менш типовою. Свій внесок у перебіг цієї групи захворювань роблять порушення архітектоніки порожнини носа, які виявляють досить рідко, оскільки на нинішньому етапі розвитку вітчизняної медицини лікування гострих бактеріальних риносинуситів є компетенцією сімейних лікарів, а останні не завжди мають достатньо знань та базу навичок для проведення відповідних обстежень.
Наразі спостерігається стрімке зростання антибіотикорезистентності типових патогенів. Причинами цього є поширене серед пацієнтів самолікування, невідповідний вибір засобу для антибіотикотерапії лікуючим лікарем. Доповідач навела приклад з власного досвіду, коли пацієнт підряд пройшов чотири курси невдалого лікування антибіотиками. У зв’язку з розповсюдженням стійкості бактерій до засобів першої лінії на арену лікування гострих бактеріальних риносинуситів виходять фторхінолони, зокрема моксифлоксацин (Мофлакса, КРКА, Словенія), високоактивний щодо основних респіраторних патогенів (табл. 1).
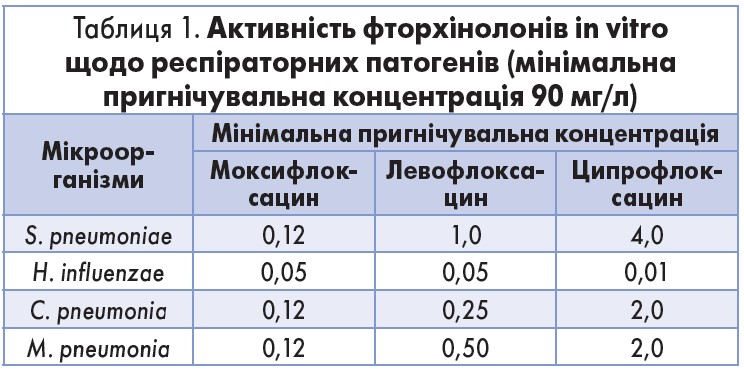 Моксифлоксацин швидко розповсюджується в тканинах організму, має потужну антибактеріальну дію та характеризується низькими показниками резистентності типових патогенів, що спричиняють хвороби ЛОР-органів.
Моксифлоксацин швидко розповсюджується в тканинах організму, має потужну антибактеріальну дію та характеризується низькими показниками резистентності типових патогенів, що спричиняють хвороби ЛОР-органів.
Переваги Мофлакси – швидке і практично повне всмоктування (біодоступність становить 91%), відсутність впливу їжі на абсорбцію препарату, досягнення максимальної концентрації вже через 0,5-4 год, швидке розповсюдження в екстраваскулярних просторах, створення високих концентрацій в інфікованих тканинах, виведення через нирки та печінку у вигляді двох неактивних метаболітів. Останній момент забезпечує гарну переносимість Мофлакси.
Порівняння моксифлоксацину (400 мг 1 р/добу протягом 5 днів) з амоксициліном/клавуланатом (500/125 мг 3 р/добу протягом 10 днів) виявило однакову ефективність цих засобів (93,4 та 92,7% відповідно), однак курс застосування моксифлоксацину був наполовину коротшим, тобто ефект досягався удвічі швидше (Ameta J. R. et al., 2007). Аналогічні результати було отримано при порівнянні моксифлоксацину з цефуроксимом.
Моксифлоксацин має потужну доказову базу, лікування цим препаратом уже отримували понад 100 млн пацієнтів. Метааналіз клінічних даних за 14 років застосування препарату (n=15 000) та дослідження післяреєстраційного спостереження (n=>92 000) підтвердили високу безпеку цього антибактеріального засобу (Tulkens P. M. et al., 2012; Burkhardt O. et al., 2009).
Важливо, що наявність препарату Мофлакса (КРКА) у двох формах: інфузійній (розчин для інфузій 400 мг/250 мл) та таблетованій (таблетки, вкриті плівковою оболонкою 400 мг) – дає можливість проводити ступінчасту терапію (внутрішньовенні інфузії в стаціонарі з подальшим переходом на таблетоване амбулаторне лікування).
Мофлакса забезпечує швидку ерадикацію бактерій, що сприяє ранньому настанню клінічного ефекту. Препарат слід приймати в дозі 400 мг 1 р/добу незалежно від їди. Режим застосування Мофлакси при різних захворюваннях представлений у таблиці 2.
Отже, головні переваги Мофлакси (КРКА) для пацієнтів та лікарів – це висока ефективність проти основних респіраторних патогенів, у тому числі пневмокока, навіть резистентного до інших антибактеріальних засобів (пеніциліну, макролідів); простота в застосуванні (прийом 1 р/добу), що забезпечує високу прихильність до лікування; гнучкий режим дозування (незалежно від їди); можливість прийому пацієнтами з непереносимістю лактози; можливість проведення ступінчастої терапії; відсутність необхідності в корекції дози навіть у хворих з порушенням функції нирок.
Довідка «ЗУ»
Моксифлоксацин – фторхінолон IV покоління, що належить до підгрупи так званих респіраторних фторхінолонів і має потужний вплив на пневмокок та анаеробів. Додаткова перевага представників нових поколінь фторхінолонів – тривалий період напіввиведення, що дає можливість застосовувати ці засоби лише раз на добу (Eisen S. A. et al., 1990). Фторхінолонові засоби III-IV поколінь, у тому числі моксифлоксацин, реалізують бактерицидну дію шляхом гальмування бактеріальних ферментів топоізомераз II та IV, що зумовлює блокування синтезу ДНК та загибель бактеріальної клітини. Ці препарати здатні створювати високі концентрації в респіраторній системі, що пояснює їх застосування при бактеріальних інфекціях верхніх і нижніх дихальних шляхів (Куценко М. А., Чучалин А. Г., 2013). Цікаво, що в грамнегативних мікроорганізмів моксифлоксацин діє лише на топоізомеразу ІІ, натомість у грампозитивних – на обидва ферменти. Така подвійна дія вигідно відрізняє цей фторхінолон від деяких інших представників класу, що інгібують лише один фермент. З огляду на це моксифлоксацину також властива менша імовірність розвитку резистентності грампозитивних бактерій (Klossek J. M. et al., 2003).
S. Ewig і співавт. (2011) в обсерваційному дослідженні за участю пацієнтів (n=4091) з негоспітальною пневмонією порівнювали монотерапію моксифлоксацином з монотерапією β-лактамним антибіотиком або з комбінованим лікуванням. Було показано, що застосування моксифлоксацину характеризувалося вищим показником виживаності в порівнянні з монотерапією β-лактамом (співвідношення ризиків 0,57; 95% довірчий інтервал 0,35-0,92). Моксифлоксацин достовірно асоціювався з меншою кількістю невдач лікування, ніж β-лактам, та виявився не менш дієвим, ніж комбіноване застосування кількох антибактеріальних засобів.
Таким чином, висока клінічна та бактеріологічна ефективність моксифлоксацину (вплив на пневмококи, в тому числі резистентні до інших антибіотиків, золотистий стафілокок, анаероби тощо), висока активність стосовно атипових збудників з внутрішньоклітинною локалізацією, його сприятливі фармакокінетичні та фармакодинамічні показники, відмінні переносимість та профіль безпеки формують стійкі позиції цього респіраторного фторхінолону в лікуванні патології дихальної системи та захворювань ЛОР-органів. Можливість ступінчастої терапії та застосування в режимі раз на добу роблять призначення моксифлоксацину не тільки зручним, а й економічно вигідним.
Підготувала Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 20 (441), листопад 2018 р.



