24 січня, 2019
Резистентная артериальная гипертензия: вопросы и ответы
 6-7 сентября на берегу Черного моря в Каролино-Бугазе состоялась научно-практическая конференция «Мозг и сердце». В ходе одного из докладов заведующий кафедрой внутренних и профессиональных болезней ЧВУЗ «Киевский медицинский университет», доктор медицинских наук, профессор Валерий Владимирович Батушкин рассказал об эффективных методах лечения резистентной артериальной гипертензии (АГ).
6-7 сентября на берегу Черного моря в Каролино-Бугазе состоялась научно-практическая конференция «Мозг и сердце». В ходе одного из докладов заведующий кафедрой внутренних и профессиональных болезней ЧВУЗ «Киевский медицинский университет», доктор медицинских наук, профессор Валерий Владимирович Батушкин рассказал об эффективных методах лечения резистентной артериальной гипертензии (АГ).
? Насколько распространены резистентные формы АГ?
Резистентная форма гипертензии встречается у 10-20% пациентов с АГ и представляет собой повышение артериального давления (АД) >140/90 на фоне здорового образа жизни и медикаментозной терапии, включающей диуретик и 2 других гипертензивных препарата, получаемых в оптимальной дозе. Рефрактерная гипертензия наблюдается значительно реже – у 0,5% пациентов с АГ. У больных с рефрактерной гипертензией не удается достичь контроля АД даже при использовании ≥5 гипотензивных препаратов.
? Что приводит к развитию резистентной АГ?
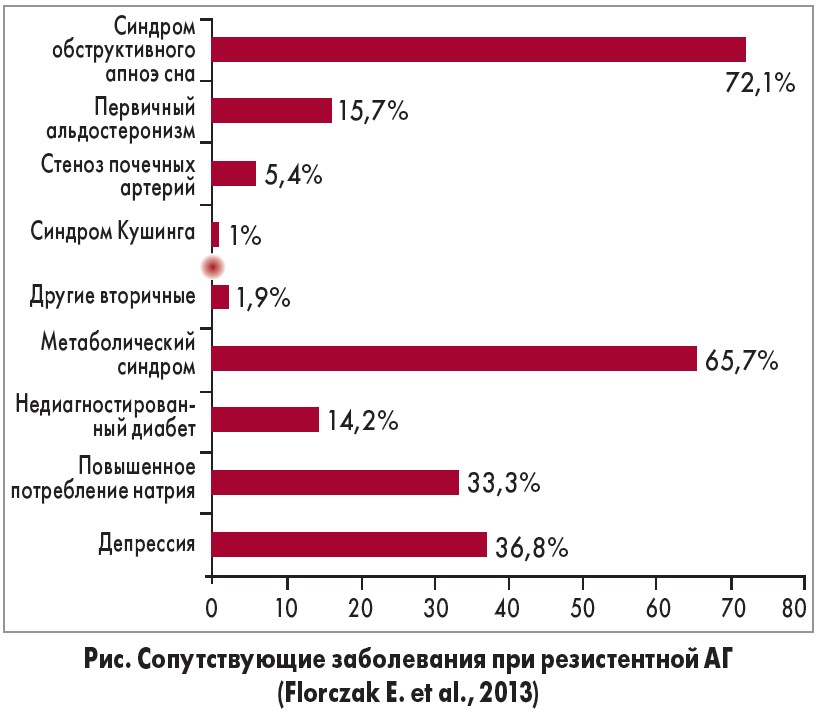 Как правило, при резистентной АГ повышение АД обусловлено коморбидными состояниями, то есть речь идет о вторичной АГ, на втором месте по статистике – первичный альдостеронизм и патология почечных артерий. Важными сопутствующими коморбидными факторами, которые приводят к развитию резистентной АГ, являются метаболический синдром (МС), депрессия и повышенное потребление поваренной соли (рис.). Таким образом, для повышения эффективности терапии у большинства пациентов с резистентной АГ следует учитывать этиологию и коморбидность вышеуказанных состояний, обеспечить снижение массы тела (в т. ч. с помощью бариатрической хирургии), ограничить употребление алкоголя и седативных препаратов, контролировать положение тела во время сна. Эффективными методами лечения также являются использование СИПАП-терапии (искусственной вентиляции легких постоянным положительным давлением) и хирургическая коррекция верхних дыхательных путей.
Как правило, при резистентной АГ повышение АД обусловлено коморбидными состояниями, то есть речь идет о вторичной АГ, на втором месте по статистике – первичный альдостеронизм и патология почечных артерий. Важными сопутствующими коморбидными факторами, которые приводят к развитию резистентной АГ, являются метаболический синдром (МС), депрессия и повышенное потребление поваренной соли (рис.). Таким образом, для повышения эффективности терапии у большинства пациентов с резистентной АГ следует учитывать этиологию и коморбидность вышеуказанных состояний, обеспечить снижение массы тела (в т. ч. с помощью бариатрической хирургии), ограничить употребление алкоголя и седативных препаратов, контролировать положение тела во время сна. Эффективными методами лечения также являются использование СИПАП-терапии (искусственной вентиляции легких постоянным положительным давлением) и хирургическая коррекция верхних дыхательных путей.
? Какие методы фармакотерапии позволяют оптимизировать лечение при резистентных формах АГ?
Необходимо подобрать гипотензивную терапию, которая максимально эффективно снижает АД и обладает благоприятным воздействием в отношении сопутствующей патологии. В исследовании Flash-2 было показано, что при использовании блокаторов рецепторов ангиотензина (БРА) целевых цифр АД достигают 73% пациентов. Аналогичные показатели для блокаторов кальциевых каналов, бета-блокаторов и ингибиторов ангиотензинпревращающего фермента составили 68, 52 и 47% соответственно (Messerli F., 2011). При этом такие представители группы БРА, как кандесартан и ирбесартан, открывают для практикующего врача значительные возможности для подбора оптимального метода лечения тяжелой АГ.
? Почему важно поддерживать стабильные показатели АД?
Высокая вариабельность АД повышает риск смерти от всех причин у пациентов с АГ. Так, отклонение САД в пределах 3 визитов к врачу на 4,8 мм рт. ст. увеличивает риск смерти на 50% (Mancia G., 2011). Поэтому оптимальное лечение АГ предполагает не только снижение, но и стабилизацию АД, чтобы избежать значительных колебаний данного показателя.
! Чем меньше вариабельность АД, тем меньший риск развития инсультов и инфаркта миокарда.
Прием кандесартана характеризуется низким уровнем вариабельности АД – индекс вариабельности ОЭ / НЭ (остаточный эффект / наибольший эффект) достигает 100%. Это эффективнее, чем у лосартана (60%) и валсартана (65%), и свидетельствует о том, что кандесартан обеспечивает более равномерное снижение АД на протяжении суток.
При длительном приеме кандесартан также приводит к обратному развитию гипертрофии левого желудочка, предотвращает развитие СН, фибрилляции предсердий. В исследовании CHARM у пациентов с симптомной СН назначение кандесартана приводило к снижению риска развития фибрилляции предсердий на 19% по сравнению с плацебо (p=0,048).
? Что лежит в основе эффективности кандесартана?
Данные метаанализа антигипертензивной эффективности кандесартана и лосартана продемонстрировали, что в группе кандесартана снижение систолического АД (САД) было более выраженным (на 2,97 мм рт. ст.). При этом количество серьезных нежелательных явлений в группе лечения кандесартаном было на 52% ниже, чем при терапии лосартаном. Было также отмечено более выраженное протекторное влияние на органы-мишени в группе кандесартана. Кроме того, зафиксировали достоверное снижение риска для всех сердечно-сосудистых осложнений на 14% (p <0,0062), сердечной недостаточности на 36% (p <0,0004), нарушений ритма сердца на 20% (p=0,0330), заболеваний периферических артерий на 39% (p <0,014) среди пациентов, получавших кандесартан (Zheg Z. еt al., 2011). Особенно важными являются результаты исследования SCOPE, в котором у больных, применявших кандесартан, было выявлено достоверное снижение количества несмертельных инсультов на 27,8%, всех инсультов на 23,6% по сравнению с плацебо.
Существенное преимущество кандесартана – его способность при приеме 1 р/день эффективно снижать АД на протяжении более 24 ч и предотвращать повышение АД в ранние утренние часы, которые опасны риском развития инфаркта или инсульта. При приеме кандесартана внутрь в дозе 16 мг/сут его антигипертензивный эффект сохраняется до 36 ч.
! На фармацевтическом рынке Украины кандесартан представлен препаратом Кантаб компании «Нобель» в дозировках 8 мг и 16 мг.
 Кандесартан (Кантаб) также обладает органопротекторными эффектами: способствует уменьшению массы левого желудочка, улучшению диастолической функции, уменьшению желудочковой аритмии, повышению чувствительности тканей к инсулину (уменьшение инсулинорезистентности), снижению микроальбуминурии, повышению почечного кровотока при отсутствии существенного снижения скорости клубочковой фильтрации. Важно также отметить, что кандесартан не оказывает отрицательного влияния на обмен пуринов, холестерина и глюкозы крови. Эти свойства являются основанием для широкого применения кандесартана (Кантаба) при лечении АГ, ассоциированных с сопутствующими цереброваскулярными заболеваниями.
Кандесартан (Кантаб) также обладает органопротекторными эффектами: способствует уменьшению массы левого желудочка, улучшению диастолической функции, уменьшению желудочковой аритмии, повышению чувствительности тканей к инсулину (уменьшение инсулинорезистентности), снижению микроальбуминурии, повышению почечного кровотока при отсутствии существенного снижения скорости клубочковой фильтрации. Важно также отметить, что кандесартан не оказывает отрицательного влияния на обмен пуринов, холестерина и глюкозы крови. Эти свойства являются основанием для широкого применения кандесартана (Кантаба) при лечении АГ, ассоциированных с сопутствующими цереброваскулярными заболеваниями.
? Какими преимуществами обладает ирбесартан?
Ирбесартан обладает наиболее высокой биодоступностью (60-80%) в группе БРА. Диапазон терапевтических доз для лечения АГ при использовании ирбесартана находится в пределах 150-300 мг. Кратность назначения препарата – 1 р/сут, что позволяет достигать высокой приверженности к лечению. Важная особенность ирбесартана – это выраженное нефропротекторное действие у пациентов с АГ и СД 2 типа. В исследовании IRMA 2 ирбесартан обеспечивал адекватный контроль АД и приводил к достоверному снижению альбуминурии. Степень снижения экскреции альбумина с мочой под действием ирбесартана оказалась дозозависимой, составив 38% в группе, получавшей 300 мг препарата, по сравнению с 24% у больных, принимавших этот препарат по 150 мг (р <0,001). Полный регресс микроальбуминурии был констатирован у 34% пациентов, которые использовали 300 мг ирбесартана, 24% – у получавших 150 мг ирбесартана.
? Почему к ирбесартану добавляют 12,5 мг гидрохлоротиазида?
Применение фиксированных комбинаций положительно сказывается на приверженности к лечению. Так, в метаанализе 4 исследований, в которых принимали участие более 16 тыс. пациентов, назначение фиксированных комбинаций приводило к повышению приверженности к лечению на 24% по сравнению с группой, получавшей свободные комбинации (Bangalore S. et. al., 2007). Тиазидный диуретик остается золотым стандартом для любой комбинированной терапии АГ. Положительные эффекты тиазидных диуретиков особенно выражены у лиц пожилого возраста и у больных с СН, что обеспечивает этим препаратам приоритетность у большинства пациентов с АГ. Гидрохлоротиазид (ГХТ) в фиксированной комбинации с БРА зачастую добавляется в метаболически нейтральной дозе 12,5 мг, чтобы спотенцировать гипотензивный эффект БРА, поскольку прием ГХТ в дозе 12,5 мг в сутки ведет в основном к снижению прессорного влияния сосудосуживающих медиаторов (эпинефрина, норэпинефрина) и большему дилатационному ответу на БРА (ирбесартан), а не к мочегонному эффекту. Данная комбинация одновременно является и эффективной и метаболически безопасной. Прием же ГХТ в дозе 50 мг ведет к развитию мочегонного эффекта и самостоятельному гипотензивному действию (Messerli F. H. et al., 2011).
 Таким образом, рациональной считается комбинация ирбесартана с ГХТ 12,5 мг. Например, препарат Ко-Ирбесан содержит 150 или 300 мг ирбесартана и метаболически нейтральную дозу ГХТ – 12,5 мг. В крупных рандомизированных исследованиях показано, что эта комбинация обеспечивает дополнительное снижение САД на 7-11 мм рт. ст., а диастолического АД (ДАД) – на 4-5 мм рт. ст., поскольку компоненты оказывают синергетическое действие. Особенно важно, что прием ирбесартана с ГХТ (Ко-Ирбесан) позволяет уменьшить вариабельность АД, выступающую дополнительным фактором риска развития сердечно-сосудистых событий, а также смерти. Данный факт подтвержден в клиническом исследовании среди пациентов высокого кардиоваскулярного риска. Так, гипотензивная терапия Ко-Ирбесаном (ирбесартан в дозе 300 мг / ГХТ в дозе 12,5 мг) приводила к выраженному гипотензивному эффекту, максимально снижая САД днем на 25,0 мм рт. ст. (с 165 до 140 мм рт. ст.). Ночное ДАД снижалось на 12 мм рт. ст. (с 70 до 58 мм рт. ст.). Вариабельность САД днем достоверно снижалась в 2,5 раза к концу лечения. При этом длительность периода, в течение которого уровень АД превышал нормальные величины (индекс времени АД), как днем, так и ночью сократилась почти в 16 раз. Причем позитивные изменения индекса вариабельности САД в дневное время были несколько выше (Батушкин В. В., 2017).
Таким образом, рациональной считается комбинация ирбесартана с ГХТ 12,5 мг. Например, препарат Ко-Ирбесан содержит 150 или 300 мг ирбесартана и метаболически нейтральную дозу ГХТ – 12,5 мг. В крупных рандомизированных исследованиях показано, что эта комбинация обеспечивает дополнительное снижение САД на 7-11 мм рт. ст., а диастолического АД (ДАД) – на 4-5 мм рт. ст., поскольку компоненты оказывают синергетическое действие. Особенно важно, что прием ирбесартана с ГХТ (Ко-Ирбесан) позволяет уменьшить вариабельность АД, выступающую дополнительным фактором риска развития сердечно-сосудистых событий, а также смерти. Данный факт подтвержден в клиническом исследовании среди пациентов высокого кардиоваскулярного риска. Так, гипотензивная терапия Ко-Ирбесаном (ирбесартан в дозе 300 мг / ГХТ в дозе 12,5 мг) приводила к выраженному гипотензивному эффекту, максимально снижая САД днем на 25,0 мм рт. ст. (с 165 до 140 мм рт. ст.). Ночное ДАД снижалось на 12 мм рт. ст. (с 70 до 58 мм рт. ст.). Вариабельность САД днем достоверно снижалась в 2,5 раза к концу лечения. При этом длительность периода, в течение которого уровень АД превышал нормальные величины (индекс времени АД), как днем, так и ночью сократилась почти в 16 раз. Причем позитивные изменения индекса вариабельности САД в дневное время были несколько выше (Батушкин В. В., 2017).
В этом же исследовании было показано, что терапия Ко-Ирбесаном у больных с АГ и высокого кардиоваскулярного риска восстанавливала нарушенную эндотелиальную функцию сосудов, что характеризовалось значимым повышением объемной скорости кровотока на 21,5%, ростом индекса реактивности сосудов на 17,8% в течение 3-месячного периода лечения. Предупреждение прогрессирования атеросклероза при использовании Ко-Ирбесана у пациентов с АГ и сопутствующим МС, ожирением, дислипидемией выражалось прежде всего в снижении уровня общего холестерина и улучшении спектра его фракций. После 3-месячной терапии Ко-Ирбесаном (ирбесартан с ГХТ 12,5 мг) наблюдалась тенденция к уменьшению веса пациентки, что важно для коррекции сопутствующих ожирения, МС.
Комбинация ирбесартана 300 мг с ГХТ 12,5 мг в сутки (Ко-Ирбесан) хорошо переносилась, не вызывая случаев гипотонии. Полученные результаты сходны также с данными исследования K. G. Parhofer и соавт. (2007), которые отмечали снижение массы тела на 2,3%, уровня глюкозы плазмы крови натощак – на 9,5%, HbA1c – на 4,6%, уровня липопротеинов низкой плотности – на 11%, триглицеридов – на 16% и повышение уровня липопротеинов высокой плотности на 5% у более 3 тыс. гипертензивных пациентов с сопутствующим МС.
! Эффективной комбинацией ирбесартана с ГХТ, доступной на фармацевтическом рынке Украины, является препарат Ко-Ирбесан компании «Нобель», представленный в дозировках 150/12,5 мг и 300/12,5 мг соответственно.
Для пациентов с резистентной АГ особенно важно, что Ко-Ирбесан не только оказывает положительное влияние на важнейшие факторы риска МС, но и обеспечивает раннюю и долговременную защиту почек при АГ и СД 2 типа.
Подготовил Игорь Кравченко
Медична газета «Здоров’я України 21 сторіччя» № 19 (440), жовтень 2018 р.


