25 січня, 2019
Алгоритм призначення стартової медикаментозної терапії артеріальної гіпертензії за європейським клінічним протоколом (Фінляндія) для викладання сімейної медицини та лікарської практики
.jpg) Важливим кроком засвоєння плану ведення хворого на артеріальну гіпертензію (АГ) на етапі первинної медичної допомоги (ПМД) є відпрацювання алгоритмів призначення стартової медикаментозної терапії залежно від ступеня тяжкості АГ.
Важливим кроком засвоєння плану ведення хворого на артеріальну гіпертензію (АГ) на етапі первинної медичної допомоги (ПМД) є відпрацювання алгоритмів призначення стартової медикаментозної терапії залежно від ступеня тяжкості АГ.
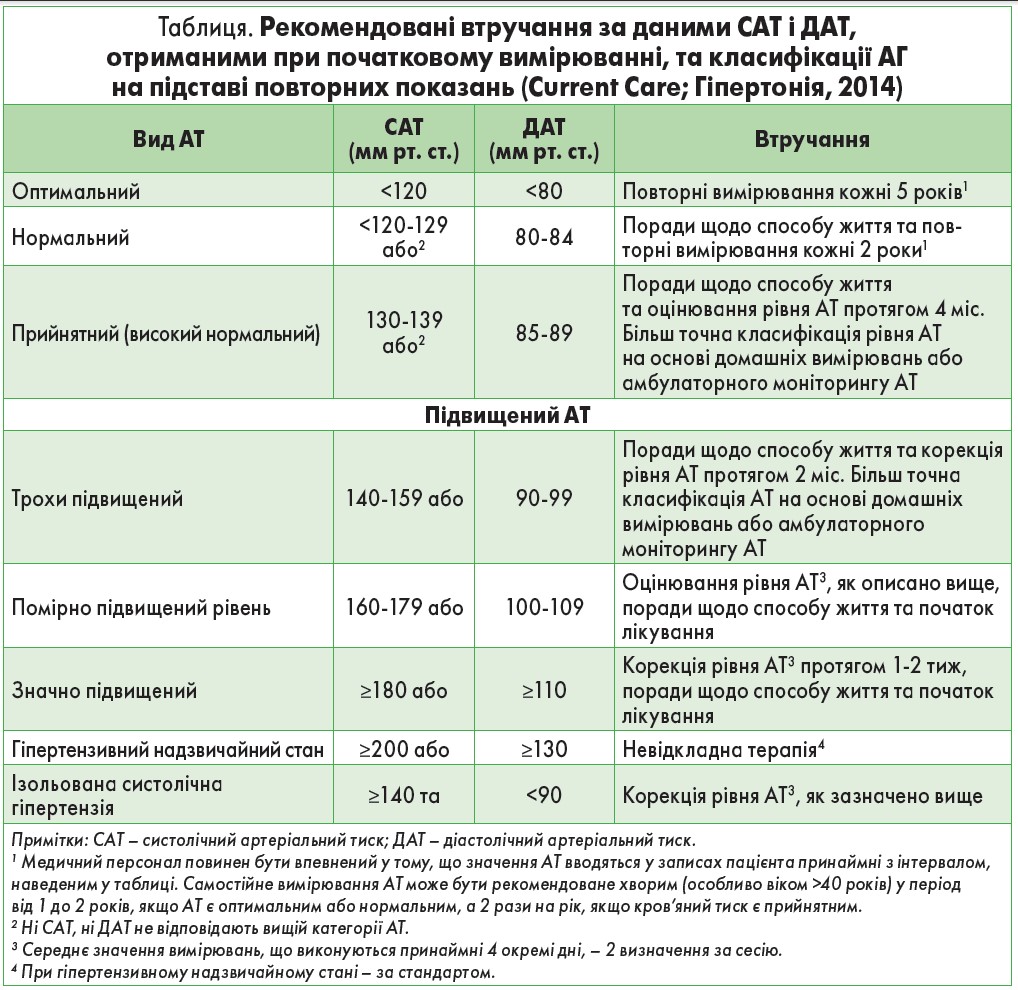
Згідно із зазначеним протоколом тактика призначення стартової медикаментозної терапії розробляється з урахуванням таких положень: рішення про лікування ґрунтуються на тяжкості АГ та ризику серцево-судинної смерті; зміни щодо способу життя завжди включаються до медикаментозної терапії; рекомендації стосовно фармакологічного втручання можуть відрізнятися залежно від країни; у таблиці наведена класифікація АГ та втручання, рекомендовані у Фінляндії [6-8, 9].
Для відпрацювання пропонуються чіткі рекомендації щодо тактики сімейного лікаря при АГ різного ступеня тяжкості.
АТ 130-139 / 85-89 мм рт. ст.
- Визначення факторів ризику, поради щодо способу життя.
- Більш точна класифікація рівня АТ на основі домашніх вимірювань або амбулаторного моніторингу.
- При латентній гіпертензії показник АТ, виміряний при обстеженні, нормальний (<140/90 мм рт. ст.), але самостійні вимірювання або денний рівень в амбулаторному моніторингу показують підвищені значення АТ (≥135/85 мм рт. ст.).
- Інтенсивне втручання в спосіб життя; якщо необхідно, лікування медикаментами на основі домашніх вимірювань або амбулаторного моніторингу та інших факторів ризику.
- Вимірювання АТ кожні 12 міс.
- Лікування препаратом можна почати, якщо пацієнт має діабет 1 або 2 типу та ниркову недостатність.
АТ 140-159 / 90-99 мм рт. ст.
- Надається порада щодо способу життя та спостерігається її вплив упродовж 4-6 міс.
- Медикаментозне лікування починається, якщо АТ, виміряний вдома або під час амбулаторного спостереження, підвищується (≥135/85 мм рт. ст.), незважаючи на втручання в спосіб життя.
- Якщо пацієнт має ушкодження органа-мішені (гіпертрофія лівого шлуночка, альбумінурія, інструментальні висновки) або діабет, період спостереження становить 1-4 міс.
- Якщо пацієнт має симптомне серцево-судинне захворювання або захворювання нирок, пропонуються поради щодо способу життя, і медикаментозне лікування починається без подальшого спостереження, коли рівень АТ підтверджується достатньою кількістю вимірювань.
АТ 160-179 / 100-109 мм рт. ст.
• Поради щодо способу життя та повторні вимірювання АТ упродовж 1-2 міс. Після цього починається лікування препаратом, якщо АТ не нормалізується.
• Якщо пацієнт має симптомне серцево-судинне захворювання або захворювання нирок, лікування починається, коли АТ підтверджується достатньою кількістю вимірювань; пацієнт може також самостійно проводити вимірювання.
САТ ≥180 мм рт. ст. або ДАТ ≥110 мм рт. ст.
Рекомендації щодо способу життя та вимірювання АТ упродовж тижня. Після цього розпочинається медикаментозне лікування, навіть якщо САТ <180 мм рт. ст., а ДАТ <110 мм рт. ст.
Гіпертонічний невідкладний стан (САТ ≥200 або ДАТ ≥130 мм рт. ст.)
- Встановлено гіпертонічний криз або загострення гіпертонічної хвороби.
- Гіпертонічна катастрофа пов’язана з наявністю гострих уражень органів-мішеней (коронарна ішемія, серцева недостатність, мозкові симптоми, швидко прогресуюча ниркова недостатність, кровотеча в сітківці, розшарування аорти).
- Потребується екстрений перехід до спеціалізованої допомоги.
- Внутрішньовенне медикаментозне лікування зазвичай необхідне для контролю АТ.
- При ПМД невідкладна допомога складається з блокаторів кальцієвих каналів середньої та тривалої дії, які не слід пережовувати.
- При невідкладному гіпертензивному стані, який має безсимптомний перебіг. Оскільки в організмі не спостерігається ушкодження органа-мішені, лікарський засіб може використовуватися на етапі ПМД або відразу, або не пізніше, ніж після періоду моніторингу впродовж кількох днів, якщо рівень АТ не знижується.
- Комбінація 3-4 препаратів може застосовуватись як терапія першого ряду. Наприклад, амлодипін 5 мг + бісопролол 5 мг + гідрохлоротіазид 12,5 мг + еналаприл 10 мг.
- Реакція на лікування оцінюється протягом 1-3 днів.
Надзвичайно важливим аспектом правильної тактики комплексної медикаментозної терапії є знання мети лікування та цільових рівнів АТ, що визначаються на засадах доказовості. Положення щодо зазначеного чітко й лаконічно викладені в клінічному протоколі.
- Рівень АТ пацієнта визначається шляхом усереднення вимірювань, що виконуються щонайменше протягом 4 днів – 2 визначення за сеанс.
- Метою лікування є досягнення таких рівнів АТ:
– <140/90 мм рт. ст. (домашні вимірювання <135/85);
– <140/80 мм рт. ст. (домашні вимірювання <135/85), якщо пацієнт має діабет <130/80 мм рт. ст. (домашні вимірювання <125/75), якщо ниркова хвороба супроводжується альбумінурією (альбумін сечі >300 мг/24 год або співвідношення сечі альбумін/креатинін >30 мг/ммоль), і ціль досягається без несприятливих ефектів.
- Збільшення віку не впливає на цілі лікування, але в клінічній практиці цільовий АТ може бути <150/90 мм рт. ст. (домашні вимірювання <140/85) для осіб віком >80 років.
Також протокол визначає основні принципи подальшого ведення хворого на АГ: метою проведення подальших візитів є оцінювання того, чи були досягнуті цілі лікування та як пацієнт переносить терапію. Ефекти можна оцінити через 1-2 міс після початку або зміни лікування. Частота наступних візитів визначається залежно від інтенсивності терапії, кількості ушкоджених органів та наявних супутніх захворювань. Якщо АТ добре контролюється (<140/90 мм рт. ст.) і немає ускладнень, то достатньо, щоб пацієнт відслідковував свій АТ удома протягом 4 днів кожні 3 міс і відвідував лікаря або медсестру 1 або 2 рази на рік. Якщо АТ погано контролюється (>160/100 мм рт. ст.), лікування необхідно посилити, а відвідування – через кожні 1-3 міс.
Студенти мають добре засвоїти, що повинен перевірити лікар ПМД під час першого візиту хворого на АГ: калій та натрій плазми в осіб, які приймають діуретики; калій плазми, натрій і креатинін (оцінюється швидкість клубочкової фільтрації (ШКФ) у хворих, які використовують інгібітори ангіотензинперетворювального ферменту, блокатори рецепторів ангіотензину ІІ та інгібітори реніну).
Під час щорічного рутинного візиту після лікування слід звернути увагу на такі параметри: загальний стан здоров’я, придатність ліків, частота серцевих скорочень, рівні АТ (домашні вимірювання); зміни способу життя: куріння, вага, вправи, алкоголь, дієта; калій плазми, натрій і креатинін (ШКФ) у пацієнтів, які застосовують діуретики, інгібітори АПФ, блокатори рецепторів ангіотензину ІІ та інгібітори реніну (в інших хворих, якщо потрібно); глюкоза крові, ліпіди та аланінамінотрансферази, якщо є показання; ЕКГ, визначення СКФ та співвідношення альбумін/креатинін сечі в кожному конкретному випадку, щоб контролювати виникнення ускладнень проявів ураження органів-мішеней.
Висновки
Європейські протоколи для первинної медичної допомоги (Фінляндія), створені за доказовими стандартами, є чіткими, структурованими, зрозумілими для лікарів України. Алгоритми призначення стартової медикаментозної терапії залежно від ступеня тяжкості гіпертонії в амбулаторній практиці, згідно із зазначеними протоколами, доцільно впроваджувати в клінічну практику і процес викладання дисципліни «Загальна практика – сімейна медицина» на до- і післядипломному рівнях вищої медичної освіти.
Список літератури знаходиться в редакції.