12 лютого, 2019
Застосування β-адреноблокаторів при хронічній серцевій недостатності. Місце бісопрололу
 Серцева недостатність (СН) є одним із прогностично несприятливих наслідків кардіоваскулярних захворювань. П’ятирічне виживання хворих на тяжку застійну СН ІV функціонального класу (ФК) за класифікацією NYHA не перевищує 50%, при цьому ризик раптової смерті в них у 5 разів вищий, аніж у загальній популяції [2, 6, 12].
Серцева недостатність (СН) є одним із прогностично несприятливих наслідків кардіоваскулярних захворювань. П’ятирічне виживання хворих на тяжку застійну СН ІV функціонального класу (ФК) за класифікацією NYHA не перевищує 50%, при цьому ризик раптової смерті в них у 5 разів вищий, аніж у загальній популяції [2, 6, 12].
Найчастішою причиною розвитку СН можна вважати порушення метаболічних процесів у міокарді, зумовлені різними чинниками, зокрема ішемією, запаленням тощо, які в сукупності призводять до змін структури, регіональної та загальної функції серцевого м’яза, розвитку його діастолічної та систолічної дисфункції й недостатності. Внаслідок цього порушується адекватна перфузія органів і тканин відповідно до потреб їхнього метаболізму. Компенсаторна реакція організму полягає в активації симпатоадреналової та ренін-ангіотензин-альдостеронової систем. На початковому етапі розвитку хронічної СН (ХСН) компенсаторні нейрогуморальні реакції є позитивними – сприяють забезпеченню адекватного кровопостачання тканин. Однак їх пролонгована активація чинить дезадаптивну дію – збільшує потребу міокарда в кисні, спричиняє його ремоделювання, виникнення та посилення ішемії, апоптоз і некроз кардіоміоцитів, активацію запалення, розвиток склерозу та фіброзу, зміни співвідношення між популяціями адренорецепторів, негативно впливає на функцію нирок тощо, призводячи до прогресування СН.
Метою лікування хворих на СН є зниження смертності, зменшення потреби у проведенні стаціонарної терапії, поліпшення клінічного перебігу захворювання та якості життя пацієнтів. Стандартом сучасного фармакологічного лікування СН є застосування інгібіторів ангіотензинперетворювального ферменту – іАПФ (або блокаторів рецепторів ангіотензину ІІ у разі непереносимості іАПФ), β-адреноблокаторів, діуретиків, антагоністів мінералокортикоїдних рецепторів, інгібіторів If-каналів і додаткове використання інших засобів із менш очевидним позитивним впливом на прогноз [6].
Наявна сьогодні доказова база є ґрунтовним свідченням ефективності β-адреноблокаторів у лікуванні ХСН. Ці препарати належать до першої лінії терапії СН, адже сприяють не тільки поліпшенню клінічного перебігу синдрому, а й подовженню життя пацієнтів із ХСН.
Препарати із групи блокаторів β-адренорецепторів, а саме метопролол, бісопролол, карведилол і небіволол, сприяють істотному підвищенню виживання хворих на СН у тривалій перспективі [12, 29]. Вперше про ефективність застосування β-адреноблокаторів у лікуванні СН повідомили F. Waagstein і співавт. у 1975 р. [30]. З того часу питання поліпшення перебігу та прогнозу ХСН під впливом β-адреноблокаторів стало предметом цілої низки масштабних рандомізованих досліджень, які змінили підходи до ведення таких хворих. Результати досліджень MDC, MERIN-HF, CIBIS ІІ, COPERNICUS, SENIORS продемонстрували ефективність метопрололу, бісопрололу, карведилолу та небівололу в лікуванні пацієнтів із ХСН.
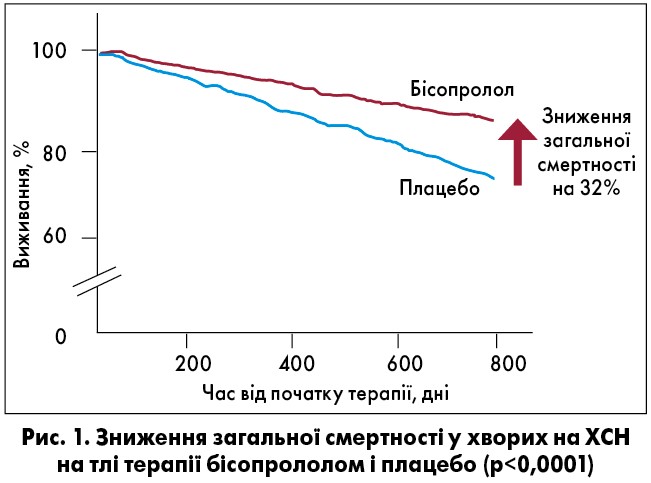 Бісопролол (Конкор®) довів свою здатність покращувати прогноз хворих на СН ІІІ-IV ФК за NYHA із фракцією викиду лівого шлуночка <35% у дослідженні СIBIS ІІ, де під впливом бісопрололу спостерігалося зниження частоти смерті від усіх причин на 32% (рис. 1), раптової смерті – на 42%, госпіталізацій – на 15%. У зв’язку зі значною перевагою бісопрололу над плацебо щодо вищезгаданих кінцевих точок дослідження було припинено достроково [9].
Бісопролол (Конкор®) довів свою здатність покращувати прогноз хворих на СН ІІІ-IV ФК за NYHA із фракцією викиду лівого шлуночка <35% у дослідженні СIBIS ІІ, де під впливом бісопрололу спостерігалося зниження частоти смерті від усіх причин на 32% (рис. 1), раптової смерті – на 42%, госпіталізацій – на 15%. У зв’язку зі значною перевагою бісопрололу над плацебо щодо вищезгаданих кінцевих точок дослідження було припинено достроково [9].
У ході ще одного масштабного дослідження з бісопрололом СІВІS ІІІ з’ясоване питання тактики лікування хворих на ХСН. Був проведений порівняльний аналіз ефективності двох схем стартової терапії хворих на ХСН: стандартної – іАПФ із подальшим додаванням β-адреноблокатора й альтернативної – бісопролол із подальшим додаванням іАПФ. Встановлено, що стартове лікування СН бісопрололом не поступається за ефективністю стандартній схемі (початок терапії з еналаприлу), а за наявності супутньої тахікардії, порушень серцевого ритму (зокрема фібриляції передсердь – ФП), інфаркту міокарда така стратегія є патогенетично обґрунтованою [33]. Крім того, було виявлене істотне зниження частоти раптової смерті у пацієнтів, які отримували ініціальну терапію бісопрололом (рис. 2).
 Принциповий механізм дії β-адреноблокаторів полягає в конкурентному зв’язуванні з β-адренорецепторами, наслідком чого є блокада їхньої взаємодії з катехоламінами. Це гетерогенна група лікарських засобів, серед яких виділяють селективні (впливають переважно на β1-адренорецептори, проте при значному збільшенні дози їхня селективність зникає) та неселективні (впливають на обидва підтипи β-адренорецепторів – β1 і β2); препарати із внутрішньою симпатоміметичною активністю та без неї; блокатори одночасно двох типів адренорецепторів – α та β; лікарські засоби з ефектом вивільнення оксиду азоту.
Принциповий механізм дії β-адреноблокаторів полягає в конкурентному зв’язуванні з β-адренорецепторами, наслідком чого є блокада їхньої взаємодії з катехоламінами. Це гетерогенна група лікарських засобів, серед яких виділяють селективні (впливають переважно на β1-адренорецептори, проте при значному збільшенні дози їхня селективність зникає) та неселективні (впливають на обидва підтипи β-адренорецепторів – β1 і β2); препарати із внутрішньою симпатоміметичною активністю та без неї; блокатори одночасно двох типів адренорецепторів – α та β; лікарські засоби з ефектом вивільнення оксиду азоту.
Зважаючи на наслідки збудження β1- і β2-адренорецепторів, кардіоселективність β-адреноблокаторів може мати значення при виборі препарату для лікування ХСН. Кардіоселективність визначається індексом селективності – співвідношенням впливу препарату на β2- та β1-адренорецептори. Так, індекс селективності метопрололу становить 1:20, а бісопрололу – 1:75 [5, 7]. Експериментальні дослідження на кролях і щурах свідчать про досить високий індекс селективності небівололу – 1:48 та 1:55 відповідно [21], проте в дослідженнях із людськими β1- і β2-адренорецепторами було встановлено лише 10-разове переважання його впливу на β1- порівняно з β2-адренорецепторами [22]. Отже, з-поміж β-адреноблокаторів, які рекомендовані для лікування СН, бісопролол характеризується найвищим рівнем кардіоселективності.
Кардіоселективність β-адреноблокаторів має вирішальне значення при їхньому застосуванні у пацієнтів із деякими супутніми захворюваннями. Серед тих, що найчастіше спостерігаються в осіб із СН і певною мірою впливають на її перебіг, важливе місце посідають цукровий діабет – ЦД (25,2%), хронічне обструктивне захворювання легень – ХОЗЛ (18,9%), хронічна хвороба нирок (13,2%), перенесені транзиторні ішемічні атаки чи інсульт (12,5%) і атеросклеротичне ураження артерій нижніх кінцівок (12,2%) [1].
Селективність до β1-адренорецепторів зумовлює також кращу переносимість β1-адреноблокаторів на противагу неселективним представникам цього класу [3].
Мінімізація негативних ефектів блокади β2-адренорецепторів при застосуванні кардіоселективних β-адреноблокаторів насамперед знижує ризик несприятливого впливу терапії. Нейтральний метаболічний ефект бісопрололу зумовлений відсутністю істотної дії препарату на синтез інсуліну, чутливість до нього тканин і метаболізм глюкози, що продемонстровано в численних дослідженнях. У хворих на ЦД на тлі прийому бісопрололу не спостерігали значних змін умісту в крові глюкози та глікованого гемоглобіну, епізодів гіпоглікемії, не виникало потреби в корекції доз цукрознижувальних препаратів [4, 15, 32].
Варто зазначити також нейтральність селективних β-адреноблокаторів, передусім бісопрололу (Конкор®), щодо ліпідного метаболізму: вони не впливають на вміст у крові тригліцеридів (ТГ) і холестерину ліпопротеїнів низької щільності (ЛПНП) [14]. Проте у хворих на артеріальну гіпертензію метопролол сприяв підвищенню вмісту ТГ у крові на 30% [24], а застосування небівололу супроводжувалося формуванням атерогенних субстанцій ЛПНП [23].
Як зазначалося вище, близько 19% пацієнтів із СН мають супутнє ХОЗЛ. З іншого боку, за даними популяційних досліджень, близько половини хворих на ХОЗЛ помирають від серцево-судинних захворювань [25]. Аналіз результатів досліджень ARREST і PHАRM вказує на зростання до 15% ризику раптової смерті в пацієнтів із ХОЗЛ. Особливо небезпечним із точки зору розвитку серцево-судинних ускладнень вважається період загострення ХОЗЛ [11]. Зіставний аналіз ефектів високоселективного β-адреноблокатора бісопрололу та неселективного β-адреноблокатора з α-адреноблокуючими властивостями карведилолу в пацієнтів із легкою/помірною ХСН і ХОЗЛ показав кращу переносимість і більшу ефективність бісопрололу. Цільову дозу препарату добре переносили 56% осіб у групі бісопрололу та 42% – карведилолу; небажані явища спостерігали в 19 та 42% хворих відповідно. Крім цього, форсований об’єм видиху достовірно збільшився (р=0,046) при застосуванні бісопрололу й не змінився у групі карведилолу [16]. За результатами метааналізу 22 рандомізованих досліджень за участю пацієнтів із легким і середньотяжким перебігом ХОЗЛ, було встановлено, що селективні β-адреноблокатори, зокрема бісопролол, не погіршують форсований об’єм видиху за секунду; більше того, на тлі їх застосування зберігається позитивний вплив β2-агоністів на динаміку цього показника [28]. В експерименті на моделі мишей із захворюванням дихальних шляхів продемонстровано позитивний ефект β-адреноблокаторів щодо зменшення запального процесу та бронхіальної секреції слизу [19]. F.H. Rutten і співавт. схиляються до думки, що застосування β-адреноблокаторів в осіб із ХОЗЛ не тільки безпечне, але й може сприяти зниженню частоти загострень захворювання та збільшенню тривалості життя таких пацієнтів [27].
Орієнтовно 12% хворих на СН мають супутнє атеросклеротичне захворювання артерій нижніх кінцівок, що традиційно ставить під питання використання у них β-адреноблокаторів. Утім, як і у випадку із ХОЗЛ, селективні β-адреноблокатори не протипоказані таким пацієнтам і мають застосовуватися для лікування ХСН. Результати метааналізу 11 контрольованих досліджень показали відсутність негативного впливу селективних β1-адреноблокаторів на клінічні симптоми, зокрема дистанцію ходи, у хворих на ЦД із хронічною ішемією нижніх кінцівок на тлі захворювання периферичних артерій легкого та помірного ступеня вираженості [26].
Близько третини пацієнтів із ХСН мають порушення ритму у вигляді ФП. Варто зазначити, що в більшості випадків ідеться про постійну форму ФП, при якій для контролю частоти серцевих скорочень найчастіше використовують β-адреноблокатори. Пряме порівняльне дослідження ефективності карведилолу та бісопрололу в осіб із тяжкою застійною СН (ІІІ-IV ФК за NYHA) дало відповідь на запитання щодо вибору β-адреноблокатора в пацієнтів із СН і супутньою ФП. Згідно з його результатами, бісопролол був ефективнішим за карведилол в осіб із ФП, про що свідчать істотніше зниження частоти серцевих скорочень і концентрації мозкового натрійуретичного пептиду, а також більша кількість випадків відновленого синусового ритму на тлі лікування бісопрололом – 48% порівняно з карведилолом – 16% (р=0,03) [17].
Отже, вибір на користь певного β-адреноблокатора має ґрунтуватися на комплексній оцінці стану пацієнта – потрібно враховувати не тільки основну патологію, а й супутні стани та захворювання. Так, за наявності у хворого на СН ХОЗЛ, атеросклеротичного ураження артерій нижніх кінцівок, ЦД, ФП вибір на користь кардіоселективного β-адреноблокатора бісопрололу забезпечить високу ефективність лікування та сприятиме поліпшенню його переносимості.
Список літератури знаходиться в редакції.
UA-CONC-PUB-112018-008
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 5 (60) листопад 2018 р.


