2 квітня, 2019
Минимально инвазивная операция по Нассу – золотой стандарт лечения воронкообразной деформации грудной клетки у детей и взрослых
 В 1998 г. D. Nuss и его коллеги сообщили о новом методе минимально инвазивной коррекции воронкообразной деформации грудной клетки (ВДГК). Метод включал ремоделирование передней стенки грудной клетки с использованием загрудинного металлического фиксатора без резекции реберных хрящей. С тех пор операция по Нассу быстро получила широкое распространение в качестве эталонного метода у детей и подростков.
В 1998 г. D. Nuss и его коллеги сообщили о новом методе минимально инвазивной коррекции воронкообразной деформации грудной клетки (ВДГК). Метод включал ремоделирование передней стенки грудной клетки с использованием загрудинного металлического фиксатора без резекции реберных хрящей. С тех пор операция по Нассу быстро получила широкое распространение в качестве эталонного метода у детей и подростков.
Преимуществами процедуры являются: небольшие разрезы кожи, более короткое время операции, минимальная кровопотеря и раннее возвращение к полноценной активности. За 20 лет опубликовано достаточное количество статей по применению этой методики у молодых пациентов. Однако в литературе по-прежнему идет активная полемика об идеальном возрасте для проведения минимально инвазивного хирургического вмешательства. Большинство авторов рекомендуют хирургическое вмешательство у пациентов в возрасте от 5 до 20 лет, другие считают, что идеальный возраст – от 8 до 12 лет, по причине значительной податливости грудной стенки. Другие, например К. Molik и соавт., не одобряют применение операций по Нассу у подростков из-за увеличения частоты осложнений или недостаточной эффективности. Тем не менее в последние годы показания к операции были распространены и на взрослых, даже несмотря на то, что сообщалось о более высокой частоте осложнений и послеоперационной боли. С тех пор показания к применению данного метода неуклонно расширяется, и с 2013 года мы использовали операцию Насса как у детей, так и у взрослых с ВДГК.
Результаты собственных исследований
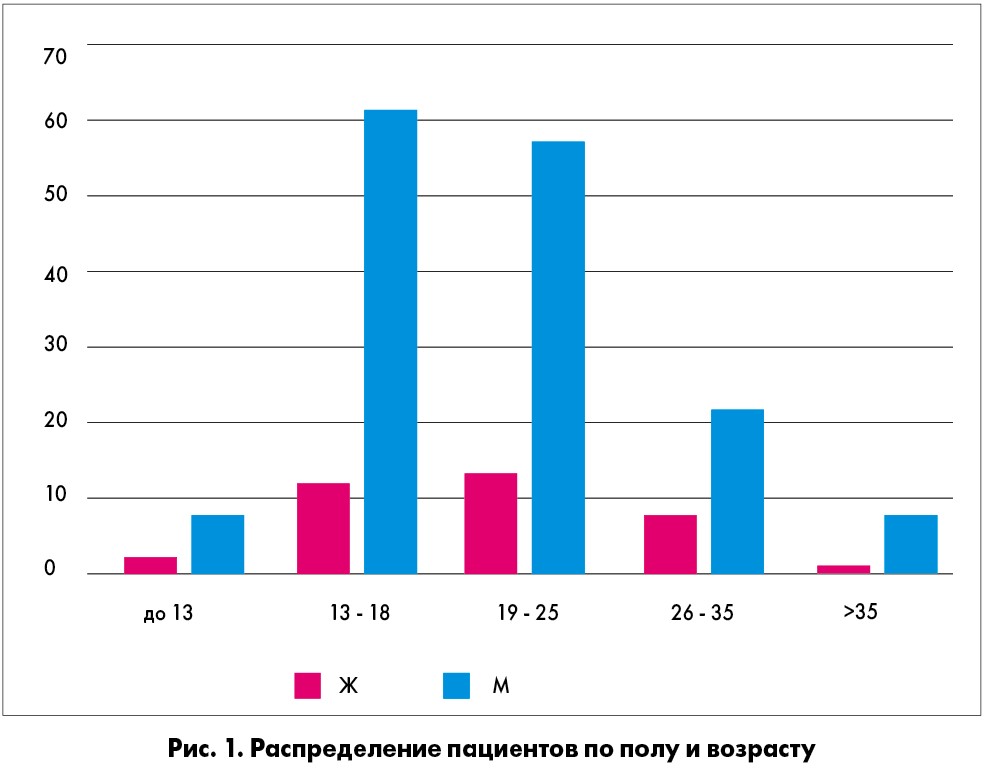
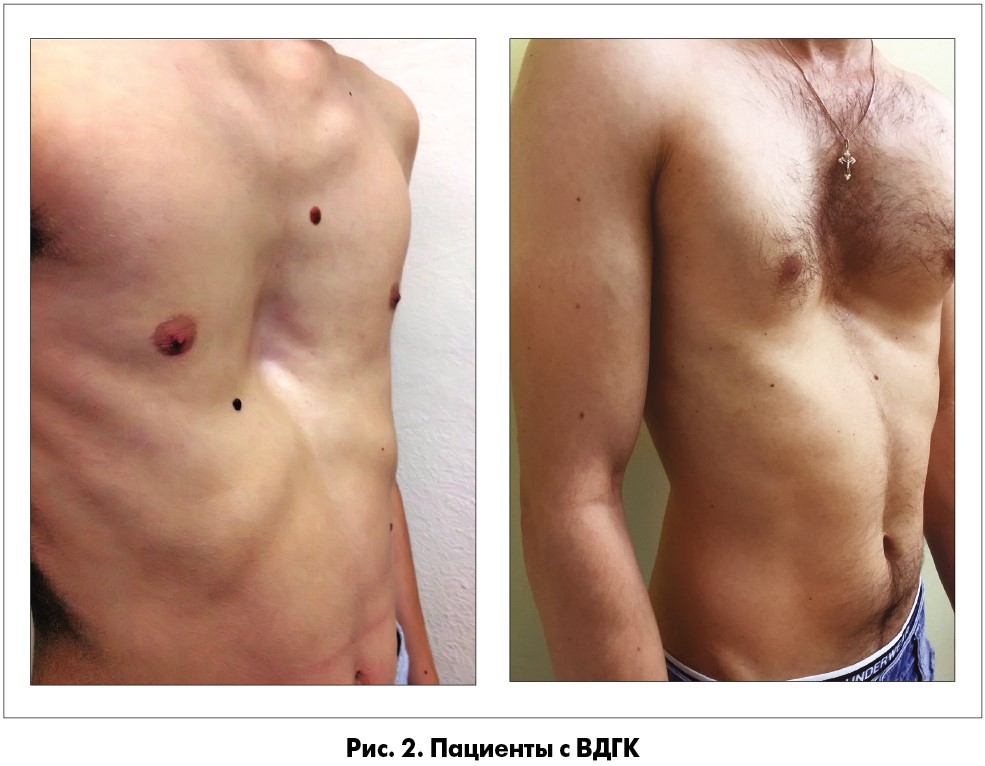
С 2013 по 2018 год в клинике хирургии позвоночника ГУ «Институт травматологии и ортопедии НАМН Украины» 175 пациентов подвергались минимально инвазивной коррекции ВДГК по Нассу. Распределение по полу и возрасту представлено на схеме (рис. 1). Показанием к операции служил косметический дефект передней поверхности грудной клетки и глубина западения грудины >2 см (рис. 2). Все пациенты были обследованы до операции клинически и рентгенологически с расчетом индекса Гижицкой. Были проанализированы: результат коррекции деформации; длительность пребывания в стационаре; послеоперационные осложнения; продолжительность хирургического вмешательства и признаки пневмо- и гемоторакса на обычной послеоперационной рентгенограмме грудной клетки.
Методика хирургического вмешательства
Положение пациента – лежа на спине. Левую руку отводили и использовали для катетеризации вены, правую сгибали в плечевом и локтевом суставе и фиксировали к дуге. Интубацию осуществляли с помощью однопросветной трубки. По передней подмышечной линии справа и слева проводили разрезы длиной 3 см с последующим отслоением подкожно-жировой клетчатки от мышечной фасции. Выделяли поле для проведения фиксатора справа и слева. При помощи троакара на 3-4 см ниже правого разреза проводили перфорацию грудной полости с установкой рабочего канала. Через рабочий канал вводили торакоскоп с 30°-й оптикой. С помощью видеонаблюдения контролировали безопасное прохождение вершины деформации интродьюсером и фиксирующей пластиной. Введение интродьюсера в плевральную полость проводили по среднеключичной линии в 5-м или 6-м межреберье справа. Интродьюсер проводили справа налево, аккуратно отслаивая перикард с последующим выходом из левой плевральной полости на уровне среднеключичной линии. Затем проводили моделирование формы фиксатора. Отмоделированный фиксатор привязывали к интродьюсеру с помощью ленты. Интродьюсер с привязанным фиксатором выводили слева направо по сформированному каналу. Коррекцию деформации проводили посредством поворота фиксатора на 180°. С обеих сторон на фиксатор надевали поперечные стабилизаторы, которые препятствовали его обратному развороту. Далее проводили окончательное моделирование концов фиксатора. Рану послойно ушивали. В рабочий канал вводили временный дренаж, который удаляли после окончательного раздутия легких на операционном столе. В послеоперационном периоде все пациенты получали наркотические аналгетики на протяжении 4 дней с последующей заменой на ненаркотические. Пациентам рекомендовали исключение физических нагрузок в течение 3 месяцев. Фиксаторы оставляли на 3 года, после истечения срока удаляли под общей анастезией.
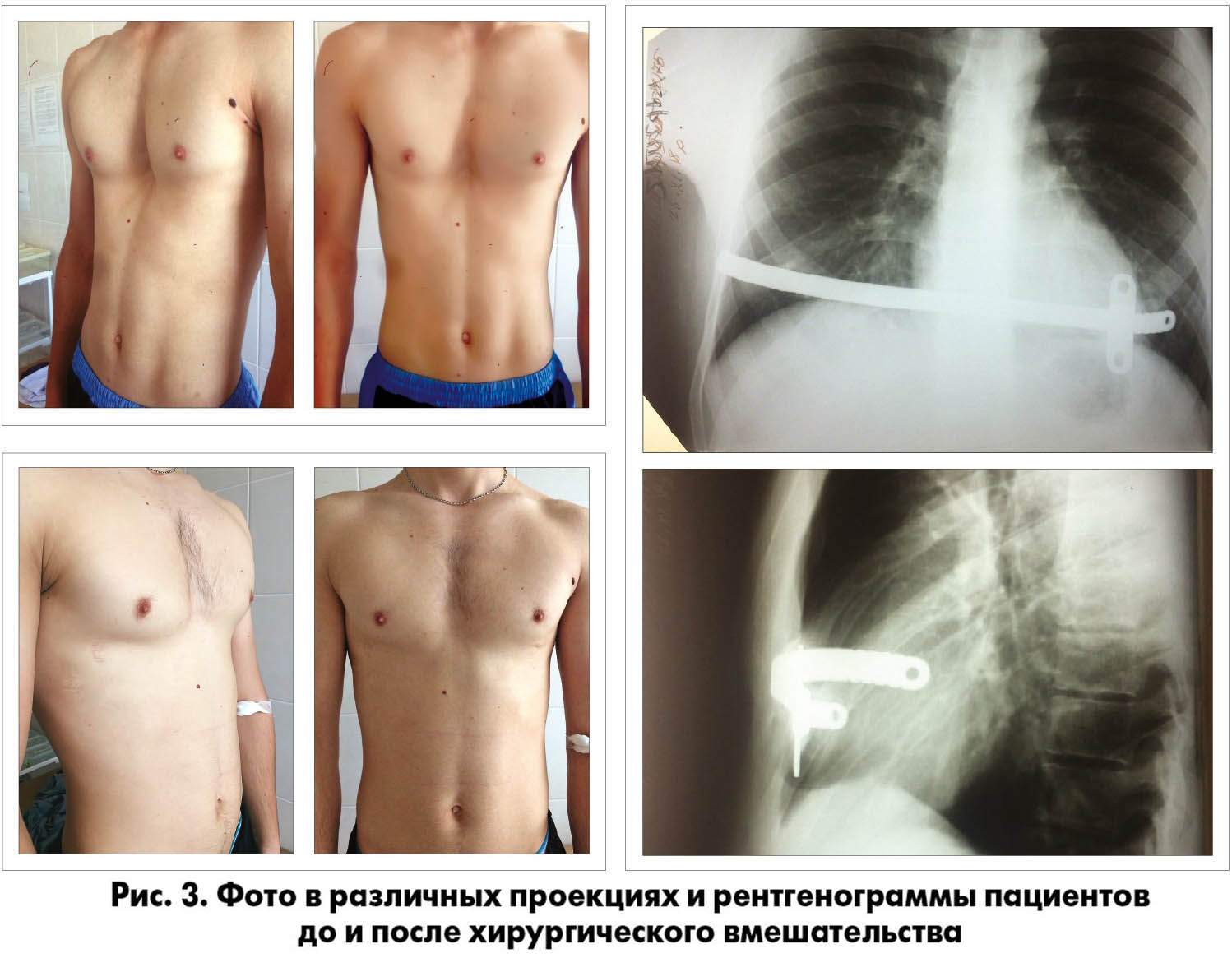
Средней возраст 175 пациентов составлял 19 лет (11-47 лет), среди пациентов было 143 (81,7%) мужчины и 32 (18,3%) женщины. Летальных исходов не было. У 162 (92,6%) пациентов достигли идеального косметического результата. У 157 (89,7%) использовали 1 фиксатор, у 17 (9,7%) – 2 фиксатора, у 1 (0,6%) – 3. Количество необходимых фиксаторов определяли на операционном столе в зависимости от результатов коррекции после установки первого фиксатора. Средняя продолжительность операции составляла 52 мин (диапазон от 30 до 104 мин). Средняя продолжительность пребывания в стационаре после хирургического вмешательства составляла 8 дней (от 5 до 11 дней). Плевральный дренаж оставляли на одни сутки только после повторных операций на фоне рецидивов деформации. На следующий день после операции всем пациентам выполняли рентгенографию легких в прямой проекции стоя. У 24 (13,7%) определяли наличие пневмоторакса, но только четверым (2,3%) потребовалось выполнение плевральной пункции с установкой дренажа по Бюлау. У 8 (4,6%) определяли гемоторакс с последующей плевральной пункцией. Другие послеоперационные осложнения включали пневмонию – у 3 (1,7%) пациентов, плевральный выпот – у 2 (1,2%), эмпиему – у 1 (0,6%) пациента, серому – у 1 (0,6%) и глубокую инфекцию – у 1 (0,6%). Один пациент (0,6%) перенес повторную операцию из-за вывиха фиксатора. В настоящее время фиксаторы были удалены у 56 (32%) пациентов, и их конечные результаты были хорошие во время выписки и при обычном наблюдении через 1 месяц. К сожалению, у нас пока нет никаких долгосрочных данных наблюдения за пациентами после удаления фиксатора. Результат коррекции ВДГК представлен на рисунке 3.
Обсуждение
В 1998 г. Nuss и его коллеги представили минимально инвазивную альтернативу стандартной открытой методике Равича для коррекции ВДГК. Обоснованием было то, что отпала необходимость выполнять обширную и радикальную резекцию реберных хрящей, так как вывести грудину в правильное положение оказалось достаточно просто.
Преимущества этого минимально инвазивного метода очевидны:
- Отсутствие большого разреза на передней грудной стенке, нет необходимости отслаивать грудные мышечные лоскуты и резецировать хрящевые части ребер и/или выполнять стернальную остеотомию.
- Короткое время операции, минимальная кровопотеря и ранний возврат к полной активности.
- Быстрое восстановление силы грудных мышц, расширение объема грудной клетки, сохранение ее гибкости и эластичности.
- Отличный долгосрочный косметический результат у детей.
Включение торакоскопической навигации и небольших, но важных модификаций в изначально описанную методику сделало эту операцию очень эффективной и безопасной. С тех пор было опубликовано множество исследований, подтверждающих эффективность данного метода у детей и подростков. Большинство из них невелики по количеству пациентов, однако некоторые базируются на большом опыте. Неуклонно растет количество прооперированных пациентов, а также хирургов, владеющих данным методом, и на сегодняшний день операция по Нассу у детей и подростков считается золотым стандартом для оперативного лечения ВДГК. Что касается взрослых пациентов, то лечение у них ВДГК с помощью указанной методики является спорным. Открытую методику, описанную Равичем, использовали десятилетиями и до сих пор применяют во множестве клиник.
В 90% опубликованных работ показанием к хирургической коррекции ВДГК служило наличие жалоб пациента на косметический дефект относительно аномальной формы передней стенки грудной клетки. В нескольких статьях было опубликовано, что после коррекции ВДГК значительно улучшалось качество жизни пациентов.
При коррекции деформации методом Равича необходимо выполнить длинный вертикальный или горизонтальный разрез в части передней грудной стенки, резекцию реберных хрящей, которые часто приводили к окостенению нового хряща и формированию жесткой передней стенки грудной клетки. В большинстве случаев была необходима установка металлического стержня для фиксации в правильном положении. В результате формировалась плоская форма грудной клетки.
Вакуумный колокол – консервативный метод лечения ВДГК, при котором пациент носит вакуумную присоску на протяжении 1-8 ч в сутки в течение 12-36 месяцев. Обычно такой метод достаточно эффективен у детей до 10 лет, менее успешен – у подростков и взрослых пациентов. Однако полностью устранить деформацию с помощью вакуумного колокола не представлялось возможным.
Физические возможности пациентов после выполнения хирургического вмешательства по Нассу значимо возрастали. М. Lesbo и соавт. в своих исследованиях показали, что до операции сердечная деятельность у пациентов с ВДГК была на 80% от возрастной нормы, а через 3 года после коррекции показатели сердечной и легочной деятельности находились в пределах нормы.
U. Gurkan и соавт. отметили, что после устранения сдавления правого желудочка сердца его функциональные показатели значительно улучшались и находились в пределах нормы. Также после операции устранялась дисфункция движения стенки грудной клетки, увеличивался объем груди и нормализовался сам акт дыхания. Поэтому считается важным скорректировать форму грудной клетки как можно ближе к нормальной анатомии, чтобы получить наилучший косметический результат для пациента, а также максимально повысить его физическую работоспособность. Все это возможно с помощью процедуры Насса.
Оптимальный возраст для ее выполнения все еще является поводом для обсуждений. Когда Насс опубликовал свою первую статью, средний возраст пациентов составлял 6 лет и ни один из пациентов не был старше 15 лет. Сегодня же средний возраст составляет 14 лет, все больше авторов считают оптимальным период, когда начинается половое созревание. Однако все они сходятся в том, что тяжелые ВДГК необходимо корректировать и в более раннем возрасте. Корейский исследователь H. Park и соавт., проанализировав материалы 1571 хирургического вмешательства, рекомендовали коррекцию в возрасте до 5 лет, даже несмотря на возможные рецидивы деформации после удаления фиксатора до наступления половой зрелости.
Мы в свою очередь считаем оптимальным возрастом для операции 13-16 лет. Обоснованием для этого является тот факт, что изменения со стороны сердца и легких в этом возрасте обратимы, и фиксатор находится вплоть до окончания роста, что сводит возможность рецидива деформации фактически к нулю. У девочек в этом периоде начинает формировать грудь, это дает возможность сделать разрез в подгрудной складке и тем самым максимально скрыть послеоперационный рубец.
Послеоперационный болевой синдром часто описывали как основную проблему в процедуре Насса. С этой целью мы рекомендовали пациентам в течение 4 дней после операции принимать наркотические аналгетики с последующим переходом на ненаркотические. После выписки из стационара пациенты принимали обезболивающие препараты на протяжении 2-6 недель.
Вывод
Операция по Нассу – золотой стандарт в лечении ВДГК, поскольку обеспечивает хороший косметический результат лечения, способствует улучшению сердечной и дыхательной функции, устраняет дисфункцию передней стенки грудной клетки в акте дыхания.
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 1 (46), лютий 2019 р.