6 травня, 2019
Аллергические заболевания: оптимальное решение актуальных проблем
26 февраля в г. Харькове состоялась научно-практическая конференция «Актуальные вопросы аллергологии и пульмонологии в практике семейного врача». Затронутые на мероприятии темы касались наиболее важных клинических аспектов аллергических риносинуситов, бронхиальной астмы (БА), крапивницы, бронхитов и др. В данном обзоре представлены несколько докладов, вызвавших значительный интерес слушателей.
 Доктор медицинских наук, профессор Инна Владимировна Гогунская (ГУ «Институт отоларингологии им. А. И. Коломийченко НАМН Украины», г. Киев) очертила современные направления в диагностике и лечении аллергических заболеваний верхних дыхательных путей. Докладчик отметила, что аллергические заболевания в настоящее время крайне распространены: согласно статистическим подсчетам, в Европе и Северной Америке аллергическим ринитом (АР) страдают более 100 млн людей, в Центральной и Южной Америке – свыше 75 млн в Африке – 30 млн. Зачастую для диагностики АР недостаточно лишь анамнеза, поскольку жалобы и симптомы не схожи с традиционной клинической картиной аллергии, например, отсутствует типичная сезонность. Около 65% ринитов, классифицируемых как АР, на самом деле таковыми не являются, а значит, около 65% всех антигистаминных препаратов (АГП) назначаются необоснованно.
Доктор медицинских наук, профессор Инна Владимировна Гогунская (ГУ «Институт отоларингологии им. А. И. Коломийченко НАМН Украины», г. Киев) очертила современные направления в диагностике и лечении аллергических заболеваний верхних дыхательных путей. Докладчик отметила, что аллергические заболевания в настоящее время крайне распространены: согласно статистическим подсчетам, в Европе и Северной Америке аллергическим ринитом (АР) страдают более 100 млн людей, в Центральной и Южной Америке – свыше 75 млн в Африке – 30 млн. Зачастую для диагностики АР недостаточно лишь анамнеза, поскольку жалобы и симптомы не схожи с традиционной клинической картиной аллергии, например, отсутствует типичная сезонность. Около 65% ринитов, классифицируемых как АР, на самом деле таковыми не являются, а значит, около 65% всех антигистаминных препаратов (АГП) назначаются необоснованно.
Существуют разные виды ринитов, основными из которых выступают АР, инфекционный ринит и другие формы (ринит беременных; профессиональный ринит; ринит, вызванный влиянием препаратов и раздражающих веществ). Соответственно, отличается и тактика врача: при АР необходима минимизация контакта с причинными антигенами, лечение АГП, кортикостероидами, антигенспецифическая иммунотерапия. В случае инфекционного ринита назначаются антибиотики, при медикаментозном рините показана отмена причинных лекарств и т. д. Существуют также комбинированные формы, объединяющие несколько этиологических факторов, например инфекционный ринит у беременной на фоне хронического аллергического заболевания.
АР негативно влияет на качество жизни пациентов, ухудшая не только физическое, но и психологическое и социальное состояние, сон, работоспособность или способность к обучению. Кроме симптомов АР, негативное воздействие присуще и основным средствам для его лечения – АГП: сонливость вследствие их приема также выраженно снижает работоспособность. К тому же АР является фактором риска развития астмы, поэтому чем раньше от момента начала заболевания будет начата антигенспецифическая иммунотерапия, тем лучшего исхода можно ожидать.
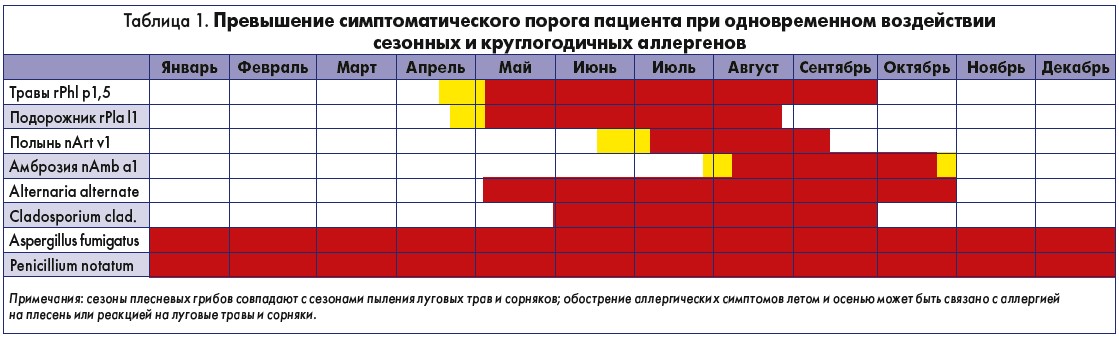
Согласно литературным источникам, около 80% пациентов с аллергией сенсибилизированы к нескольким антигенам, в среднем к трем. Чем больше количество сенсибилизаций, тем выше риск развития аллергии. Следует отметить, что аллергены могут обладать кумулятивным эффектом, превышая симптоматический порог пациента. Такой эффект обычно вызывается сочетанием аллергенов круглогодичного воздействия (клещ домашней пыли, перхоть домашних животных, плесень) и сезонных аллергенов (пыльца деревьев и злаковых трав) (табл. 1).
Определение всех сенсибилизирующих аллергенов позволяет составить четкий план по поддержанию состояния пациента ниже симптоматического порога. В связи с этим адекватное обследование больного является условием оптимального лечения (исключения контакта с аллергеном, медикаментозной и иммунотерапии). У пациентов с диагнозом АР, не отвечающих на эмпирическое лечение, клиницистам следует проводить и интерпретировать определение специфических иммуноглобулинов (Ig) E в коже или крови. Именно подтверждение аллергии и точная идентификация аллергенов имеют решающее значение для правильного этиотропного лечения заболевания. Сочетание тщательно собранного анамнеза заболевания с данными экстракт-основанных тестов повышает диагностическую достоверность подтверждения или исключения аллергии.
Если представить диагностический алгоритм при АР в виде ступенчатой схемы, то начальной ступенью является анализ анамнеза заболевания, далее следуют кожные тесты (прик-тесты), затем – определение уровня специфических IgE, а завершают алгоритм провокационные пробы. Последние проводятся лишь в специализированных научно-практических лабораториях. Повышенное значение общего IgE является неспецифическим, то есть на самом деле может отображать не аллергию, а гельминтную инвазию или неопластический процесс, поэтому неверная трактовка данного анализа зачастую сопровождается неправильной врачебной тактикой.
Международные рекомендации, в том числе согласительный документ «АР и его влияние на астму» (Allergic Rhinitis and its Impact on Asthma – ARIA), отмечают наивысший уровень эффективности и безопасности использования в терапии АР интраназальных кортикостероидов (КС) и АГП ІІ поколения. Интраназальные КС являются препаратами первого выбора при среднетяжелом и тяжелом персистирующем АР. Отечественный унифицированный протокол первичной, вторичной (специализированной) и третичной (высокоспециализированной) медицинской помощи при АР также утверждает, что наиболее эффективными фармакопрепаратами в данном случае являются интраназальные КС. И. В. Гогунская отметила, что пациенты с легкими формами ринита редко обращаются к врачу, преимущественно применяя самолечение.
Препарат Гленспрей Актив («Гленмарк Фармасьютикалс Лтд», Индия) содержит две активные молекулы: мометазона фуроат (50 мкг/дозу) и азеластина гидрохлорид (140 мкг/дозу). Показано, что топические назальные препараты азеластина характеризуются более быстрым действием в облегчении симптомов АР, чем пероральные АГП. Гленспрей Актив ликвидирует заложенность носа уже через 15 мин после распыления, в то время как пероральные АГП начинают действовать примерно через 1 ч, а для достижения полноценного эффекта интраназальных КС требуется 2-3 дня применения. Быстрое снижение симптомов АР и аналогичный уровень клинической эффективности позволяют рекомендовать азеластин в виде назального спрея в качестве альтернативы пероральным АГП при лечении сезонного АР (Ellis A. K. et al., 2013). В исследовании D. H. Kim и соавт. (2017) комбинация мометазона и азеластина для интраназального применения синергетически уменьшала аллергические проявления в модели АР на мышах, угнетая Th2-ответ и нормализуя баланс Treg/Th17-лимфоцитов.
Важно, что Гленспрей Актив является достаточно безопасным препаратом: в исследовании F. Aksoy и соавт. (2016) применение назального спрея азеластина на протяжении 30 дней не вызывало статистически значимого влияния на количественный и качественный состав микрофлоры слизистой оболочки полости носа и носовой части глотки.
В исследовании, проведенном на базе Центра аллергических заболеваний верхних дыхательных путей и уха, было показано, что комбинированный интраназальный препарат, состоящий из КС и АГП, способствует не только большей эффективности терапии сезонного АР, но и более высокой приверженности к лечению по сравнению с применением двух отдельных спреев. Препарат Гленспрей Актив проявил такую же активность в редукции назальных и экстраназальных симптомов сезонного АР, как и сочетание оригинальных препаратов отдельных действующих веществ.
В заключение докладчик отметила, что фиксированная комбинация мометазона фуроата и азеластина гидрохлорида (Гленспрей Актив) может быть рекомендована в качестве стартовой топической терапии обострений сезонного АР, а также для усиления базисной терапии в случае недостаточного контроля симптомов персистирующего АР. Интраназальное введение АГП азеластина в комбинации с мометазоном не только высокоэффективно относительно снижения выраженности симптоматики сезонного и круглогодичного АР, но и позволяет достичь терапевтического действия быстрее, чем в случае применения топических интраназальных КС.
 Выступление доктора медицинских наук, профессора Сергея Борисовича Безшапочного (ВГУЗУ «Украинская медицинская стоматологическая академия», г. Полтава) касалось современных взглядов на лечение аллергических риносинуситов. Лектор подтвердил, что распространенность аллергических заболеваний увеличивается в 2-3 раза каждые 10 лет и уже достигла масштабов эпидемии. В настоящее время аллергопатология входит в число 6 наиболее частых заболеваний человека. По статистике, аллергией какого-либо вида страдает каждый 5-й житель нашей планеты. В Украине подобные заболевания поражают 15-35% населения.
Выступление доктора медицинских наук, профессора Сергея Борисовича Безшапочного (ВГУЗУ «Украинская медицинская стоматологическая академия», г. Полтава) касалось современных взглядов на лечение аллергических риносинуситов. Лектор подтвердил, что распространенность аллергических заболеваний увеличивается в 2-3 раза каждые 10 лет и уже достигла масштабов эпидемии. В настоящее время аллергопатология входит в число 6 наиболее частых заболеваний человека. По статистике, аллергией какого-либо вида страдает каждый 5-й житель нашей планеты. В Украине подобные заболевания поражают 15-35% населения.
В последние годы наблюдается возрастание количества больных с тяжелым течением АР, с полиаллергией, разнообразными осложнениями, что обусловливает назначение нескольких противоаллергических средств как местного, так и общего действия (Біль Б. Н., 2016). На продолжительность воспалительного процесса при АР влияют анатомические особенности полости носа и околоносовых пазух, повышенная проницаемость сосудистой стенки, искривления перегородки и выраженная ринорея. Последняя способна даже снижать эффективность топических интраназальных препаратов (Біль Б. Н., 2016).
Клинические проявления АР встречаются более чем у 80% больных БА. В свою очередь, пациенты с АР втрое чаще заболевают БА, чем лица, не имеющие данной патологии. Эту взаимосвязь можно объяснить назобронхиальным взаимодействием, подтвержденным во многих исследованиях (рис.).
Так, у пациентов с сезонным АР увеличивается содержание воспалительных клеток в биоптате бронхов, взятом в соответствующий аллергический сезон, даже при отсутствии клинических симптомов БА. И наоборот, у пациентов с БА без симптомов АР определяется повышенное содержание эозинофилов в назальном биоптате и выделениях из носа (Bergeron C., Hamid Q., 2005; Oenburg J., Kelth P., 2008). Сочетанное течение БА и АР сопровождается увеличением количества внеплановых визитов к врачу, повышением частоты госпитализации, возрастанием затрат на терапию (Романюк Л. И., 2013; Bousquet J. et al., 2005; Price D. et al., 2005). В рамках концепции «Единая дыхательная система, единый подход» руководства ARIA и GINA (Global Initiative for Asthma) рекомендуют применять комбинированный подход к лечению БА и АР. В частности, пациенты с АР должны обследоваться на наличие астмы, а для лечения болезней верхних и нижних дыхательных путей следует применять комбинированную стратегию. Согласно этим же руководствам, антилейкотриеновые препараты эффективны при АР и БА.
Препарат Гленцет Эдванс («Гленмарк Фармасьютикалс Лтд», Индия) представляет собой фиксированную комбинацию для максимального контроля симптомов АР у пациентов с БА. В 1 таблетке Гленцет Эдванс содержится 5 мг левоцетиризина дигидрохлорида и монтелукаст натрия (количество, эквивалентное 10 мг монтелукаста). Таким образом, Гленцет Эдванс одновременно воздействует на гистаминзависимые и лейкотриеновые пути воспаления, что усиливает контроль астмы у пациентов с АР. Преимущества препарата Гленцет Эдванс – эффективность, безопасность, удобство в применении (1 р/сут) и возможность оптимизировать затраты на лечение (Иванова Н. А. и соавт., 2014). Показано, что комбинированная терапия монтелукастом и левоцетиризином, начатая за 6 нед до старта сезона пыления, обеспечивает эффективную профилактику симптомов АР и уменьшает воспаление в слизистой оболочке носа в период контакта с аллергенами (Романюк Л. И., 2013; Philip H. et al., 2002). Немаловажная составляющая успеха данного препарата – повышение приверженности пациентов к лечению, что объясняется удобством использования.
Подводя итог, выступающий подчеркнул, что применение препарата Гленцет Эдванс в комплексной терапии острых риносинуситов позволяет ускорить процесс выздоровления по сравнению со стандартными методами, обеспечить более быстрое уменьшение субъективных и объективных клинических показателей, сократить длительность временной нетрудоспособности.
Еще один доклад профессора С. Б. Безшапочного был посвящен критериям выбора топического стероида для пациентов с ринитами. Согласно определению, АР – это заболевание, характеризующееся IgE-опосредованным воспалением, которое развивается в результате попадания аллергенов на слизистую оболочку носа, и наличием следующих симптомов: заложенность носа, выделения из носа, чихание, зуд в полости носа. АР страдают около 500 млн пациентов в мире, из них до 40% – детского возраста. В Украине круглогодичный поллиноз диагностируется примерно у 5% населения (2,3 млн человек). Следует отметить, что 9 из 10 больных АР не обращаются за медицинской помощью.
Симптомы АР подразделяются на назальные (уже упомянутые зуд, заложенность, ринорея и чихание) и экстраназальные. Среди последних часто встречаются глазные симптомы: слезотечение, покраснение, зуд, жжение.
Целями лечения пациентов с АР выступают контроль симптомов, профилактика осложнений, ликвидация ограничений повседневной деятельности и физической активности, устранение влияния АР на способность к обучению и работе, профилактика БА. Достижение данных целей способно обеспечить высокое качество жизни пациента.
Понятие «качество жизни» широко применяется в современной медицинской науке. Согласно определению, качество жизни – это интегральная характеристика физического, психологического, социального и эмоционального состояния пациента, оцениваемая исходя из его субъективного восприятия (Новик А. А., Ионова Т. И., 2007). Составляющими качества жизни выступают функциональные способности человека, его восприятие болезни (субъективные взгляды и суждения), симптомы заболевания или вызванные лечением изменения (Жерносек В. Ф., Новикова М. Е., 2004).
Среди важных негативных влияний АР на качество жизни – нарушение сна, присутствующее у 68% пациентов с персистирующим АР и 48% больных с сезонным АР. Подобные расстройства ведут к появлению общей слабости, раздражительности, ухудшению памяти и дневной сонливости, в более тяжелых случаях – к когнитивным нарушениям. Что касается психического здоровья, то нарушения сна могут вызывать тревогу, депрессию, расстройства внимания и поведения (Camelo-Nunes I.C., Sole D., 2010).
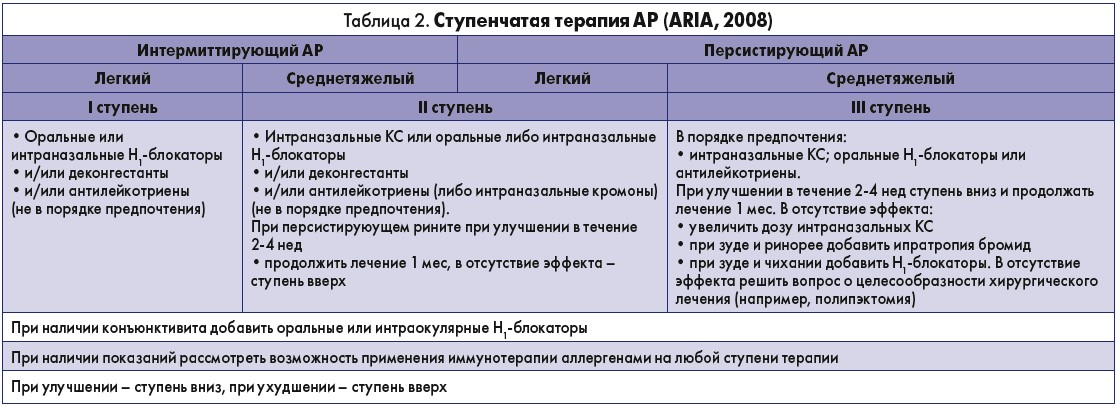
Своевременное активное лечение АР с ликвидацией неблагоприятной симптоматики способно предупреждать снижение качества жизни. В соответствии с существующим алгоритмом основу лечения среднетяжелого интермиттирующего и персистирующего АР составляют интраназальные КС (табл. 2). При выборе КС следует ориентироваться на доказательную базу, подтверждающую эффективность и безопасность препарата. В международной медицинской литературе на сегодня опубликовано 256 исследований и научных работ, доказывающих отличный профиль безопасности и высокую степень действенности мометазона фуроата в виде интраназального спрея.
На фармацевтическом рынке Украины мометазона фуроат представлен, в частности, препаратом Гленспрей («Гленмарк Фармасьютикалс Лтд», Индия). Показаниями к назначению Гленспрея являются сезонный или круглогодичный АР (лечение и профилактика) у взрослых и детей в возрасте от 2 лет, острые эпизоды синуситов и риносинуситов у взрослых и детей от 12 лет, назальные полипы и связанные с ними симптомы (заложенность носа, потеря нюха) у пациентов старше 18 лет.
Одним из главных недостатков различных ингаляторов и спреев является неоднородность доставляемой дозы. В препарате Гленспрей эти недостатки полностью ликвидированы, поскольку дозатор для Гленспрея специально разработан компанией Valois (Франция) – мировым лидером производства доставочных устройств. Высокая точность дозирования специально для рецептурных препаратов и однородность доставляемой дозы в начале и конце использования обеспечивают уверенность в снятии заложенности носа независимо от умения пациента и прочих факторов.
 Заведующая отделом кардиопульмонологии ГУ «Национальный институт терапии им. Л. Т. Малой НАМН Украины» (г. Харьков), доктор медицинских наук Елена Олеговна Крахмалова охарактеризовала актуальные подходы к ведению больных с БА. По данным Всемирной организации здравоохранения, БА – вторая после хронического обструктивного заболевания легких (ХОЗЛ) по распространенности патология дыхательной системы человека. Всего в мире насчитывается около 340 млн больных астмой. Согласно статистическим сведениям, распространенность БА в разных странах варьирует в пределах 4,3-21%. В Украине этот показатель составляет 0,5-1%, хотя, по подсчетам экспертов, должен быть на уровне 7-8%. За год от астмы умирают примерно 250 тыс. человек.
Заведующая отделом кардиопульмонологии ГУ «Национальный институт терапии им. Л. Т. Малой НАМН Украины» (г. Харьков), доктор медицинских наук Елена Олеговна Крахмалова охарактеризовала актуальные подходы к ведению больных с БА. По данным Всемирной организации здравоохранения, БА – вторая после хронического обструктивного заболевания легких (ХОЗЛ) по распространенности патология дыхательной системы человека. Всего в мире насчитывается около 340 млн больных астмой. Согласно статистическим сведениям, распространенность БА в разных странах варьирует в пределах 4,3-21%. В Украине этот показатель составляет 0,5-1%, хотя, по подсчетам экспертов, должен быть на уровне 7-8%. За год от астмы умирают примерно 250 тыс. человек.
Особенностью современной эпидемиологической ситуации является рост частоты астмы, развившейся в старшем возрасте. Если ранее первые проявления болезни наиболее часто возникали в возрастном периоде 1-7 лет и 14-20 лет, то в последние годы фиксируется высокая доля заболеваемости БА среди лиц старше 50 лет. Установлена также прямая зависимость между улучшением условий жизни людей и заболеваемостью БА. Вышеперечисленные факты позволяют отнести БА к так называемым болезням модернизации, риск которых возрастает с улучшением питания и увеличением веса человека.
БА возникает вследствие сложного взаимодействия генетических факторов и окружающей среды. На данный момент ведутся обширные генетические исследования, направленные на выявление вариантов генов, которые могут предсказать развитие болезни, связаны с ее формированием или играют решающую роль в патофизиологии заболевания. Не вызывает сомнений, что астма является генетически детерминированным заболеванием: обнаружено несколько локусов генов, ассоциирующихся с БА. Например, установлен полиморфизм гена ADRβ2, определяющий повышенную вероятность развития тяжелой БА. Больные, гомозиготные по некоторым вариантам этого гена, быстро теряют чувствительность к β2-агонистам и нуждаются в лечении гормональными препаратами.
Далее в действие вступают эпигенетические факторы: неблагоприятное влияние окружающей среды ведет к метилированию ДНК и образованию белков-гистонов, которые, в свою очередь, воздействуют на специфические гены. Со стороны окружающей среды главной причиной острых приступов астмы являются респираторные вирусы.
В наше время выделяют несколько фенотипов БА, в частности аллергическую (эозинофильную) астму с ранним началом (для такого фенотипа характерны наличие других аллергических заболеваний, эозинофильное воспаление, хороший ответ на ингаляционные КС), неаллергическую астму (типичными признаками выступают нейтрофильное воспаление и неудовлетворительный ответ на ингаляционные КС), позднее начало астмы (преимущественно развивается у женщин старше 40 лет), астму с фиксированным ограничением воздушного потока (связана с ремоделированием бронхов), астму в сочетании с ожирением, перекрестный синдром астма-ХОЗЛ.
Согласно рекомендациям GINA (2018), долгосрочными целями ведения пациента с БА являются достижение хорошего контроля над клиническими симптомами и показателями функции внешнего дыхания, минимизация рисков будущих обострений, снижения вероятности развития побочных эффектов лечения. В терапии хронических заболеваний крайне важна приверженность пациента к лечению, однако зачастую высокая стоимость препаратов ведет к снижению комплайенса. Одним из важных методов повышения приверженности к терапии выступает назначение комбинированных лекарственных средств.
Представителем последних является препарат Аиртек («Гленмарк Фармасьютикалс Лтд», Индия) – комбинация флутиказона пропионата и сальметерола ксинафоата. Данные действующие вещества применяются в лечении БА с 1993 и 1990 г. соответственно и обладают мощной доказательной базой. Результаты исследования, проведенного в ГУ «Национальный институт фтизиатрии и пульмонологии им. Ф. Г. Яновского НАМН Украины» (г. Киев), свидетельствуют, что применение комбинации флутиказона пропионата и сальметерола ксинафоата по 2 ингаляции 2 р/сут в течение 2 мес сопровождалось достоверным улучшением контроля симптомов БА, увеличением количества дней без симптомов и свободных от приема быстродействующих симптоматических препаратов, улучшением бронхиальной проходимости и повышением качества жизни пациента. Препарат назначался в дозе 125/25 мг стероиднаивным больным и при неадекватном контроле БА при терапии низкими дозами ингаляционных КС; в дозе 250/50 мг при неадекватном контроле на средних дозах ингаляционных КС в качестве монотерапии или низких дозах ингаляционных КС в сочетании с длительно действующими β2-адреномиметиками.
Известно, что золотым стандартом диагностики БА служит спирография. В завершение выступления докладчиком совместно с ведущим научным сотрудником научно-технического центра радиоэлектронных и медицинских технологий «ХАИ-Медика», кандидатом медицинских наук Виктором Георгиевичем Сергеевым был проведен мастер-класс по спирографии.
Таким образом, аллергические и пульмонологические заболевания составляют весомую долю ежедневной практики семейных врачей и терапевтов. Подобные болезни значительно снижают качество жизни пациентов, что обусловливает важность их полноценного лечения. Выбор оптимальной терапии должен базироваться на современных международных и отечественных рекомендациях. Препараты Гленспрей Актив, Гленцет Эдванс, Гленспрей и Аиртек («Гленмарк Фармасьютикалс Лтд», Индия) занимают достойное место среди медикаментов, применяемых при аллергопатологии и заболеваниях дыхательной системы.
Подготовила Лариса Стрильчук
Медична газета «Здоров’я України 21 сторіччя» № 7 (452), квітень 2019 р.