14 травня, 2019
Выбор антикоагулянтной терапии у пациентов с фибрилляцией предсердий
По материалам XIX Национального конгресса кардиологов Украины (26-28 сентября 2018 года, г. Киев)
Неклапанная фибрилляция предсердий (ФП) – один из важных факторов риска развития инсульта и других тромбоэмболических осложнений (ТЭО). Антитромботическая терапия может эффективно предупреждать ТЭО, в то же время, при неправильно подобранной терапии есть риск кровотечений. Соблюсти баланс между риском кровотечений и тромбоза поможет правильный выбор орального антикоагулянта.
Вопросу выбора оптимального орального антикоагулянтного препарата для профилактики инсульта у пациентов с ФП был посвящен доклад почетного гостя конгресса – медицинского директора отделения внутренней медицины II Университетского госпиталя Бонна (Германия), профессора, доктора медицины Георга Никенига (Georg Nickenig).
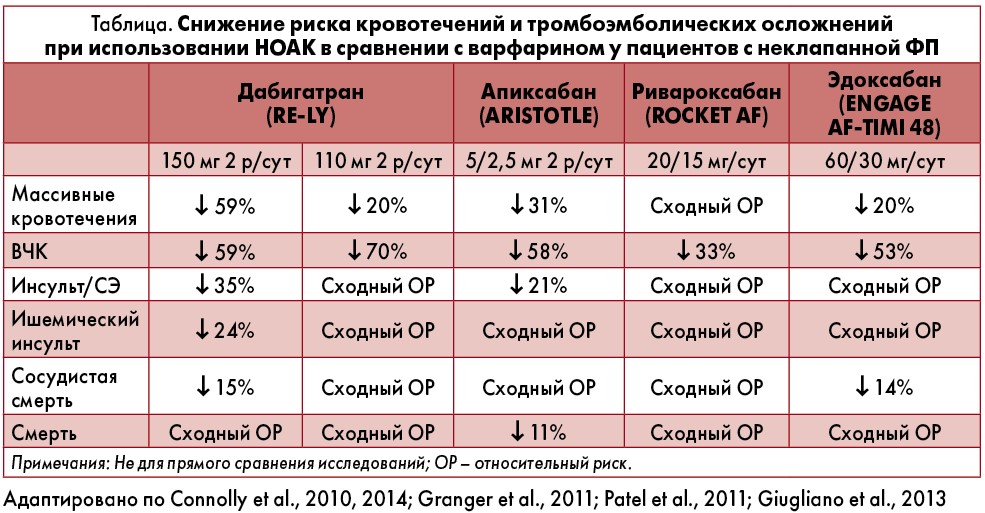
Профессор Никениг резюмировал данные клинических исследований, посвященных сравнению эффективности и безопасности у лиц с ФП варфарина и новых оральных антикоагулянтов (НОАК): дабигатрана, апиксабана, ривароксабана и эдоксабана (препарат не представлен в Украине) в исследованиях Re-LY, ARISTOTLE, ROCKET AF и ENGAGE AF-TIMI 48 соответственно (табл.). Все НОАК были связаны с улучшением исходов для пациентов с ФП в сравнении с варфарином. Эффекты дабигатрана изучали для двух независимо рандомизированных доз – 110 и 150 мг дважды в день. Обе дозировки показали благоприятный профиль соотношения польза/риск в сравнении с варфарином в плане предупреждения инсульта у лиц с ФП. Безопасность указанных доз дабигатрана была подтверждена в исследованиях у больных, перенесших катетерную абляцию (КА) или чрескожное коронарное вмешательство (ЧКВ).
На сегодняшний день имеется большой массив данных по применению дабигатрана в клинической практике, полученных при сравнении с варфарином, ривароксабаном, апиксабаном, а также в различных странах и разными спонсорами (FDA/CMS, научными центрами, производителями НОАК и т.д.).
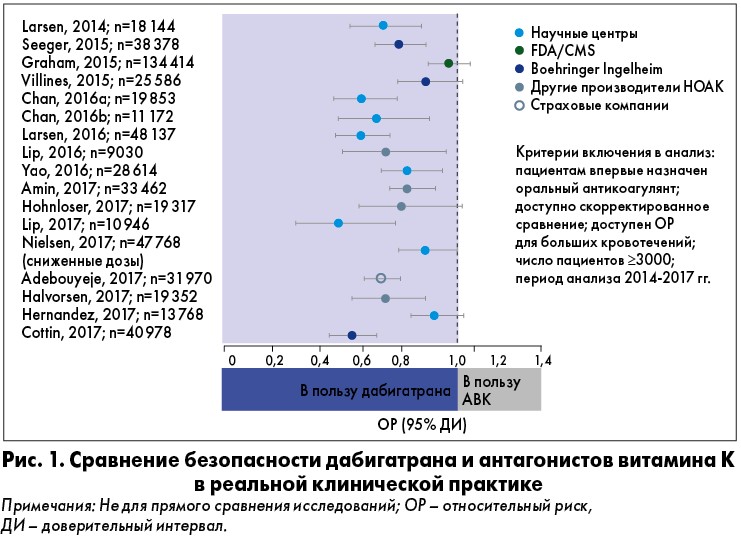
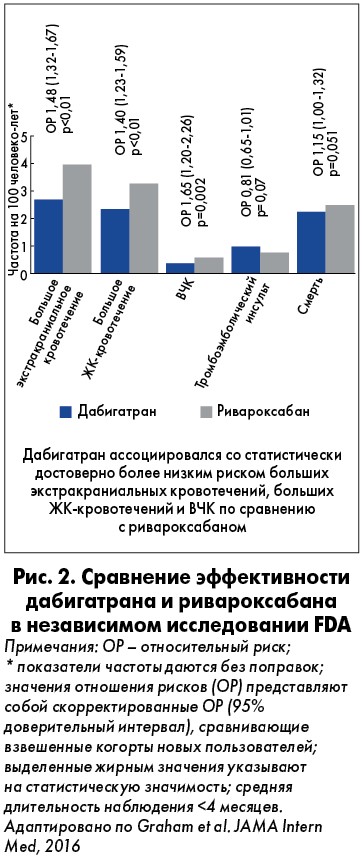
Множественные анализы клинических данных более чем 550 тыс. пациентов в период с 2014 по 2017 гг. подтверждают, что дабигатран имеет сходный или более благоприятный профиль безопасности (снижение риска массивных кровотечений), чем варфарин (рис. 1). Данные программы Medicare (США, исследование FDA/CMS) более чем 118 тыс. больных позволяют сравнить эффект дабигатрана (150 мг два раза в день) и ривароксабана (20 мг в сутки) в отношении внутричерепных кровоизлияний (ВЧК) и массивных внечерепных кровотечений более чем у 118 тыс. лиц с ФП (рис. 2).
 Профессор также обратил внимание слушателей на проблему широкого применения сниженных доз НОАК у лиц с ФП. В реальной клинической практике, в связи с обеспокоенностью врачей риском кровотечений, часто назначают более низкие дозы ривароксабана и апиксабана, что может уменьшать их эффективность в профилактике инсульта (Nielsen P.B. et al., 2017).
Профессор также обратил внимание слушателей на проблему широкого применения сниженных доз НОАК у лиц с ФП. В реальной клинической практике, в связи с обеспокоенностью врачей риском кровотечений, часто назначают более низкие дозы ривароксабана и апиксабана, что может уменьшать их эффективность в профилактике инсульта (Nielsen P.B. et al., 2017).
Крупная проспективная программа-регистр GLORIA-AF содержит информацию о десятках тысяч пациентов из почти 50 стран мира с впервые диагностированной ФП и риском инсульта. Фаза II включала оценку эффективности и безопасности дабигатрана в реальной клинической практике. Результаты показали, что у больных, получавших дабигатран, частота инсультов, массивных кровотечений и сосудистой смерти была ниже, чем в исследовании RE-LY. При этом малое количество инсультов, кровотечений и инфарктов миокарда (ИМ) отмечалось у пациентов как с ИБС, так и без нее.
В заключение профессор отметил такое важное преимущество дабигатрана (Прадакса), как наличие специфического агента обратного (реверсивного) действия идаруцизумаба (Праксбайнд), который позволяет быстро и устойчиво нейтрализовать антикоагулянтный эффект при необходимости экстренного хирургического вмешательства или возникновении некотролируемого кровотечения. В многоцентровом проспективном открытом исследовании RE-VERSE AD приняли участие 503 пациента с ФП из 39 стран, получавшие дабигатран: в группе А (n=301) наблюдались неконтролируемые кровотечения (n=301) – внутричерепные (32,6%) и желудочно-кишечные, ЖК (45,5%); 88% всех случаев были значимыми и угрожающими жизни (Pollack C.V. et al., 2017). Участники группы В (n=202) нуждались в неотложных хирургических процедурах, у них отмечали острый живот (24%), переломы костей (20%), сердечно-сосудистые заболевания (18%) и др. В целом пациенты получали 5 мг идаруцизумаба (2х2,5 мг в/в), у всех в течение 4 ч происходила нейтрализация антикоагулянтного действия дабигатрана согласно показателям тромбинового времени в разведенной плазме и экаринового времени свертывания. В группе А кровотечения в среднем прекращались за 2,5 ч; в группе В медианное время до начала необходимых хирургических процедур составило 1,6 ч, которые провели у 97,5% пациентов.
О выборе НОАК говорили также на совместном заседании Ассоциации аритмологов Украины и представителей Европейской ассоциации сердечного ритма (EHRA). О пользе регистра GLORIA-AF для выбора НОАК рассказала старший научный сотрудник отдела аритмий сердца ННЦ «Институт кардиологии имени академика Н.Д. Стражеско» НАМН Украины (г. Киев), врач-кардиолог, кандидат медицинских наук Елена Николаевна Романова.
Докладчик указала на важность профилактического приема антикоагулянтов, а также отметила, что убедить пациента в необходимости постоянного приема таких средств непросто. Это связано, помимо прочего, со страхом кровотечений. Опасения не случайны: если проанализировать статистику ургентных госпитализаций в США, связанных с осложнениями медикаментозного лечения, то оказывается, что треть из них была вследствие приема варфарина, а причиной 63,3% госпитализаций являлись кровотечения. Врачи должны понимать риски терапии варфарином в тех случаях, когда ей нет альтернативы, в частности, при клапанной ФП. Что касается профилактики ТЭО у лиц с неклапанной ФП, альтернатива есть – настоящей революцией в кардиологии стало появление НОАК (см. рис. 1).
Лектор представила слушателям результаты анализа post-hoc РКИ RE-LY, которые показали значительные клинические преимущества применения рекомендованных доз дабигатрана в сравнении с варфарином с точки зрения эффективности и безопасности. Было показано снижение частоты инсульта и системной эмболии на 26%, геморрагического инсульта – на 78%, смерти (от любых причин) – на 14% и сосудистой смерти – на 20% в сравнении с варфарином (Lip G.Y.H. et al., 2014). Более того, оказалось, что данные программы Medicare (США, исследование FDA; более 134 тыс. пациентов) по эффектам дабигатрана и варфарина в клинической практике идентичны результатам РКИ RE-LY (n>18000) в отношении частоты ишемического инсульта, внутричерепных, желудочно-кишечных, массивных кровотечений, ИМ, общей смертности (Wallentin L. et al., 2010; Graham D.J. et al., 2015).
Особое внимание докладчик уделила международному регистру GLORIA-AF, который был создан для предоставления информации о популяции лиц с впервые диагностированной ФП и риском инсульта (Huisman M.V. et al., 2014). Первые две фазы регистра завершены: I фаза проводилась до, а II – после регистрации дабигатрана. Во вторую фазу в течение 2 лет были включены 15 092 пациента (Lip G.Y.H. et al., 2018). Риск инсульта определяли по шкале CHA2DS2-VASc (Huisman M.V. et al., 2017). Так, 86,1% больных, вошедших в фазу II, имели высокий риск инсульта (≥2 баллов). Среди них 11,1% страдали постоянной ФП (Huisman M.V. et al., 2017). Заслуживает внимания тот факт, что среди пациентов с умеренным риском инсульта (1 балл) 34% не получали никаких пероральных антикоагулянтов, а с высоким (≥2 балла) таких было 18%. При этом средняя продолжительность терапии дабигатраном составляла больше 18 месяцев, и вероятность ее продолжения более одного года превышала 77%, более 2 лет – 70%.
 При сравнении данных регистра GLORIA-AF и анализа post-hoc исследования RE-LY становится очевидно, что профили эффективности (профилактика инсульта и сосудистая смертность) и безопасности (частота кровотечений) дабигатрана в реальной клинической практике более благоприятны, чем в условиях исследования (рис. 3).
При сравнении данных регистра GLORIA-AF и анализа post-hoc исследования RE-LY становится очевидно, что профили эффективности (профилактика инсульта и сосудистая смертность) и безопасности (частота кровотечений) дабигатрана в реальной клинической практике более благоприятны, чем в условиях исследования (рис. 3).
В заключение Елена Николаевна подчеркнула нецелесообразность отмены антикоагулянтной терапии при сердечно-сосудистых вмешательствах. Так, в фазе II регистра GLORIA-AF было выполнено 412 процедур на фоне приема дабигатрана: кардиоверсия, катетерная радиочастотная абляция (КРА), имплантация кардиостимулятора, ангиопластика, ЧКВ и пр. В итоге, всего в двух случаях были осложнения – инсульт / системная эмболия (СЭ) и большое кровотечение; средняя продолжительность наблюдения составила 7,52 недели (Lip G.Y.H. et al., 2018).
Эволюции подходов к комбинированной двойной (антикоагулянтной и антиагрегантной) терапии лиц с ФП после ЧКВ посвятил доклад заведующий отделением лечения аритмий с рентгеноперационной Национального института сердечно-сосудистой хирургии им. Н.Н. Амосова (г. Киев), кардиохирург, кандидат медицинских наук Борис Богданович Кравчук.
Лектор отметил, что у пациентов с ФП на фоне лечения пероральными антикоагулянтами нередко возникает необходимость в тех или иных хирургических вмешательствах: КРА, ЧКВ и др. Так, 20-30% больных ФП, которым рекомендована постоянная антикоагулянтная терапия, имеют сопутствующую ИБС, и могут нуждаться в ЧКВ, в частности, стентировании. Анализ результатов 3,3 млн процедур ЧКВ, внесенных в реестр CathPCI Registry (США) в период с 2004 по 2011 гг., показал, что госпитальная смертность вследствие массивных кровотечений составила 5,26%, других причин – менее 2% (Chhatriwalla A.K. et al., 2013). Таким образом, минимизация риска кровотечения – важнейшее направление эволюции антитромботического лечения, залог улучшения результатов ЧКВ.
Для профилактики ТЭО пациентам с ФП после ЧКВ применяют стандартную тройную антитромботическую терапию: пероральный антикоагулянт (варфарин или НОАК) в сочетании с двойным антиагрегантным лечением (ацетилсалициловая кислота, АСК + ингибитор P2Y12). Однако в открытом рандомизированном многоцентровом исследовании WOEST (2013) при сравнении безопасности двойной (антагонист витамина К + клопидогрел) и тройной (АСК + антагонист витамина К + клопидогрел) антитромботической терапии у лиц с ФП, перенесших ЧКВ, было показано, что применение двойной терапии связано со снижением частоты кровотечений без повышения таковой ТЭО.
Европейские руководства рекомендуют использовать НОАК в двойной и тройной антитромботической терапии пациентов с ФП, перенесших ЧКВ (Kirchhof P. et al., 2016). Однако только безопасность дабигатрана в составе двойной терапии изучена в сравнении с тройной терапией. Согласно результатам исследования RE-LY было показано, что при назначении дабигатрана риск ЖК-кровотечений сопоставим с варфарином, а риск массивных, жизнеугрожающих, интракраниальных и любых кровотечений при лечении дабигатраном ниже, чем варфарином (Lip G.Y.H. et al., 2014).
эффективность и безопасность двойной антитромботической терапии, включавшей дабигатран, анализировали в открытом рандомизированном исследовании RE-DUAL PCI (Cannon C.P. et al., 2017). В нем приняли участие 2725 пациентов с ФП, перенесших ЧКВ. Все больные получали стандартное антитромботическое лечение при проведении ЧКВ, а через 120 ч были рандомизированы в три группы. Первая находилась на тройной терапии: варфарин (международное нормализованное отношение 2,0-3,0) + ингибитор P2Y12 + АСК (в первые 1 или 3 месяца), вторая – на двойной: дабигатран (110 мг дважды в день) + антагонист P2Y12, третья также получала два препарата: дабигатран (150 мг два раза в день) + антагонист P2Y12. Лечение продолжали 6-30 месяцев, после прекращения пациенты пребывали под наблюдением еще в среднем 14 месяцев. Первичной конечной точкой выступал первый эпизод массивного или клинически значимого немассивного кровотечения согласно определению Всемирного общества по тромбозу и гемостазу (ISTH). Исследование показало, что двойная терапия с включением дабигатрана значительно снижает риск обоих типов кровотечений в сравнении с тройной: для группы дабигатрана в дозе 110 мг абсолютное снижение риска кровотечений составило 11,5%, 150 мг – 5,5%. ВЧК случались нечасто, но в группах двойного лечения – еще реже. Комбинированной вторичной конечной точкой в исследовании RE-DUAL PCI являлись тромбоэмболические события (ИМ, инсульт, СЭ), смерть или внеплановая реваскуляризация. Двойная антитромботическая терапия, включавшая дабигатран, по эффективности не уступала тройной с варфарином. Таким образом, у пациентов с ФП, перенесших ЧКВ, применение дабигатрана (110 или 150 мг дважды в день) и антагониста P2Y12 существенно снижало риск кровотечений в сравнении с лечением варфарином, ингибитором P2Y12, АСК и при этом не уступало в эффективности с учетом общей частоты ТЭО.
На основании результатов RE-DUAL PCI и других исследований НОАК был обновлен Североамериканский консенсус по антитромботической терапии у лиц с ФП, получающих оральные антикоагулянты и перенесших ЧКВ. Большинству пациентов по умолчанию рекомендована двойная терапия (оральный антикоагулянт + антагонист P2Y12), причем предпочтение следует отдавать НОАК, а не антагонистам витамина К (Angiolillo D.J. et al., 2018).
Отмечая преимущества дабигатрана у лиц с ФП после ЧКВ, Борис Богданович подчеркнул важность наличия на фармрынке Украины идаруцизумаба – специфического агента обратного (реверсивного) действия, который позволяет лучше контролировать ситуацию при ведении таких больных.
Об инвазивных методах профилактики инсульта при ФП и роли антикоагулянтов при проведении таких процедур рассказал руководитель регионального центра кардиологии Одесской областной клинической больницы, заведующий кафедрой внутренней медицины и сердечно-сосудистой патологии Одесского медицинского университета, кардиохирург, доктор медицинских наук Юрий Иванович Карпенко.
Лектор подробно рассмотрел такой распространенный метод терапии пациентов с ФП, как КА. В исследовании CASTLE-AF сравнивали результаты традиционного лечения и КА у лиц с ФП и дисфункцией левого желудочка (Marrouche N.F. et al., 2018). Установлено, что у больных после КА риск смерти от всех причин был ниже на 47%, а госпитализаций по поводу сердечной недостаточности – на 44%, чем у тех, кто получал традиционное лечение. В развитых странах Европы КА проводят чаще, чем в Украине: если в Германии в 2016 г. было выполнено 999 процедур на 1 млн населения, а в Швейцарии – 784, то в Украине – 53 (Cammetal J., 2017).
Докладчик отметил, что процедура КА сама по себе связана с повышенным риском ТЭО, поэтому трудно переоценить роль антикоагулянтов при подготовке и ведении таких больных. Необходимость непрерывной терапии варфарином у пациентов при проведении КА была показана в метаанализе R. Nairooz et al. (2015). Она была связана со снижением частоты инсультов и массивных кровотечений в сравнении со схемой, предусматривавшей отмену варфарина перед КА.
В 2016 г. при подготовке больных к КА стали применять НОАК. Было доказано, что непрерывная терапия НОАК при проведении КА у лиц с ФП служила более безопасной альтернативой использованию варфарина. В ходе исследования RE-CIRCUIT у 678 лиц с ФП при КА на фоне непрерывного лечения дабигатраном в дозе 150 мг два раза в день уменьшилось число массивных кровотечений и ТЭО в сравнении с варфарином. Согласно H. Calkins et al. (2017), больным, получающим варфарин, дабигатран или ривароксабан в терапевтических дозах не менее 3 нед, КА следует проводить без прерывания курса. Прием антикоагулянтов рекомендован, как минимум, в течение 2 месяцев после процедуры (класс рекомендаций I), дальнейшее использование должно быть основано на оценке рисков тромбоэмболических осложнений.
Подготовила Татьяна Ткаченко
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» №1 (62), березень 2019 р.