12 червня, 2019
Лікування гострого риносинуситу та гострого середнього отиту згідно з чинними рекомендаціями
За матеріалами Всеукраїнської науково-практичної конференції з сімейної медицини «Від науки до практики», 16-17 квітня, м. Дніпро
 Під час ІІ пленарного засідання особливу увагу аудиторії привернув виступ доцента кафедри дитячої оториноларингології, аудіології та фоніатрії Національної медичної академії післядипломної освіти ім. П. Л. Шупика (м. Київ), кандидата медичних наук Юрія Володимировича Гавриленка на тему «Стандарти діагностики та лікування захворювань ЛОР-органів у практиці сімейного лікаря».
Під час ІІ пленарного засідання особливу увагу аудиторії привернув виступ доцента кафедри дитячої оториноларингології, аудіології та фоніатрії Національної медичної академії післядипломної освіти ім. П. Л. Шупика (м. Київ), кандидата медичних наук Юрія Володимировича Гавриленка на тему «Стандарти діагностики та лікування захворювань ЛОР-органів у практиці сімейного лікаря».
– Захворювання ЛОР-органів займають провідне місце серед усіх патологій верхніх дихальних шляхів, які потребують антибіотикотерапії. Близько половини всіх антибактеріальних препаратів, які виписують лікарі у світі, припадають на частку гострих середніх отитів (ГСО), але не в усіх випадках антибіотикотерапія показана.
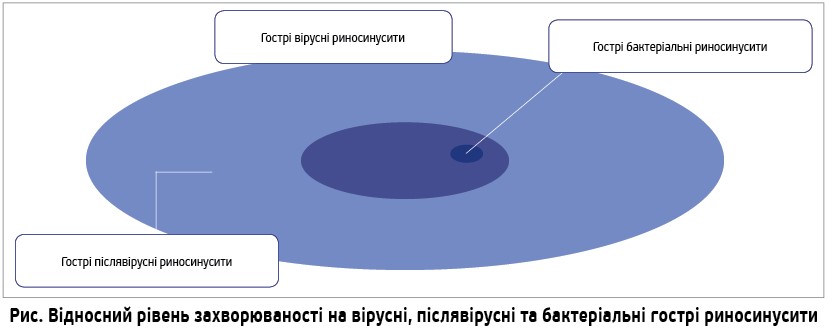
До основних бактеріальних інфекцій ЛОР-органів належать отит, риносинусит і тонзиліт (спричинений β-гемолітичним стрептококом групи А). Загальновідомо, що діагноз риносинуситу встановлюється клінічно при виявленні у хворого 2 великих симптомів або 1 великого та ≥2 малих. До великих симптомів належать закладеність/обструкція носа та виділення з носа (передня чи задня ринорея). Малі симптоми включають у себе біль та/або відчуття тиску в проекції приносових пазух, зниження чи втрату нюху, кашель (у дітей).
Вірусний риносинусит зазвичай триває до 10 днів, характеризується полегшенням симптомів після 5-го дня хвороби. До 12 тиж може тривати післявірусний риносинусит, який потрібно диференціювати з ускладненням вірусного риносинуситу або іншим захворюванням.
Гострий післявірусний риносинусит характеризується погіршенням симптомів після 5-го дня від початку захворювання чи стійкістю симптомів після 10-го дня.
Діагноз гострого бактеріального риносинуситу, своєю чергою, встановлюється за тими ж симптомами, що й гострий післявірусний риносинусит, та за наявності принаймні трьох з-поміж таких клінічних симптомів:
- виділення з порожнини носа (переважно з одного боку) й водночас наявність слизових/гнійних виділень у носовій порожнині (при риноскопії);
- двофазність захворювання (погіршення стану після першої, більш легкої фази);
- значний локальний біль (переважно однобічний);
- гарячка (>38 °C).
W. J. Fokkens і співавт. (2012) було доведено ефективність застосування антибіотиків у лікуванні гострого бактеріального риносинуситу, а також доцільність доповнення терапії топічними стероїдами, сольовими спреями та фітопрепаратами.
В Уніфікованому клінічному протоколі «Гострий риносинусит» (Наказ МОЗ України № 85 від 11.02.2016) зазначено, що в патогенетичному та симптоматичному лікуванні гострого риносинуситу використовують аналгетики, інтраназальні та пероральні кортикостероїди, сольові розчини (ізотонічні чи гіпертонічні), інші препарати; бракує доказовості щодо ефективності деконгестантів, антигістамінних препаратів і муколітиків. Протоколом затверджені такі ендоназальні кортикостероїди (ЕКС), як будесонід і мометазон.
Безпечність та ефективність мометазону фуроату (МФ) доведені в масштабних клінічних дослідженнях, зокрема:
- застосування МФ протягом року не призвело до атрофії слизової оболонки носа в пацієнтів із цілорічним алергічним ринітом (Minshall E. et al., 1998);
- терапія МФ протягом року сприяє зниженню кількості еозинофілів у слизовій оболонці у 2,6 раза (Brannan et al., 1997);
- МФ не визначається в плазмі крові в дітей віком 2-12 років після 7- та 42-денного прийому (Cutliet et al., 2006);
- застосування МФ щоденно протягом року не впливає на ріст дітей віком 3-9 років (Schenkel E. J., Skoner D. P. et al., 2000);
- МФ – синтетичний кортикостроїд, що належить до ІІІ класу (Schenkel E. J., Skoner D. P. et al., 2000).
Наявний на українському ринку препарат Етацид, діючою речовиною якого є МФ, випускається у формі зручного спрею. У його складі – 140 доз МФ, оскільки курс лікування має тривати не менш як 14 днів. Тривалість терапії зумовлена тим, що топічні кортикостероїди мають дозозалежку дію та кумулятивний ефект. Достатньо одного вприскування Етациду 2 рази на добу. Також топічні ЕКС застосовуються при алергічному риніті, назальному поліпозі, секреторному середньому отиті на тлі гострого риносинуситу.
При гострому вірусному риносинуситі внаслідок порушення функції слухової труби та патогенізації мікрофлори можливе виникнення секреторного середнього отиту та ГСО як коморбідного стану. У цьому разі лікар первинної ланки має провести отоскопію в пацієнта.
ГСО є одним із захворювань, яке найчастіше потребує призначення антибактеріальних препаратів. ГСО характеризується запаленням слизової оболонки всіх порожнин середнього вуха, проте насамперед слизової оболонки барабанної порожнини (БП). Слід пам’ятати, що це захворювання виникає внаслідок проникнення патогенних мікроорганізмів, але найчастіше не зовнішнім шляхом, а тубарним. У нормі БП стерильна.
Основними критеріями для встановлення діагнозу ГСО є такі:
- гострий початок (до 3 тиж);
- наявність випоту в середньому вусі (≥1 отоскопічний симптом: видимий випіт/рідина, зміни світлового рефлексу, тьмяність, випинання БП);
- виражене запалення БП (принаймні середньої тяжкості – гіперемія, набряк, перфорація);
- ≥1 специфічна скарга (оталгія, зниження слуху);
- загальний інтоксикаційний синдром, частіше в дітей (гарячка, пітливість, зниження апетиту, сонливість, блювання).
Після встановлення діагнозу ГСО наступним кроком є визначення тяжкості перебігу захворювання. Тяжкий перебіг супроводжується проявами загальної інтоксикації, стійкою оталгією >48 год і температурою тіла ≥39 °C протягом останніх 48 год. За відсутності наведених ознак можна говорити про нетяжкий перебіг (Lieberthal A. S., Carroli A. E. et al., 2013; Marchisio P., Bellussi L. et al., 2010). Значно частіше ГСО супроводжується тяжким або помірним болем, аніж слабким болем або його відсутністю. Отже, знеболення є пріоритетним завданням для клініциста безпосередньо від початку виникнення патологічного процесу. До такого висновку дійшли експерти Американської академії педіатрів, Французького агентства з лікарських засобів, Кокранівського співробітництва.
При оталгії потрібно ретельно підбирати вушні краплі. Перевагу віддають комбінованим лікарським засобам, які містять місцеві анестетики та нестероїдні протизапальні препарати (НПЗП). Важливо пам’ятати, що їх застосування не показане при середньому отиті з перфорацією. До місцевих аналгетиків належать лідокаїн (немає вікових обмежень) і бензокаїн (із 6 міс). Знеболювальна дія лідокаїну швидша, потужніша та довша, ніж бензокаїну, котрий слабше проникає в тканини внаслідок гіршої розчинності. Доведено взаємопотенціювальну дію лідокаїну та феназону при ГСО (Verleye et al., 2000). Варто враховувати, що з 2015 року Управління з контролю якості продуктів харчування та лікарських засобів США (FDA) заборонило до продажу вушні краплі, котрі містять бензокаїн або комбінацію бензокаїну й антипірину. Із місцевих НПЗП використовують феназон і холіну саліцилат. Для останнього не вивчена фармакокінетика та фармакодинаміка при місцевому застосуванні.
Таким чином, препаратами вибору при оталгії є лідокаїн і феназон. Показаннями до їх застосування є також післягрипозний отит, ГСО, мірингіт, баротравматичний отит, оталгія після видалення стороннього тіла в дітей від 1 міс та дорослих. На фармацевтичному ринку України фіксована комбінація лідокаїну та феназону у формі вушних крапель представлена препаратом Дроплекс. При середньому отиті в гострому періоді Дроплекс може застосовуватися для місцевого симптоматичного лікування больових станів середнього вуха з інтактною барабанною перетинкою в дорослих і дітей віком від 1 міс.
У разі тяжкого перебігу чи наявності гноєтечі при ГСО показана пероральна антибіотикотерапія. Відповідно до Наказу МОЗ України № 1422 від 29.12.2016 та клінічної настанови щодо ГСО, за відсутності в анамнезі прийому антибіотиків в останні 30 днів, гнійного кон’юнктивіту (фактор ризику гемофільної інфекції) й алергії на пеніциліни препаратом вибору є амоксицилін. У разі повторного призначення амінопеніцилінів упродовж місяця чи за наявності супутнього гнійного кон’юнктивіту, а також у разі рецидивного ГСО (≥3 окремих епізодів ГСО за 6 міс або ≥4 протягом року) призначають амоксициліну клавуланат. За неефективності лікування вказаними препаратами впродовж 48-72 год призначають цефтріаксон. Ця група препаратів частіше застосовується безпосередньо в стаціонарі.
Одними з ускладнень ГСО при неадекватній терапії є гострий середній бактеріальний отит або гострий середній гнійний отит. Схема комплексного лікування останнього передбачає:
- системну антибактеріальну терапію;
- топічну антибіотикотерапію в поєднанні з кортикостероїдами (вушні краплі);
- топічні деконгестанти (група ксилометазоліну);
- антигістамінні препарати – левоцетиризин;
- туалет носової, вушної порожнин;
- міринготомія барабанної перетинки при тяжкому перебігу ГСО.
Саме місцева антибіотикотерапія є ефективною при адекватному виході гнійного ексудату та прискорює процес одужання на 2-3 доби. Як топічний антибіотик може ефективно застосовуватися ципрофлоксацин, доступний в Україні у формі вушних крапель під торговою назвою Флоксимед. Переваги Флоксимеду зумовлені механізмом дії ципрофлоксацину, що забезпечує такі ефекти: пригнічення ДНК-гірази, порушення біосинтезу ДНК, росту й поділу бактерій; активність щодо грампозитивних і грамнегативних мікроорганізмів. Важливо зазначити, що препарат може призначатися дітям, адже є ефективним та безпечним при застосуванні у віці від 1 року.
У разі необхідності місцевого застосування антибіотика й кортикостероїду при ГСО в дорослих пацієнтів можуть бути використані комбіновані краплі Неладекс. Препарат являє собою ефективне поєднання потужного синтетичного кортикостероїду (дексаметазону) та двох антибактеріальних засобів (поліміксину та неоміцину). Завдяки застосуванню двох антимікробних агентів Неладекс характеризується широким спектром бактерицидної дії. При зовнішніх отитах, зокрема ГСО без ушкодження барабанної перетинки, дорослим слід закапувати по 1-5 крапель Неладексу в кожне вухо 2 рази на добу.
Отже, захворювання ЛОР-органів становлять міждисциплінарну проблему в практиці отоларингологів, педіатрів і сімейних лікарів. У лікуванні таких пацієнтів варто віддавати перевагу препаратам із доведеною ефективністю та високим профілем безпеки. Щодо антибактеріальної терапії, то вона має застосовуватися згідно зі встановленим діагнозом і з огляду на національні рекомендації та протоколи лікування.
Підготувала Тетяна Олійник
Медична газета «Здоров’я України 21 сторіччя» № 9 (454), травень 2019 р