14 червня, 2019
Компартмент-синдром при вогнепальних пораненнях кінцівок
 Компартмент-синдром – одне з найбільш серйозних ускладнень в ортопедо-травматологічній практиці. За даними різних авторів, компартмент-синдром зустрічається у 10-25% пацієнтів із переломами кісток нижніх кінцівок, а при вогнепальних пораненнях певних локалізацій – у майже 40%. Актуальність проблеми полягає у зростанні випадків вогнепальних поранень, що відносяться до групи високого ризику щодо розвитку ішемічних контрактур, й у зв’язку з цим набуває медико-соціального значення, оскільки ішемічна контрактура призводить до стійкої інвалідизації.
Компартмент-синдром – одне з найбільш серйозних ускладнень в ортопедо-травматологічній практиці. За даними різних авторів, компартмент-синдром зустрічається у 10-25% пацієнтів із переломами кісток нижніх кінцівок, а при вогнепальних пораненнях певних локалізацій – у майже 40%. Актуальність проблеми полягає у зростанні випадків вогнепальних поранень, що відносяться до групи високого ризику щодо розвитку ішемічних контрактур, й у зв’язку з цим набуває медико-соціального значення, оскільки ішемічна контрактура призводить до стійкої інвалідизації.
Гостра ішемія кінцівки як наслідок травми при некомпенсованому та незворотному її перебігу є ускладненням, що загрожує життю хворого. Вже через 6-8 год декомпенсована ішемія тканин стає безповоротною й у ряді випадків призводить до вираженого ендотоксикозу, що в подальшому, через 3-4 дні, може призвести до розвитку гострої ниркової недостатності й смерті. Деякі автори відмічають, що летальність при нелікованому тяжкому компартмент-синдромі сягає 47% (рис. 1).
Компартмент-синдром (Т 79.6 за МКХ‑10) – стан, при якому зростання підфасціального тиску в закритому кістково-фіброзному просторі зменшує перфузію тканин до рівня, нижчого за життєво необхідний, і призводить до ішемії та некрозу м’язів.
Етіологія та патогенез
Розрізняють три основні групи етіологічних чинників:
- Зменшення розміру фасціального футляра – тісна й нефізіологічна гіпсова пов’язка, циркулярні опіки, переохолодження, геморагічні синдроми, стиснення вагою тіла або стороннім предметом.
- Збільшення вмісту фасціального футляра – гематома, флегмона, переломи кісток зі значним зміщенням, екстравазація рідини при інфузіях, інтенсивний набряк, електротравма.
- Зниження кровообігу у футлярі та зменшення толерантності м’яза до ішемії – ушкодження судин, синдром реперфузії при ушкодженнях магістральних артерій, тривала гіпотонія внаслідок шоку, тривале підвищене положення кінцівки, анемія, виражена інтоксикація.
 Головну роль у розвитку ішемії та некрозу м’язів відіграють фактори, які викликають набряк м’язової тканини. Перш за все – це травма, особливо вогнепальні поранення в ділянці ліктьового та колінного суглобів. Підвищення підфасціального тиску у м’язових футлярах зустрічається у 6-35% хворих із переломами кісток як верхньої, так і нижньої кінцівки, а при циркулярних опіках чи електротравмі – до 100%.
Головну роль у розвитку ішемії та некрозу м’язів відіграють фактори, які викликають набряк м’язової тканини. Перш за все – це травма, особливо вогнепальні поранення в ділянці ліктьового та колінного суглобів. Підвищення підфасціального тиску у м’язових футлярах зустрічається у 6-35% хворих із переломами кісток як верхньої, так і нижньої кінцівки, а при циркулярних опіках чи електротравмі – до 100%.
Вогнепальні поранення, особливо ті, що супроводжуються переломами кісток, відносяться до групи високого ризику щодо розвитку компартмент-синдрому. Це пов’язано із самим механізмом травми. Так, при вогнепальному пораненні має місце високоенергетична травма (а при вогнепальних переломах додаткову травматизацію спричиняють численні кісткові уламки, які, отримавши імпульс та певну швидкість від ушкоджувального снаряду, перетворюються на вторинні «ушкоджувальні снаряди») у поєднанні з малими рановими каналами. У результаті розмір ранового каналу стає недостатнім для декомпресії вираженого набряку, що супроводжує вогнепальну травму. Додатковими чинниками, які сприяють розвитку компартмент-синдрому, є локальна ішемія та загальний тяжкий, шоковий стан організму постраждалого. Так, нерідко при вогнепальних переломах гомілки рановий канал може проходити через передній та латеральний фасціальні футляри, спричиняючи їх декомпресію. Проте зона молекулярного струсу, що поширюється далеко за межі ранового каналу, й локальна ішемія створюють умови для розвитку у задніх глибокому та поверхневому фасціальних футлярах компартмент-синдрому, який, зважаючи на загальний тяжкий стан пацієнта, може залишатися непоміченим (рис. 2).
У патогенезі компартмент-синдрому (рис. 3), що має характер замкненого «порочного кола», основну роль відіграють: підвищення підфасціального тиску та локальна ішемія тканин. Вогнепальна травма супроводжується глибокою циркуляторною гіпоксією, набряком м’язів і кісткового мозку та розвитком м’язової контрактури. Це призводить до суттєвого підвищення підфасціального тиску, який посилює порушення тканинного кровопостачання, що, у свою чергу, посилює гіпоксичний стан тканин. Внаслідок гіпоксії порушується енергетичний обмін, що супроводжується розладами функції клітинної натрій-калієвої помпи й призводить до набухання клітин та їх руйнування. Вивільнені катаболічні ензими спричиняють додаткові локальні ушкодження й у подальшому змінюють позаклітинний електролітний склад. Ці зміни сприяють розвитку міжклітинного інтерстиціального набряку, що, у свою чергу, підвищує внутрішньотканинний тиск, суттєво погіршує тканинне кровопостачання та поглиблює гіпоксію тканин.
Слід пам’ятати, що максимальний термін толерантності м’язів до теплової ішемії складає 6 год, а периферичних нервів – 8 год.
При тривалому збереженні підвищеного підфасціального тиску і, як наслідок, тривалому порушенні мікроциркуляції та ішемії у м’язах настають незворотні зміни, що проявляються їх некрозом із наступним фіброзуванням і контрагуванням. Відбувається рубцево-жирове переродження м’язової та нервової тканин.
Окремого інтересу набуває той факт, що при підвищенні підфасціального тиску та порушенні мікроциркуляції у м’язах відзначається різке падіння внутрішньокісткового тиску. Тобто кістка травмованої кінцівки при розвитку компартмент-синдрому також перебуває в умовах ішемії. Як результат – відбувається некротизація кісткової тканини та порушуються процеси репаративного остеогенезу (сповільнена консолідація, утворення псевдоартрозів), а у разі приєднання інфекційних агентів можливий розвиток остеомієліту.
Клініка та діагностика
Основою для встановлення діагнозу «компартмент-синдром» є:
1) Ретельний збір анамнезу (особливу увагу слід звернути на час, що минув з моменту травмування до поступлення, та час появи і швидкість розвитку набряку).
2) Клінічна діагностика:
- виражений, нестерпний біль, що не відповідає тяжкості ушкодження;
- щільний напружений набряк, що прогресує протягом 2-3 діб після травми;
- пара-, гіпо- або анестезія в зоні іннервації уражених ішемією нервів;
- біль при пасивному розтягуванні ураженого м’яза;
- парез або плегія уражених м’язів.
3) Визначення підфасціального тиску (норма – 3-8 мм рт. ст.) (рис. 4).
4) Зміни біохімічних показників (підвищення креатинкінази, креатиніну, міоглобіну, азоту сечовини, значне підвищення у крові калію та зниження кальцію)
5) Додаткові методи обстеження:
- ультразвукове дослідження;
- магнітно-резонансна томографія;
- голкова електронейроміографія.
 Проте найголовнішим із зазначених критеріїв діагностики компартмент-синдрому є показник підфасціального тиску, й саме він визначає тактику лікування хворого.
Проте найголовнішим із зазначених критеріїв діагностики компартмент-синдрому є показник підфасціального тиску, й саме він визначає тактику лікування хворого.
Ішемічна контрактура м’язів передпліччя, що відбулася, проявляється кігтеподібною деформацією кисті з перерозгинанням пальців у п’ясно-фалангових суглобах та згинальною контрактурою в міжфалангових суглобах. Ішемічний некроз власних м’язів кисті характеризується різкою згинальною контрактурою 2-5 пальців у п’ясно-фалангових суглобах та розгинальною контрактурою в міжфалангових суглобах, а також приведенням та згинанням першого пальця. Ішемічне ушкодження м’язів гомілки супроводжується еквіно-варусною деформацією стопи та згинальною контрактурою пальців стопи.
Після визначення підфасціального тиску дані порівнюють зі значенням діастолічного тиску хворого. Діагноз «компартмент-синдром» встановлюється, коли підфасціальний тиск на 30-40 мм рт. ст. менший від діастолічного (у нормотензивного хворого з артеріальним тиском 120/80 відповідає абсолютним значенням 40-50 мм рт. ст.). Відповідним чином, у хворих у шоковому стані з низькими показниками артеріального тиску критичний підфасціальний тиск буде нижче 40-50 мм рт. ст., а у пацієнтів із гіпертонічною хворобою – значно вищим.
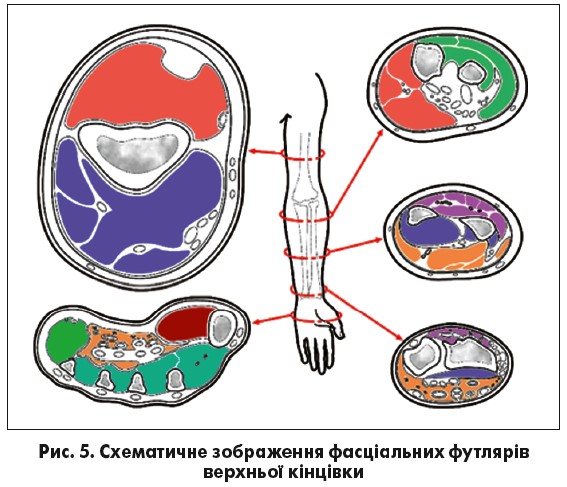
При визначенні підфасціального тиску на передпліччі (рис. 5) вимірювання проводять у середній третині передпліччя поза проекцією магістральних судин та нервів. На кисті вимірювання виконують у середній третині міжп’ясного футляра, а при залученні у процес м’язів підвищення 1-го пальця – на 1,5-2,0 см дистальніше зап’ястного суглоба.
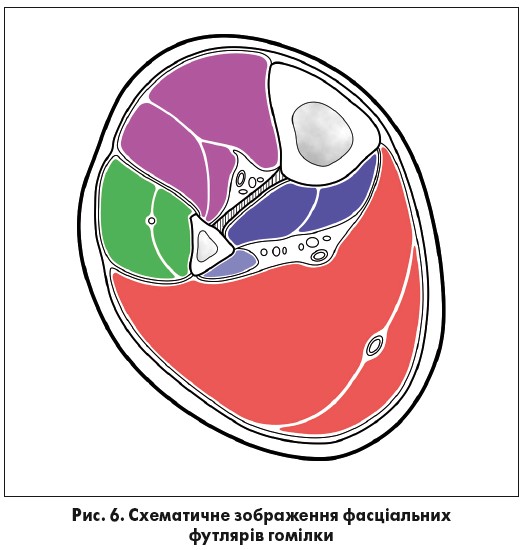
На гомілці (рис. 6) вимірювання підфасціального тиску проводиться з урахуванням чотирьох кістково-фасціальних футлярів. У передній фасціальний футляр голка вводиться в середній третині гомілки на 2 см латеральніше гребня великогомілкової кістки. У латеральний футляр голка вводиться в середній третині гомілки, у проекції малогомілкової кістки. У задній глибокий футляр голка вводиться на тому ж рівні з відступом 1 см від медіального краю великогомілкової кістки. У задній поверхневий футляр голка вводиться посередині задньої поверхні гомілки, на тому ж рівні.
Диференційна діагностика
Зважаючи на певну схожість клінічних проявів, що часто призводить до обрання неправильної тактики лікування, доцільним є проведення диференційної діагностики (таблиця) між такими ураженнями кінцівок, як-от: компартмент-синдром, синдром позиційного здавлювання, краш-синдром, клостридіальний міозит, ушкодження периферичних нервів, ушкодження магістральних артерій.
У лікувальній тактиці доцільно пам’ятати, що джгутування вкрай необхідне як перша допомога при краш-синдромі й протипоказане при компартмент-синдромі; натомість декомпресійна фасціотомія вкрай ефективна при компартмент-синдромі й протипоказана при краш-синдромі.
Стадійність розвитку ішемічної контрактури
Передумовою виникнення ішемічної контрактури є підвищення підфасціального тиску. Компартмент-синдром характеризується появою раптового нестерпного болю в ділянці ураженого футляра, щільним набряком, що швидко збільшується, прогресуючими неврологічними порушеннями, підвищенням підфасціального тиску.
Розрізняють три ступені тяжкості компартмент-синдрому (Страфун С.С., 1991):
- Легкий ступінь – без порушення кровотоку по магістральних артеріях. Кисть або стопа тепла, багряно-ціанотична, пульс збережений, наявна парестезія або гіпестезія пальців. Підфасціальний тиск на 30-40 мм рт. ст. нижчий від діастолічного артеріального тиску або наближається до нього.
- Середній ступінь – без порушення кровотоку по магістральних артеріях. Кисть або стопа прохолодна, ціанотична, пульс ослаблений, відмічається гіпестезія або анестезія пальців. Підфасціальний тиск дорівнює діастолічному або перевищує його.
- Тяжкий ступінь – із первинним або вторинним порушенням кровотоку по магістральних артеріях. Кінцівка холодна, бліда, пульс відсутній, анестезія пальців. Підфасціальний тиск перевищує діастолічний, а інколи дорівнює або перевищує систолічний артеріальний тиск.
У разі відсутності лікування компартмент-синдрому настає некроз м’язів.
Алгоритм лікування хворих із компартмент-синдромом
1) Кінцівку необхідно звільнити від пов’язок, що здавлюють уражений сегмент.
2) Вкласти кінцівку на рівні серця, при цьому створивши найбільш фізіологічне положення.
3) При легкому ступені: призначають курс консервативної терапії, а за незначних або сумнівних результатів консервативного лікування – повторний курс. За стійкої відсутності позитивного ефекту від консервативних заходів та при наростанні симптоматики проводять оперативне лікування (фасціотомія).
4) При середньому ступені: курс консервативної терапії доцільно проводити лише один раз; за неефективності або сумнівних результатів консервативного лікування необхідно вирішувати питання щодо виконання фасціотомії.
5) При тяжкому компартмент-синдромі: найбільш доцільним та правильним рішенням буде ургентне оперативне втручання з декомпресією всіх фасціальних футлярів та ретельною ревізією судинно-нервових пучків.
6) Якщо компартмент-синдром розвивається внаслідок перелому кісток, вивиху сегмента або вогнепальних поранень, необхідне проведення оперативного втручання в ургентному порядку. На етапах підготовки до операції доцільним є проведення однократного курсу консервативної терапії. Декомпресійну фасціотомію слід поєднувати зі стабільним крізькістковим (або за можливості – накістковим) остеосинтезом стержневими односторонніми апаратами зовнішньої фіксації (АЗФ). Ушивання ран після виконання фасціотомій суворо заборонене!
Консервативне лікування
Консервативна терапія при компартмент-синдромі включає в себе наступні заходи:
1) Охолодження сегмента кінцівки.
2) Гіперволемічна гемодилюція:
a) постійне переливання одного з кристалоїдних розчинів у кількості 1-1,5 мл/(кг*год);
b) якщо втрата об’єму циркулюючої крові (ОЦК) менше 12-15%, а рівень гемоглобіну вище 100 г/л, то переливають плазмозамінники та поліелектролітні розчини;
c) об’єм інфузії має на 30-50% перевищувати встановлене значення втрати ОЦК;
d) темп уведення та співвідношення зазначених розчинів підбирають, орієнтуючись на центральний венозний тиск, артеріальний тиск, діурез, концентрацію гемоглобіну, гематокрит.
3) Зняття спазму периферичних судин.
4) Покращення реологічних властивостей крові.
5) Стабілізація судинних мембран.
6) Застосування препаратів, що збільшують толерантність м’язової тканини до ішемії.
7) Зменшення набряку кінцівки й покращення венозного та лімфатичного відтоку.
8) Вітамінотерапія.
Важливо пам’ятати: у зв’язку з порушенням місцевого кровотоку, що спричиняє ішемію, біодоступність ліків у тканинах є зниженою!
Лікувальна фасціотомія
Лікувальна фасціотомія – це оперативне втручання, спрямоване на декомпресію кістково-фасціальних футлярів шляхом розсічення фасції. Лікувальну фасціотомію виконують при посиленні клінічних проявів компартмент-синдрому й за відсутності позитивного ефекту від консервативної терапії або при високих значеннях підфасціального тиску.
Показання до виконання фасціотомії:
- Тяжкий ступінь компартмент-синдрому; переломи кісток зі зміщенням, вивихи сегментів, вогнепальні поранення, опіки, електротравми, ускладнені компартмент-синдромом; середній ступінь компартмент-синдрому за неефективності однократного курсу консервативної терапії; компартмент-синдром легкого ступеня за відсутності позитивного ефекту від подвійного курсу консервативної терапії.
- Ушкодження судинно-нервових пучків.
- Багатоуламкові/вогнепальні переломи кісток, що формують ліктьовий або колінний суглоб (ризик розвитку компартмент-синдрому перевищує 40%).
- Вогнепальні ушкодження великих суглобів.
- Масивні ушкодження м’яких тканин, дробові вогнепальні поранення.
- Виражений напружений набряк сегмента кінцівки, що супроводжується гіпостезією або анестезією пальців, больовим синдромом, що посилюється при розгинанні пальців.
- Виражений напружений набряк сегмента кінцівки після відновлення магістральних судин (синдром реперфузії).
Лікувальну фасціотомію доцільно поєднувати з позавогнищевим стабільним остеосинтезом АЗФ (бажано одностороннім) або з контролем стабільності АЗФ, що був накладений раніше.
Найбільша ефективність лікувальної декомпресійної фасціотомії досягається у перші 6-8 год з моменту розвитку компартмент-синдрому. Також під час виконання фасціотомії доцільно проводити ревізію судинно-нервових пучків. Вже на 2-гу – 3-ю добу після фасціотомії ішемічний набряк спадає, і в частини хворих можна частково або повністю зашити рани. Якщо зашивання ран неможливе – на 10-15-й день їх необхідно закривати розщепленим шкірним клаптем. При виявленні під час декомпресії некротичних змін у м’язах можна видаляти лише явно нежиттєздатні ділянки. Остаточну некректомію необхідно відкласти на 5-7-й день.
У хворих із тяжким компартмент-синдромом за відсутності кровотоку по магістральних артеріях необхідно виконувати декомпресійну фасціотомію разом із ретельною ревізією судинно-нервових пучків. Оперативне втручання має включати в себе не лише ревізію магістральних судин, а й періадвентиціальну симпатектомію, а у випадках тромбозу магістральних артерій – їх тромбектомію або пластику.
Важливо пам’ятати, що у разі пропущеного компартмент-синдрому виконання фасціотомій на 3-4-й день після травми не лише не ефективне, а й може бути шкідливим, оскільки супроводжується потраплянням у кров’яне русло значної кількості продуктів метаболізму та розпаду м’язової тканини.
Методики фасціотомій
Існує три основні методики виконання декомпресійних фасціотомій, різниця між якими полягає у їхній інвазивності:
- Закрита фасціотомія – оперативне втручання, направлене на декомпресію фасціальних футлярів крізь невеличкі шкірні доступи та закрите розсічення фасції. Має спірний характер, адже ішемічний набряк після декомпресії може бути значним. Малі шкірні розрізи в даному випадку відіграють негативну роль, оскільки зазвичай відбувається вторинне здавлювання шкірою як обмежувальним футляром. Цей метод може знайти своє застосування лише при легкому ступені компартмент-синдрому в поєднанні з адекватною масивною консервативною терапією, а також як профілактичний засіб.
- Комбінована фасціотомія – оперативна декомпресія фасціальних футлярів, що базується на проведенні відкритої фасціотомії у верхній та середній третинах передпліччя або гомілки, а далі – закритої підшкірної фасціотомії. Методика комбінованої фасціотомії є найбільш виправданою й може широко застосовуватись при легкому (за відсутності ефекту від консервативної терапії) та середньому ступенях компартмент-синдрому, а також при мінно-вибухових пораненнях.
- Відкрита фасціотомія – методика оперативної декомпресії, що базується на виконанні широких шкірних доступів уздовж усього фасціального футляра. Повна відкрита фасціотомія дає задовільні результати декомпресії, але не відповідає всім вимогам, оскільки сухожилки в рані певний час залишаються оголеними, що може призвести до їх рубцевого блоку.
Техніка фасціотомії на передпліччі
Доступ: зигзагоподібний розріз від медіального надвиростка плеча до межі середньої та нижньої третин передпліччя.
Фасціотомія: фасцію розтинають повздовжньо по всій довжині шкірного розрізу, а далі (до дистального краю передпліччя) проводять закриту фасціотомію поза проекцією судинно-нервових пучків.
Ревізія судинно-нервових пучків: виконується ревізія серединного нерва під круглим пронатором та в середній третині передпліччя.
Якщо наявне ішемічне ушкодження не тільки згиначів, а й розгиначів кисті та пальців, слід проводити таку комбіновану фасціотомію на обох (долонній та тильній) поверхнях передпліччя.
Техніка фасціотомії на кисті
Доступи: повздовжній розріз по долонній поверхні в ділянці тенара, паралельно 1-й п’ясній кістці, поза проекцією гілочок серединного нерва. Повздовжній розріз по долонній поверхні в зоні гіпотенара паралельно 5-й п’ясній кістці з відступом на 0,5 см від проекції ліктьового нерва в бік до ліктьового краю кисті. Окремі повздовжні розрізи у кожному міжкістковому проміжку на тилу кисті.
Фасціотомія: проводиться відповідно до доступів.
Техніка фасціотомії на гомілці
Доступи: медіальний повздовжній доступ уздовж проксимальної та середньої третин гомілки паралельно великогомілковій кістці, із відступом від останньої на 2-3 см дозаду (важливо не пошкодити велику підшкірну вену, відводячи її до верхнього краю рани). Латеральний доступ проводять по передньому краю малогомілкової кістки вздовж верхньої то середньої третин гомілки.
Фасціотомія з медіального доступу: декомпресійну фасціотомію заднього глибокого футляра гомілки виконують уздовж усього розрізу, а дистальніше – закрито. Використовуючи цей самий розріз і мобілізуючи задній край шкіри уздовж усього розрізу на глибину 2-3 см й орієнтуючись по задній стінці глибокого фасціального футляра, виконують повздовжній розріз по медіальному краю заднього поверхневого футляра.
Фасціотомія з латерального доступу: мобілізуючи передній край шкіри по всій довжині, виконують декомпресію передньолатерального кістково-фасціального футляра повздовжнім розрізом, починаючи на 2 см дистальніше шийки малогомілкової кістки. Повздовжнім розрізом фасції біля нижнього краю рани проводять декомпресію м’язів, які покривають малогомілкову кістку й утворюють латеральний кістково-фасціальний футляр; при цьому розріз фасції необхідно починати на 2-3 см дистальніше шийки малогомілкової кістки.
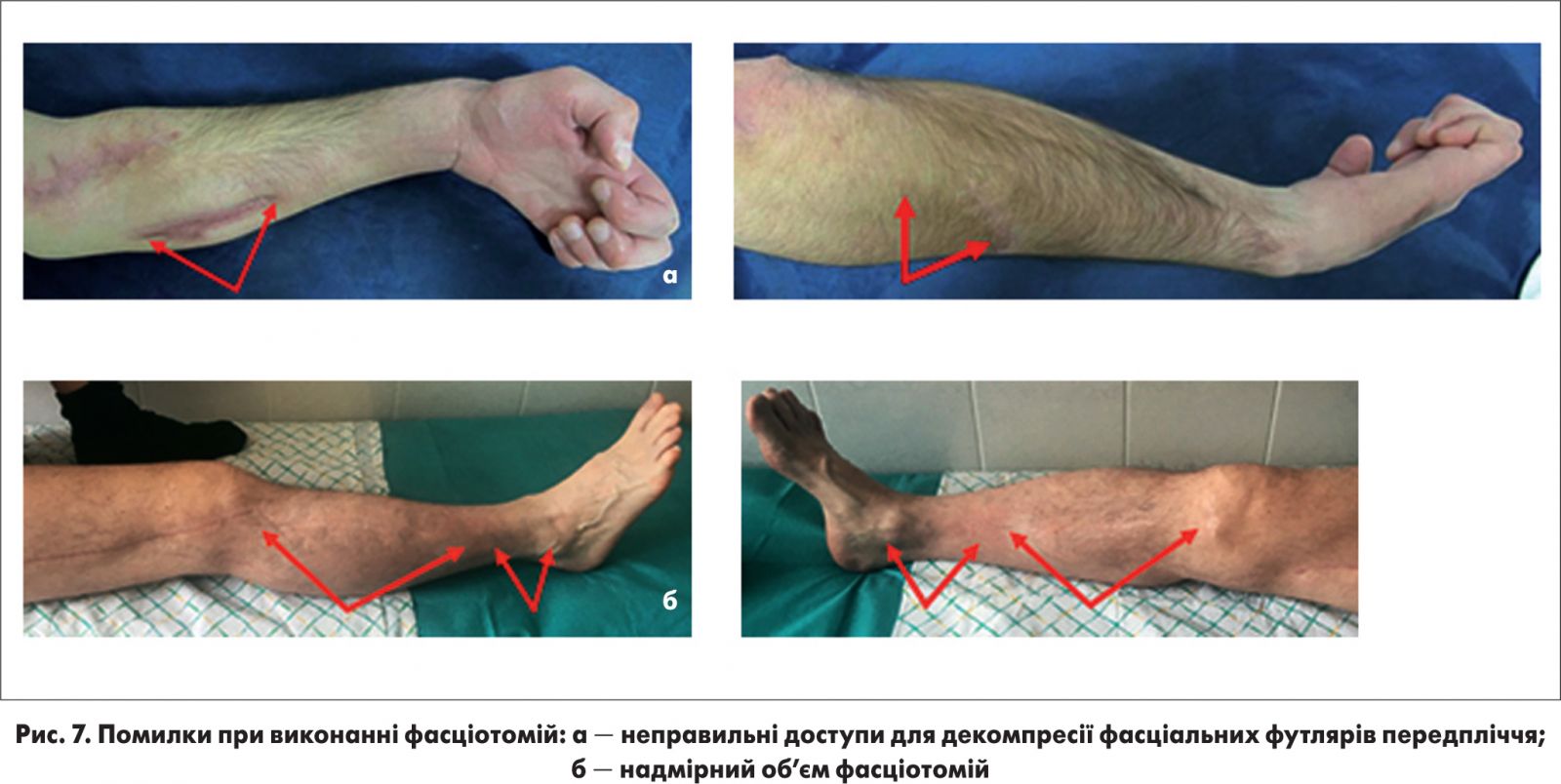
Помилки при виконанні фасціотомій
Найбільш поширеними помилками при виконанні фасціотомій є наступні:
- Недостатній об’єм фасціотомії (проведення фасціотомії без розкриття всіх фасціальних футлярів (рис. 2), проведення закритої фасціотомії за необхідності більш радикального втручання).
- Неправильні доступи при виконанні фасціотомії (один задній доступ для декомпресії фасціальних футлярів гомілки, неправильні доступи для декомпресії фасціальних футлярів передпліччя) (рис. 7а).
- Виконання фасціотомії без ревізії судинно-нервових пучків.
- Надмірний об’єм фасціотомії (доступи протягом всього сегмента навіть там, де анатомічно м’язи відсутні) (рис. 7б).
- Ушкодження периферичних нервів.
Основні принципи профілактики компартмент-синдрому при вогнепальних пораненнях
Ефективна профілактика компартмент-синдрому базується на визначенні груп ризику серед пацієнтів із вогнепальними пораненнями. Серед основних критеріїв, що підлягають аналізу при оцінці ситуації, є наступні: оцінка ступеня енергії вогнепального ушкодження, оцінка тяжкості травми, тяжкість транзиторної ішемії, локалізація травми та визначення адекватної тактики ведення таких поранень.
Тяжкість вогнепальних поранень напряму залежить від кінетичної енергії кулі, яку остання має на момент її контакту із тканинами організму. Енергія кулі (і будь-якого іншого ушкоджувального снаряду) розраховується за формулою:
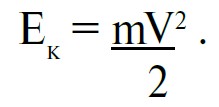
Як видно з формули, енергія залежить від двох змінних величин: маси (m) та квадрата швидкості кулі (V2).
При влученні кулі зі швидкістю понад 183 м/с (пневматична зброя, патрони типу Флобер) у тканинах навколо ранового каналу виникають шокові зміни. За швидкості кулі від 305 м/с (PSP пневматична зброя, дозвуковий патрон, малокаліберна зброя, пістолетна куля) виникає ефект тимчасової кавітації ранового каналу. Коли швидкість кулі перевищує 610 м/с (автомати, зокрема автомат Калашникова, вогнепальна зброя середнього та великого калібру), ефект кавітації стає значним і прогресує зі збільшенням швидкості кулі.
Ефект кавітації ранового каналу може викликати ушкодження тканин значно більшого розміру, ніж діаметр кулі, й є основним чинником порушення мікроциркуляції та, як наслідок, подальшої ішемії.
Тактика ведення пацієнтів із вогнепальними пораненнями описана нижче.
Вогнепальні ушкодження м’яких тканин:
Травми зі швидкострільної зброї, що спричиняють значні ушкодження м’яких тканин:
- потрібна агресивна хірургічна обробка рани та постійний контроль;
- необхідно видалити чужорідні тіла та деваскуляризовані тканини.
Вогнепальні ушкодження кісток:
Переломи кісток, спричинені низькошвидкісною зброєю:
- мають схожі характеристики із закритими переломами;
- нестабільні переломи потребують хірургічної стабілізації;
- такі, що легко піддаються репонуванню, можна лікувати консервативно.
Переломи кісток, спричинені швидкострільною зброєю:
- лікування спирається на клінічні рекомендації ведення відкритих переломів;
- ризик інфікування та виникнення компартмент-синдрому є дуже високим;
- апаратний метод фіксації з/без застосування фасціотомії є основою первинної стабілізації перелому;
- балістичні переломи малогомілкової кістки й гомілки відносяться до групи підвищеного ризику щодо розвитку компартмент-синдрому.
Вогнепальні дробові поранення:
- лікування спирається на клінічні рекомендації ведення відкритих переломів із масивним ушкодженням м’яких тканин;
- ризик інфікування та виникнення компартмент-синдрому є дуже високим;
- агресивна хірургічна тактика ведення з видаленням некротизованих тканин;
- обов’язкова ретельна перевірка цілісності магістральних судин;
- обов’язкова фасціотомія;
- апаратний метод первинної стабілізації перелому.
Окремо зазначимо, що, відповідно до стандартів військово-польової хірургії, при пораненнях кінцівок високоенергетичними елементами комбінована або відкрита фасціотомія є обов’язковим елементом первинної хірургічної обробки (ПХО), від якості та повноти якої залежить подальший стан хворого.
ПХО ран є складним реконструктивно-відновлювальним втручанням, що потребує беззаперечного та детального виконання її базових принципів: широкого розсічення рани, висічення нежиттєздатних та забруднених тканин з урахуванням раціонального доступу, ревізією ушкоджених анатомічних структур та фасціотомією всіх кістково-фасціальних футлярів уздовж усього ураженого сегмента.
Найбільш оптимальним є виконання фасціотомії крізь просвіт ранового каналу з метою зменшення об’єму хірургічної агресії. Але у випадку, коли локалізація вхідного чи вихідного отвору ранового каналу не дозволяє виконати адекватну фасціотомію, останню слід виконувати крізь окремий доступ. Критично важливим є розкриття всіх кістково-фасціальних футлярів сегмента.
Важливо пам’ятати:
- Всі вогнепальні ушкодження є умовно контамінованими, тому потребують адекватної антибіотикотерапії та проведення профілактики правцю.
- Вогнепальні ушкодження потребують контролю електролітного балансу (корекція гіперлактатемії, гіпокальціємії та метаболічного ацидозу, що розвиваються при значних ураженнях м’язів).
- При вогнепальних переломах показана стабілізація фрагментів за допомогою АЗФ (бажано односторонніх).
- Необхідно проводити видалення нежиттєздатних тканин (слід пам’ятати, що єдиною ознакою життєздатності м’яза є його можливість скорочуватися при електричному подразненні) та чужорідних тіл (зважаючи на об’єм травми, якої буде заподіяно при їх вилученні).
- Декомпресійна фасціотомія (а іноді й декомпресія кожного м’яза) показана: при ушкодженнях великих судин кінцівки; при вогнепальних ушкодженнях дистальних відділів плеча та стегна, проксимальних відділів гомілки й передпліччя, ушкодженнях великих суглобів.
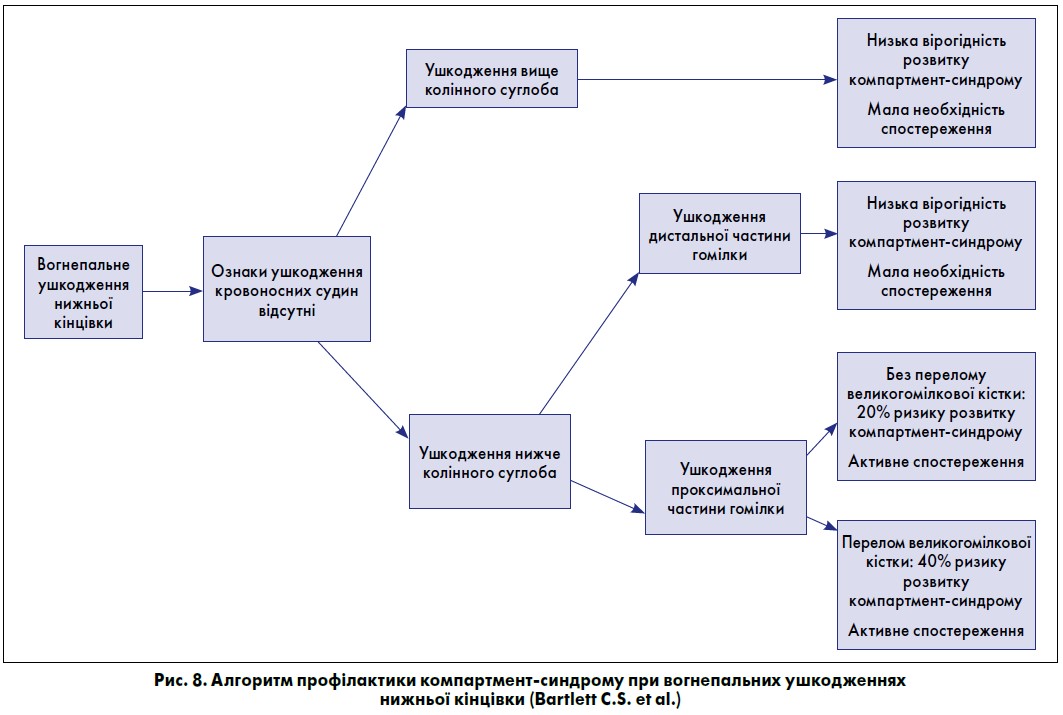
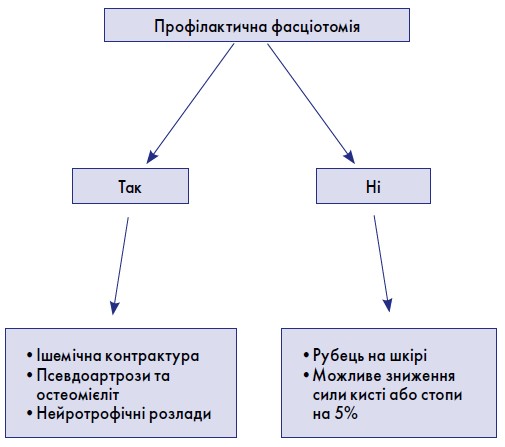
На основі численних статистичних даних було розроблено та схвалено алгоритм ведення хворих із вогнепальними пораненнями нижньої кінцівки, зважаючи на ризик розвитку у них компартмент-синдрому (рис. 8).
З огляду на наведений алгоритм, вважаємо що виконання профілактичних фасціотомій при вогнепальних переломах проксимальної третини великогомілкової кістки за відсутності можливості постійного нагляду за станом пацієнта та моніторингу підфасціального тиску є доцільним і виправданим.
Профілактична фасціотомія
Виходячи з ретроспективного аналізу, було визначено низку випадків, коли необхідно виконувати фасціотомію, не чекаючи розвитку клінічних проявів компартмент-синдрому, тобто випадків, за яких розвиток компартмент-синдрому є безумовним або має дуже високий ризик. Такий вид фасціотомій прийнято називати профілактичними.
Показання до виконання профілактичної фасціотомії:
- локалізація багатоуламкових переломів у ділянці ліктьового та колінного суглобів (особливо при локалізації у проксимальній третині великогомілкової кістки);
- вогнепальні переломи з порушенням магістрального кровотоку;
- політравми – у комплексі з ПХО вогнепальних переломів;
- мінно-вибухові поранення;
- у випадку тривалого накладання джгута на кінцівку (більше 2 год);
- вогнепальні переломи в поєднанні з обширними опіками;
- циркулярні опіки.
Зважуючи всі «за» та «проти», при виконанні профілактичної фасціотомії у випадках вогнепальних поранень слід керуватися наступними показаннями:
Література
1. Ballistics and Gunshot Wounds: Effects on Musculoskeletal Tissues – C.S. Bartlett, MD, David L. Helfet, MD, Michael R. Hausman, MD and Elton Strauss, MD – 2000.
2. Surgical Management Principles of Gunshot-Related Fractures Rick Tosti, MD Saqib Rehman, MDDepartment of Orthopaedic Surgery and Sports Medicine, School of Medicine, Temple University, 3401 N Broad St., Philadelphia, PA 19140, USAPublished Online: August 05, 2013.
3. Treatment of Gunshot Open Fractures by External Fixator: Experience at King Hussein Medical Center – Issam A. Dahabra MD, Issa S. Sawaqed MD, Munther N.Soudi MD – 2006.
4. Шудрак А.А. Бойова хірургічна травма в ході проведення АТО. – 2015.
5. Вогнепальні поранення кінцівок: метод. рекомендації / О.А. Бур’янов, С.С. Страфун, І.П. Шлапак та ін. – 2015.
6. Компартмент-синдром при вогнепальних пораненнях кінцівок: метод. рекомендації / Г.В. Гайко, С.С. Страфун, О.А. Бур’янов та ін. – 2001.