6 вересня, 2019
Ефективність ранньої ендовенозної корекції поверхневого рефлюксу у хворих на декомпенсовані форми варикозу
 Варикозна хвороба (ВХ) і синдром хронічної венозної недостатності (ХВН) є одними з найбільш поширених захворювань серед населення розвинених країн, що являють собою не лише значну медичну проблему для пацієнтів, а й створюють суттєве навантаження на систему охорони здоров’я [1]. За даними Міжнародного конгресу флебологів (2013), від різних форм ХВН страждає близько 35% працездатного населення й понад 50% людей пенсійного віку. По мірі прогресування ХВН розвиваються стійкі, тяжкі порушення мікроциркуляції, що призводить до виникнення трофічного дефекту шкіри нижніх кінцівок [2].
Варикозна хвороба (ВХ) і синдром хронічної венозної недостатності (ХВН) є одними з найбільш поширених захворювань серед населення розвинених країн, що являють собою не лише значну медичну проблему для пацієнтів, а й створюють суттєве навантаження на систему охорони здоров’я [1]. За даними Міжнародного конгресу флебологів (2013), від різних форм ХВН страждає близько 35% працездатного населення й понад 50% людей пенсійного віку. По мірі прогресування ХВН розвиваються стійкі, тяжкі порушення мікроциркуляції, що призводить до виникнення трофічного дефекту шкіри нижніх кінцівок [2].
Трофічні виразки нижніх кінцівок є найбільш тяжким проявом хронічної венозної недостатності й призводять до значного погіршення якості життя пацієнтів [3]. Незважаючи на прогрес у діагностиці та лікуванні варикозної хвороби, венозні виразки залишаються доволі частим ускладненням варикозних вен і зустрічаються у 1-2% працездатного населення, а в осіб похилого віку їх частота досягає 4-5%.
Основним і найбільш ефективним методом лікування пацієнтів із декомпенсованими формами варикозу є хірургічний. Хірургічне лікування спрямоване на ліквідацію венозного рефлюксу й усунення варикозно змінених підшкірних вен [4]. Однак підготовка пацієнтів із трофічними виразками до відкритої операції потребує певного часу, враховуючи великі розміри виразки та інфікованої поверхні шкіри. Тому актуальним є питання вибору малоінвазивного методу лікування, який би дозволяв хірургам максимально скоротити термін передопераційної підготовки пацієнтів.
Оскільки домогтися стійкого загоєння трофічних виразок лише за допомогою хірургічних методів вдається не часто, то в терапії ВХ і ХВН доцільно застосовувати комбінації різних варіантів консервативного й оперативного лікування [3, 4]. На думку багатьох дослідників, важливою умовою для загоєння венозних виразок і запобігання їх рецидивам, є застосування адекватної еластичної компресії нижніх кінцівок. Це сприяє нормалізації венозної гемодинаміки й загоєнню до 80% виразок протягом року [2]. Місцеве лікування венозних виразок не є основним компонентом, і вибір конкретних лікарських засобів залежить від особливостей ранового процесу й стану тканин, що оточують трофічний дефект.
На сьогодні запропоновані різні тактичні підходи до радикального вирішення проблеми венозних трофічних виразок. Однак питання раннього ендовенозного усунення венозного рефлюксу та його вплив на динаміку трофічних змін у пацієнтів із декомпенсованими формами варикозу поки що не отримав остаточної оцінки.
Мета дослідження – оцінити ефективність ранньої ендовенозної корекції поверхневого рефлюксу у хворих із декомпенсованими формами ВХ.
Об’єкт і методи дослідження
У ході дослідження проведено проспективний аналіз комплексного ендовенозного лікування 82 пацієнтів із декомпенсованими формами ХВН класу C6 за класифікацією CEAP, які проходили амбулаторне лікування в судинному центрі «АнгіоЛайф» із квітня 2015 по березень 2019 року. Усі хворі були розподілені на дві групи: основну (n=42) та контрольну (n=40). В основній групі процедура ендовазальної термооблітерації проводилася протягом перших 14±7,4 днів після первинного огляду, у групі контролю процедура ендовенозної лазерної коагуляції (ЕВЛК) або радіохвильової облітерації (РХО) проводилася через 60±12,3 днів після консервативного етапу лікування. Етіологічним фактором розвитку хронічної венозної недостатності в усіх хворих була варикозна хвороба. Чоловіків було 27, жінок – 55. Середній вік хворих становив 56,7±6,3 року.
 З метою верифікації причини ХВН усім пацієнтам до лікування проводилося ультразвукове дуплексне сканування глибоких та підшкірних вен у положенні стоячи на апараті Siemens Acuson S2000™. Було взято посів флори з трофічної виразки, призначено компресійний трикотаж 2-го класу компресії та прийом препарату Флєбодіа 600 мг (Innotech Internacional, Франція) 1 раз на добу протягом 4 місяців. Процедура термооблітерації великої підшкірної вени (ВПВ) та/або малої підшкірної вени (МПВ) проводилася за допомогою діодного лазера Elves Ceralas Biolitec 1470 нм або системи радіохвильової облітерації (РХО) Covidien VNUS RFG2 під УЗ-контролем і тумесцентною анестезією. Після процедури ЕВЛК частині хворих проводилась ехо-склеротерапія неспроможних перфорантних вен гомілки з використанням 2% розчину полідоканолу у вигляді піни (Foam-Form).
З метою верифікації причини ХВН усім пацієнтам до лікування проводилося ультразвукове дуплексне сканування глибоких та підшкірних вен у положенні стоячи на апараті Siemens Acuson S2000™. Було взято посів флори з трофічної виразки, призначено компресійний трикотаж 2-го класу компресії та прийом препарату Флєбодіа 600 мг (Innotech Internacional, Франція) 1 раз на добу протягом 4 місяців. Процедура термооблітерації великої підшкірної вени (ВПВ) та/або малої підшкірної вени (МПВ) проводилася за допомогою діодного лазера Elves Ceralas Biolitec 1470 нм або системи радіохвильової облітерації (РХО) Covidien VNUS RFG2 під УЗ-контролем і тумесцентною анестезією. Після процедури ЕВЛК частині хворих проводилась ехо-склеротерапія неспроможних перфорантних вен гомілки з використанням 2% розчину полідоканолу у вигляді піни (Foam-Form).
Оцінка ефективності комплексного лікування проводилася через 30, 60, 180 днів та через рік після первинного візиту на підставі клінічних даних, а саме: динаміки загоєння трофічних виразок, інтенсивності болю, відчуття важкості в нижніх кінцівках наприкінці дня, зниження толерантності до статичних навантажень, наявності судом у литкових м’язах, а також результатів контрольного ультразвукового дуплексного сканування. Усі прояви ХВН оцінювали в балах за візуальною аналоговою шкалою: 0 – відсутність симптомів; 1-2 – рідкісна поява симптомів, що не впливає на загальний стан; 3-4 – часта поява симптомів, що не впливає на загальний стан; 5-6 – виражений ступінь, що погіршує загальний стан і впливає на повсякденну активність та/або сон.
Отримані результати представляли у вигляді середнього значення (M) і стандартної похибки середнього значення (m). Внутрішньогрупові відмінності оцінювали за допомогою двовибіркового χ2-тесту залежно від виду даних у рамках програми StatPlus 2012. Статистично достовірними вважали відмінності між показниками за відхилення нульової гіпотези та рівня значущості p<0,05.
Результати та їх обговорення
Клінічна картина у більшості пацієнтів із ХВН класу С6 характеризувалася значною виразністю всіх патологічних проявів, а саме: постійним болем, відчуттям важкості та судомами в гомілках, артрозом і в окремих випадках – парціальною контрактурою гомілково-стопного суглоба. За результатами проведеної ультразвукової доплерографії в основній групі неспроможність клапанного апарату ВПВ була виявлена у 25 (59,5%) хворих, МПВ – у 12 (28,6%) хворих, ВПВ та МПВ одночасно – у 5 (11,9%) пацієнтів, при цьому неспроможність перфорантних вен – у 31 (73,8%) хворого. У групі контролю неспроможність клапанів ВПВ верифіковано у 22 (55%) хворих, МПВ – у 10 (25%), ВПВ та МПВ – у 8 (20%) і перфорантних вен – у 33 (82,5%) пацієнтів.
У результаті проведеного комплексного лікування у 97,5% хворих венозні виразки повністю епітелізувалися протягом року, однак виявлені деякі відмінності, зокрема в термінах загоєння та динаміці симптомів ХВН, залежно від того, як швидко була проведена ендовенозна термооблітерація варикозних вен.
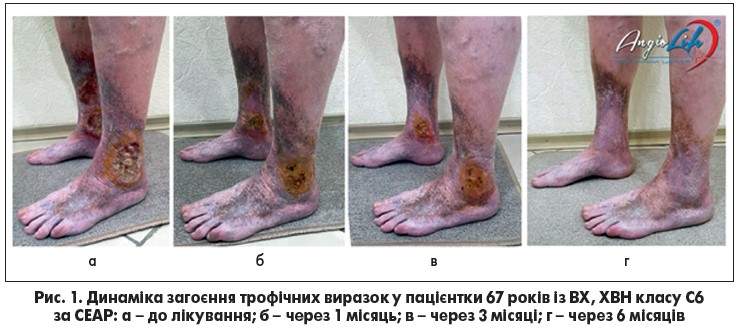
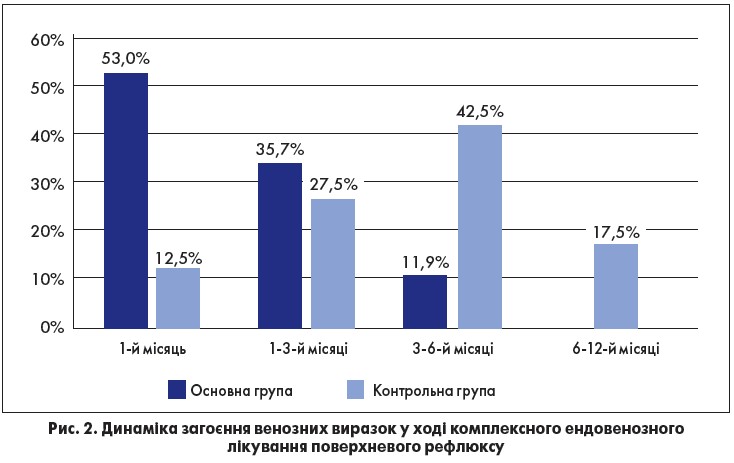
У 22 (52,3%) пацієнтів основної групи трофічні виразки повністю епітелізувалися протягом першого місяця після ендовенозної термооблітерації (рис. 1б), у групі контролю повне загоєння трофічних виразок у перший місяць спостереження відзначалося лише у 5 (12,5%) пацієнтів. Динаміка загоєння венозних виразок відображена на рис. 2.
При аналізі даних діаграми слід відзначити, що у період із 1-го по 3-й місяць спостереження в основній групі повне загоєння венозних виразок було відмічено у 15 (35,7%) пацієнтів проти 11 (27,5%) хворих контрольної групи (рис. 1в). У період із 3-го по 6-й місяць у 5 (11,9%) пацієнтів основної групи було зафіксовано остаточне загоєння трофічних виразок проти 17 (42,5%) хворих контрольної групи (p<0,05). В інтервалі з 6-го по 12-й місяць дослідження у хворих основної групи не було зафіксовано жодних венозних виразок (рис. 1г), проте в контрольній групі загоєння відбулося у решти 7 хворих (17,5%).
У ході комплексного лікування 20 (47,6%) пацієнтів основної групи потребували від 1 до 3 сеансів склеротерапії у період із 2-го по 5-й місяць спостереження проти 15 (37,5%) пацієнтів контрольної групи, яким проводилося від одного до двох сеансів склеротерапії в період із 4-го по 9-й місяць спостереження. Протягом усього періоду динамічного спостереження не було зафіксовано жодного випадку гнійно-інфекційного запалення в зонах пункцій підшкірних вен після ЕВЛК, РХО або склеротерапії.
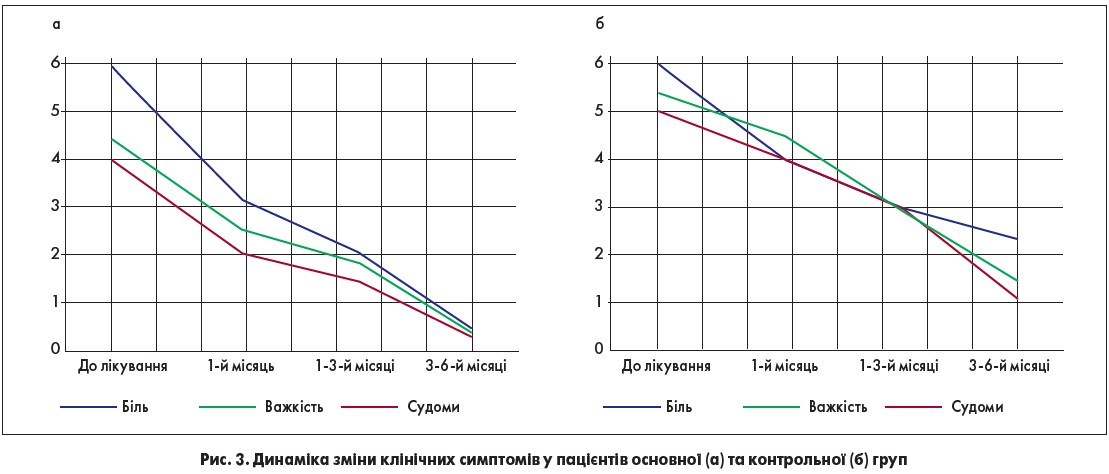
Із рис. 3 видно, що в процесі лікування спостерігалося стійке зменшення виразності симптомів ХВН в обох групах (відмінності між значеннями достовірні при p<0,05). Однак в основній групі, де була проведена рання ендовенозна термооблітерація варикозних вен, максимальне зменшення інтенсивності клінічних проявів ХВН відмічено вже у 1-й місяць лікування, натомість як у групі контролю зменшення болю, важкості в гомілках та судом наставало після 3-го місяця динамічного спостереження (рис. 3).
Слід зазначити, що з перших днів лікування всі хворі відмічали позитивний ефект і зменшення симптомів ХВН після прийому препарату Флєбодіа 600 та щоденного використання компресійного трикотажу. Однак більшість пацієнтів відмічали максимальне зменшення больового синдрому саме після проведення процедури ендовенозної термооблітерації.
Протягом 12-місячного спостереження за хворими обох груп у 1 (2,4%) пацієнта основної групи та у 3 (7,5%) пацієнтів групи контролю зареєстровано рецидивне відкриття венозної виразки. Слід зазначити, що причиною рецидиву трофічних виразок у всіх хворих, імовірно, було недотримання компресійного режиму та нехтування консервативним лікуванням.
При контрольному ультразвуковому дуплексному дослідженні в усіх хворих було верифіковано повну оклюзію неспроможних підшкірних вен, що спричинили виникнення ХВН.
Згідно з теорією виникнення трофічних змін шкіри при ХВН, основною причиною появи венозних виразок є тяжкі гемодинамічні зміни на макро- та мікроциркуляторному рівні, що призводить до виникнення запальної реакції [2]. При цьому ключовим макрогемодинамічним чинником є поверхневий вертикальний рефлюкс крові, що пов’язаний із клапанною недостатністю в системі ВПВ та МПВ нижніх кінцівок. Важливу роль відіграє також горизонтальний рефлюкс, тобто неспроможність клапанів перфорантних вен, однак, виходячи з результатів проведеного дослідження, для загоєння трофічних виразок менш ніж 47% хворим знадобилася склеротерапія перфорантних вен, тоді як у всіх інших достатньо було усунення вертикального рефлюксу.
Отже, основою лікування венозних трофічних виразок є корекція патологічних рефлюксів, яку можна здійснювати навіть за наявності великих трофічних дефектів шкіри за допомогою малоінвазивних ендовенозних методів термокоагуляції. Очікувати повної санації та загоєння трофічних виразок тільки від консервативного методу лікування нераціонально, це лише подовжує етап дохірургічного лікування.
Порівнюючи результати лікування з даними літератури, слід зазначити, що схожі результати були отримані в рандомізованому клінічному дослідженні Early Venous Reflux Ablation (EVRA) trial, що проводилося у Великій Британії [6]. У ході дослідження було доведено, що рання ендовенозна коагуляція поверхневого венозного рефлюксу призвела до більш швидкого загоєння венозних виразок, ніж відкладена ендовенозна абляція. Водночас, результати рандомізованого дослідження Comparison of surgery and compression with compression alone in chronic venous ulceration (ESCHAR) [5], де порівнювалася хірургічна корекція поверхневого венозного рефлюксу з виключно компресійною терапією, показали, що хірургічна корекція не покращує загоєння виразки, але знижує ризик її рецидиву на чотири роки. Для визначення найбільш ефективного методу лікування хворих із декомпенсованими формами ВХ необхідно проведення подальших клінічних досліджень з оцінкою віддалених результатів лікування та профілактики рецидивів.
Висновки
- Рання ендовенозна корекція поверхневого рефлюксу є ефективним, безпечним і доступним методом лікування хворих із декомпенсованими формами ВХ.
- Застосування ранньої ендовенозної корекції поверхневого рефлюксу сприяло повній епітелізації варикозних виразок у 78,2% пацієнтів протягом перших 6 місяців комплексного лікування.
Література
1. Eberhardt R.T., Raffetto J.D. Chronic venous insufficiency. – Circulation, 2014; 130:333-346.
2. Vlajinac H., Marinkovic J., Maksimovic M., Radak D. Factors related to venous ulceration: a cross-sectional study. – Angiology, 2014; 65: 824-830.
3. Brittenden J., Cotton S.C., Elders A. et al. A randomized trial comparing treatments for varicose veins. – N Engl J Med, 2014; 371:1218-1227.
4. Singer A.J., Tassiopoulos A., Kirsner R.S. Evaluation and managemen to flower-extremity ulcers. – N Engl J Med, 2017; 377:1559-1567.
5. Gohel M.S., Barwell J.R., Taylor M. et al. Long term results of compression therapy alone versus compression plus surgery in chronic venous ulceration (ESCHAR): randomised controlled trial. – BMJ, 2007; 335:83.
6. Gohel M.S., Heatley F., Liu X. et al. A Randomized Trial of Early Endovenous Ablation in Venous Ulceration. – N Engl J Med, 2018 May 31;378(22):2105-2114.