6 вересня, 2019
Принципи інтенсивної терапії при невідкладних станах: практичні поради та власний досвід провідних спеціалістів
17-20 квітня 2019 року в Києві відбувся вже традиційний Британо-Український симпозіум (БУС‑11) під гаслом «Інноваційні технології та методики в анестезіології та інтенсивній терапії». Протягом чотирьох насичених днів учасники форуму мали змогу заслухати 182 доповіді від 114 українських та 16 іноземних доповідачів. Своїм досвідом комплексного лікування критично хворих пацієнтів із різними патологіями поділилися з колегами провідні вітчизняні науковці.
 Доповідь на тему «Інфузійна терапія первинної інтраабдомінальної інфекції» представив доцент кафедри анестезіології та інтенсивної терапії НМАПО імені П.Л. Шупика, кандидат медичних наук Олексій Едуардович Доморацький.
Доповідь на тему «Інфузійна терапія первинної інтраабдомінальної інфекції» представив доцент кафедри анестезіології та інтенсивної терапії НМАПО імені П.Л. Шупика, кандидат медичних наук Олексій Едуардович Доморацький.
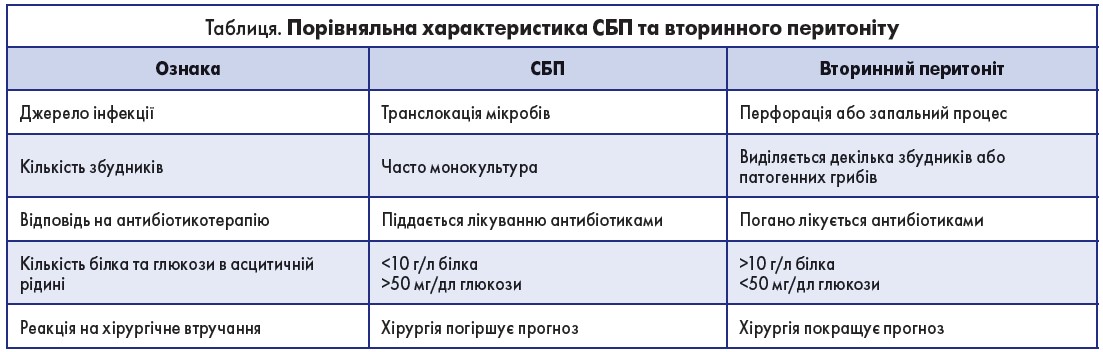
Спонтанний бактеріальний перитоніт (СБП) – запалення вісцеральної та парієнтальної очеревини, що характеризується інфікуванням асцитичної рідини без порушення цілісності внутрішніх органів та передньої черевної стінки. Перші згадки про СБП датуються 1964 роком, коли Гарольд О’Конн (США) описав його як тяжке, часто смертельне, ускладнення асциту. На сьогодні СБП у стаціонарних хворих із декомпенсованим цирозом печінки (клас С за класифікацією печінкової недостатності Чайлда – П’ю) варіює від 10 до 31 %.
Доповідач зазначив, що пусковим фактором у розвитку СБП є зниження імунітету та захисних властивостей асцитичної рідини на фоні декомпенсованого цирозу печінки (ЦП). У подальшому виникає транслокація E. coli, Proteus spp., Klebsiella spp., Staphylococcus aureus із просвіту кишечника у черевну порожнину. Наслідком цього є інфікування асцитичної рідини та розвиток перитоніту.
Для підтвердження діагнозу СБП потрібне дослідження складу асцитичної рідини на вміст поліморфноядерних лейкоцитів (ПЯЛ). Виявлення останніх у кількості >250/мм3 є достатнім фактором для підтвердження діагнозу. Чутливість методу складає 93 %, специфічність – 94 %.
Як показує практика, посів асцитичної рідини з виділенням чистої культури є безрезультативним у 40 % випадків. Більш точним та вузькоспрямованим є метод ДНК-гібридизації. Ідея дослідження полягає в ідентифікації мікробної клітини та її ДНК. До переваг методу відносять те, що попередній прийом антибіотиків не змінює результатів даного дослідження. Остаточно визначити природу збудника дозволяє газова хроматографія в поєднанні з мас-спектрометрією.
Далі автор представив відмінності СБП та вторинного перитоніту (таблиця).
Лікування СБП передбачає застосування базисної терапії, що включає:
- спіронолактон – 80-160 мг/добу (за непереносимості – амілорид);
- фуросемід – 20-40 мг/добу;
- толваптан – 15 мг/добу (за поганої переносимості діуретиків застосовувати не більше 30 днів);
- терліпресин – 6-12 мг/добу (як альтернатива – мідодрин).
Обов’язковою складовою лікування є адекватна інфузійна терапія, основні принципи якої включають наступне:
- не допускати перенавантаження рідиною;
- за можливості самостійного прийому рідини інфузія розчинів не рекомендується;
- стартова терапія збалансованими кристалоїдними розчинами (стерофундин);
- в ургентній анестезіології допускається застосування колоїдних розчинів;
- для корекції гепаторенального синдрому слід використовувати альбумін у дозі 1,5 г/кг у 1-шу добу та 1 г/кг протягом 2-5 діб. У разі виконання лапароцентезу – 6-8 г на 1000 мл видаленої асцитичної рідини;
- своєчасний моніторинг волемічного статусу;
- інфузія препаратів гідроксиетилкрохмалю не рекомендується у пацієнтів із септичними станами (Європейське агентство лікарських засобів – EMA, Управління з контролю якості харчових продуктів та лікарських препаратів – FDA, 2013).
Як зазначив доповідач, ідеальне інфузійне середовище відповідає наступним вимогам:
- за своїм складом ідентичне позаклітинній рідині;
- забезпечує передбачуване збільшення внутрішньосудинного русла;
- метаболізується без накопичення в тканинах;
- не викликає значних побічних ефектів;
- покращує результати лікування;
О.Е. Доморацький звернув увагу на те, що не менш важливим аспектом у лікуванні СБП є раннє призначення антибіотикотерапії, яку доцільно починати з групи цефалоспоринів III покоління (цефотаксим у дозі 2 г кожні 8 год). Хороший терапевтичний ефект демонструють пероральні форми фторхінолонів. Мінімальна інгібуюча концентрація антибіотиків в асцитичній рідині має складати >90.
Олексій Едуардович відмітив, що в якості комплексної терапії СБП на фоні декомпенсованого ЦП доцільно застосовувати розчин L-аргініну (Аргітек, «Дарниця», Україна). Гепатопротекторні, антиоксидантні й мембраностабілізуючі властивості препарату дозволяють застосовувати його при гепатитах і ЦП будь-якої етіології. Додатковим позитивним ефектом Аргітеку є гіпоамоніємічна властивість, яка реалізується шляхом знешкодження аміаку в орнітиновому циклі синтезу сечовини, а також за рахунок підсилення виведення аміаку з центральної нервової системи (ЦНС) та організму в цілому.
Доповідач підкреслив, що Аргітек прискорює інактивацію й виведення токсичних продуктів метаболізму при різних видах отруєння, у тому числі при отруєнні етанолом. Препарат активує монооксидазну систему печінки, що запобігає пригніченню ключового ферменту утилізації етанолу – алкогольдегідрогенази.
Готовий розчин Аргітеку слід призначати за схемою: 2 г на добу (максимальна добова доза – 8 г). Курс лікування складає 5-10 діб.
Висновки
- На сьогодні частота СБП у стаціонарних хворих із декомпенсованим цирозом печінки (клас С за класифікацією Чайлда – П’ю) варіює від 10 до 31 %.
- Пусковим фактором у розвитку СБП є зниження захисних властивостей асцитичної рідини на фоні декомпенсованого ЦП та транслокація патогенних й умовно-патогенних мікроорганізмів із просвіту кишечника в черевну порожнину.
- Кількість ПЯЛ в асцитичній рідині >250/мм3 є достатнім фактором для підтвердження діагнозу СБП.
- Принципи ведення пацієнтів із СБП передбачають базисну терапію, адекватну інфузійну терапію та раннє застосування антибіотикотерапії.
- У якості комплексної терапії СБП доцільно застосовувати розчин L-аргініну (Аргітек) курсом 2 г на добу 5-10 днів.
 У продовження розкритої вище теми виступила завідувач кафедри медицини катастроф та військової медицини, заступник проректора з лікувальної роботи ДЗ «Дніпропетровська медична академія МОЗ України», доктор медичних наук, доцент Олена Юріївна Сорокіна з доповіддю «Принципи антибактеріальної терапії при захворюваннях черевної порожнини».
У продовження розкритої вище теми виступила завідувач кафедри медицини катастроф та військової медицини, заступник проректора з лікувальної роботи ДЗ «Дніпропетровська медична академія МОЗ України», доктор медичних наук, доцент Олена Юріївна Сорокіна з доповіддю «Принципи антибактеріальної терапії при захворюваннях черевної порожнини».
Автор зазначила, що починаючи з 2010 року при лікуванні інтраабдомінальних інфекцій (ІАІ) виникають певні складнощі, що пов’язані
з прогресуючим старінням населення, наявністю хронічних захворювань у цієї когорти пацієнтів і, найголовніше, поширенням резистентності бактерій та патогенних грибів до антибіотиків. Саме останній чинник підвищує вірогідність призначення неадекватної емпіричної антибіотикотерапії та, відповідно, погіршує прогноз лікування.
Найпоширенішими збудниками ІАІ є наступні:
- факультативні та анаеробні грамнегативні мікроорганізми (E. coli, Klebsiella spp., Enterobacter spp., Pseudomonas aeruginosa);
- грампозитивні коки (Enterococcus faecalis, Streptococcus haemolyticus, Streptococcus faecium);
- анаероби (Bacteroides fragllis);
- умовно-патогенні гриби (Candida).
При виборі емпіричної антибіотикотерапії необхідно враховувати дані регіональних показників резистентності мікроорганізмів (рекомендація 1С), а також патофізіологічний статус пацієнта та фармакологічні властивості застосовуваного препарату (рекомендація 1В; 2017 WSES quidelines for management of intra-abdominal infections).
Варіанти емпіричної антибіотикотерапії включають наступне:
- амоксицилін – 1 г, метронідазол – 500 мг кожні 8 год, гентаміцин – 5 мг/кг на добу;
- цефуроксим – 1,5 г, метронідазол – 500 мг кожні 8 год;
- хлорамфенікол – 1,25 мг/кг (максимальна доза – 1 г/добу), метронідазол – 500 мг кожні 8 год;
- тазоцин – 4,5 г/ меропенем – 1 г кожні 8 год (при виникненні ускладнень після попередньої антибіотикотерапії);
- у разі перфорації верхніх відділів шлунково-кишкового тракту слід розглянути можливість призначення протигрибкового препарату (The emergensy laparotomy-principlis and perioperative managment, World Jornal of Emengercy Surgery, 2017).
Доповідач акцентувала увагу на тому, що анаеробні мікроорганізми відіграють ключову роль у патогенезі багатьох захворювань і травм органів черевної порожнини. Основними представниками останніх є грамнегативні мікроорганізми роду Вacteroides (27 видів) та грампозитивні анаеробні коки (Peptococcus, Peptostreptococcus). Найбільш часто для лікування анаеробної інфекції використовують препарати групи лінкозамідів та нітромідазолів. Одним із таких є препарат Орнідазол-Дарниця.
Переваги препарату Орнідазол-Дарниця:
- виражена бактерицидна властивість по відношенню до широкого спектра анаеробних мікроорганізмів;
- низька резистентність збудників (!);
- період напіввиведення – 12-13 год (прийом препарату 1-2 рази на добу), що є достатнім для підтримання антибактеріального ефекту під час більшості операцій;
- добра переносимість, не має тетурамоподібного ефекту;
- низька частота виникнення побічних ефектів (не перевищує 3,7%), а отже, й немає необхідності призначати додаткову терапію для їх усунення;
- сумісність із алкоголем (важливо для проведення ургентних операцій).
О.Ю. Сорокіна наголосила, що особливо часто у відділенні інтенсивної терапії перебувають пацієнти з тяжкими порушеннями функції печінки та нирок. Це призводить до порушення утилізації аміаку (продукту обміну білків та амінокислот) і, як наслідок, до його вираженого цитотоксичного впливу на організм. Перетворення азоту амінокислот на сечовину і синтез аргініну – функція орнітинового циклу в печінці, де відбувається процес детоксикації аміаку. Тому покращення орнітинового циклу у критично хворих пацієнтів дає значний терапевтичний ефект. Із цією метою виправдане застосування активної субстанції Аргітеку – L-аргініну глутамату (сіль L-арнітину й глутамінової кислоти).
Ефект препарату Аргітек заснований на здатності зв’язувати аміак у ЦНС та екскретувати його, завдяки чому відбувається зниження його цитотоксичного впливу на організм. Аргітек має антиоксидантні, антигіпоксичні й мембраностабілізуючі властивості, що позитивно впливає на процеси енергозабезпечення у гепатоцитах, а відтак, забезпечує нормальне функціонування головного дезінтоксикаційного органу – печінки.
Висновки
- У пацієнтів із ІАІ антимікробна терапія має бути призначена якомога швидше.
- Вибір емпіричних схем антибіотикотерапії у пацієнтів із ІАІ має ґрунтуватися на клінічному стані пацієнта, індивідуальному ризику зараження резистентними патогенами й відповідно до даних локальної резистентності мікроорганізмів (рекомендація 1С; 2017 WSES quidelines for management of intra-abdominal infections).
- Анаеробні мікроорганізми відіграють провідну роль у патогенезі багатьох захворювань і травм органів черевної порожнини.
- Найчастіше для лікування анаеробної інфекції використовують препарати групи лінкозамідів та нітромідазолів. Одним із таких лікарських препаратів є Орнідазол-Дарниця, що має виражену бактерицидну властивість по відношенню до широкого спектра анаеробних мікроорганізмів.
- Допоміжним методом у лікуванні пацієнтів відділень інтенсивної терапії є покращення утилізації й виведення продуктів обміну білків та аміаку. З цією метою виправдане застосування препарату Аргітек, що покращує роботу орнітинового циклу, а отже, сприяє процесу елімінації цитотоксичного аміаку.
У наступній доповіді керівник інсультного центру, завідувач відділення анестезіології та інтенсивної терапії клінічної лікарні «Феофанія», кандидат медичних наук Геннадій Петрович Пасічник та кандидат медичних наук Юлія Миколаївна Мартинчук поділилися власним досвідом ведення пацієнтів із гострим порушенням мозкового кровообігу (ГПМК).
Вони нагадали, що в Україні щорічно виникає 130-150 тис. випадків інсультів (80 % – за ішемічним типом), і лише 20 % пацієнтів повертаються до активного життя. Протягом першого місяця після перенесеного інсульту помирає 30-35 % пацієнтів.
Тромболітична терапія (ТЛТ) – єдиний медикаментозний, етіотропний метод лікування ішемічного інсульту. При цьому одна з найбільших проблем у лікуванні – марно втрачене «терапевтичне вікно» тривалістю 4,5 год від моменту появи симптомів ГПМК.
Причинами відсутності проведення ТЛТ у цей період є наступні:
- пізнє звернення по медичну допомогу;
- недоліки транспортування та діагностики;
- незадовільне оснащення апаратами нейровізуалізації;
- висока вартість препаратів для проведення тромболізису;
- побоювання лікарів щодо проведення ТЛТ через можливі ускладнення.
Якщо час «терапевтичного вікна» минув, лікування слід починати з базисної терапії, яка включає корекцію артеріального тиску (АТ), водно-електролітного балансу, рівня глюкози крові, підтримку дихальної функції та інфузійну терапію. Обов’язковим є застосування правила «чотирьох катетерів», що включає встановлення носової канюлі або маски, назогастрального зонду, довенного та сечового катетерів (при катетеризації центральної вени перевага віддається підключичній).
Добова потреба в рідині пацієнтів із ГПМК складає близько 40 мл/кг (2,5-4 л), причому слід враховувати той факт, що гіпертермія, діарея, тахіпное підвищують цю потребу.
Корекція гіпертензії показана при рівні систолічного АТ ≥220 мм рт. ст. та діастолічного ≥120 мм рт. ст. Швидкість зниження АТ не повинна перевищувати 15 % на добу. З цією метою використовують препарати 1-ї лінії (урапідил, лабеталол, есмолол), 2-ї лінії (магнію сульфат, інгібітори ангіотензинперетворюючого ферменту, антагоністи кальцію) та, за неефективності, гангліоблокатори і барбітурати.
Слід зазначити, що специфічна медикаментозна терапія ґрунтується на проведенні тромболітичної, дезагрегантної терапії, на ліквідації набряку мозку та корекції внутрішньочерепного тиску. У разі неефективності медикаментозного лікування слід розглянути проведення декомпресії головного мозку хірургічним шляхом.
За наявності тромбозу церебральних судин або кількох ішемічних вогнищ у різних басейнах, що підтверджено інструментальними методами дослідження, показане застосування гепарину перфузійно під контролем активованого часткового тромбопластинового часу. За наявності вогнища ішемії великих розмірів слід застосовувати препарати низькомолекулярного гепарину – через високий ризик геморагічної трансформації та кровотечі. Тромбопрофілактику дезагрегантами слід починати з 1-4-го дня тромбозу.
На даний момент оцінка ефективності й доведеність дії нейропротекторних препаратів балансує між порівнянням із панацеєю та повним їх запереченням. Але, на думку доповідача, будь-які засоби та методи лікування приречених на інвалідність пацієнтів є виправданими.
Найчастіше вживаними нейропротекторами є цитоколін, церебролізин, холіну альфосцерат, фосфокреатин. За даними нейровізуалізаційних досліджень, цитоколін зупиняє ушкодження мозку завдяки впливу на мембрани нейронів, що покращує проведення нервових імпульсів (доведено магнітно-резонансною спектрометрією). Препарат зберігає запас енергії в клітині, зупиняє апоптоз, стимулює синтез ацетилхоліну.
Цитімакс-Дарниця® – готовий до застосування розчин для інфузій, що містить 1000 мг цитоколіну в 100 мл ізотонічного розчину NaCl.
У своїй доповіді Геннадій Петрович відзначив такі властивості препарату Цитімакс-Дарниця®:
дозволяє розпочати лікування швидко, на етапі неуточненого діагнозу;
- мінімізує неврологічний дефіцит;
- може бути застосований у поєднанні з ТЛТ;
- збільшує гемодилюцію на 200 мг на добу (у дозі 1 г кожні 12 год).
Висновки
Підсумовуючи свій виступ, Г.П. Пасічник наголосив наступне:
- Найбільш дієвим методом лікування ішемічного інсульту є реканалізація (механічна та медикаментозна).
- Якщо реканалізація не була проведена, подальше лікування має сенс у будь-якому випадку.
- Терапія інсульту має бути комплексною й спрямованою на відновлення неврологічного дефіциту, лікування супутньої патології та профілактику ускладнень.
- Застосування препаратів цитоколіну (Цитімакс- Дарниця®) дозволяє зменшити когнітивні, сенситивні та моторні розлади, покращує рівень свідомості й пришвидшує функціональне відновлення пацієнтів у постінсультному стані.
Підготувала Іванна Садівська
Тематичний номер «Хірургія, Ортопедія, Травматологія, Інтенсивна терапія» № 2 (36), травень 2019 р.